Атопический дерматит новый год
Атопический дерматит
Атопический дерматит – хроническое рецидивирующее аллергическое воспаление кожи, возникающее под действием внешних факторов. Является одним из наиболее распространенных аллергических заболеваний у детей разного возраста, значимый фактор риска бронхиальной астмы, поллиноза. Воспаление и зуд кожи, помимо косметического дефекта, приводят к нарушению сна, психофизиологическим расстройствам.
Ведущим звеном в возникновении атопического дерматита является наследственная предрасположенность, причем наследуется не сама болезнь, а совокупность факторов, повышающих склонность к аллергии в целом. Если один из родителей страдает АтД, то вероятность его развития у ребенка составляет 56%, если оба родителя – то риск его возникновения у ребенка достигает 81%.
Пусковым фактором в развитии атопического дерматита является воздействие внешних неблагоприятных факторов, важнейшими из которых являются:
- пищевая аллергия,
- отказ от грудного вскармливания с ранним переходом на искусственное питание,
- ранее введение прикорма,
- несоблюдение возрастных рекомендаций при введении новых продуктов,
- нарушение кишечной микрофлоры с избыточным ростом золотистого стафилококка,
- неблагоприятная экологическая обстановка.
Клиническая картина
Атопический дерматит проявляется кожными высыпаниями на лице и разгибательной поверхности крупных суставов, которые сопровождаются зудом. Заболевание обычно начинается в раннем детском возрасте, протекает хронически на протяжении многих лет с периодами обострения и ремиссии. С возрастом симптомы болезни идут на спад, и к 30-40 годам наступает спонтанное выздоровление.
Высыпания при атопическом дерматите отличаются многообразием, а их характер и локализация имеют возрастные особенности.
До двухлетнего возраста в клинической картине преобладают процессы экссудации (выделения воспалительной жидкости). На коже лица появляются отечные покрасневшие участки с мелкими «бугорками» (папулами) и пузырьками (везикулярными элементами), трещинками, мокнутием, корками. Иногда поражение кожи имеет распространенный характер. Несколько реже развивается эритематозно-сквамозная форма атопического дерматита, которая проявляется сухостью кожи. На задней поверхности шеи, локтевых сгибах, в подколенных ямках возникают зудящие эритематозные (красные) пятна с участками утолщенной сухой кожи и усиленным кожным рисунком (это называется лихенификация) и умеренным шелушением.
У детей от 2-13 лет преобладают высыпания в виде шелушащихся папул, появляются очаги лихенификации, множественные трещины, расчесы, покраснение и утолщение кожи в складках коленных и локтевых суставов, на запястьях, веках. После разрешения сыпи, на коже сохраняются гипо- и гиперпигментированные участки. Формируется дополнительная складка на нижнем веке.
Прослеживается сезонный характер обострений с нарастанием симптоматики осенью и весной.
В подростковом возрасте и у взрослых атопический дерматит проявляется выраженной лихенификацией и инфильтрацией. Эритематозные пятна приобретают синюшный оттенок, кожа сухая, шероховатая, покрыта мелкими чешуйками. Излюбленная локализация сыпи – лицо и верхняя часть туловища. Заболевание характеризуется непрерывным течением, в период короткой ремиссии сохраняются небольшие шелушащиеся пятна на веках, отмечается хейлит (воспаление красной каймы губ), заеды.
Диагностика
Объективных диагностических тестов для подтверждения атопического дерматита не существует. Диагноз основан на оценке клинических проявлений, характера и локализации высыпаний, с учетом аллергологического анамнеза и результатов аллергопроб.
Лечение атопического дерматита должно быть комплексным. Основными его задачами являются купирование основных симптомов и достижении длительной ремиссии.
Комплекс лечебных мероприятий включает:
- элиминационную диету с исключением продуктов, вызывающих аллергию (молоко, яйца, цитрусовые, орехи, шоколад, рыба, мед и др.)
- ограничение контакта с воздушными аллергенами (запрещается содержание домашних животных, аквариумов, использование перьевых подушек и пуховых одеял, в комнате ребенка необходимо убрать ковры, книги, мягкие игрушки и другие коллекторы пыли),
- нормализацию кишечной микрофлоры,
- назначение системных антигистаминных препаратов,
- лечение сопутствующей патологии (заболеваний пищеварительной системы),
- местное лечение (наружные глюкокортикостероиды, комбинированные препараты, содержащие ГКС, антибиотики),
- назначение седативных препаратов,
- физиолечение (светолечение, электротерапия, лазеротерапия)
- санаторно-курортное лечение в условиях морского климата.
Почему при атопическом дерматите стоит обратиться в санаторий «Электра»
Основные особенности санатория «Электра»:
- Многолетняя история
- Современное оборудование
- Богатый опыт в профилактике и лечении множества заболеваний
- Высококвалифицированные специалисты
- Удобное местоположение
Получите профессиональную консультацию специалиста по вопросам профилактики и лечения атопического дерматита в санатории «Электра».
Если у ребенка атопический дерматит
Атопический дерматит сегодня — одно из самых распространенных заболеваний кожи у детей, причем все чаще болезнь обнаруживают даже у совсем маленьких. Причина – большое количество пищевых и других аллергических реакций среди малышей первого года жизни и детей до трех лет.
Но главное, что должны знать родители, если вашему ребенку поставлен диагноз «Атопический дерматит» — что это не катастрофа и не проблема, которая теперь на всю жизнь. При грамотном подходе к лечению и соблюдении определенных правил можно добиться очень хороших результатов, вывести болезнь в ремиссию и поддерживать ее.
Сегодня есть большой выбор лекарственных препаратов, продуктов, косметики, средств личной гигиены и бытовой химии, которые помогут обеспечить ребенку с атопическим дерматитом нормальную жизнь.
Атопический дерматит — хроническое воспалительное заболевание кожи, имеющее генетическую предрасположенность, и связанное с нарушением барьерной функции кожи. Периодически оно обостряется, периодически затухает, но лишь на время. Развитию атопического дерматита способствуют другие аллергические заболевания у ребенка или его родственников (родителей малыша): пищевая аллергия; аллергия на пыльцу растений, пыль, шерсть животных; бронхиальная астма.
Что происходит с кожей больного атопическим дерматитом? Она утрачивает защитную (барьерную) функцию, обезвоживается, становится очень сухой, менее эластичной. Затем на коже появляются микротрещины, и она становится легко проницаема и легко уязвима для аллергенов, микробов, очень чувствительна к неспецифическим раздражителям — моющим средствам, красителям и искусственным веществам, низким и высоким температурам.
Основные причины атопического дерматита, которые могут вызвать обострение:
- аллергены
- плохая экология
- неправильное питание
- психическое перенапряжение
- инфекционные заболевания
- холод
- сухой воздух в помещении и на улице
Но главная хорошая новость состоит в том, что болезнь можно вывести в длительную ремиссию и затем ее поддерживать. Что необходимо делать для этого?
1. Соблюдать щадящий режим.
Старайтесь избегать эмоциональных и психических нагрузок, обеспечьте полноценный сон, желательно, чтобы ребенок засыпал и просыпался в одно и то же время, режим пойдет на пользу растущему организму. Детей постарше, у которых атопический дерматит, не стоит сильно загружать всевозможными занятиями, гораздо полезнее занятий в помещении будут ежедневные прогулки на свежем воздухе.
2. Ребенку с атопическим дерматитом необходима гипоаллергенная диета.
При грудном вскармливании диету должна соблюдать кормящая мама. Если ребенок — искусственник, то его кормят лечебными смесями, подбирают их вместе с педиатром. Не путайте лечебные смеси с гипоаллергенными, так как последние — профилактические и предназначены для здоровых детей, а не для лечения существующей проблемы.
Если малыш уже кушает взрослую еду, необходимо определить продукты-аллергены и сразу же исключить их из детского меню. Если аллерген определить не удалось, то необходимо придерживаться диеты с исключением обязательных аллергенов. К ним относятся: цельное молоко и блюда с его добавлением, соя, орехи, куриные яйца, пшеница, рыба, морепродукты, красные, оранжевые и желтые фрукты и ягоды, шоколад, мед.
3. Очень важно правильно подобрать средства для ухода за кожей.
Дети с атопическим дерматитом (как и взрослые) нуждаются в особом ежедневном уходе, так как это – одно из главных правил профилактики обострений болезни. Врачи рекомендуют обязательно использовать эмоленты — специальные средства, увлажняющие, восстанавливающие и укрепляющие кожный барьер. Наносятся на кожу эмоленты ежедневно, 2 и более раз в день, каждый раз после проведения гигиенических процедур — умывания, мытья рук, ног, купания, обтирания.
Кремы, молочко, лосьоны для ухода за кожей малыша надо подбирать очень тщательно. Детская кожа отличается от кожи взрослого, так как ее верхний слой примерно на 20% тоньше. В первые несколько месяцев жизни в кожу вашего ребенка поступает больше влаги, но кожа быстрее высыхает, что делает ее склонной к раздражению и воспалению.
Из детской косметики, которая рекомендована для детей с самого рождения, которая адаптирована к особым потребностям детской кожи, на российском рынке представлено много марок, купить эти средства можно только в аптеках — Sanosan, Alphanova Bebe, Buebchen и другие. С выбором эффективного и гипоаллергенного средства, которое можно применять с рождения, поможет врач-дерматолог.
4. Проводите ежедневную влажную уборку в детской и других комнатах квартиры/дома, где малыш бывает чаще всего.
Для уборки придется подобрать специальные гипоаллергенные средства бытовой химии. Детские белье и одежду, постельное белье и полотенца стирайте отдельно от взрослых вещей и только со специальными гипоаллергенными средствами, например, со стиральным порошком для детского белья Meine Liebe или жидким средством для стирки детских вещей этой же марки.
У производителя есть целая линейка специальных продуктов, которые можно применять для стирки и уборки в доме с первых дней жизни ребенка, а также для одежды людей с чувствительной кожей. Эти средства детской бытовой химии высокого качества не вызывают аллергию и раздражение, совершенно безопасны.
Атопический дерматит: скрытая опасность привычных вещей
17 ноября 2015 1:00 27

Как минимум каждый пятый малыш в возрасте до трех лет страдает от зудящих и шелушащихся высыпаний на коже
Откуда берется эта напасть? Долгое время ученые были уверены, что главная причина — в неправильном питании мамы во время беременности и лактации. Считалось, что насыщенная потенциальными аллергенами пища провоцирует напряжение иммунной системы малыша и развитие у него аллергических реакций. Кроме того, играет роль и семейная, генетическая предрасположенность к аллергическим реакциям и атопическому дерматиту, в частности. Эти теории продолжают находить подтверждение на практике и в многочисленных научных исследованиях. Но вместе с тем, все чаще педиатры отмечают случаи атопического дерматита у детей, чьи родители совершенно здоровы, ни в детстве, ни во взрослом возрасте не страдали атопическими реакциями, правильно питаются и не имеют вредных привычек. Значит, есть и другая причина атопического дерматита?
Безусловно, есть, и о ней нередко забывают — это окружающая среда. В частности, бытовая химия, с которой неизбежно соприкасается каждый современный человек. Стиральные порошки, кондиционеры для белья, мыло, средства для мытья посуды, кафеля, пола. В результате сияющий чистотой паркет или свежевымытая чашка превращаются в источники аллергенов, и самыми беззащитными перед ними оказываются малыши.
Коренева Елена Александровна, аллерголог-иммунолог, кандидат медицинских наук, зам главного врача клиники «Астери-Мед»:
Когда речь заходит об атопическом дерматите, чаще всего родители начинают обращать пристальное внимание на питание ребенка. Ведется пищевой дневник, из рациона малыша исключаются все вероятные провокаторы аллергии — это важно и делать это необходимо, продукты питания действительно часто становятся причиной атопического дерматита.
Однако при этом нередко упускаются из вида и другие источники аллергии. В частности, средства бытовой химии. Закономерно, что чем дешевле и эффективнее состав для уборки или мытья поверхностей — тем он популярнее, это естественное желание: получить максимальный эффект за сравнительно невысокую цены. Но в таких средствах подавляющее большинство компонентов — достаточно агрессивные и высокоаллергенные. Взрослые, как правило, не замечают этого — зрелый организм здорового человека надежно защищен от негативных внешних факторов. А вот нежный, только формирующийся организм ребенка, не может так легко им противостоять.
При этом путей проникновения бытовых аллергенов в детский организм очень много — сквозь поры в коже, с рук, с посуды, через легкие. Ребенок ест с тарелки, вымытой средством для мытья посуды — и поглощает аллергены, ведь на 100% моющее средство не смыть; играет на вымытом для пущей чистоты раствором для ламината полу — и собирает аллергены на кожу.
Поэтому очень важно не ограничиваться одной лишь коррекцией питания, но и обратить внимание на средства, которыми проводится уборка в доме. Они обязательно должны быть гипоаллергенными. Например, хорошо себя зарекомендовали органические моющие средства Бинатек, разработанные с учетом пожеланий врачей-аллергологов — они не провоцируют аллергических реакций и отлично подходят для малышей, страдающих атопическим дерматитом. Вместе с остальными мероприятиями, направленными на борьбу с аллергией — гипоаллергенным рационом питания, общими и местными противоаллергическими препаратами, уборка дома безопасными моющими средствами поможет быстро избавиться от неприятных симптомов. А вот на «бабушкины» методы уборки дома полагаться не стоит: во-первых, мытье посуды и уборка при помощи соды и «рыжего» хозяйственного мыла — это очень долго, малоэффективно и неудобно, во-вторых, состав самого мыла давно уже далек от стандартов, привычных для старшего поколения. Да и стандарты эти, мягко говоря, устарели — наука ведь не стоит на месте.»
Безусловно, от аллергенов из окружающей среды на 100% не уберечься. Но свести к минимуму их количество в пределах дома — можно и нужно. Пусть дом будет не только надежной крепостью, но и местом, комфортным для малыша: так его организм сможет «отдыхать» от вредного влияния внешних факторов. При соблюдении всех необходимых условий, результат не заставит себя ждать — неприятные обострения атопического дерматита уже вскоре останутся в прошлом.
Атопический дерматит, аллергия и диатез. Часть III
Что такое гипоаллергенная диета? Какие анализы помогают выявить аллергическое заболевание?
Завершаем публикацию главы из книги педиатра Андрея Соколова, посвященную тому, что родители и врачи часто называют «аллергией». В предыдущих публикациях мы рассмотрели заболевания, похожие на аллергические, но имеющие другой механизм возникновения, а также питание и образ жизни ребенка, которые к ним чаще всего приводят. Также попытались разобраться в диагностике и лечении кожных высыпаний. Сегодня речь пойдет о диагностике аллергии и о гипоаллергенной диете.
Гипоаллергенная диета
При гипоаллергенной диете продукты, перечисленные ниже, можно ограничить ребенку с сильным атопическим дерматитом и кормящей маме (или совсем исключить в период обострения) даже в случае псевдоаллергии, так как они способствуют выработке медиатора воспаления гистамина, что приводит к усилению дерматита. К таким продуктам относятся:
- цитрусовые (апельсины, мандарины, лимоны), а также персики, абрикосы, ананасы, киви и прочие экзотические фрукты (если речь идет о ребенке, предки которого жили в Средней полосе России);
- орехи (особенно фундук, арахис);
- рыба и морепродукты;
- мясо гуся, утки;
- сладости и шоколад;
- кофе;
- копченые продукты;
- уксус, горчица, майонез, кетчуп;
- хрен, редька, редис, чеснок;
- баклажаны;
- грибы;
- яйца;
- цельное, некипяченое, неразбавленное коровье молоко (при этом можно кипяченое молоко в кашах);
- сдобное тесто, мед.
Кроме того, при гипоаллергенной диете нужно исключать или ограничивать пищевые добавки Е102, Е127, все Е2. (консерванты), Е621 (глутамат натрия).
Прогноз при большинстве случаев псевдоаллергии у детей раннего возраста благоприятен при условии правильного питания и проведения лечебных мероприятий, направленных на нормализацию работы желудочно-кишечного тракта и систем адаптации. Чаще всего пищевая псевдоаллергия проходит бесследно и без последствий. Но не стоит ожидать, что ребенок сам «перерастет» болезнь, и ничего не предпринимать. Возможно, системы адаптации заработают сами, но при бездействии может развиться выраженная иммунная дисфункция (истинная аллергия), и из безобидного дерматита сформируется серьезное хроническое, почти неизлечимое заболевание.
В настоящее время существуют четыре способа помочь ребенку с истинной аллергией.
Самый распространенный — все время назначать и менять антигистаминные препараты. Способ прочно и надолго связывает пациента с врачом, но постоянного и окончательного облегчения не приносит. Это даже трудно назвать качественным лечением.
Второй вариант — блокировать иммунный ответ с помощью стабилизаторов мембран тучных клеток на время действия аллергена в надежде, что иммунная система, развиваясь вместе с ребенком, отучится от гиперреакции на аллерген. Лечение длительное и может быть эффективно только в отношении пыльцевых аллергенов. Врач и родители ждут, пока ребенок «перерастет» аллергию в результате гормональной перестройки организма. Иногда получается.
Третий способ — элиминация аллергена, то есть создание условий, при которых ребенок не будет встречаться с аллергеном. Например, вы не заводите рыбок или домашних животных, не даете определенные продукты, уезжаете на время цветения аллергена в дальние страны. Надежда такая же, как и во втором варианте. Тоже иногда получается.
Четвертый способ — десенсибилизация — введение минимальных, близких к гомеопатическим, доз аллергена в организм ребенка. Это работает следующим образом. Хотя для возникновения истинной аллергической реакции достаточно микроскопического количества аллергена, тем не менее, врач может уменьшить это количество в десятки и сотни раз. Вводя такую дозу в организм, он начинает приучать его не реагировать на аллерген. При этом очень важно знать, на что именно у ребенка аллергия. Узнают об этом, исходя из результатов анализов на выявление аллергена.
Анализы на аллергены можно подразделить на два вида: кожные пробы и анализ крови.
Кожные пробы — это внесение аллергена в сильно растворенном виде в организм, а точнее, на кожу. О результате судят по наличию покраснения участка кожи. Эта методика проста в исполнении, но небезопасна для пациента и неточна для врача. Дело в том, что кожная реакция, а именно покраснение, может быть вызвана не специфической реакцией иммунной системы, а неспецифической выработкой гистамина. В этом случае вывод об аллергии может быть неверен.
Чрезмерная реакция, подобная этой, может происходить при укусе комара. Есть дети, у которых место укуса сильно раздувается. Но это не аллергия, а особенность организма, которая с возрастом пройдет. Так же может случиться и при кожных пробах.
Кроме этого, при кожных пробах можно за один раз проверить не более двух десятков аллергенов, в то время как при диагностике по анализу крови за раз проверяется реакция на сотни аллергенов. Но и у этого метода есть свои недостатки и ограничения.
Диагностика по анализу крови — это анализ на специфические иммуноглобулины, которые вырабатываются только при аллергии на определенный аллерген. При всей теоретической точности этот анализ тоже может быть неправильно истолкован. Дело в том, что при попадании в организм чужеродных агентов на каждый из них иммунная система вырабатывает специфические антитела, которые и участвуют в анализе. Они должны «прилипнуть» к аллергенам, которые размещены в лунках тест-системы.
Если антитело полностью соответствует аллергену, то оно «прилипнет намертво», и количество «прилипших» антител будет велико. Тогда в бланке анализа лаборант напишет напротив аллергена максимально возможную цифру.
Но может быть и так, что к аллергену «прилипнут» антитела, никакого отношения к аллергии не имеющие. Тогда в результате анализа напротив аллергена будет стоять цифра 1 или 2. И это не аллергия.
Важно помнить, что на результат во многом влияет состояние ребенка во время анализа. И чем хуже он себя чувствует, тем больше вероятность ошибочного анализа. Поэтому анализ на аллергены надо делать тогда, когда у ребенка нет никаких жалоб и он совершенно здоров.
Таким образом, между моментом, когда родители или врач заподозрили аллергию, до того момента, когда этот диагноз можно подтвердить лабораторно, должно пройти достаточно длительное время, иногда до полугода. Это время очень хорошо использовать для того, чтобы поискать другую причину жалоб. Поискать, найти и пролечить причину псевдоаллергии. Тогда, может быть, и аллергию лечить не придется.
Аллергия, конечно, существует, и есть дети, которые ею страдают. Но у детей младшего возраста — так уж получается, если подходить к ребенку нешаблонно, — она бывает крайне редко.
А значит, если не ошибиться в диагнозе, если не зациклиться на аллергии, то можно помочь ребенку быть здоровым.
Профилактика дерматита
Детская кожа составляет большой процент поверхности тела, гораздо больший, чем у взрослого, то есть соотношение поверхности тела к объему у ребенка больше, а значит, и испарения жидкости через кожу у него будет гораздо больше, чем у взрослого. Поэтому кожа малыша сохнет гораздо быстрее.
Ребенку было очень хорошо в маме, и ему совсем не хорошо там, куда его вынули. В 1-й месяц по этому поводу будет переживать все в ребенке: кишечник, которому надо теперь работать; кожа, которая будет тереться о мягкую пеленку, на которой присутствуют различные микробы, и т.д. Вы никогда не сможете создать такую же среду, которая была у вас в матке. Ребенок будет адаптироваться к новым условиям, «акклиматизироваться». И прежде всего будет адаптироваться его кожа, на которой могут появиться высыпания, являющиеся реакцией на окружающую среду: на пеленки, бактерии, вирусы.
Высыпания на коже могут появиться и по другим причинам: оттого, что у ребенка зубы полезли, от дисбактериоза, потому что съел что-то из своих грязных рук, потому что дали прикорм, потому что мама что-то не то съела и т.д.
Причина высыпаний может быть и настолько безобидной, что они пройдут сами собой (если это единственная жалоба).
Алгоритм действий в том случае, если у ребенка что-то появилось на коже, но больше ничего нет (температуры, болей, плача, изменений стула и т.д.), такой. Спокойно смотрите за ребенком в течение недели. Если вы очень беспокоитесь, лучше вызвать врача. Раз есть жалоба или вопрос — лучше задать его врачу, чем догадываться самим и спрашивать у подруг и на форумах. Но может быть и так, что у ребенка что-то вылезло, побыло несколько дней и исчезло само.
На будущее запомните — вы можете и должны помогать своему ребенку. Но если вы ждете визита врача, подумайте и о враче тоже — ему предстоит осмотреть ребенка, оценить жалобы, понять, что происходит, поставить диагноз. Если вы замазали чем-то сыпь, сбили за полчаса до прихода врача температуру, то вы очень сильно осложнили доктору задачу поставить правильный диагноз. А значит — назначить верное лечение. То есть на самом деле вы не помогли своему ребенку, а навредили, так как помешали врачу увидеть полную картину заболевания.
Если у ребенка будут высыпания, постарайтесь их ничем красящим или гормональным не мазать до прихода врача.
А чтобы врач не приходил, лучше не лечить дерматит, а сделать так, чтобы он не появился, то есть заняться профилактикой дерматита.
- После родов сразу приложите ребенка к груди на 30 минут.
- В первые 3-4 дня жизни кормите ребенка молозивом.
- Постарайтесь до 5 месяцев жизни ребенка не давать ему ничего, кроме грудного молока.
- Вводите прикормы только после полугода жизни и по щадящим алгоритмам.
- При купании ребенка следите, чтобы он не пил воду из ванны.
- Не купайте ребенка с мылом. Мыло сушит кожу.
- Не купайте ребенка в отварах трав. Почему ребенка может обсыпать при купании в травах? Не только из-за сухости (травы сушат кожу), но и из-за того, что ребенок может наглотаться воды с раствором трав, травы попадут в желудок и кишечник и, как следствие, могут повлиять на микрофлору, а значит, может возникнуть дисбактериоз; кроме этого, поджелудочная железа будет стараться выработать ферменты для того, чтобы эту траву переварить. что, разумеется, у нее не получится, и это может спровоцировать возникновение дерматита по тому же алгоритму, что и при неадекватном введении прикорма. Поджелудочная железа совершенно не знает, как переваривать ни череду, ни ромашку, ни что-нибудь подобное. Организм воспринимает траву как чужеродный агент, который надо переварить или, если не получается (что естественно), с которым нужно бороться.
Российские ученые предлагают лечить атопический дерматит фуллеренами

МОСКВА, 10 февраля. /Корр. ТАСС Михаил Петров/. В институте иммунологии ФМБА России аллергию предлагают лечить углеродными наноматериалами. Эксперименты на мышах показали, что симптомы искусственно вызванного атопического дерматита заметно ослабляются после подкожного введения водной дисперсии фуллеренов.
«Использование фуллеренов является перспективным альтернативным подходом для терапии аллергического воспаления», — говорится в свежей научной статье ученых на страницах Journal of Nanobiotechnology.
Атопический дерматит — это хроническое воспалительное заболевание кожи, которое чаще всего проявляется у детей и характеризуется обильными высыпаниями, а также утончением и сухостью кожных покровов. Он может осложняться вирусными или грибковыми инфекциями, с легкостью поселяющимися в ослабленной коже, и часто сопряжен с астмой и аллергическим насморком. Сам атопический дерматит тоже имеет аллергическую природу, то есть связан с нарушением работы иммунной системы организма и активизируется в ответ на специфические раздражители.
За последние 30 лет заболеваемость атопическим дерматитом на 2-10 % процента выросла у взрослых, и на 10-30 % — у детей. Впрочем, на уровне других аллергичеких заболеваний это еще скромные показатели: по оценкам, к 2020 году каждый второй ребенок на планете будет иметь ту или иную форму аллергии.
Фуллерены как лекарства
Сейчас основной причиной развития атопического дерматита считается окислительный стресс: иммунные клетки соединительной ткани начинают сверх нормы производить вещества-оксиданты, которые повреждают и разрушают клетки эпидермиса. Именно поэтому для лечения атопического дерматита ученые из института иммунологии ФМБА России предлагают использовать фуллерены — молекулы-наносферы из 60 атомов углерода, которые по данным многих работ обладают хорошими антиоксидантными свойствами. Так, в статье 2012 года прием фуллеренов внутрь увеличивал продолжительность жизни крыс почти в два раза, что объяснялось как раз возможностью фуллеренов связывать свободные радикалы.
Эксперимент на мышах
В эксперименте российских ученых лекарственные возможности фуллеренов исследовали на подопытных мышах, которых исследователи разделили на четыре группы. В трех из них у грызунов провоцировали атопический дерматит, нанося на кожу белок альбумин, который вызывал аллергическую реакцию. Параллельно мышей одной группы также обрабатывали фуллеренами, мышам второй его вводили подкожно, а мыши третьей не получали никакого лечения. Животные из четвертой, контрольной, группы в процессе эксперимента не взаимодействовали ни с фуллеренами, ни с альбумином.
Оказалось, что симптомы вызванного атопического дерматита значительно снижаются с применением фуллеренов, и особенно эффект заметен при подкожном введении. В этом случае у мышей значительно падал уровень имунноглобулина IgE (при атопическом дерматите уровень этого белка, отвечающего за мощный ответ иммунной системы на аллерген, повышен) и менялись другие характерные показатели. Положительный эффект от лечения показал и гистологический анализ.
Однозначно объяснить положительный эффект лечения углеродными наноструктурами ученые пока не могут, но медицинские анализы грызунов показали, что применение фуллеренов прежде всего вызвало корректировку иммунного ответа клеток кожи на аллергены.
Параллельно с этой работой появляется все больше исследований о вреде нанообъектов: благодаря своему размеру, они легко проникают сквозь клеточные мембраны и взаимодействуют с различными органеллами и ДНК. Поэтому токсичность своих образцов исследователи проверили в отдельной серии экспериментов на мышах, где в качестве показателя здорового развития животных были выбраны темпы наборы веса: результаты фуллереновой и контрольной групп оказались одинаковыми.
Ученые объясняют, что созданные ими фуллерены безопасны для клеток благодаря специальной технологии синтеза. Он проводится в несколько этапов и в результате получается стабильная взвесь (дисперсия) крупных агрегатов фуллеренов в воде: таким частичкам, собранным из нескольких фуллеренов, попасть внутрь клетки уже гораздо сложнее. Кроме того, поверхность этих агрегатов получается электрически нейтральной, а токсичность фуллеренов в других описанных случаях часто связывают именно с зарядом поверхности.
Результаты работы опубликованы в Journal of Nanobiotechnology.
Атопический дерматит у ребенка может возникнуть из-за заражения глистами
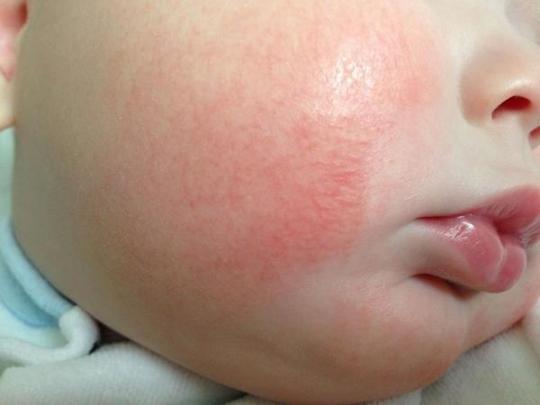
«У пятилетней внучки появился атопический дерматит — шершавые красноватые пятна на коже рук. Мази и ограничение в пище помогают слабо. Почему возник дерматит и что нужно делать?»
Евгения Л., г. Киев
— Обычно к трем годам клинические проявления атопического дерматита уменьшаются, — рассказывает детский гастроэнтеролог, заведующая соматическим отделением городской детской клинической больницы № 9 Татьяна Рубан. — Если симптомы сохраняются в более старшем возрасте, советую проконсультировать ребенка у аллерголога и дерматолога. Следует сдать кровь на иммуноглобулин Е и провести аллергопробы. Но делать тесты нужно в период, когда нет цветения растений — с конца октября и до начала весны.
Важно знать, что аллергию у малышей может вызвать глистная инвазия. Выявить ее иногда сложно: нужно ежедневно в течение пяти дней сдавать анализ кала (на копрограмму и яйца глистов), а также сдать кровь из вены на антитела. Следует учитывать, что уровень антител, указывающих на глисты, может подняться с опозданием, особенно при сложной глистной инвазии (описторхоз, эхинококкоз). Бывает, человек страдает из-за кисты в печени, желтухи, а антитела появляются года через три. Это зависит от иммунологической реактивности: насколько организм «видит» глисты как чужеродный объект.
Если иммунитет крепкий, человек может не заметить, что у него были глисты: они зашли и вышли. Но чаще паразиты остаются в организме и вызывают аллергию, спазмы в животе и головные боли, нарушения пищеварения. Чем дольше глисты находятся в организме, тем выше уровень аллергизации: на токсины вырабатываются антитела, появляется дисбактериоз. Кроме того, живущие в тонком кишечнике лямблии и в толстом — аскариды нарушают всасывание пищи, и ребенок худеет, а из-за ослабления иммунитета начинает чаще болеть.
Родители часто спрашивают, можно ли давать детям препараты от глистов для профилактики. Знаю, что некоторые мамы и папы вместе с детьми осенью и весной проводят такой профилактический прием лекарств. Но лекарства предназначены для лечения, так что применять их следует, когда глистная инвазия обнаружена.
COSMOPOLITAN
Когда у тебя «АД»: честно и без купюр об атопическом дерматите
Спрашивать себя каждый вечер , «а что я сегодня сделала для своей гидролипидной мантии», — странная привычка , да? Но если у тебя самое популярное хроническое кожное заболевание на земле , тебе придется ее завести. Эта самая мантия есть у всех , и это не развевающийся плащ героя , а барьерный , защитный слой на нашей коже. И у атопика это самое слабое место.

По статистике , с атопическим дерматитом сталкивается до 2% взрослого населения в Европе , а в детстве шанс познакомиться с ним еще выше — до 25%. Войти в эти призовые « два человека из ста» не самый приятный выигрыш. Но мне повезло , и за плечами уже 9 лет стажа. Многие думают , что для визажиста это несовместимый с профессией диагноз , но это не совсем так. По сути , АД — это брат той же астмы , им нельзя заразиться. Мы без проблем проходим любую медицинскую комиссию , разве что донорами не можем быть вне ремиссии. А вот навыки ухода за кожей и высокие стандарты гигиены у нас уже почти встроенные , ведь им мы начинаем учиться намного раньше , чем макияжу.
Две вещи , которые нужно знать всем атопикам
- Атопический дерматит — заболевание хроническое. Обрати внимание на последнее слово , ведь оно даст тебе возможность стойко обороняться от «доброжелателей». Стоит им только услышать о диагнозе , и на тебя обрушится целый шквал полезных советов о диетах , целебных отварах , знаменитых врачах и бабушках из дремучих сибирских деревень. А между тем все люди разные , борьба с дерматитом у каждого своя. Кто-то достиг просветления — почти пожизненной ремиссии , а кто-то просто радуется жизни , несмотря на пятнышки и пузырьки. Более того , находит в своей жизни много плюсов и преимуществ.
- В том , что у тебя дерматит , никто не виноват. Ни ты , ни твоя мама , ни любовь к сладостям и нелюбовь к овсянке. Не позволяй никому винить тебя или родителей в аутоиммунном заболевании — в жизни и без этого достаточно поводов для переживаний.
Можно ли распознать у себя склонность к дерматиту?
Вот небольшой чек-лист , который может стать поводом внимательнее прислушаться к себе. Ипохондриков прошу срочно отойти от экрана и почитать хорошую , добрую книгу.
- На кистях и ступнях иногда появляются мелкие пузырьки или трещинки;
- У тебя гиперлинеарность ( погугли , это совсем не страшно) — то есть линий и складочек на ладонях намного больше , чем обычно;
- От обычной воды кожу сильно стягивает , а на голенях никогда не проходят « чешуйки»;
- На сгибах локтей и под коленями часто появляются покраснения;
- Понятие « фолликулярный кератоз» знакомо и ужаса при прочтении не вызывает. Эти пупырышки на коже были всегда и совсем не мешают нормальной жизни.
Если два пункта или больше подходят — значит , ты уже наверняка сталкивалась с проявлениями дерматита. Его могли называть простой аллергией или нейродермитом — реакцией кожи на сильный стресс , экземой. У дерматитов столько имен и подвидов , что запутаться немудрено. Авторка этого текста получила заветный диагноз только через полтора года активного лечения от «экземы неявного генеза , сопровождающейся аллергическими реакциями». Предписания , кстати , не поменялись ни на грамм: диета , умывание в перчатках , очередной аптечный крем и не нервничать.
Главный урок , который я вынесла из почти трех лет дневных стационаров, — доверяй , но проверяй. Так как никто до конца не уверен , что именно провоцирует дерматит у конкретного человека , вам подложат соломку примерно всюду. Знаменитая диета номер пять — унылая , но безопасная , никогда не сделает хуже. Море — оно всем полезно. Кальций и всяческий детокс — тоже. Другое дело — гормональные мази. С ними нужно быть осторожными , но и бояться слова « гормоны» не стоит. Короткие и редкие курсы могут помочь при самых жестких обострениях. Обращать внимание стоит на самые новые препараты с минимальными дозировками и никогда не покупать мази по советам знакомых. Мантру « все мы разные» следует повторять до полного просветления.
Другой актуальный вопрос — маскировка пятен , когда они появляются на лице и шее. Именно с них в свое время и началось мое увлечение макияжем. Желание всем понравиться часто взлетает до небес , когда с тобой « что-то не так», как и искушение замазать все , что нельзя закрыть рукавами и воротником. И вот уже куплен самый плотный тональный крем , консилер и даже зеленая база под макияж , а результат не радует. Есть несколько очевидных ошибок , которые совершают почти все, — и о них я хочу отдельно рассказать.
Покупка тонального крема в аптеке
Считается , что если у тебя проблемная кожа — то в обычном магазине тебе купить нечего. Разве что у отдельных стендов , где консультанты носят белые халаты. На тюбиках , к которым так и тянется рука , написаны волшебные слова: для кожи с покраснениями , от воспалений , для проблемной кожи. Как правило , внутри вы не найдете ничего , кроме очень плотного тонального крема без натуральных компонентов ( потенциальных аллергенов). Как бы они ни старались выглядеть лечебными , пользы от них не будет. А плотный слой тона на каждый день — это совсем не то , что мы на самом деле хотим. Тем более что под ним по‑прежнему видны неровности и сухие участки. Если кожа раздражена и «мокнет», ее и правда лучше не красить. Но если тебе очень хочется сделать тон ровнее , то лучше выбрать легкое тональное средство и совместить его с более плотным консилером. Пусть ты не перекроешь каждое пятнышко , но цвет лица визуально выровняется. Все вместе будет выглядеть намного лучше , чем сухая , неподвижная , но ровная маска.
Нанесение макияжа кистями
Хотя нет , кистями можно — правой и левой. В крайнем случае , спонжем. Любой дерматит — это микроскопические ранки на коже. Если ты не моешь кисти каждый день , то тонкие волоски — лучший способ занести загрязнения прямо в них. К тому же каждый обломанный волосок может неприятно уколоть раздраженную кожу. Если кисти нужны для сухих продуктов и растушевок , то выбирать стоит синтетику. Она легче моется , ворс меньше ломается , а шансы на аллергическую реакцию тоже снижаются до минимума.
Много пудры
Не забывай: пудра так круто убирает блеск , потому что впитывает себум. А сухие румяна и бронзеры — тоже цветные пудры. В густом , плотном тональном креме она тоже есть — для большей стойкости. А три слоя пудры на раздраженную кожу наносить точно не стоит. Хорошая новость: почти любой продукт сейчас можно купить в кремовом формате.
Увлеченная маскировка недостатков и ноль внимания достоинствам
У кого же останется время на смоки , когда надо замазать каждую красную точку? А кто-то вообще не может видеть на лице сильных сторон , которые можно подчеркнуть. Поверь , что пара заметных пятнышек не сделает брови менее густыми , а форму глаз менее эффектной. Атопический дерматит ( как и акне , пигментация , широкие поры) — это не преграда для самовыражения с помощью макияжа. Носить ли яркие губы , рисовать ли стрелки — решать можешь только ты сама.
