Злокачественные опухоли кожи лечение
Злокачественные опухоли кожи век
Среди всех злокачественных новообразований органа зрения наиболее часто встречаются злокачественные опухоли кожи век. Это могут быть пигментированные опухоли (меланома) и беспигментные (раки), возникающие из эпидермиса, желез век.
Патология может возникнуть на фоне различных предраковых заболева¬ний: кожный рог, старческий кератоз, пигментная ксеродерма, папиллома, а так же на фоне рубцов после ожогов. Меланома чаще всего развивается из доброкачественных пигментных новообразований (меланоза, невусов).
Факторами риска возникновения данных заболеваний являются солнечная инсоляция, наследственность, ионизирующее излучение, химическое воздействие.
ВИДЫ РАКА КОЖИ ВЕК
- Базально-клеточный рак — наиболее часто встречающаяся злокачественная опухоль кожи век (94%). Характеризуется медленным ростом, отсутствием болевого синдрома, крайне редким метастазированием. Протекает в виде узла, либо язвы. У пациентов имеются жалобы на наличие опухолевидного образования на коже, иногда зуд в области образования.
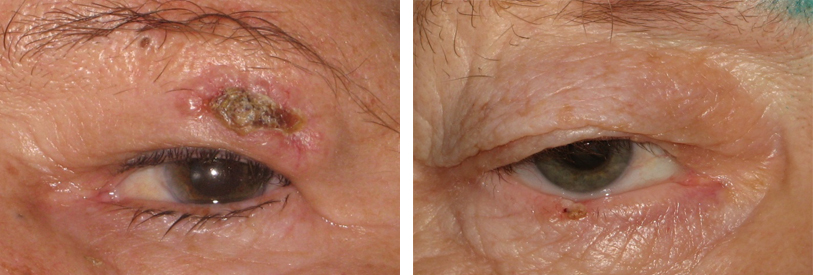
К дополнительным признакам можно отнести отсутствие рисунка кожи, шелушение, возникновение уплотнений на поверхности пигментной опухоли, увеличение ближайших к опухоли лимфатических узлов.
ПРОФИЛАКТИКА ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ КОЖИ ВЕК
- регулярный профилактический осмотр,
- дозированное облучение солнечным светом,
- защита кожи век солнцезащитными очками с высокими показателями защиты от ультрафиолета,
- использование кремов, блокирующих проникновение ультрафиолетовых лучей.
ДИАГНОСТИКА ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ КОЖИ ВЕК
Большое значение в ранней диагностике меланомы и рака кожи век отводится самодиагностике и регулярным диспансерным обследованиям у офтальмолога. Не следует заниматься самолечением! При появлении новообразований век следует обратиться к офтальмоонкологу, который на основании визуального осмотра, дополнительных исследований подтвердит или исключит опухолевидную природу новообразований кожи век.
ЛЕЧЕНИЕ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ КОЖИ ВЕК
Основным методом лечения опухолей кожи век является хирургическое вмешательство. В Санкт-Петербургскойм Филиале клинике МНТК «Микрохирургия глаза» успешно применяется микрохирургическое удаление опухолей с применением радиоволновой хирургии (радионож) и одномоментным реконструктивно-восстановительным этапом.
Использование во время операции микроскопа позволяет оценить необходимые границы иссечения новообразования, что обеспечивает уверенность в полном удалении опухоли. Радиохирургия определяет минимальность повреждения окружающих тканей и лучшее рубцевание, а применение широкого разнообразия пластик — достижение удовлетворительного функционального и косметического результата.
- Важным преимуществом хирургического лечение является определение гистологической принадлежности опухоли, что дает возможность определить дальнейшую тактику лечения и необходимость дополнительного использования лучевой, либо химиотерапии.
- Реже применяются такие методы воздействия, как криогенный и лазерная фотодеструкция, использование которых наиболее оправдано в лечении доброкачественных опухолей кожи век.
Злокачественные опухоли кожи

Злокачественные опухоли кожи – новообразования наружной локализации эпителиального, меланоцитарного, лимфоцитарного и сосудистого происхождения. Чаще развиваются в пожилом возрасте. Проявляются в виде бляшек, узелков и уплотнений с экзофитным и эндофитным ростом. При прогрессировании нередко изъязвляются. Могут прорастать подлежащие ткани, метастазировать в лимфатические узлы и отдаленные органы. Диагноз устанавливается на основании жалоб, данных осмотра и результатов дополнительных исследований. Лечение – оперативное удаление, химиотерапия, лучевая терапия.
Злокачественные опухоли кожи

Понятие «злокачественные опухоли кожи» объединяет в себе новообразования кожного покрова, происходящие из эпидермиса (базальноклеточная и плоскоклеточная карцинома), меланоцитов (меланома), эндотелия сосудов (саркома) и лимфоцитов (лимфома). По различным данным составляют 13-25% от общего количества онкологических заболеваний. Занимают третье место по распространенности после рака легкого и рака желудка. Вероятность развития увеличивается по мере старения, средний возраст больных в России по данным за 2004 год составляет 68 лет. Злокачественные опухоли кожи чаще возникают на открытых областях тела. Светлокожие блондины страдают чаще брюнетов. Степень агрессивности может различаться и зависит от морфологического типа новообразования. Диагностику и лечение данной патологии осуществляют специалисты в области онкологии и дерматологии.
Причины развития и классификация злокачественных опухолей кожи
Причины развития злокачественных опухолей кожи окончательно не выяснены. В числе основных факторов риска специалисты традиционно указывают проживание в южных районах, возраст, светлую кожу, механические повреждения, длительную инсоляцию и неблагоприятные метеорологические воздействия (ветер, низкую температуру, повышенную влажность воздуха). Вместе с тем, в последние десятилетия отмечается увеличение количества злокачественных опухолей кожи у городских жителей средней полосы, не работающих на открытом воздухе.
Исследователи связывают этот факт с ухудшением экологической обстановки, повышением уровня радиации, наличием большого количества канцерогенов в продуктах питания и бытовых средствах, модой на загар и распространенностью иммунных нарушений. Наряду с перечисленными факторами имеет значение наличие предраковых заболеваний кожи, в том числе – старческой кератомы, кожного рога, пограничного пигментного невуса, эритроплазии и болезни Боуэна.
К числу наиболее распространенных злокачественных опухолей кожи относятся:
Базально-клеточная эпителиома
Базалиома – злокачественная опухоль кожи с местным агрессивным ростом и очень низкой склонностью к отдаленному метастазированию. Является самой распространенной формой рака кожи. В 80% случаев образуется в области лица и головы. Может возникать на неизмененной коже или становиться результатом злокачественного перерождения предракового процесса. Характерны медленное течение и высокая склонность к рецидивированию. Чаще диагностируется у людей пожилого возраста.
Вначале на поверхности кожи появляется небольшой безболезненный плоский или выступающий узелок телесного либо розоватого цвета. Иногда злокачественная опухоль кожи имеет вид вдавленной красноватой эрозии, напоминающей царапину. Базально-клеточная эпителиома растет в течение нескольких лет, достигая размера 1-2 сантиметра. По мере роста на поверхности новообразования сначала появляется участок мокнутия, а затем – небольшой очаг распада, покрытый корочкой.
Под корочкой располагается легко кровоточащая язвочка или эрозия, окруженная плотным узким валиком розоватого, коричневатого либо телесного цвета. Валик состоит из множества мелких узелков. В последующем язва увеличивается и углубляется. Иногда выявляется частичное рубцевание. При агрессивном эндофитном росте подвижность злокачественной опухоли кожи уменьшается. Углубление язвы является признаком инфильтрирующего роста и разрушения подлежащих тканей.
Различают несколько типов базалиом. Поверхностная базально-клеточная эпителиома обычно локализуется в области туловища. Представляет собой атрофическую эризематозную поверхность, покрытую корочкой и окруженную тонким плотным валиком. Плоская рубцовая базалиома, как правило, располагается в височной области, характеризуется наличием участка атрофии и рубцевания с нерезко выраженным валиком. Узловатая злокачественная опухоль кожи может быть множественной, локализуется на волосистой части головы, коже век и лба. Представляет собой небольшие узелки, покрытые корочками. Быстро изъязвляется и разрушает подлежащие ткани. Склеродермоподобная базалиома напоминает склеродермию. Склонна к рецидивированию.
Злокачественную опухоль кожи диагностируют на основании внешнего осмотра и данных гистологического исследования. Лечение – хирургическое либо нехирургическое удаление. Возможны иссечение, криодеструкция, электрокоагуляция, облучение и т. д. При глубоком поражении подлежащих тканей показана операция Мохса – иссечение в пределах визуально неизмененных тканей с последующим микроскопическим исследованием срезов опухоли и (при необходимости) поэтапным расширением зоны удаления тканей. После иссечения злокачественной опухоли кожи больным рекомендуют избегать прямых солнечных лучей. В течение 10 лет рецидивирование наблюдается у 40% пациентов.
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи – злокачественная опухоль кожи, развивающаяся из шиповатого слоя эпидермиса. Выявляется в 10 раз реже базалиомы, мужчины страдают вдвое чаще женщин. Заболеванию больше подвержены светлокожие люди, проживающие в южных широтах. Риск возникновения злокачественной опухоли кожи повышается при продолжительном приеме иммуносупрессоров. Средний возраст пациентов – 50-60 лет. Обычно образуется на открытых участках кожи, на нижней губе и в области промежности. Может развиваться на фоне старческого кератоза либо возникать на месте травматических повреждений: рубцов после травм, ожогов, гнойных процессов, пролежней или трофических язв.
В отличие от базалиомы, эта злокачественная опухоль кожи протекает, как типичный рак любой локализации. Плоскоклеточная эпителиома быстро прогрессирует, дает метастазы в регионарные лимфоузлы и отдаленные органы. На начальных стадиях представляет собой одиночный шаровидный узелок. В последующем при экзофитном росте становится неровной и увеличивается в размере. При эндофитном росте (язвенно-инфильтрирующей форме) располагается в толще кожи, образует болезненную язву кратерообразной формы с плотными изъеденными краями.
Все злокачественные опухоли кожи с экзофитным и эндофитным ростом быстро прорастают подлежащие ткани и становятся неподвижными. Возможно разрушение мышц, сосудов, нервов, хрящей и костей. Вероятность раннего метастазирования особенно высока при злокачественных опухолях кожи, возникших в области послеожоговых рубцов, ушных раковин, нижней губы, кисти и наружных половых органов. Пациенты предъявляют жалобы на интенсивные локальные боли и ухудшение общего состояния. Появляются слабость, повышенная утомляемость, потеря аппетита, снижение веса, гипертермия и признаки общей интоксикации.
Без лечения летальный исход наступает спустя 2-3 года после возникновения злокачественной опухоли кожи. Причиной смерти становятся истощение, инфекционные осложнения или кровотечение из поврежденных сосудов. Диагноз выставляют на основании симптомов и данных гистологического исследования. Лечение оперативное. При метастазах в лимфоузлы дополнительно применяют лучевую терапию, при отдаленных метастазах назначают химиотерапию.
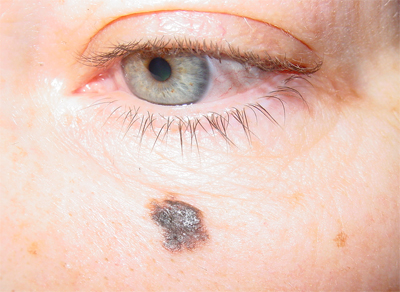
Меланома – самая злокачественная опухоль кожи. Возникает из меланоцитов. Может развиваться на неизмененной коже или в области пигментного невуса. Чаще страдают светлокожие. У пациентов с темной кожей новообразование появляется редко, обычно – на подошвах и ладонях. Средний возраст развития злокачественной опухоли кожи – 20-45 лет. В числе факторов риска – избыточная инсоляция, множественные невусы, врожденный пигментный невус и диспластический невус. У больных, имеющих родственников с меланомой, вероятность заболевания увеличивается в 8 раз, у пациентов, ранее перенесших операцию по удалению меланомы – в 9 раз.
Злокачественная опухоль кожи представляет собой плоское пятно или выступающий узелок черного либо темно-коричневого цвета. Окраска новообразования может быть однородной или неоднородной, иногда пигментированные участки чередуются с очагами телесного цвета. Очень редко выявляются меланомы, лишенные меланина. При прогрессировании опухоль быстро увеличивается в размере или начинает все больше выступать над поверхностью, становится шероховатой. Возможно шелушение. Новообразование легко повреждается и кровоточит. Может протекать без неприятных локальных ощущений либо сопровождаться зудом и жжением.
Злокачественная опухоль кожи быстро метастазирует в регионарные лимфоузлы и отдаленные органы. Дает метастазы в кожу в виде пигментированных и непигментированных новообразований, вначале расположенных недалеко от первичной опухоли, а затем – разбросанных по всему телу. Диагноз выставляется на основании симптомов, радиофосфорной пробы, термографии и данных цитологического исследования. О наличии меланомы могут свидетельствовать такие визуальные признаки, как асимметрия, изменение цвета, неровность контуров и увеличение диаметра невуса более 5 мм.
Биопсия при этой злокачественной опухоли кожи категорически противопоказана. При подозрении на меланому берут мазки-отпечатки для цитологического исследования, проводят тщательный внешний осмотр, пальпируют лимфоузлы, уделяют особое внимание признакам возможного метастазирования во внутренние органы. Больных с подозрением на злокачественную опухоль кожи направляют на рентгенографию грудной клетки, назначают МРТ и КТ внутренних органов, сцинтиграфию печени и другие исследования. Лечение хирургическое. В послеоперационном периоде применяют химиотерапию и иммунохимиотерапию. Прогноз неблагоприятный.
Саркома Капоши
Саркома Капоши – злокачественная опухоль кожи, развивающаяся из клеток внутренней выстилки лимфатических и кровеносных сосудов. Обычно возникает при наличии иммунных нарушений (у стариков, больных ВИЧ, пациентов, принимавших иммуносупрессоры). В числе возможных факторов риска указывают онкогенные вирусы, травмы и наследственную предрасположенность. Эндемическая африканская форма обычно выявляется у молодых людей, характерно раннее метастазирование.
Классическая форма злокачественной опухоли кожи чаще диагностируется у пожилых мужчин. Проявляется образованием множественных багровых или синевато-бурых узлов и бляшек на нижних конечностях. В течение многих лет наблюдается локальное, постепенно распространяющееся поражение, со временем осложняющееся отеком и слоновостью конечностей. В последующем возможна диссеминация с поражением лимфоузлов, внутренних органов, кожи лица и туловища.
Иммунозависимая форма злокачественной опухоли кожи развивается у пациентов, получавших иммуносупрессоры после пересадки органов. Эпидемическая форма выявляется у больных СПИД, для нее характерны быстрое бурное развитие и раннее метастазирование. Тактика лечения злокачественной опухоли кожи зависит от распространенности и формы болезни. При классической форме с локальным поражением конечностей осуществляют иссечение новообразований. При генерализации назначают лучевую терапию и химиотерапию. Прогноз зависит от формы заболевания.
Лимфомы кожи
Лимфомы кожи – группа злокачественных опухолей кожи, развивающихся из Т- и В-лимфоцитов. Причины возникновения не установлены. В качестве возможных факторов риска рассматривают некоторые вирусы, контакт с химикатами, повышенный уровень радиации и чрезмерную инсоляцию. Не исключена наследственная предрасположенность. Новообразования могут быть первичными (злокачественные клетки первично поражают кожу) или вторичными (опухоль образуется в лимфоидном органе, а затем диссеминирует в кожу).
Злокачественные опухоли кожи проявляются зудом, высыпаниями, изменением формулы крови и увеличением регионарных лимфоузлов. При прогрессировании процесса возможно поражение внутренних органов. Диагноз устанавливается на основании данных осмотра, анализов крови, УЗИ и КТ внутренних органов, стернальной пункции, биопсии лимфоузлов и других исследований. План лечения злокачественной опухоли кожи составляют с учетом вида лимфомы и распространенности процесса. Осуществляют оперативное удаление, проводят терапию иммуностимуляторами и глюкокортикостероидными препаратами, назначают лучевую терапию и химиотерапию. Прогноз зависит от вида лимфомы.
Опухоли кожи
В большинстве случаев развития меланомы можно избежать. Для этого нужно лишь внимательнее присматриваться к собственному телу (особенно к родинкам), избегать длительного пребывания на солнце и соблюдать несложные правила загара.
Рак кожи: признаки, стадии, диагностика и лечение
Злокачественные новообразования кожи делятся на две большие группы: меланома и все остальные. Эта статья посвящена немеланомному раку кожи – в первую очередь, плоскоклеточному раку и базалиоме.
Доброкачественные новообразования, развивающиеся в жировой ткани, прежде всего, кожи, но бывают липомы молочной железы, головного и спинного мозга. Опухоли растут медленно и редко малигнизируются.
Три вида злокачественных опухолей кожи
Опухоли кожи, также как и опухоли других органов, могут быть доброкачественными и злокачественными.
Развивающаяся из безобидной на вид родинки меланома опасна не столько сама по себе, сколько способностью быстро давать отдаленные метастазы. А главная причина малигнизации — яркий солнечный свет.
Диагностика и лечение меланомы
Очень важно обнаружить меланому как можно раньше. Регулярно осматривайте все имеющиеся родинки. Если какая-нибудь из них вдруг начинает слишком быстро расти, меняет форму или окраску, воспаляется или начинает болеть, срочно обращайтесь к онкологу. Не исключено, что это уже не родинка, а самая настоящая меланома.
Псориаз: лечение возможно
Основная задача при лечении псориаза – перевести его в «спящий режим», стадию ремиссии. И один из самых результативных методов, позволяющих это сделать — фототерапия.
Антицитокиновая терапия псориаза
Современные средства и методы общего лечения больных псориазом включают фотохимиотерапию (ФХТ, ПУВА-терапию), метотрексат, циклоспорин А, ароматические ретиноиды, кортикостероиды.
Методы лечения псориаза: лечебные ванны
При псориазе хороший эффект дают хвойные, шалфейные ванны и ванны из семян льна. Для их приготовления потребуются экстракты или высушенные растения, которые продаются в аптеках.
Гормоны против атопического дерматита: да или нет
Известно, что для постановки диагноза «атопический дерматит» не требуется сложных тестов — опытному врачу достаточно увидеть клиническую картину для того, чтобы сделать правильный вывод. Симптомы атопического дерматита, как правило, однозначны: сильный зуд и покраснение кожи в определенных зонах тела, регулярные обострения, а чуть позднее — огрубление кожи и развитие эрозий.
Что можно и чего нельзя при псориазе
Успешное лечение псориаза во многом зависит от соблюдения диетического режима, который должен быть физиологически полноценным по энергоценности, содержанию жиров и углеводов.
Псориаз: полезные советы для больных
Одежда может в некоторой степени давить на кожу, что может спровоцировать появление новых высыпаний, поэтому выбирайте легкую, просторную, хлопчатобумажную.
Рак кожи: меланома
 Меланома — злокачественная опухоль, развивающаяся из пигментообразующих клеток. Эти клетки продуцируют пигмент меланин, количеством которого определяется цвет кожи человека. Меланома встречается намного реже других видов рака кожи, но, в силу своей агрессивности, является значительно более опасным кожным заболеванием. Именно поэтому так важно раннее обнаружение этого онкологического заболевания.
Меланома — злокачественная опухоль, развивающаяся из пигментообразующих клеток. Эти клетки продуцируют пигмент меланин, количеством которого определяется цвет кожи человека. Меланома встречается намного реже других видов рака кожи, но, в силу своей агрессивности, является значительно более опасным кожным заболеванием. Именно поэтому так важно раннее обнаружение этого онкологического заболевания.
Злокачественная меланома может располагаться на различных участках кожи, реже на слизистой оболочке желудочно-кишечного тракта и верхних дыхательных путей, в глазном яблоке, мозговых оболочках — там, где могут находиться пигментные клетки (меланоциты). По данным зарубежных клиник, меланома кожи встречается чаще меланом другой локализации. Меланома как раковая опухоль может возникать и на неизмененной коже, но в большинстве случаев она развивается на фоне пигментных невусов (родимых пятен), которые представляют собой скопления меланоцитов в виде гнезд в разных слоях кожи.
Наиболее часто такое заболевание кожи, как меланома возникает на открытых участках тела, подверженных действию солнечных лучей. У женщин меланома кожи располагается преимущественно на нижних конечностях, у мужчин – на туловище. Рост и распространение меланомы происходят путем прорастания окружающих тканей, лимфогенного и гематогенного метастазирования. Заболеваемость кожной онкологией и в частности меланомой быстро растет в последние несколько десятилетий и составляет 2,5% всех впервые выявляемых опухолей. К счастью, ведущие онкологи нашли способы борьбы с этим заболеванием, позволяющие побороть меланому за границей.
Предрасполагающими факторами развития злокачественной опухоли меланомы являются:
- травма родинки (примерно у 40% больных меланомой признаки злокачественности появляются после травмы пигментного невуса),
- чрезмерное воздействие ультрафиолетового излучения (пляж, солярий),
- сильные солнечные ожоги, полученные ранее (даже в детском или подростковом возрасте),
- множественные родинки (более 50),
- атипические родинки,
- генотип (светлый цвет кожи, глаз, волос),
- возраст (старше 50 лет),
- меланома в прошлом (риск развития второй меланомы в 900 раз выше, чем у прочих людей),
- гормональная перестройка организма (в период полового созревания, беременности и менопаузы иногда наблюдается ускорение роста опухоли, в отдельных случаях изменение гормонального статуса приводит к торможению и даже регрессии опухоли).
Сегодня очевидно, что в основе злокачественной трансформации клеток при меланоме лежит повреждение генетической информации. Заграничные клиники обнаружили изменения ДНК некоторых генов в клетках меланом. Их появление связывают с воздействием солнечных лучей и других патогенных факторов. Большинство этих изменений ДНК не передается по наследству, но при некоторых меланомах изменения ДНК могут наследоваться. Наследование некоторых мутантных генов может повысить риск развития такого кожного заболевания, как меланома.
Тревожные симптомы меланомы: предупреждён, значит вооружён
Предположение о меланоме возникает при недавно появившемся и увеличивающемся в размерах пигментном образовании, либо при росте или изменении окраски длительно существовавшего пигментного невуса, особенно если это сопровождается кровотечением или значительным шелушением. Большинство меланом имеет темно-коричневый или черный цвет. В некоторых случаях они могут иметь неравномерную окраску с участками красного, синего, белого цвета.
Тревожным сигналом за рубежом может быть обесцвечивание ранее пигментированного образования. Чаще всего меланомы имеют неправильную асимметричную форму, нечеткие фестончатые края, блестящую, нередко изъязвляющуюся, поверхность. Подногтевая меланома образует пигментированный участок в ногтевом ложе. Больных беспокоят ощущения зуда, жжения, тупой боли в области образования. Возникновение дочерних пигментированных или розовых образований (саттелитов) в коже вокруг меланомы и увеличение близлежащих лимфатических узлов являются признаками лимфогенного распространения опухоли.
Отдаленные очаги меланомы при ее гематогенном распространении могут возникнуть в любом органе, но чаще всего поражаются легкие, печень, кости, головной мозг, надпочечники. Стадия развития меланомы определяется глубиной ее распространения в слои кожи. Толщина меланомы от рогового слоя до уровня максимального проникновения опухоли – важнейший прогностический показатель и основной фактор риска по возникновению метастазов.
Злокачественные опухоли кожи лечение
1.2. Злокачественные опухоли кожи лица.
Злокачественные опухоли кожи занимают второе место в структуре онкологической заболеваемости. Приблизительно 90% всех злокачественных опухолей кожи локализуются в участке головы и шеи. По классификации ВОЗ к злокачественным опухолям кожи и ее придатков принадлежат:
I. Эпителиальные опухоли
· аденокарцинома потовых и сальных желез
II. Соединительно-тканные опухоли
III. Сосудистые опухоли
IV. Меланома кожи.
Чаще всего встречаются рак кожи и меланома.
По гистологическому строению различают две основных формы рака кожи: базальноклеточный рак (базалиома) и плоскоклеточный рак.
Базалиома составляет до 70% всех раковых опухолей кожи и локализуется преимущественно на коже лица.
Гистологически выделяют формы базалиом:
Клиника. Базалиома кожи чаще всего имеет вид небольшого узелка или бляшки желтого или серо-розового цвета, кожа над ними становится матовой или перламутровой. Со времем, в центре опухоли возникает впадение, довольно часто появляются телеангиоэктазии, ячейки депигментации; потом происходит изъязвление кожи и распад опухоли. Дно язвы имеет вид воронки и покрыто серого цвета струпом, края в виде валика. В запущенных случаях зона деструкции занимает большие участки. Несмотря на большие участки поражения тканей, общее состояние больных длительное время остается, в целом, удовлетворительным. Течение базалиом обычно продолжительное, торпидное. Большинство морфологов рассматривают базалиому как опухоль с местно-деструктивным ростом, которая не дает метастазов. Деструктивный рост опухоли в распространенной стадии или во время рецидива характеризуется разрушением подлежащих хрящей, костей, прорастанием в соседние полости (полость носа, рта, разрушения хрящей ушной раковины).
Плоскоклеточный рак (эпидермоидный рак, спиналиома) — злокачественная эпителиальная опухоль, способная давать метастазы, состоит из атипичных клеток, которые напоминают элементы шиповатого пласта эпителия. Преобладающая локализация — кожа лица, спинка носа, вилицева дуга, ушные раковины.
Этиология. Среди факторов, которые служат причиной развития рака кожи, видное место занимают:
· продолжительный контакт с химическими канцерогенами
Патологическая анатомия. Микроскопически различают плоскоклеточный рак кожи с ороговением и без ороговения. Плоскоклеточный рак без ороговения считается менее дифференцированным. Для того чтобы иметь приблизительное представление о степени злокачественности опухоли, следует руководствоваться тремя градациями:
1) дифференцированный рак (с хорошо выраженной кератинизациею и образованием “жемчужин”);
2) малодифференцированный рак (со слабо выраженной кератинизацией);
3) недифференцированный рак (без признаков кератинизации).
Рак кожи метастазирует преимущественно лимфогенным путем. Регионарными лимфоузлами для головы и шеи есть:
Если опухоли расположенные на границе разных участков тела, регионарными являются лимфоузлы, которые дренируют эти сопредельные зоны. Традиционное объединение базалиом и плоскоклеточного рака кожи обусловило включение злокачественных опухолей кожи в одну группу и единое распределение их по стадиям.
Классификация раков кожи
ТNМ Клиническая классификация
Т — первичная опухоль
Тх — недостаточно данных для оценки первичной опухоли
Т — первичная опухоль не определяется
Тиs — преинвазивная карцинома (carcinoma in situ)
Т1 — опухоль до 2 см в наибольшем измерении
Т2 — опухоль до 5 см в наибольшем измерении
ТЗ — опухоль свыше 5 см в наибольшем измерении
Т4 — опухоль, которая прорастает сопредельные структуры, такие, как хрящ, скелетную мышцу или кость
Примечание: в случае множественных синхронных опухолей указывается опухоль с высочайшей категорией Т, а число отдельных опухолей сказывается в скобках, например, Т2 (5).
Nх — недостаточно данных для оценки состояния регионарных лимфатических узлов
N — нет признаков поражения регионарных лимфатических узлов
N1 — имеющиеся метастазы в регионарных лимфатических узлах
Мх — недостаточно данных для выявления отдаленных метастазов
М — отдаленные метастазы не определяются
М1 — имеющиеся отдаленные метастазы
Клиника. Клинически выделяют три формы плоскоклеточного рака — поверхностную, инфильтрирующую и папиллярную (за А.П. Шаниним).
· Поверхностная форма отмечается образованием пятна или узелка беловатого цвета. В процессе роста получается эрозия, покрытая корочкою, которую больной постоянно сдирает. Процесс протекает медленно, эрозия частично рубцуется, возникает язва с валикообразными возвышенными краями.
· Инфильтративная (ендофитная) форма протекает значительно быстрее, распространяется в подлежащие ткани. Возникают плотные узлы, после покрывания которых язвами, возникает кратерообразная язва с образованием плотного валика, она врастает в подлежащие ткани и становится неподвижной. Такая форма наиболее характерна для плоскоклеточного рака и способна метастазировать.
· Папилярная форма (екзофитная) представлена узлом на широкой основе в виде цветной капусты и может достигать больших размеров. Быстро растет и часто метастазирует.
Диагностика. Диагностика злокачественных опухолей кожи базируется на анамнезе, клинической картине, цитологических и гистологических исследовательских приемах. При подозрении на меланому биопсию делать не следует, лучше выполнить широкое иссечение.
Лечение. Лечение рака кожи проводится с применением лучевого, хирургического и химиотерапевтического методов. Выбор способа лечения определяется стадией процесса и его локализацией.
· Лучевые методы — основные методы при лечении злокачественных опухолей лица.
u На стадиях Т1, Т2 лучевое лечение проводится в виде близкофокусной рентгенотерапии.
u На стадии Т3 эффективна теле-гамма-терапия и комбинированное лечение.
· Хирургические вмешательства применяют при рецидивах рака кожи и опухолях, которые возникли на фоне рубцов и свищей.
u лазерная эксцизия,
u при метастазировании выполняется соответствующая лимфаденектомия.
u локальная химиотерапия — в виде мазей (преднизолоновой 5%, фторурациловой 5%, проспидиновой 30% или 50%)
u системная химиотерапия — путем введения цитостатиков (блеомицин, проспидин в/м, метотрексат в/м, комплексные соединения платины в/в).
Меланома кожи принадлежит к наиболее злокачественным опухолям человека. Опухоль развивается из пигментных клеток (меланоцитов). Для нее характерно наличие сосредоточений пигмента меланина, хотя случаются и безпигментные формы меланом.
Этиология. Заболеваемость находится в прямой зависимости от инсоляции, солнечных ожогов, радиационных влияний, травматизации пигментных невусов. Меланомоопасными считаются предраковый меланоз кожи Дюбрея (облигатный предмеланоз), пограничный невус, гигантский волосяной пигментный невус и прочие. Некоторые исследователи расценивают пигментные невусы как динамические образования, способные изменяться на протяжении жизни человека.
Патологическая анатомия. По микроскопическому строению выделяют несколько типов меланомы кожи:
При гистологическом исследовании учитывают глубину инфильтративного роста опухоли, которая имеет важное прогностическое значение. За Кларком (1978) различают пять уровней инвазии:
1 уровень — опухоль расположена в эпидермисе;
2 уровень — опухоль прорастает базальную мембрану и инфильтрирует сосочковый пласт дермы;
3 уровень — опухоль достигает верхней половины сетчатого пласта;
4 уровень — опухоль прорастает сетчатый пласт кожи;
5 уровень — инвазия опухоли за границы дермы подкожного жирового пласта.
Пути метастазирования — меланома метастазирует как лимфогенным, так и гематогенным путями. Сначала появляются метастазы в регионарных лимфатических узлах. Гематогенные метастазы чаще всего поражают легкие, мозг, печень, надпочечники, кости. Довольно часто наблюдаются метастазы в коже и подкожном жировом слое. Различают три формы кожных метастазов ( Rode, 1968):
Классификация меланом кожи
(коды МКХ — О С44; С51.0; С60.9; С63.2) за системой ТNМ (5-е издания, 1997 год)
ТNМ Клиническая классификация
Т — первичная опухоль. Степень распространения первичной опухоли классифицируется после иссечения (смотри определение категорий p).
Nх — недостаточно данных для оценки состояния регионарных лимфатических узлов
N — нет признаков поражения регионарных лимфатических узлов
N1 — метастазы ? 3 см в наибольшем измерении в любой с региональных лимфатических узлов
N2 — метастазы размером свыше 3 см в наибольшем измерении в любом из региональных лимфатических узлов и/или промежуточные метастазы
N2а — метастазы размером свыше 3 см в наибольшем измерении в любом из региональных лимфатических узлов и/или промежуточные метастазы
N2с — метастазы размером свыше 3см в наибольшем измерении и промежуточные метастазы
Мх — недостаточно данных для выявления отдаленных метастазов
М — отдаленные метастазы не определяются
М1 — имеющиеся отдаленные метастазы
М1а — поражение кожи или подкожной основы или лимфатических узлов за границей зоны дренирования региональных лимфатических узлов
Клиника. Вследствие активации невуса и превращения его в меланому наблюдаются такие основные начальные симптомы:
o быстрый рост невуса и его уплотнения;
o усиление или уменьшение пигментации;
o покраснение в виде венчика вокруг невуса;
o появление неприятных субъективных ощущений — зуда, изжоги, напряжения, покалывания;
o появление трещин, укрывание язвами, кровотечения;
o появление сателлитов или разрастаний в виде сиял в связи с распространением меланом лимфатическими щелями.
Основываясь на морфологических и клинических особенностях меланом, Кларк предложил выделять три клинических формы:
1) поверхностно-распространенную меланому (39 — 75%) всех меланом кожи;
2) злокачественную лентиго-меланому (10 — 13%);
3) узловую форму меланомы (10 — 30%).
Следует заметить, что внешние проявления меланом чрезвычайно разнообразные. Опухоль может иметь вид темного пятна, образовывать легкую выпуклость, приобретать вид папилломатозных разрастаний, иметь грибовидную форму, размещаться на ножке, широкой основе. Форма ее может быть круглой, овальной, полигональной. Консистенция от мягкой к плотной. Окраска — от насыщенно-черного через разные оттенки коричневого к безпигментного.
Диагностика. Диагностика меланом, главным образом, базируется на данных анамнеза и симптоматике.
· Радионуклидная диагностика. Высокое накопление над опухолью фосфора в границах 300% — 400% может свидетельствовать в пользу меланомы.
· Объединение радионуклидного исследования с термографической диагностикой.
· Цитологическое исследование мазков-оттисков проводят при появлении язв на опухоли.
· Пункцию и в особенности биопсию меланомы раньше считали недопустимыми. В последнее время вопрос относительно категоричного запрета пункции пересматривается.
Дифференциальная диагностика. Следует проводить дифференциальную диагностику с пигментными невусами, пигментными пятнами при болезни Реклингхаузена, пигментными базалиомами. Определенные трудности могут возникнуть при дифференциальной диагностики ангиофибромами, нейрофибромами, болезни Боуена, ангиомы. Тщательно собранный анамнез и старательное клиническое обследование больного позволяют установить правильный диагноз.
Лечение. Применяются хирургический метод лечения (которому отдается приоритет в США), лучевая терапия, комбинированный метод леченияи химиотерапия.
· Хирургическое вмешательство предусматривает:
1. широкое и глубокое иссечение опухоли (к фасции или апоневроза);
2. регионарная лимфадэнэктомия (показана только при метастазах в регионарных лимфатических узлах);
3. лазерная терапия и криотерапия в последнее время считается перспективным методом хирургического лечения.
· Комбинированное лечение. Наиболее распространенной схемой комбинированного лечения меланом есть предоперационное облучение опухолис последующим ее широким иссечением. Цель предоперационной лучевой терапии — отмежевание опухоли за счет отмирания самых восприимчивых ее элементов, развитие некробиоза в клетках и фиброзе в строме опухоли, дискомплексации и, в конечном счете, девитализации опухоли. Вследствие этого уменьшается возможность диссиминации меланомы во время хирургического вмешательства.
· Химиотерапия с неспецифической иммунотерапией (элеутерококк, тималин, т-активин, левамизол, препараты эхинацеи) применяются при распространенных меланомах кожи.
Перспективным направлением лечения есть метод лимфотропной интерферонотерапии (для профилактики метастазирования). Среди цитостатиков наиболее эффективными считаются препараты ССNU (ломустин, белустин и их аналоги), дакарбазин, адриабластин, алкеран, циклофосфан, препараты платины. Чаще всего цитостатическое лечения имеет характер полихимиотерапии и проводится за разработанными схемами. Профилактические курсы полихимиотерапии применяют в послеоперационном периоде при условии III-И уровня инвазии по Кларку. Паллиативные курсы цитостатической терапии проводятся на протяжении всей жизни, пока от их применения прослеживается клинический эффект.
Прогноз. Для прогноза большее значение имеют биологические особенности опухоли, чем метод лечения. Прогноз зависит, прежде всего, от глубины инвазии, распространения опухоли, особенностей гормонального баланса, иммунного статуса организма.
Злокачественные опухоли кожи у детей
Злокачественные опухоли кожи у детей встречаются редко и составляют менее 1% от всех злокачественных опухолей детского возраста.
При этом наиболее часто встречаются меланома и рак кожи.
Меланома кожи является одной из самых злокачественных опухолей человека, быстро растет и метастазирует, может наблюдаться в любом возрасте и относительно редко у детей.
Частота меланомы у детей составляет 0,3% среди злокачественных опухолей кожи и сотые доли процента от пигментных невусов и других опухолей кожи. В последние годы отмечается тенденция к увеличению частоты меланомы у детей и возрастание ее доли в причинах детской смертности.
Меланома развивается из пигментных клеток кожи.
Наиболее часто меланома наблюдается у детей в возрасте 4-6 лет и 11-15 лет.
Частота заболевания не зависит от пола. Чаще поражаются верхние и нижние конечности, области головы и шеи, туловище.
Факторы риска возникновения меланомы кожи у детей
В 70% случаев меланома развивается из врожденных пигментных невусов, особенно гигантских невусов. Определенное значение в развитии меланомы придается травме.
Описаны случаи возникновения меланомы у членов одной семьи. Семейные случаи меланом составляют 10% среди этих опухолей. Отмечено, что семейные меланомы по сравнению с обычными случаями развиваются в более ранние сроки.
Важную роль в возникновении меланом отводится избыточному воздействию солнечных лучей.
Формы меланом кожи у детей
Особенностью меланомы у детей является преобладание узловой формы роста опухоли.
Выделяют 2 группы больных:
1. С локальной (местной) формой, когда отсутствуют метастатические очаги вблизи опухоли;
2. С распространенной формой.
В зависимости от глубины распространения меланомы в коже и подкожной клетчатке выделяют 5 степеней, что важно для определения тактики лечения больного и прогноза (исхода) заболевания.
Признаки и симптомы меланомы кожи у детей
Ранними признаками меланомы кожи у детей являются: быстрый рост опухоли, изменение цвета пигментного образования, разрастание одного из участков, возвышение над поверхностью кожи, появление выростов, трещин, кровоточивость, изъязвление поверхности опухоли, выпадение волос на пораженном участке при волосатом пигментном невусе, появление венчика воспаления вокруг опухоли, покалывание, зуд, жжение.
Размеры меланомы варьируют от 0,5 до 7 см и более. Большие размеры более характерны для меланом, возникающих из гигантских пигментных невусов.
Внешний вид опухоли разнообразен. У 95% больных меланома имеет широкое основание. Окраска опухоли колеблется от черного до нормального цвета кожи. Изменение цвета кожи до черного более характерно для озлокачествления невуса.
К поздним признакам меланомы можно отнести появление дополнительных метастатических очагов в близлежащих от первичной опухоли областях, увеличение близлежащих лимфатических узлов, появление интоксикации.
Метастазирование (распространение) меланомы сначала происходит в близлежащие, а затем и отдаленные лимфатические узлы. Позднее могут поражаться легкие, печень, кости, головной мозг. Обычно метастазы появляются в течение года после выявления или удаления опухоли.
Методы диагностики меланомы кожи у детей
Термография основана на разнице температур кожи окружающей опухоль и самой опухоли.
Повышение температуры кожи при меланоме связано с интенсивным обменным процессом в ппигментных клетках. В настоящее время этот метод используется в сочетании с глюкозной нагрузкой, что повышает эффективность исследования.
Радиофосфорная проба помогает уточнить природу опухоли и выявить степень воспалительных явлений. Для меланомы кожи характерен показатель относительного накопления изотопа более 200% и медленное его выведение из опухоли. Фосфорный тест применяется как дополнительный метод диагностики в трудных случаях.
Цитологическое и гистологическое исследование позволяет уточнить диагноз, стадию меланомы и прогноз заболевания, что важно для определения тактики лечения больного.
Лечение меланомы кожи у детей
Хирургический метод является основным при лечении локальных (местных) форм меланомы кожи. У больных с более распространенным процессом операция применяется как первый этап лечения.
Лучевая терапия может быть использована при сомнительной радикальности оперативного вмешательства, рецидиве опухоли или метастазах меланомы.
Химиотерапия — основной метод лечения широко распространенных форм меланомы. Из противоопухолевых препаратов применяются: дакарбазин, араноза, проспидин, производные нитрозометилмочевины и платины.
Для лечения меланом применяются как отдельные противоопухолевые препараты, так и их комбинации. Однако известно, что эффективность комбинированной химиотерапии на 25-30% выше, чем лечение одним препаратом.
Криохирургия (лечение низкими температурами) применяется для воздействия на подкожные метастазы меланомы.
Иммунотерапия препаратами интерферона (интрон, роферон) может назначаться в сочетании с химиотерапией для увеличения продолжительности ремиссии.
Прогноз (исход) меланомы кожи у детей
Выживаемость больных с ранними стадиями меланомы составляет около 80%. Однако в целом 40-50% больных погибает от прогрессирования болезни в течение первых 5 лет от начала лечения.
Рак кожи у детей
Рак кожи у детей встречается очень редко и составляет 0,6% среди опухолей кожи в детском возрасте.
К факторам риска возникновения рака кожи относятся: избыточное воздействие ультрафиолетовых лучей, ионизирующее излучение, иммунодефицитные состояния (угнетение иммунитета) различной природы, наличие пигментной ксеродермы.
По микроскопическому строению различают 2 формы рака кожи: базальноклеточный (базалиома) и плоскоклеточный рак.
Симптомы и признаки рака кожи у детей
Базальноклеточный рак обычно возникает на лице в виде узелка плотной консистенции, сливающегося с кожей или выступающего над ее поверхностью.
Кожа над образованием истончена. В дальнейшем рядом с узелком появляются новые подобные образования, которые сливаются с первым. Опухоль растет медленно и состояние больных остается длительное время удовлетворительным.
Впоследствии опухоль может распространяться на окружающие ткани, слизистые оболочки, мышцы, хрящи и кости. В случае поражения слизистых оболочек опухоль протекает более агрессивно, глубоко проникая в окружающие ткани.
Метастазы возникают редко и только в близлежащие лимфатические узлы.
Плоскоклеточный рак развивается преимущественно на лице, волосистой части головы, ушных раковинах, верхних и нижних конечностях и наружных половых органах. У детей эта форма рака возникает обычно на фоне редкого поражения кожи – пигментной ксеродермы.
Плоскоклеточный рак растет быстрее базальноклеточного рака и нередко метастазирует в близлежащие лимфатические узлы. Однако отдаленные метастазы встречаются редко. В 35% случаев дети с раком кожи поступают в больницу с III-IV стадиями болезни.
Диагностика рака кожи у детей
При подозрении на наличие у ребенка злокачественной опухоли кожи диагноз уточняется с помощью пункции или биопсии образования с последующим микроскопическим исследованием. Наилучшие результаты достигаются при использовании обоих методов исследования.
После обследования устанавливается стадия заболевания и разрабатывается программа лечения.
Лечение рака кожи у детей
Основным методом лечения рака кожи у детей является оперативное удаление опухоли, при котором рецидивы встречаются редко.
Нередко вместо операции у больных с ранними стадиями опухоли применяют криохирургический метод (воздействие низких температур). Криохирургия особенно показана больным раком кожи, возникшем на фоне пигментной ксеродермы, когда в ряде случаев приходится неоднократно прибегать к. удалению раковой опухоли с помощью низких температур.
Лучевая терапия также является эффективным методом лечения рака кожи у детей, так как данная опухоль обладает высокой радиочувствительностью.
При распространенном раке кожи используется химиотерапия как в виде мазей, так и внутривенно. Из противоопухолевых препаратов применяют: производные платины, блеомицин, адриамицин, 5-фторурацил, проспидин, препараты ретиноидной кислоты, интерферон.
