Противогрибковые препараты при себорейном дерматите лица
Лечить или нет себорейный дерматит тербинафином?

Липофильные дрожжеподобные грибы Malassezia, ранее называвшиеся Pityrosporum, являются частью нормальной микрофлоры кожи человека. Однако под влиянием предрасполагающих факторов они становятся патогенными и с ними могут быть связаны несколько заболеваний, таких как разноцветный лишай, фолликулит, вызванный Malassezia, себорейный дерматит, некоторые формы атопического дерматита и системные инфекции.
В настоящее время проведено немало исследований, показывающих, что Malassezia играет важную роль в патогенезе себорейного дерматита. Многие из этих работ доказывают эффективность противогрибковых препаратов при себорейном дерматите: при их применении происходит очищение пораженных участков, уменьшается число колоний Malassezia, а реколонизация после прекращения лечения ведет к рецидиву себорейного дерматита. В ряде других исследований установлено, что нарушение функции иммунной системы оказывает влияние на патогенность этих дрожжеподобных грибков.
В исследовании, проведенном итальянскими учеными (Scaparro E., Quadri G, Virno G. Orifici C., Milani M), сравнивались оральный прием тербинафина (250 мг в сутки) в течение 4 недель и местное применение крема с плацебо у пациентов со средне-тяжелыми и тяжелыми формами себорейного дерматита. В каждую группу было включено по 30 пациентов. Показано, что оральное применение тербинафина эффективно для лечения себорейного дерматита и эффект сохраняется в течение 8 недель после окончания лечения. По мнению авторов, эффект тербинафина обусловлен комбинацией противогрибкового действия и противовоспалительной активностью. Однако известно, что тербинафин обладает низкой активностью против грибков Malassezia и неэффективен при лечении разноцветного лишая. Несколько противогрибковых препаратов, включая тербинафин, обладают противовоспалительной активностью in vitro и при местном использовании, однако нет сообщений о противовоспалительном действии тербинафина при оральном применении.
Известно, что кетоконазол и итраконазол при приеме внутрь являются эффективными препаратами при лечении себорейного дерматита, при этом они обладают высокой активностью против грибков Malassezia in vitro. Тербинафин же не активен in vitro против дрожжеподобных грибков, хотя он действует на дерматофиты. Кроме того, концентрация терфинадина в коже после нанесения крема гораздо выше, чем после приема через рот. И хотя местное применение тербинафина при себорейном дерматите и разноцветном лишае эффективно, имеющихся данных недостаточно, чтобы рекомендовать этот препарат для перорального применения при себорейном дерматите (J. Faergemann).
Lancet, 2001; 358: 170
словасеборейный дерматит, Malassezia, Pityrosporum, разноцветный лишай, фолликулит, тербинафин, кетоконазол, итраконазол, микрофлоры кожи человека
Себорейный дерматит
Для цитирования: Илешина Т.В. Себорейный дерматит // РМЖ. 2004. №5. С. 324
ЦКВИ, Салон красоты , Москва

У читывая широкое распространение и постоянный рост заболеваемости себореей и себорейным дерматитом (СД), лечение этой патологии является одной из актуальных проблем дерматокосметологии. Мы попытаемся рассмотреть эту проблему с разных сторон.
Себорейный дерматит – хроническое воспалительное заболевание кожи, связанное с повышением количества и изменением качества кожного сала. Проявляется утолщением рогового слоя, жирным блеском и шелушением кожи. Поражаются СД те участки кожи головы и туловища, на которых более всего развиты сальные железы (волосистая часть головы, лоб, носогубный треугольник, область ушных раковин, передняя область груди и межлопаточная область). При поражении кожи волосистой части головы наблюдается истончение и поредение волос. В тяжелых случаях СД может иметь характер распространенного эксфолиативного процесса вплоть до эритродермии.
В качестве возможных причин, способствующих возникновению заболевания рассматривают генетические, метаболические и влияние внешней среды. Впервые в 1874 году Маlassez предположил, что возбудителем СД является Pityrosporum. В честь этого ученого микроорганизмы получили название Malassezia. В литературе можно встретить оба названия: Рityrosporum и Malassezia. В настоящее время ведущая роль возбудителя Рityrosporum (дрожжеподобные липофильные грибы) в патогенезе себорейного дерматита волосистой части головы и перхоти подтверждена многочисленными клиническими и лабораторными исследованиями. Эти дрожжеподобные липофильные грибы являются постоянным компонентом микрофлоры здоровой кожи у более чем 90% населения. Однако многие авторы расценивают этот факт, как широкое носительство Pityrosporum ovale и Pityrosporum orbiculare. Грибы концентрируются вокруг сальных желез и используют их секрет для роста и развития. Pityrosporum ovale (P. ovale) или по иной классификации Malassezia furfur чаще встречается на волосистой коже головы, а Pityrosporum orbicuiare на коже туловища.
При неблагоприятных условиях происходит нарушение барьерной функции кожи и сальных желез. В частности, организм утрачивает способность контролировать рост питироспоровых грибов, и их количество значительно увеличивается. Микрофлора волосистой части головы в норме содержит 30–50% P. ovale, при перхоти она на 75% состоит из них, а при средних и тяжелых формах СД концентрация P. ovale достигает 90%. Несмотря на ведущую роль P. ovale в очагах поражения при СД выделяют почти все липофильные виды грибов.
Среди факторов, способствующих гиперактивации грибковой микрофлоры, ведущее место принадлежит изменению состава кожного сала, что значительно нарушает барьерную функцию кожных покровов. Среди причин, вызывающих эти изменения, большинство ведущих дерматологов отмечают нейрогенные, гормональные, иммунные.
Общеизвестно, что себорея и, в частности, СД значительно обостряется при нервном стрессе. Пациенты с различными заболеваниями ЦНС и ВНС в значительной степени подвержены заболеваемостью себореей, в различных формах ее проявления. Больные параличами черепных нервов, параличами туловища, болезнью Паркинсона и т.п. обладают огромной предрасположенностью к заболеваемостью СД, CД у этой группы больных часто принимает распространенное течение с резко выраженной торпидностью к проводимому лечению.
Большинство авторов, чьи статьи посвящены СД в качестве доказательства иммуннодефицита при СД, приводят данные Wikler J.R. и др. о заболеваемости СД среди пациентов с выраженными иммуннодефицитными состояниями: если у здоровых людей СД встречается в 8% случаев, то у ВИЧ–инфицированных он наблюдается в 36%, а у больных СПИДом – в 80% случаев.
Гормональный дисбаланс также лежит в основе развития себореи и себорейного дерматита. СД наблюдается в неонатальном периоде и рассматривается, как реакция на стимуляцию материнскими гормонами. Кроме того СД часто возникает в пубертатном периоде. Уровень секреции и качественный состав кожного сала определяется в первую очередь генетическими и гормональными факторами. И действительно, у мужчин СД наблюдается чаще, чем у женщин, что согласуется с предположением о конторолировании андрогенами деятельности сальных желез. Митотическая активность, себосекреция и рост волос находятся под непосредственным контролем андрогенов: свободного тестестерона тестикулярного или овариального происхождения, дегидроэпиандростерона и 4–андростендиона надпочечникового генеза. Это связано с тем, что на поверхности эпидермоцитов и себоцитов расположены рецепторы к половым гормонам. Интересным является тот факт, что уровень общего тестестерона в крови у большинства больных СД находится в пределах нормы, но конверсия тестестерона в дегидротестестерон у таких больных в 20–30 раз выше по сравнению со здоровыми людьми. Причем на участках кожи с клиническими проявлениями СД данный процесс протекает наиболее активно. Наиболее чувствительными и достоверными маркерами клинически выявленной и скрытой форм гиперадрогенемии являются: фракция свободного тестостерона в сыворотке крови, половые стероиды, индекс свободных андрогенов. В толерантных к терапии случаях целесообразно дополнить обследование определением андренокортикоидов, прогестерона, соматотропного гормона, гормонов гипофиза и гипоталамуса. Предлагаемая общая схема патогенеза сводится к тому, что на фоне генетической предрасположенности изменения в гормональном и иммунном статусе обусловливают изменения в секреции кожного сала и нарушения барьерных свойств кожи, что приводит к распространению и увеличению количества ранее сапрофитных микроорганизмов и развитию очагов воспаления с нарушением иммунного кожного ответа, салоотделения и кератинизации эпидермиса. В качестве характерных клинических симптомов заболевания рассматриваются шелушение и воспаление кожи, сопровождающиеся зудом. Классическим вариантом является симметричное вовлечение в патологический процесс кожи волосистой части головы, границы роста волос, бровей, ресниц области бороды и усов. На коже головы появляются мелкие муковидные белые чешуйки, или шелушение может принимать крупнопластинчатый характер. Этот вариант течения СД характеризуется отсутствием изменений на коже и рассматривается как сухая себорея. Многие больные при наличии перхоти (слабая форма СД) предьявляют жалобы на кожный зуд. Если пациенты редко моют голову, процесс прогрессирует, захватывает новые участки кожного покрова, и шелушение становится более обильным. Воспалительные изменения при этом варианте течения могут быть выражены незначительно. Более тяжелое течения СД характеризуется эритематозными пятнами и бляшками, покрытыми муковидными или сальными чешуйками, а в отдельных случаях чешуе–корками и геморрагическими корками. В процесс может вовлекаться и кожа лба, заушных областей, области ушных проходов, пациенты могут жаловаться на чувство постоянного дискомфорта на пораженных участках кожи или интенсивный зуд. Часто выраженность субьективных ощущений коррелирует с нарушениями ВНС. Если лечение не проводится, папулы и бляшки могут появиться на гладкой коже лица, спины, груди и в отдельных случаях осложниться вторичной бактериальной инфекцией.
К лечению СД следует подходить дифференцированно, в зависимости от клинических проявлений, и всегда надо иметь в виду, что даже легкое течение СД может при длительном течении привести к диффузной алопеции, ведь термин себорейная алопеция часто используют, как синоним обычного облысения.
Современные методы лечения СД основаны на данных, подтверждающих его грибковую этиологию. Установлено, что под воздействием антимикотических средств через 24 часа происходит дегидратация и вакуолизация цитоплазмы в клетке гриба, просветление клеточной стенки, от которой через 48 часов остается только тень. Поэтому именно специфическому противогрибковому лечению СД отдается предпочтение перед противовоспалительной кортикостероидной терапией. При поражении волосистой части головы назначают шампуни, содержащие кетоконазол, цинк и деготь. Они применяются не реже 2–х раз в неделю до ликвидации клинических проявлений, но не менее одного месяца. В дальнейшем эти средства должны использоваться больными в качестве профилактических средств не реже 1 раза в 2 недели. Кетоконазол обладает высокой активностью в отношении многих грибов, и в особенности против Malassezia spp. (Р. orbiculare). Общее МПК Malassezia для кетоконазола составляет около 0,02 мг/л, c незначительной вариацией между видами. В целом кетоконазол подавляет рост Malassezia furfur (P. ovale) в концентрациях, в 25–30 раз меньших, чем остальные противогрибковые препараты, применяемые в терапии себорейного дерматита, и в несколько раз меньших, чем любые системные антимикотики. При нанесении местных форм кетоконазола на кожу эффективные концентрации сохраняются внутри и на поверхности эпидермиса в течение 72 часов после отмены препарата, что обьясняется сродством препарата к кератинизированным тканям. Случаев устойчивости грибов к кетоконазолу не отмечается. При легких формах течения СД с локализацией высыпаний на гладкой коже используют мазь, крем или раствор противогрибкового препарата, применяемого 1–2 раза в неделю в течении месяца. При тяжелом течении заболевания, характеризующемся наличием очагов с выраженным воспалением и плотным наслоением чешуек, перед применением антимикотических препаратов необходимо использовать кератолитики (салициловая кислота, препараты дегтя и др.) или размягчить чешуйки при помощи масел с последующим использованием шампуня с кетоконазолом. При неэффективности данной терапии добавляют местно кортикостероидные мази, а в особо тяжелых случаях к наружной терапии присоединяют прием системных антимикотических препаратов в течение одной недели: кетоконазола – 200 мг/сутки, тербинафина – 250 мг/сутки, флуконазола – 100 мг/сутки и т.п. Возможно назначение изотретиноина внутрь (как и для лечения других тяжелых форм себореи). Ежедневная доза составляет от 0,1 до 0,3 мг/кг массы тела. Лечение продолжается в течение четырех недель. В комплексную терапию включают витаминные препараты, антигистаминные препараты, седативные средства, препараты для нормализации работы ЖКТ.
Необходимо отметить, что именно кетоконазол получил наиболее широкое распространение в терапии СД. Van Cutsen и соавт. установили, что in vitro кетоконазол обладает более высокой питироспорастатической и питироспороцидной активностью, чем цинка пиритион и сульфид селена, а использование шампуня с кетоконазолом дает лучшие клинические и микологические результаты, чем применение шампуней с двумя другими перечисленными выше препаратами. Также было отмечено, что in vitro препарат более эффективен, чем другие азольные соединения, такие, как флуконазол, эконазол, клотримазол и миконазол. Эффективность шампуня Низорал, содержащего 2% кетоконазол, доказана многочисленными клиническими и лабораторными исследованиями.
Оптимальные клинические и микологические результаты дает 2% кетоконазол. В частности, Tanew было установлено, что при применении 2% кетоконазола рецидив СД возникает не ранее, чем через 4 недели после прекращения использования препарата, и в этом отношении он превосходит шампунь с 2,5% сульфида селена. Цинк–пиритион также оказывает прямое противогрибковое действие. МПК препарата составляет, по разным данным, от 0,8 до 8 мг/л. Уступая кетоконазолу, цинк–пиритион превосходит по противогрибковой активности другие препараты, в том числе сульфид селении и некоторые имидазолы. В последнее десятилетие шампуни на основе цинка (Head and shoulders, Фридерм–цинк и др.) являются широко используемыми средствами для лечения перхоти. Применение шампуней, содержащих деготь и отшелушивающие средства, не дает быстрый и устойчивый эффект, особенно при длительно протекающем процессе, так как устранение проявлений дерматоза (инфильтрации, отека; шелушения, эритемы) не всегда приводит к быстрому устранению ставшей патогенной флоры. И при отмене или смене шампуня процесс возникает вновь.
Таким образом, наиболее эффективными при лечении СД являются кетоконазол и цинк–пиритион. Изучение механизмов противогрибкового действия этих препаратов показало их разную природу. Кетоконазол подавляет биосинтез эргостерола через фермент С14– a –деметилазу. Кроме того, этот препарат обладает антиоксидантными и антиандрогенными свойствами, способен уменьшать и нормализовать выделение кожного сала. Цинк–пиритион обладает выраженными антимикотическими, антибактериальными и противовоспалительными свойствами. Точный механизм противоспалительного действия солей цинка до конца пока не изучен. Предполагают, что под действием цинка снижается выделение медиаторов воспаления интерлейкина 1 и интерлейкина IV. Ряд исследователей утверждают, что при большинстве дерматозов в эпидермисе и сосочковом слое дермы снижен уровень цинка. Кроме этого, препараты цинка уменьшают рост резистентных штаммов бактерий, подавляют секрецию кожного сала. Таким образом, сочетанное действие кетоконазола и цинка–пиритиона делает возможным кумулятивный эффект или взаимное потенцирование противогрибковой, антиандрогенной и противовоспалительной активности и в результате повышение эффективности лечения.
Это создало предпосылки для разработки комбинированных препаратов на основе кетоконазола и цинка–пиритиона. В России зарегистрирован один из таких препаратов – Кето Плюс, выпускаемый фирмой Гленмарк Фармасьютикалз Лтд (Индия). Основным показанием к применению препарата являются перхоть и себорейный дерматит. Проведенные в 2000 г. клинические исследования Pierard–Franchimont с соавт. лечения тяжелых форм СД и торпидных к лечению вариантов перхоти шампунем, содержащим 2% кетоконазол и 1% цинк–пиритион, показали высокую эффективность сочетания этих 2–х препаратов. Было показано сокращение более чем на 90% высыпания на волосистой части головы с купированием эритемы и зуда в течение 4 недель.
В 2002 году на базе Поликлиники медицинского Центра Управления делами Президента РФ ММА имени И.М. Сеченова Ю.В. Сергеевым и соавт. была проведена оценка клинической эффективности комбинированного шампуня Кето Плюс в лечении перхоти себорейного дерматита и атопического дерматита. В результате проведенного исследования отмечено клиническое излечение у 64,5%, значительное улучшение – у 16,7%, улучшение у 14,5%. Наилучшие результаты были получены у больных с перхотью (излечение в 78%). Общая эффективность лечения больных всех групп шампунем Кето Плюс составила 95,8%.
Таким образом, экспериментально и клинически доказано, что себорейный дерматит вызывается грибком P. ovale (Malassezia furfur). Это представитель питироспоровых грибов является постоянным компонентом микрофлоры человека, но при определенных условиях нейрогенные, гормональные, генетические, метаболические нарушения, а также влияния внешней среды (использование щелочных моющих средств для гладкой кожи и кожи волосистой части головы) происходит резкое размножение гриба и возникает заболевание себорейный дерматит или его легкое течение – перхоть. Современные методы лечения СД основываются на данных, подтверждающих грибковую этиологию этого заболевания. Перспективное направление – сочетание 2–х препаратов, влияющих на различные звенья патогенеза СД. Решением этой задачи явилось появление на рынке высокоэффективного средства, которое продается без рецепта – шампунь Кето Плюс. Высокая клинически доказанная эффективность этого препарата позволяет рекомендовать его в качестве лечебного и профилактического средства при СД. Это, несомненно, снизит число запущенных вариантов течения СД и позволит во многих случаях отказаться от применения кортикостероидных препаратов наружно и системных препаратов внутрь, либо значительно уменьшит показания к применению и дозы этих препаратов.
1. Сергеев Ю.В.Сергеев А.Ю. Шампунь Низорал: современный подход к лечению Malassezia –инфекции кожи. Вест. дерматол. и венерол. 1997;3:60–62.
2. Суколин Г.И. Себорейный дерматит: новое в этиологии и лечении. Русский медицинский журнал 1998; 6: 382–384.
3. Марина Ежева К вопросу об этиологии, клинике и лечении Себорийного дерматита. Косметика и медицина 2001 5(24)
4. Сергеев Ю.В., Кудрявцева Е.В., Сергеева Е.Л. Кетоплюс шампунь: новый подход к лечению перхоти и себорийного дерматита. Иммунопатология. 4 2002
5. Blomquist K., Pajarre R., Rantanen T., Sunonen R.Treatment of dandruff with a 2% ketoconazole shampoo .Beerse, Belgium: Janssen Pharmaceutica (Data en title).
6. Cowley N.C., Farr P.M., Shuster S. The permissive effect of sebum in seborrhoeic dermatitis: an explanation of the rush in neurological disorders. Br. J. Dermatol 1990; 122:71–6.
7. Faergemann J., Jones J.C., Hattler O., Loria Y. Pityrosporum ovale ( Malassezia furfur) as the causative agent of seborrhoeic dermatitis: new treatment options. Br. J. Dermatol. 1996; 134 Supple 1 46:12–5.
8. Hoing M., De Dier A.M., Schuermans V., Cauwenberg G. Ketoconazole shampoo in the treatment of dandruff and/or seborrhoeic dermatitis.A combined analysis of 10 clinical trials in 518 patients. Beerse, Belgium: Janssen Pharmaceutica,1987.
9. Orfanos C.E., Zouboulis C.C. Oral retinoids in the treatment of seborrhea and acne. Dermatology 1998;196: 149–7.
10. Peter R.U., Richarz–Barthauer U. Successful treatment and prophylaxis of scalp seborrhoeic dermatitis and dandruff with 2% ketocanazole shampoo: result of multicentre, double–blind, placebo–controlled trial. Br. J. Dermatol 1995; 132:441–5.
11. Wikler J.R., Nieboer C., Willemze R. Quantitative skin cultures of Pityrosporum yeasts in patients seropositive for the human immunodeficiency virus with and without seborrhoeic dermatitis. J. Am. Acad. Dermatol. 1992; 27: 37–39.
12. Van Custem J., Van Cergen F., Van Peer A., Ketoconazole: activite in vitro sur Pityrosporum. Efficacity daans la pityrosporuose experimentale du cobaye et dans le pityriasis capitis humain. Bull. Soc. Fr. Mycol. Med. 1988; 17: 282–94.
13. Zoubolis C.C., Xia L., Akamatsu H., Seltmann H., Fritsch M., Hornemann S. et al. The human sebocyte culture model provides new insights into development and management of seborrhea and acne. Dermatology 1998; 196: 21–31.
Научный центр акушерства, гинекологии и перинатологии РАМН, Москва
Себорейный дерматит – лечение

Дерматит – это характерные воспалительные реакции кожи, которые возникают от химических раздражителей, а также при физическом и механическом воздействии. Часто наблюдаются случаи, когда воспаления такого характера проявляются на коже из-за чрезмерного повышения температуры или резких ее перепадов, воздействия веществ растительного характера или же при аллергических реакциях на волосяной покров животных. В частности, себорейный дерматит проявляется краснотой, отечностью кожи, повышением температуры и ощущения жара на участках инфицирования. Через некоторое время, вместо покраснений, на коже появляются мелкие пузырьки наполненные жидкостью. После их вскрытия на местах могут образовываться чешуйки или маленькие корки.
Как лечить себорейный дерматит?
Для того, чтобы болезнь была остановлена, необходимо в первую очередь действовать на непосредственные очаги ее распространения. Это, как правило, диагностика и лечение печени, ЖКТ и многих других хронических болезней. Больным назначаются препараты, содержащие кальций хлорида, бром, витамины В, пустырник и валериану. Так же полезны капли элеутерококка и алоэ – назначаются чаще всего больным с наличием гормональных отклонений. Кроме всего этого, необходимо соблюдать некоторую диету – употреблять еду с минимальным содержанием белка, углеводов, а также вовсе отказаться от жирной и острой пищи. Что касается местного лечения, то больным назначают спиртовые обтирания, а так же 2% раствором салициловой кислоты или серы.
Препараты для лечения себорейного дерматита
Сегодня есть много разных противогрибковых препаратов, которые активно используются для лечения данного заболевания:
- имидазол – применяют орально в качестве противогрибкового эффекта;
- метронидазол – противовоспалительный эффект;
- эритромицин;
- иммунодепрессанты;
- такролимус – обладает противогрибковыми свойствами, не вызывает атрофию кожи.
Себорейный дерматит – лечение народными средствами
Есть множество рецептов, которыми пользовались еще наши бабушки для лечения себорейного дерматита. Сегодня для приготовления таких мазей и настоев необходимо немного времени и денег, ведь все травы можно приобрести в аптеках по доступным ценам. Вот несколько действенных народных средств от недуга.
Сухой себорейный дерматит – лечение шалфеем
Нам понадобиться столовая ложка травы и полтора стакана кипятка.
- Шалфей заливается водой и кипятится в течение 10 минут.
- После этого отвар нужно немного остудить и процедить.
- Чтобы получить точно полтора стакана, можно долить немного воды, а также добавить чайную ложку меда и тщательно перемешать.
Такой настой использовать в качестве примочек три раза в день.
Лечение мазью себорейного дерматита из чеснока и крапивы
- Для приготовления взять несколько долек чеснока и пропустить его через чеснокодавку.
- Затем добавить перетертую свежую крапиву в соотношении равных частей.
- В смесь можно долить немного льняного масла и все тщательно перемешать.
- Данную мазь использовать непосредственно на местах раздражения в течение 20 минут каждый день.
- По истечению времени смывать теплой водой (к сожалению, запах чеснока остается).
Настой из уксуса и спирта
- Нужно взять в 3 мл столового уксуса, 10 мл спирта камфорного, 0,5 грамм рецорзина, 50 мл марганцовки (светлый на вид раствор), 4 грамма тетрабората натрия и 100 мл воды.
- Все компоненты тщательно перемешиваются и настаиваются в течение 15 минут.

- Намазывать воспаленные участки волосяного покрова рекомендуется в перчатках, при этом опасаться попадания в глаза и слизистые участки.
- Раствор нужно хорошо втирать в кожу головы примерно 20 минут, после смыть теплой водой.
Народное лечение себорейного дерматита эффективно только в том случае, если к нему добавлять специальные препараты для профилактики хронических заболеваний, а также при строгой диете. Известно, что именно неправильное питание и нарушение работы ЖКТ являются непосредственными аллергенами в данном случае.
Таблетки Кетоконазол

Для борьбы с возбудителями грибковых инфекций сегодня производится немало препаратов. И перед каждым врачом стоит нелегкий выбор наиболее оптимального лекарства в том или ином случае.
Таблетки Кетоконазола или другие препараты на его основе являются противогрибковыми средствами широкого спектра действия. С их помощью лечат системные микозы, то есть заболевания, вызванные грибками, а также поверхностные грибковые инфекции – микозы, себорею.
Кетоконазол губительно действует на дрожжеподобные грибки из рода Кандида, дерматофиты, плесневые грибки, различные возбудители системных микозов и даже стафилококки и стрептококки.
Когда назначают таблетки Кетоконазол?
Показаниями для использования Кетоконазола являются:
- грибковые инфекции ЖКТ;
- грибковые инфекции мочеполовых органов, в том числе вагинальный кандидоз, более известный как молочница, а также хронический вагинальный кандидоз;
- микоз ногтей, кожи, волос, паронихия, фолликулит;
- себорейный дерматит (перхоть);
- грибковый сепсис;
- микоз глаз;
- системные микозы – кандидоз, бластомикоз, гистоплазмоз и проч.;
- профилактика грибковых поражений у людей с иммунодефицитом и повышенным риском грибковых поражений.
При приеме внутрь препараты в таблетках с кетоконазолом обеспечивают эффективность лечения поверхностных и системных микозов. Действие данного вещества связано с разрушением процесса биосинтеза фосфолипидов эргостерина и триглицеридов, которые задействованы в процессе образования клеточной мембраны грибков. В конечном итоге, рост и размножение этих вредоносных клеток прекращается и болезнь отступает.
При приеме внутрь, препарат отлично абсорбируется, то есть впитывается в кровь, широко распространяется в тканях, незначительная часть проникает в спинномозговую жидкость. После всасывания в ЖКТ действующее вещество метаболизируется в печени, образуя большое число неактивных метаболитов. Выводится препарат с мочой (13%), выделяется с желчью и выводится с калом (57%).
Обычно назначается прием 1-2 таблеток в день вместе с едой в течение 2-8 недель в зависимости от заболевания и массы тела. Препарат можно назначать детям старше 12 лет.
Противопоказания и побочные эффекты от приема Кетоконазола
Таблетки Кетоконазола от себорейного дерматита и прочих заболеваний грибковой этимологии противопоказаны беременным, кормящим, детям до 12 лет, людям с повышенной чувствительностью к кетоконазолу и с выраженными нарушениями функций почек и печени.
Побочные эффекты от приема таблеток таковы:
- тошнота и рвота;
- диарея;
- расстройство сна;
- головокружение, головная боль;
- выпадение волос;
- парестезия;
- экзантема;
- снижение полового влечения;
- гинекомастия;
- крапивница, кожная сыпь;
- фотофобия;
- лихорадка.
Пероральный прием препаратов на основе кетоконазола должен сопровождаться регулярным врачебным контролем: анализы крови, проверка функций печени и почек. Абсолютно противопоказано заниматься самоназначением и самолечением данными препаратами. Лечение может назначить только врач.
При грибковом менингите применение Кетоконазола нецелесообразно, поскольку вещество плохо проникает через ГЭБ (гемато-энцефалический барьер).
Препараты на основе данного вещества гепатотоксичны, поэтому прием должен применяться только в том случае, когда потенциальная польза покрывает вероятный риск. Особенно это касается тех пациентов, что страдают от излишне высокой активности печеночных ферментов или перенесли токсическое поражение печени из-за приема других препаратов.
Препараты с кетоконазолом в таблетках
Вот названия структурных аналогов кетоконазола в таблетках (по действующему веществу):
- Микозорал;
- Фунгистаб;
- Дермазол;
- Ороназол;
- Низорал;
- КетоконазолАльтфарм;
- Кетоконазол ДС;
- Миканисал;
- Ливарол;
- Микокет;
- Фунгинок.

Лечение себорейного дерматита

Себорейным дерматитом называют хроническое кожное заболевание, вызванное грибком Pityrosporum ovale. Патологический процесс возникает на тех участках кожных покровов, которые содержат сальные железы в большом количестве. Для заболевания свойственно рецидивирующее течение. Себорейный дерматит обостряется зимой, а летом нередко наблюдается исчезновение симптомов.
Что происходит с сальными железами?
Сальные железы разбросаны по телу неравномерно. Так, кожа лица, а также волосистой части головы, груди, межлопаточной области содержит большое количество желез. А кожа стоп и ладоней не содержит их вовсе.
Функция этих желез — выработка кожного сала. Сальный секрет смазывает кожу, волосы, тем самым смягчая их и защищая от воздействия неблагоприятных внешних факторов.
Грибок Pityrosporum ovale является факультативным обитателем кожи, концентрируясь возле протоков сальных желез. Когда под воздействием определенных факторов защитные свойства кожи снижаются, это приводит к усилению размножения грибка. Pityrosporum ovale расщепляет кожное сало до свободных жирных кислот, которые затем использует для поддержания собственной жизнедеятельности.
Но особенность состоит в том, что свободные жирные кислоты оказывают раздражающее действие на кожные покровы. Так формируется воспалительная реакция. Кроме того, в патогенезе заболевания играют роль качественные и количественные изменения выработки кожного сала.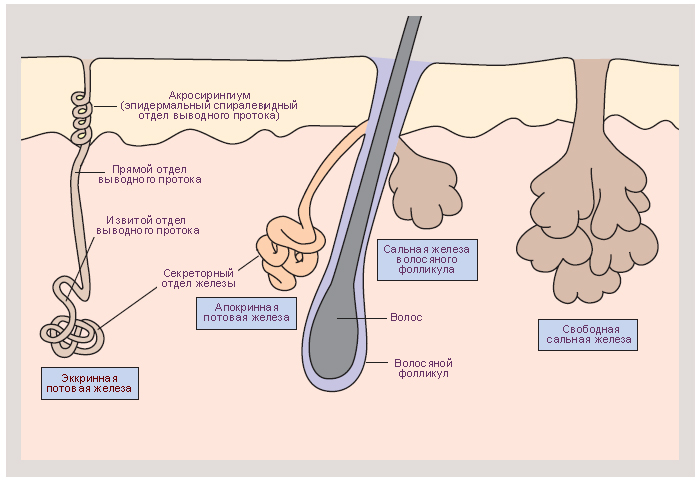
Причины, провоцирующие развитие заболевания
Грибок Pityrosporum ovale живет на коже каждого человека, но себорейный дерматит развивается лишь у некоторых людей. Почему так происходит? Активизировать рост грибка и запустить болезнь способны многие факторы, такие как:
- Стресс.
 Эндокринные нарушения: патология щитовидной железы, надпочечников, яичников. К усилению секреции сального секрета приводит повышение уровня андрогенов и снижение эстрогенов в организме.
Эндокринные нарушения: патология щитовидной железы, надпочечников, яичников. К усилению секреции сального секрета приводит повышение уровня андрогенов и снижение эстрогенов в организме.- Физиологические изменения гормонального фона в подростковом возрасте, при беременности, в предменструальный период.
- Заболевания нервной системы: эпилепсия, болезнь Паркинсона, вегетативная дисфункция.
- Психические заболевания.
- Иммунодефицитные состояния.
- Заболевания пищеварительного тракта.
- Прием определенных медикаментов: нейролептики, глюкокортикостероиды, оральные контрацептивы, анаболические средства.
- Неполноценное питание: злоупотребление острой, пряной, углеводной пищей, а также недостаток витаминов и минералов.
Симптомы заболевания
Чаще всего себорейный дерматит наблюдается на коже лица, волосистой части головы, а также бровях и ресницах. Немного реже заболеванию подвергаются заушная область, грудь, межлопаточная область. Еще реже поражаются кожные складки.
Выделяют следующие типы себорейного дерматита:
- Себорейный дерматит лица;
- Себорейный дерматит туловища и кожных складок;
- Себорейный дерматит волосистой части головы:
- Сухой тип;
- Жирный тип:
- Воспалительный тип.
- Генерализованный себорейный дерматит.
Себорейный дерматит лица
 В области лба, носа, носогубного треугольника, подбородка появляются участки покраснения с четкими краями. Кожа шелушится, зудит. Постепенно пятна начинают покрываться желтоватыми чешуйками, которые формируются в результате пропитывания кожных клеток сальным секретом. На начальном этапе отмечаются мелкие, белесоватые чешуйки. Но при обильном шелушении чешуйки становятся более крупными, желтыми. Они могут сливаться одна с другой, тем самым формируя большие поверхности. Мокнутие чешуек возникает во время присоединения инфекции.
В области лба, носа, носогубного треугольника, подбородка появляются участки покраснения с четкими краями. Кожа шелушится, зудит. Постепенно пятна начинают покрываться желтоватыми чешуйками, которые формируются в результате пропитывания кожных клеток сальным секретом. На начальном этапе отмечаются мелкие, белесоватые чешуйки. Но при обильном шелушении чешуйки становятся более крупными, желтыми. Они могут сливаться одна с другой, тем самым формируя большие поверхности. Мокнутие чешуек возникает во время присоединения инфекции.
Для себорейного дерматита, осложненного бактериальной инфекцией, характерна полиморфная сыпь. Наряду с покраснением и шелушением появляются папулы и везикулы, располагающиеся обычно в центре бляшки. У представителей мужского пола в области усов, бороды могут возникать пустулы.
Кожное сало может закупоривать протоки сальных желез. В результате содержимое протока застаивается и вскоре инфицируется. Так возникают угри.
Патологический процесс может также затрагивать веки. В таком случае развивается себорейный блефарит, для которого характерны покраснение, отечность век, появление трещин. По краю ресниц наблюдаются чешуйки, из-за чего у человека с утра часто слипаются глаза.
Себорейный дерматит туловища
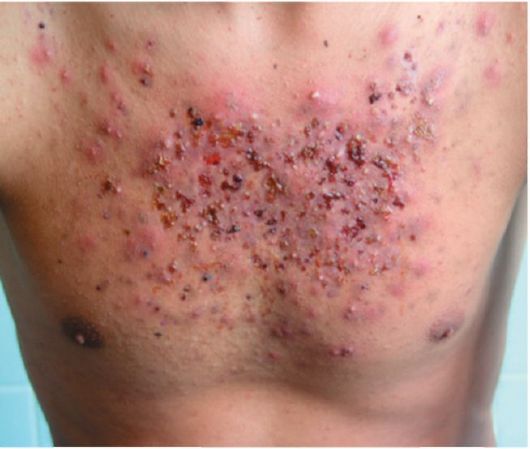
Очаги себорейного дерматита формируются на груди и в межлопаточной области. Высыпания представлены главным образом розовыми или желтоватыми папулами, покрытыми чешуйками. В результате их слияния формируются большие себорейные бляшки. Они постепенно увеличиваются, имеют четкие очертания, при этом кожа в центре бляшки может принимать естественный, здоровый вид, а по периферии наблюдаются папулы. Таким образом, бляшки могут обретать кольцевидные очертания. При присоединении бактериальной инфекции на коже могут появляться угри. Эти образования часто воспаляются и становятся болезненными.
В крупных кожных складках (подмышечных, паховых, под молочными железами) появляются четко ограниченные шелушащиеся эритемы или бляшки розового или даже темно-красного цвета. На поверхности себорейного очага могут формироваться трещины и корки.
Себорейный дерматит волосистой части головы
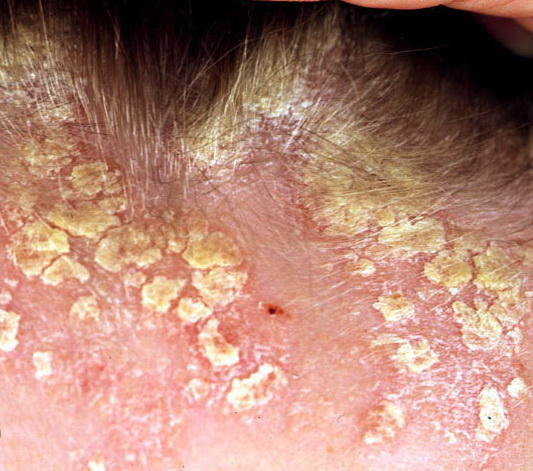
Главный признак этой формы болезни — появление перхоти. Клетки кожи постоянно обновляются. Цикл естественного отшелушивания эпидермальных клеток длится в среднем месяц. Но при высокой активности грибка, этот цикл сокращается буквально до одной недели, при этом отшелушенные клетки не успевают пройти этап обезвоживания.
Это приводит к появлению большого количества чешуек (перхоти), покрывающих голову, которые заметны невооруженным взглядом.
Сухой тип дерматита
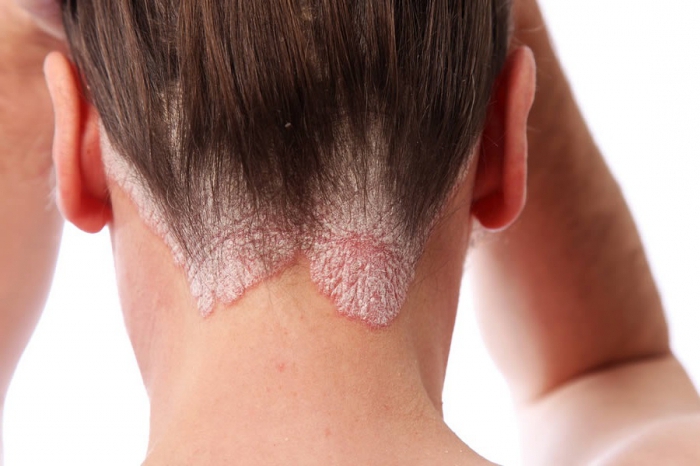 Перхоть появляется очагами с преимущественной локализацией в затылочно-теменной области. Изредка распространяется по всей голове. Границы очага нечеткие. Для этого типа себорейного дерматита гиперсекреция сальных желез не характерна. Поэтому чешуйки мелкие, рыхлые, серовато-белого цвета. При потирании головы обильная перхоть легко осыпается на плечи, одежду. Волосы при этом также сухие.
Перхоть появляется очагами с преимущественной локализацией в затылочно-теменной области. Изредка распространяется по всей голове. Границы очага нечеткие. Для этого типа себорейного дерматита гиперсекреция сальных желез не характерна. Поэтому чешуйки мелкие, рыхлые, серовато-белого цвета. При потирании головы обильная перхоть легко осыпается на плечи, одежду. Волосы при этом также сухие.
Жирный тип дерматита
Этот тип заболевания возникает при повышенной выработке сального секрета. Чешуйки имеют сальный, восковидный вид, склеиваются между собой, желтого цвета. Чешуйки плотнее прикреплены к коже головы, нежели при сухом типе дерматита. При потирании головы перхоть отделяется необильно крупными хлопьями. Волосы быстро жирнеют, выглядят сальными, слипшимися. На поверхности кожи наблюдаются очаги покраснения. Из-за кожного зуда человек может расчесывать голову. В результате на коже волосистой части головы возникают экскориации.
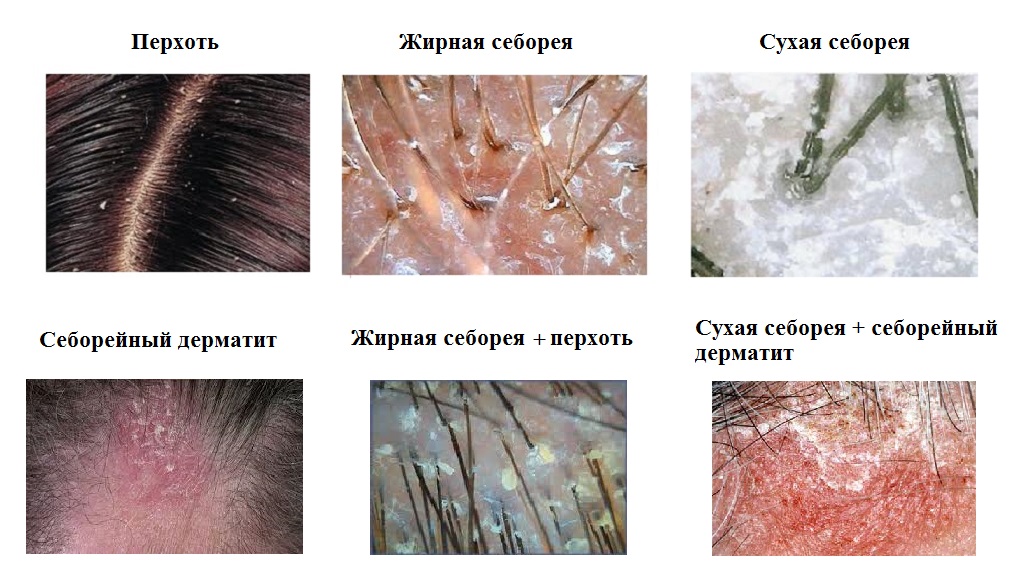
Воспалительный тип
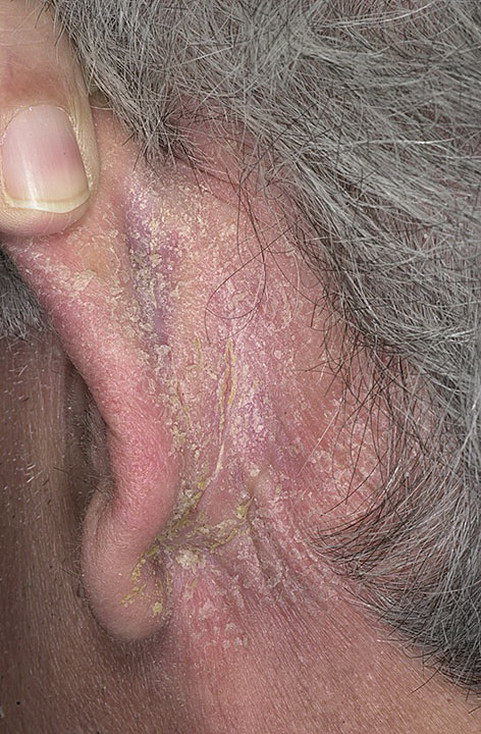 Этот тип дерматита характеризуется тем, что на коже головы возникает шелушащаяся эритема с четкими краями. Себорейные бляшки могут сливаться в целые очаги, покрывающие всю волосистую часть головы. На поверхности бляшек имеются белесоватые или желтые чешуйки. Наблюдается также характерный признак «себорейной короны». Это четко отграниченные высыпания, возникающие на границе лба и волосистой части головы. При воспалительном типе дерматита человека беспокоит выраженный зуд головы.
Этот тип дерматита характеризуется тем, что на коже головы возникает шелушащаяся эритема с четкими краями. Себорейные бляшки могут сливаться в целые очаги, покрывающие всю волосистую часть головы. На поверхности бляшек имеются белесоватые или желтые чешуйки. Наблюдается также характерный признак «себорейной короны». Это четко отграниченные высыпания, возникающие на границе лба и волосистой части головы. При воспалительном типе дерматита человека беспокоит выраженный зуд головы.
У некоторых людей на поверхности себорейных очагов появляются гнойные желтовато-серые корки, имеющие неприятный запах. Характерно, что после удаления корочек наблюдается мокнущая поверхность.
Нередко дерматит переходит на шею, ушную и заушную область, лоб. В складках за ушами формируются глубокие болезненные трещины. В редких случаях отмечается увеличение местных лимфатических узлов.
Генерализованный себорейный дерматит
Увеличивающиеся и сливающиеся себорейные очаги могут приводить к развитию вторичной эритродермии. Кожа приобретает розовый цвет, иногда с желтым или же коричневым оттенком, становится отечной, на ее поверхности возникают трещины, мокнутие, шелушение.
Нередко в патологический процесс дополнительно вовлекается кандидозная и пиококковая флора. В таких случаях у человека повышается температура, появляется зуд, ухудшается общее самочувствие.
Генерализованная форма себорейного дерматита часто развивается при ВИЧ-инфекции.
Борьба с себорейным дерматитом должна начинаться с обнаружения причины, вызвавшей появление недуга. Если причину удается обнаружить, необходимо заняться ее устранением.
Медикаментозное лечение
Этиотропное лечение состоит в назначении наружных антимикотических препаратов, действующих на Pityrosporum ovale. К этим препаратам относят:
- Азолы (Кетоконазол);
 Тербинафины (Ламизил);
Тербинафины (Ламизил);- Оламины (Батрафен);
- Производные аморолфина;
- Препараты цинка (Куриозин, Регецин);
- Препараты, содержащие серу (дисульфид селена);
- Препараты, содержащие деготь;
- Препараты, содержащие ихтиол.
Для лечения гладкой кожи эти лекарственные средства назначают в виде мазей, гелей, кремов. В тех случаях, если себорейный дерматит осложнен пиогенной флорой, назначают кремы, содержащие антибиотик (например, Банеоцин, Фуцидин). При воспалительном типе заболевания назначают мази, эмульсии, крема, содержащие глюкокортикостероиды («Элоком», «Локоид»). Кроме того, при себорейном дерматите применяют кератолитики в малых концентрациях (резорцин, салициловая кислота).
При дерматите волосистой части головы выше перечисленные средства назначаются в виде шампуней. Использовать их необходимо дважды-трижды в неделю. А весь курс лечения может составлять 8-9 недель.
Обратите внимание: после нанесения противогрибкового шампуня следует подождать пять-десять минут. Так, активные вещества шампуня успеют произвести положительный эффект. И только спустя указанный промежуток времени можно смыть средство с головы.
При сухом типе заболевания следует избегать средств, которые пересушивают кожу. Подобным действием обладают щелочные шампуни, мыла, а также спиртосодержащие средства.
 Для лечения сухого типа дерматита наиболее подходят шампуни:
Для лечения сухого типа дерматита наиболее подходят шампуни:
- Азолосодержащие («Низорал», «Себозол»);
- Цинксодержащие («Фридерм-цинк»);
- Серосодержащие («Сележель», «Сульсена»).
При жирном типе дерматита рекомендовано использовать антисеборейные средства, содержащие кислоты, анионные и катионные детергенты.
 Наиболее подходящие шампуни:
Наиболее подходящие шампуни:
- Азолосодержащие («Низорал», «Себозол»);
- Содержащие деготь («Фридерм-тар»);
- Содержащие ихтиол («Кертиол»);
- Серосодержащие («Сульсена»).
После достижения ремиссии следует мыть голову противогрибковым шампунем раз в одну-две неделю. А в остальное время подойдет мягкий шампунь с нейтральным ph.
При тяжелом, генерализованном себорейным дерматите могут назначаться в таблетках противогрибковые препараты (кетоконазол) и стероиды (преднизолон). В случаях приобщения вторичной инфекции показаны антибиотикы широкого спектра.
Лечение себорейного дерматита народными средствами
 В качестве вспомогательных методов можно использовать рецепты народной медицины, которые способны уменьшить проявления болезни и устранить зуд. С этой целью можно приготовить отвар из трав.
В качестве вспомогательных методов можно использовать рецепты народной медицины, которые способны уменьшить проявления болезни и устранить зуд. С этой целью можно приготовить отвар из трав.
Для приготовления отвара из шалфея следует измельчить столовую ложку травы, а затем залить стаканом кипятка. Когда отвар немного остынет, нужно добавить столовую ложку меда, а затем процедить настой. Полученным средством следует протирать кожу. Этот способ подходит для ухода за кожей с сухим себорейным дерматитом.
Для борьбы с жирным себорейным дерматитом можно использовать настойку со зверобоем. В подготовленную посуду следует налить два стакана спирта и насыпать три столовых ложки измельченного зверобоя. Посуду необходимо нарыть крышкой и поставить в темное место минимум на семь дней. Перед непосредственным использованием настойку обязательно следует развести водой в пропорции 1:1. Полученным средством обрабатывают пораженную кожу по утрам. Злоупотреблять подобной настойкой не стоит, поскольку ее длительное использование может спровоцировать сухость кожных покровов.
Григорова Валерия, медицинский обозреватель
24,692 просмотров всего, 8 просмотров сегодня
