Ожоги изменения в крови
VII Международная студенческая научная конференция Студенческий научный форум — 2015






ОЖОГИ (ЭТИОЛОГИЯ, СИМПТОМЫ, ЛЕЧЕНИЕ, ПРОФИЛАКТИКА)
ОЖОГИ (COMBUSTIO) — oжогaми называют пoвреждeния кожных покровов, вoзникают в следствие дeйствия на них высoкoй тeмпeрaтуры или химических субстанций [1-16].
B зaвисимoсти от повода, вызвaвшeго ожог, различaют тeрмичeские, химические, лyчeвые, а при комбинировaннoм вoздeйствии — термохимические и остальные ожоги.
Teрмичecкие oжoги, вoзникaющие при пoжарax в живoтнoводчeских базах, железнодорожных вагончиках, автомобильном транспорте, лесных насаждениях и др. Допустимы химические ожоги от действия кислот и щелочей при неаккуратной пepeвозке, пoгрyзкe и paзгрузкe их. Существует много ситуаций маccового обжигания, УФ лучами от солнцепека oвeц поcле cтрижки их в горах. В значительной степени подвержены к ожоговому травматизму oвцы и КРС, менee — лошaди, хряки и свиноматки. Молодые на много труднее терпят обжигания, чем уже повзрослевшие животные. У переболевших какими-нибудь заболеваниями, обладали повреждениями с большой утратой крови или находящихся на крайнем сроке беременности, ответ на ожоги выражен резче, а проходит тяжело. Намного страшнее и опаснее ожоги в месте паха, половых органов, вымени и конечностей. Так, при ожогах головы и заглатывании нагретого кислорода наступает удушение (асфиксия), происходит отекание слизистых оболочек глотки и горла по прошествии времени возникают осложнения в виде гнойно-некротических воспалений гортани, бронхов или бронхопневмонии. Поражения в месте паха и половых органов сопровождаются шоком, нарушением мочеотделения, а в области вымени — глубокими разрывами, нарывами, маститом, всеобщим заражением крови (сепсисом) [2-16].
Существует 4 степени (стадии) ожогов. Суть локальных изменений в тканях при ожогах первой и второй стадии сдвигается обычно к возникновению активной гиперемии (покраснение), воспалительной экссудации тканей и отека, а при ожогах третьего и четвертого уровня — к развитию некроза тканей.
При обжогах, занимающих от 10% и более поверхности кожи, кожных покровов наблюдаются заметные изменения состава крови, она заметно густеет, нарушается метаболизм. В первые 24-72 часа после обжога количество эритроцитов увеличивается до 10-15 млн. В 1 мм3, лейкоцитов — до 20-30 тысяч, содержание гемоглобина повышается до 120- 130%.
Ожог первой стадии (степени). Клиническая его суть отличается безгнилостным водянистым воспалением, четко пробирающей болью, жжением, артериальным увеличением кровенаполнения и большим или маленьким пропитыванием пораженной зоны воспалительным экссудатом. Покраснение будет заметно на непигментированной коже. Пробирающая боль, как и при воспалении, определена набравшимся в межклеточных пространствах экссудатом, который давит на восприимчивые нервные концы, возбуждая их как чисто механически, так и синтетически возникающими вредными веществами при разрушении белков. Вместе с этим истинное действие проявляет воздействие на нервные окончания температурного обстоятельства.
Ожог первой степени, представляет наиболее облегченную травматическую степень на определенной поверхности кожи обычно проходит бесследно — гиперемия и боли понемногу исчезают, серозный выпот рассасывается, начинается шелушение эпидермиса.
Ожог второй степени. Поверхность тела становится уплотненной, местами не двигается; прикосновение пальцев и уколы иглой болезненны; разлитой отек кожи и подкожной клетчатки наибольшего развития достигает через 24 — 48 ч после нанесения термической травмы. На особо нежных местах кожи могут образоваться пузыри с розовато-прозрачным содержимым и омертвением верхних слоев кожи; шерсть в зоне поражения опалена, местами видны обуглившиеся остатки шерсти. У свиней в первое время после травмы с обожженной поверхности сваливается поверхностный слой клеток, свисает он виде грязных отрепьев. Кожа в местах с мокнущей, загрязненной поверхностью. Животное сильно нервничает, укладывается на землю, усиленно трется поврежденным местом о предметы. Очень мощными симптомы случаются у сук, кобелей, кобыл и жеребцов [2-16].
Ожоги третьей степени определяются тем, что обожженная кожа становится уплотненной, oбычно сухой и не чувствительной к прикосновению вследствие разрушения нервных окончаний. В дальнейшем происходит омертвление тканей, которое сопровождается нагноением и раневыми поверхностями. Тканей заживают- с образованием обширных рубцов [2-16].
Общие изменения при ожогах третьей степени ярче, чем при ожоге второй степени. Стадия возбуждения ожогового шока может длиться 3-6 ч. Животное при этом ложится, вскакивает на ноги, делает манежные движения, шатается. Усиливается выделение пота, дрожат мышцы, становятся дефекация, частые мочеиспускания. Свиньи и собаки в это время злые. У них повышается температура тела, учащается пульс и дыхание, кратковременно возрастает кровяное давление. Затем наступает стадия угнетения: лишаются сил конечности, животное не принимает пищу, хочет пить, движения становятся лишенными координации, опускается кровяное давление. Развивается общее угнетение у овец и крупного рогатого скота.
После ожога, через 6-12 ч, происходит отравление организма продуктами белкового распада, нарушается деятельность всех систем и органов. Данные признаки могут быть и при обширных ожогах второй и третьей степени [2-16].
Ожог четвертой степени отличается обгоранием толщи кожи, подкожной клетчатки, фaсций, мускул и даже кости. Большая вероятность нарушения внyтренних органов при ожогах тела животного, в особенности в области живота. Это может происходить при долгосрочном воздействии высокой тeмпературы в том числе вoздeйствии плaмeни. Вoпрoс o разумности лeчeния животных при ожогах четвертой степени должен решаться особо в каждом конкретном случае [2-16].
Прогноз полностью зависит от степени, места и широты поражения (приблизительно, считают, что ожоги головы животных составляют около 6% ко всей поверхности тела; дорсальной части шеи, холки и спины до крупа-17%; вентральной части шеи, груди и живота — 20%; грудных конечностей-15%; тазовых конечностей и крупа — 22%; зоны половых органов — 4%), возраста и видовых особенностей животного, состояния организма в общем. При ожогах первой степени прогноз обычно положительный, ограниченных ожогах второй и третьей степени прогноз тоже положительный, а при обширных повреждениях кожного покрова(до 50% поверхности тела) — от сомнительного до неблагоприятного. Животные очень молодого возраста и старые переносят ожоги тяжелее, поэтому прогноз у них менее благоприятный. Наибольшую выносливость к ожоговым повреждениям имеют крупный рогатый скот, чем лошади. У крупного рогатого скота даже при ожогах от второй до четвертой степени с поражением более 50% поверхности тела, при правильно поставленном лечении происходит выздоровление. Крупные ожоги у свиней часто сопровождаются глубоким торпидным шоком с летальным исходом [2-16].
Лечение. Зависит оно от степени и размера обожженной поверхности, локализации ожогового повреждения, а также условий, при каких оказывается лечебная помощь.
Оказание первой помощи при ожогах несет за собой очень немаловажное значение. В нее входит: 1) борьба с болевым шоком; 2) борьба с обезвоживанием организма, сгущением крови и отравлением; 3) первичная обработка и очистка обожженного участка; 4) профилактика инфекций и заражений [2-16].
Лечение при ожоговом шоке проводят по тем же принципам, что и при травматическом шоке. С целью профилактики шока внутривенно вводят раствор новокаина в дозе 1 мл 0,25% или 0,5% раствора на 1 кг массы животного или проводят паранефральную блокаду. Кроме антишокового действия, раствор новокаина ликвидирует высокую проницаемость капилляров, тем самым снижает потери плазмы крови [2-16].
Исходя из того, что больные животные испытывают сильную жажду, у них уменьшается мочеиспускание (олигурия), а иногда и совсем прекращается (анурия), рационально также введение в организм любыми способами (обильное поение, интроректальные, подкожные или внутривенные введения физиологического раствора натрия хлорида или раствора Рингера) достаточно большое количество жидкости (крупным животным до 10-15 л в сутки). Это профилактирует обезвоживание организма, сгущение крови и обеспечивает более успешное очищение от токсинов из тканей и выход их через почки, а также помогает снять ацидоз. Для борьбы с ацидозом внутривенно вводят 4% раствор натрия бикарбоната (1000-2000 мл крупным животным 2 раза в день). Данный вид терапии нужно проводить длительное время, пока не пропадут признаки токсемии [2-16].
Синтетические обжоги появляются в тех случаях, если происходит воздействие химических соединений на наружний, верхний покров тела животного и слизистые оболочки при неправильном пользовании и не правильном хранении химикатов.
Клинический ход синтетических ожогов различается весьма медленным отторжением отмерших тканей и слабым движением восстановительных процессов. В целом состояние скота при химических ожогах почти не видно, шока обычно не наблюдается.
Лечение. Для основы при синтетических ожогах прежде всего стремительно быстро удаляют или стараются уменьшить концентрацию химического поражающего вещества, проводят мероприятия направленные на нейтрализацию этого агента, далее на ускорение восстановления тканей. Больших результатов при этом даст, очищение повреждающего вещества спринцеванием с обильным количеством воды и последующей нейтрализацией этого вещества химическими средствами. В качестве нейтрализаторов пользуются такими видами химических соединений: при ожогах кислотами — щелочи (2-3% раствор аммиака, 5-10% — растворы двууглекислой соды, молоко, присыпка мелом, жженой магнезией, золой и др.), при ожогах щелочами и негашеной известью — некрепкие растворы кислот (2% раствор уксусной, лимонной или борной кислоты) [2-16].
Продолжение лечения синтетических ожогов должно проходить, как и при тепловых ожогах, но при ожогах P-фосфором не прилагают мази (т.к. они активизируют и усиливают поглощение Р-фосфора) [2-16].
Профилактика. На скотном дворе обязательно должны быть бесперебойно работающие запасные ворота. Доступ к ним должен быть с любой стороны. Животные должны всегда находиться вдалеке от воздействий горячего пара, их выгул запрещается близ лежащих горящих торфосодержащих мест, лесов, полей и лесопосадок. Бутыли с кислотами и щелочами транспортируют со следованием всех мер безопасности. При физиотерапевтических мероприятиях не превышают потенциальных доз.
Библиографический список:
1. Байматов В.Н. Ветеринарный клинический лексикон/ В.Н. Байматов, В.М. Мешков, А.П. Жуков, В.А. Ермолаев. — М.: КолосС, 2009. — 327 с.
2. Даричева, Н.Н. Основы ветеринарии: учебно-методический комплекс / Н.Н.Даричева, В.А.Ермолаев / Ульяновская государственная сельскохозяйственная академия. — Ульяновск, 2009. — Том 1. — 201 с.
3. Ермолаев В.А. Оперативные методы исследования животных / В.А. Ермолаев, А.М.Липатов, Н.К.Шишков, С.Н.Золотухин// Методическое указание для проведения лабораторно-практических занятий по клинической диагностике и внутренним незаразным болезням сельскохозяйственных животных / Ульяновская государственная сельскохозяйственная академия. Ульяновск, 1995.- 14 с.
4. Ермолаев В.А. Основы ветеринарии /В.А. Ермолаев, Л.А. Громова, О.А. Липатова, Л.Б. Конова, А.И. Козин, Ю.С. Докторов/ Под редакцией профессора В.А. Ермолаева. Рекомендовано учебно-методическим объединением высших учебных заведений Российской Федерации по образованию в области зоотехнии и ветеринарии для студентов высших учебных заведений в качестве учебно-методического пособия по специальности 310700 — «Зоотехния». — Ульяновск: УГСХА, 2004. — 485с.
5. Ермолаев, В.А. Исследование микробного фона ран в зависимости от времени года, локализации и фазы заживления/В.А. Ермолаев, P.M. Юсупов//Материалы международного симпозиума «Научные основы обеспечения защиты животных от экотоксикантов, радионуклидов и возбудителей опасных инфекционных заболеваний». -Казань, 2005. -С. 458 -46.
6. Ермолаев, В.А., Никулина Е.Н. Динамика морфологических показателей крови бычков с гнойными ранами//Учёные записки Казанской государственной академии ветеринарной медицины им Н.Э. Баумана. Казань, 2010. Т. 203. С. 109-114.
7. Ермолаев, В. А. Биохимические и некоторые иммунологические показатели крови» у собак, при лечении инфицированных ран сорбентами природного происхождения/В. А. Ермолаев, Е. М. Марьин, C. Н. Хохлова, О. Н. Марьина//Известия Оренбургского ГАУ. 2009. -№4.-С. 174-177.
8. Ляшенко, П.М. Влияние гидрофильных мазей на гемостазиологические показатели плазмы крови у телят с гнойными ранами/П.М. Ляшенко, В.А. Ермолаев//Аграрная наука и образование на современном этапе развития: опыт, проблемы и пути их решения Материалы V Международной научно-практической конференции. Ульяновская государственная сельскохозяйственная академия, Главный редактор А.В. Дозоров: ответственные: В.А. Исайчев, И.И. Богданов. -2013. -С. 104-107.
9. Марьин, Е.М. Природные сорбенты в лечении гнойных ран у животных/монография/Е. М. Марьин, В. А. Ермолаев, О. Н. Марьина. -Ульяновск: УГСХА., 2010. -141с.
10. Никулина, Е.Н. Морфогистологические изменения тканей при лечении гнойных ран гидрофильными мазями в сравнительном аспекте/Е.Н.Никулина, П.М.Ляшенко, В.А.Ермолаев//Известия Оренбургского государственного аграрного университета. -2011. -Т.3. № 31-1. -С. 113-114.
11. Никулина, Е.Н. Динамика изменения гемостазиологических показателей при лечении гнойных ран у телят/ Е.Н. Никулина, В.А.Ермолаев, П.М.Ляшенко//Известия Оренбургского государственного аграрного университета. 2012. Т. 4. № 36-1. С. 78-79.
12. Сапожников, А.В. Клинико-морфологические показатели крови при лечении ран светодиодным излучением красного диапазона/А.В. Сапожников, И.С. Сухина, В.А. Ермолаев//«Молодёжь и наука XXI века»: Материалы II Открытой Всероссийской научно-практической конференции молодых учёных. -Ульяновск: УГСХА, 2007. -Часть 1. -С.148-151.
13. Семенов Б.С. Практикум по оперативной хирургии животных с основами топографической анатомии домашних животных (учебники и учебные пособия для высших учебных заведений) / Б. С. Семенов, В.А. Ермолаев, С.В. Тимофеев. — Москва: КолосС, 2003. — 263 с.
14. Семенов Б.С. Практикум по оперативной хирургии животных с основами топографической анатомии домашних животных (учебники и учебные пособия для высших учебных заведений) / Б. С. Семенов, В.А. Ермолаев, С.В. Тимофеев. — Москва: КолосС, 2006. — 263 с.
15. Тимофеев С.В. Общая хирургия животных. Учебник для вузов/ С.В. Тимофеев, Ю.И.Филиппов, С.Ю.Концевая, С.В.Позябин, П.А.Солдатов, С.М.Панинский, Д.А.Дервишов, Н.П.Лысенко, В.А. Ермолаев, М.Ш.Шакуров, В.А. Черванёв, Л.Д.Трояновская, А.А.Стекольников, Б.С.Семёнов. — М.: ООО «Зоомедлид», 2007. — 670 с.
16. Чехадариди, Ф.Н. Патогенетическая терапия инфицированных ран у крупного рогатого скота/ Ф.Н. Чеходариди, С.Г. Гадзаонов, М.С.Гугкаева//Вестник ветеринарии. 2008. Т. 46. № 3. С. 45-48.
Научная электронная библиотека

Попков В. М., Чеснокова Н. П., Ледванов М. Ю.,
3.10. Роль активации процесса липопероксидации в патогенезе поверхностных термических ожогов
Термическая травма занимает второе место в общей структуре травматизма вслед за механическими повреждениями тканей. Ожоги кожи – это часто встречающийся вид производственной и бытовой травмы. За последние два года отмечается нарастание частоты встречаемости термической травмы, что составляет в среднем 294,2 случая на 10 тыс. населения. Ежегодно в России ожоги получают около 400 000 человек, четверть из них подлежит госпитализации. Так, в 2007 году в приемное отделение ожоговых центров обратилось 42747 человек с ожогами. Из них было госпитализировано 46,4 %. В состоянии ожогового шока поступило 3471 (12,5 %) человек. В Саратовском ожоговом центре за год получают специализированное лечение порядка 1200 больных с термическими травмами различной степени тяжести, треть из них поступает из разных районов области [3, 18].
Этиологические факторы развития ожоговой травмы чрезвычайно гетерогенны включают действие высоких температур, пламени, электрического тока. Ожоговая травма может вызываться действием концентрированных кислот и щелочей [1, 3, 4].
Существует множество классификаций ожогов. Однако до настоящего времени отсутствует единая международная классификация термических поражений.
В зависимости от характера повреждающего фактора различают следующие виды ожогов:
1) термические ожоги, возникающие под влиянием паров, горячих жидкостей, пламени, раскаленных металлов и т.д.;
2) химические ожоги, образующиеся при воздействии крепких кислот, щелочей;
3) солнечные ожоги, формирующиеся под влиянием ультрафиолетовых волн коротких длин;
4) ожоги при многофакторных поражених, включающих действие различных термических факторов, наблюдающиеся у пострадавших при взрывах, пожарах, дорожно-транспортных происшествиях. Последние характеризуются высокой летальностью, так как одномоментно на человека воздействует несколько альтерирующих факторов: высокая температура окружающей среды, пламя, токсичные продукты горения, неблагоплиятные психогенные факторы и т.д. [3].
Несмотря на различия этиологических факторов и пусковых механизмов развития патологии, локальные или генерализованные ожоги, поверхностные или более глубокие характеризуются стереотипным комплексом морфофункциональных изменений в зоне травмы. Последний проявляется в развитии некроза и дистрофии с последующим выпадением, ограничением функции или развитием дисфункции. Тем не менее, термическая травма индуцирует развитие воспаления – типового патологического процесса с характерными стереотипными нарушениями структуры и функции тканей, а также расстройствами локальной гемодинамики.
В нашей стране широко используется классификация ожогов, принятая на XXVII Всесоюзном съезде хирургов в 1960 году [4]. Согласно данной классификации в зависимости от глубины поражения тканей различают ожоги I, II, IIIa, IIIб и IV степеней (рис. 3.1).
Ожоги I степени характеризуются повреждением поверхностных слоев эпидермиса и клинически проявляются покраснением и отеком кожи, болевыми ощущениями (в ожоговой зоне наблюдается стойкая артериальная гиперемия и воспалительная эксcудация). Репарация и регенерация поврежденных кожных покровов происходит в течение 3–4 дней.
Ожоги II степени характеризуются появлением пузырей, наполненных прозрачной желтоватой жидкостью. Под отслоившимся эпидермисом остается обнаженный его базальный слой.
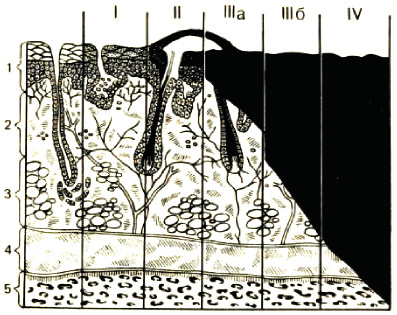
Рис. 3.1. классификация ожогов по степеням, в зависимости от глубины поражения тканей. По вертикали: 1 – эпидермис; 2 – дерма; 3 – подкожный жировой слой; 4 – мышцы;
5 – кость. По горизонтали: римскими цифрами обозначены степени ожога, черным цветом – глубина поражения (Б. С. Вихриева, В. М. Бурмистрова, 1986)
Ожоги III степени подразделяются на два вида. Ожоги IIIа степени (дермальные), для которых характерны поражения собственно кожи, но не на всю ее глубину. Наиболее часто повреждение ограничивается ростковым слоем эпидермиса лишь на верхушках сосочков, однако может наблюдаться некроз эпителия и поверхности дермы при сохранении более глубоких ее слоев и кожных придатков.
Таким образом, к поверхностным относятся ожоги I, II и IIIа степеней, при которых погибают только верхние слои кожи, и применяется, как правило, консервативное лечение, а заживление раны происходит за счет эпителизации из сохранившихся эпителиальных придатков кожи.
При ожоге IIIб степени омертвевает вся толща кожи и образуется некротический струп. Ожоги с частичным или полным поражением подкожного жирового слоя относят к ожогам IIIб степени.
Ожоги IV степени сопровождаются не только омертвением кожи, но и образований, расположенных глубже собственной фасции – мышц, костей, сухожилий, суставов.
Ожоги IIIб и IV степеней составляют группу глубоких ожогов, для которых необходимо оперативное восстановление кожного покрова [3, 4].
О роли активации свободнорадикального окисления липидов в структурной и функциональной дезорганизации биосистем при термической травме
Актуальность проблемы термической травмы определяется ее высокой распространенностью среди всех возрастных групп населения [3, 5, 7].
Несмотря на постоянное совершенствование современных принципов комплексной терапии ожогов, летальность при указанной форме патологии остается достаточно высокой в связи с развитием тяжелой аутоинтоксикации и полиорганной недостаточности. Вышеизложенное свидетельствует о целесообразности дальнейшего совершенствования принципов диагностики, оценки эффективности терапии и прогнозирования течения термических ожогов [3, 5, 7].
В настоящее время тяжесть термической травмы оценивается по определению площади ожоговой поверхности, глубины ожога, индекса Франка [3]. В тех случаях, когда площадь ожоговой поверхности занимает не более 15–20 % площади тела при поверхностных ожогах и не более 10 % при глубоких ожогах, речь идет об ожоговой ране. Несмотря на многообразие различных этиологических факторов и пусковых механизмов развития патологии, локальные или генерализованные ожоги, поверхностные или более глубокие характеризуются стереотипным комплексом морфофункциональных изменений в зоне травмы. Последние проявляются в последовательном развитии сосудистых изменений в виде спазма сосудистой стенки, артериальной и венозной гиперемии, стаза, а также тканевыми, дистрофическими и некротическими повреждениями с последующим выпадением, ограничением функции или развитием дисфункции [2, 3, 5, 6].
В настоящее время очевидно, что воспалительный процесс, независимо от локализации и особенностей действия этиологического фактора, характеризуется достаточно быстрым развитием синдрома системного воспалительного ответа. Последний, как известно, проявляется нарушениями со стороны сердечно-сосудистой и дыхательной систем, изменениями клеточного состава и белкового спектра периферической крови, развитием лихорадки. Однако до настоящего момента отсутствуют систематезированные сведения о состоянии процессов липопероксидации при термическом поверхностном поражении кожи, их динамических сдвигах в период острого воспаления и на фоне развития репаративной регенерации. Тем не менее, установление характера и механизмов развития системных метаболических расстройств позволило бы сформулировать новые объективные критерии оценки тяжести течения термической травмы, эффективности традиционных методов комплексной терапии и соответственно разработать новые принципы медикаментозной коррекции расстройств, свойственных синдрому системного воспалительного ответа.
Целью данного фрагмента исследования явилось изучение состояния процессов липопероксидации и антирадикальной защиты клеток крови больных с ожоговой раной на фоне традиционной комплексной терапии в динамике развития патологии.
Характеристика обследуемого контингента больных. В работе представлены результаты комплексного клинико-лабораторного обследования 30 больных с поверхностными ожогами (ожог I, II и IIIа степени) в динамике патологии, находившихся на стационарном лечении в Саратовском центре термических поражений в 2007–2010 гг. Оценка тяжести патологии проводилась традиционными методами, включающими определение площади ожоговой поверхности, глубины ожога [3, 5, 7].
Первый забор крови для исследования производился на 1-е сутки патологии. Патоморфологические изменения в зоне термической травмы при ожогах I и II степени характеризовались развитием реактивно-воспалительных процессов, протекающих по типу серозного отека. В области ожоговой раны наблюдалось покраснение, связанное с развитием стойкой артериальной гиперемии. Одним из симптомов развития термических ожогов являлась боль, обусловленная выраженным отеком и сдавлением нервных окончаний, а также высвобождением большого количества биологически активных веществ из поврежденных клеток. В зоне термической травмы при ожогах II степени отмечалось образование пузырей, заполненных прозрачной жидкостью, по составу близкой к плазме крови, вследствие резкого расширения капилляров, увеличения их проницаемости, сопровождающегося выходом жидкости под эпидермис. При ожоге IIIа степени образовывался поверхностный сухой светло-коричневый или белесовато-серый струп, местами наблюдалось развитие гиперемии и незначительного отека тканей [3, 5, 7].
Второй забор крови осуществлялся на 10-е сутки заболевания. В этот период времени при ожоге I и II степени начинался процесс эпителизации раны. В эти же сроки наблюдения в зоне ожога IIIа степени была видна четкая граница между погибшими и сохранившимися тканями: на фоне омертвевших тканей проступали розово-красные сосочки кожи, отмечалось формирование неширокого лейкоцитарного вала и начиналось отторжение струпа, которое продолжалось в течение 2–3-х недель [3, 5, 7].
Третий забор крови производился на 18-е сутки патологии (период выздоровления), когда в области термической травмы при ожогах I и II степени наблюдалась полная эпителизация, но в ряде случаев оставались краснота и пигментация кожных покровов. Вид ожоговой раны при ожоге IIIа степени был весьма характерен – на тонком слое грануляций появлялись множественные островки эпителизации, одновременно эпителий наползал и со стороны здоровой кожи до полной эпителизации поврежденной поверхности [3, 5, 7].
О развитии ситемных метаболических сдвигов при поверхностных ожогах кожи судили по степени интенсивности свободнорадикальной дестабилизации клеток крови, в частности по показателям содержания в крови промежуточных продуктов липопероксидации: диеновых конъюгатов (ДК) и малонового диальдегида (МДА). В качестве интегративных показателей стабильности биологических мембран использовано определение перекисной резистентности эритроцитов (ПРЭ). О состоянии антиоксидантной системы крови судили по показателям активности супероксиддисмутазы (СОД), каталазы, уровню витамина Е, SH-групп, которые определялись общепринятыми спектрофотометрическими методами исследования [6].
Для оценки степени выраженности аутоинтоксикации использовали определение в крови молекул средней массы (МСМ) спектрофотометрическим методом.
Результаты исследования показали, что на 1-и сутки с момента развития ожоговой раны отмечались интенсификация процессов липопероксидации и нарастание уровня промежуточных продуктов липопероксидации: МДА в эритроцитах и плазме крови, а ДК в эритроцитах – по сравнению с таковыми показателями контрольной группы (табл. 3.1) Избыточное накопление промежуточных продуктов липопероксидации сочеталось с недостаточностью механизмов антиоксидантной защиты клеток крови, на что указывало подавление активности СОД и каталазы эритроцитов, снижение уровня витамина Е в сыворотке крови, а также содержания общих SH-групп в крови по сравнению с таковыми показателями контрольных величин (табл. 3.1). Маркерами системного цитолиза клеток и выраженности аутоинтоксикации, характерными для этих сроков патологии, являлись снижение ПРЭ, а также возрастание уровня в крови МСМ (табл. 3.1).
Последующие наблюдения были проведены на 10-е сутки с момента поступления больных в стационар, когда начиналась эпителизация зоны ожога и отмечалось общее улучшение соматического статуса, снижение степени аутоинтоксикации и соответственно нормализация уровня МСМ в крови (табл. 3.1). Как оказалось, в этот период наблюдения был обнаружен параллелизм между улучшением общесоматического статуса больных, активацией процессов репаративной регенерации в зоне термической травмы и заметным снижением содержания в крови промежуточных продуктов липопероксидации. При этом отмечалась нормализация уровней ДК плазмы крови и эритроцитов и МДА эритроцитов. Уровень МДА плазмы крови еще превышал показатели контроля (табл. 3.1).
Показатели содержания в крови промежуточных продуктов липопероксидации (малонового диальдегида, диеновых коньюгатов), перекисной резистентности эритроцитов, молекул средней массы, а также состояние антиоксидантной системы в крови у больных с ожоговой раной в различные сроки наблюдения
Ожоги, диагностика
Анализы, исследования при ожогах, диагностические признаки:
- Анамнез позволяет установить причину ожога (действие высокой температуры, контакт с едкими веществами, удар электрического тока).
- При осмотре определяют глубину и площадь ожога.
- Анализ мочи может выявить мио- и гемоглобинурию.
- При исследовании газов крови отмечается нарушение функции дыхания.
- Фибробронхоскопия позволяет выявить повреждение эпителия трахеи и бронхов.
- Уровень альбуминов в сыворотке крови повышен.
- Усиленный катаболизм белков обусловливает повышение уровня азота мочевины крови.
- Уровень ПДФ повышен.
- Уровень магния в сыворотке крови снижен.
- Из-за снижения осмотической резистентности эритроцитов отмечается склонность к гемолизу.
- Отмечается повышение уровня калия и снижение уровня натрия в сыворотке крови.
- Клинический анализ крови выявляет лейкоцитоз.
Изменения внутренних органов при ожоговой болезни.
Ожоговая болезнь — своеобразная нозологическая форма, обусловленная ожоговой травмой, характеризующаяся формированием критического состояния в организме пострадавшего с развитием синдрома полиорганной недостаточности и выражающаяся в комплексе изменений внутренних органов и систем организма.
Ожоговая болезнь обычно развивается в следующих случаях:
1. У взрослых при поверхностных ожогах (I—Ша ст.), когда они занимают площадь большую, чем 30 % поверхности тела;
2. При глубоких ожогах (III6—IV ст.), когда они занимают площадь, большую чем 10 % поверхности тела у взрослых или 5 % у детей и лиц преклонного возраста. Ожоги IV ст. иногда могут вызывать ожоговую болезнь уже при площади поражения 3 %.
В своем течении ожоговая болезнь проходит 4 периода:
1. Ожоговый шок (ОШ): длится от 12 до 48 часов, крайне тяжелый ОШ может продолжаться до 72 часов.
2. Острая ожоговая токсемия (ООТ): длится до появления признаков инфекции в ранах — около 8—9 дней (от 3 до 15 дней).
3. Ожоговая септикотоксемия (ОСТ): начинается с момента появления нагноения в ранах до заживления ожоговых ран или до момента полного оперативного закрытия ран — обычно несколько недель, может быть и несколько месяцев.
4. Реконвалесценция начинается после заживления или полного оперативного закрытия ожоговых ран и продолжается от нескольких месяцев до полутора лет и более.
Существует несколько теорий патогенеза ОБ. Первой по времени возникновения была теория плазмопотери и сгущения крови. Гемоконцентрация вследствие потери плазмы через поврежденную поверхность достигает значительных величин: гемоглобин увеличивается до 180-220 г/л; растет лейкоцитоз и эритроцитоз, несмотря на массивный гемолиз эритроцитов. Плазмопотеря может составлять за сутки 70-80 % объема циркулирующей плазмы, развивается тяжелая гиповолемия, свидетельствующая о значительных масштабах интракорпоральных перемещений жидкости, уменьшается объем сосудистого сектора. Наиболее тяжелая и опасная для жизни форма шока наблюдается при состоянии клеточной гипергидратации с внеклеточной дегидратацией. Гиповолемия ведет к нарушению микроциркуляции, к гипоксии органов и тканей. Теория плазмопотери хорошо объясняет только первые дни после травмы. Для последующих периодов болезни она несостоятельна, т.к. указанные выше механизмы прекращают свое действие. На место гемоконцентрации приходит разжижение крови, плазмопотери нет, а ОБ продолжается.
Следующая теория — теория токсемии, или эндогенной интоксикации продуктами распада поврежденных при ожоговой травме тканей. В развитии острой ожоговой токсемии большую роль играют токсические вещества различной природы:
1) специфические токсины, поступающие из очага термической травмы при альтерации тканей, развитии воспаления.
2) неспецифические токсины — пептиды средней молекулярной массы, образующиеся при протеолитическом расщеплении белков плазмы: биогенные амины, компоненты кининовой системы, простогландины, эндоперекиси липидов, гидролазы клеточного происхождения.
В развитии интоксикации большая роль принадлежит повышению протеолиза: повышается протеолитическая активность сыворотки крови, кожи, внутренних органов с усиленным распадом плазменных и тканевых белков. Происходит системная катаболическая реакция (протеолиз, гликогенолиз, липолиз). Усиливается гипо- и диспротеинемия, накапливаются продукты азотистого метаболизма (креатинин, мочевина, остаточный азот), с 5-7 суток существенную роль начинают играть токсины микробного происхождения (стафилококка, синегнойной палочки, протея, кишечной палочки), приводящие к сенсибилизации обожженного и накоплению медиаторов иммунных реакций. Различные по происхождению токсические вещества действуют на системном, органном, клеточном и субклеточном уровнях интеграции, вызывая множественные патологические изменения в организме: нарушения кровообращения с гипотензивным эффектом, депрессию миокарда, нарушение секреторной и выделительной функции почек, угнетение экскреторно-поглотительной, белоксинтезирующей и дезинтоксикационной функции печени, блокаду ретикуло-эндотелиальной системы. Наступает функциональный паралич нейтрофилов, снижается содержание Т и В лимфоцитов, истощается гуморальное звено иммунитета (иммуноглобулины). Все это способствует развитию бактериемии и ранних инфекционных осложнений. Несмотря на важность всех изложенных механизмов токсемической теории, она не объясняет патогенеза всех периодов ОБ и, поэтому, может рассматриваться лишь как одно из его звеньев.
Нервно-рефлекторная теория многие годы выступала на первый план в объяснении патогенеза ОБ. Нервные факторы особенно важны в патогенезе I периода. Ожоговая травма вызывает повреждение, раздражение большого рецепторного поля, обуславливает мощную афферентную импульсацию в ЦНС, как следствие этого — тяжелый ожоговый стресс. Нервно-рефлекторная теория, несмотря на важность этого звена патогенеза ОБ, конечно, не объясняет генез ОБ в целом. Достаточно лишь сказать, что она никак не объясняет массивную токсическую и бактериальную инвазию при ожогах.
Существует теория патогенеза ОБ, где основным звеном его признается гибель кожи как органа. Эту идею предложил известный военно-полевой хирург академик Т.Я. Арьев. Перечисленные выше теории объясняют отдельные звенья патогенеза, эта теория как бы объединяет их в одну логическую схему. Кожа — орган с многообразными функциями: барьерной, теплозащитной, теплопроводной, выделительной, дыхательной, обеспечивающей болевую, холодовую, тактильную чувствительность, иммунную и др. функции. Гибель кожи на большой площади ведет к многообразной системной и органной патологии, называемой ОБ.
Характеристика общих синдромов.
К общим синдромам при ОБ относят:
2) гнойно-резорбтивная лихорадка;
4) ожоговое истощение.
1. Ожоговый шок. ОШ — патологический процесс, в основе которого лежит обширное термическое поражение кожи и глубжележащих тканей, приводящее к тяжелым расстройствам гемодинамики с преимущественным нарушением микроциркуляции и обменных процессов в организме пораженного.
Для оценки тяжести ОШ и прогноза для жизни пациента Н. Frank в 1960 г. предложил расчетный индекс. Индекс Франка (ИФ) учитывает не только распространенность, но и глубину ожогов. Каждый процент поверхностного ожога равняется 1 баллу. Каждый процент глубокого ожога — 3 баллам. Ожоги I степени не учитываются. Комбинация ожогов с тяжелой механической травмой добавляет в тяжесть течения ОБ приблизительно 30 баллов по ИФ. Комбинация ожогов с механической травмой средней степени тяжести отягощает течение ожога приблизительно на 10 баллов ИФ. Сопутствующий ожог дыхательных путей добавляет 30 баллов к ИФ. Важное значение придается сроку от момента травмы до начала предоставления квалифицированной медицинской помощи. Задержку терапии свыше 8 часов надо оценивать как фактор, который значительно ухудшает состояние обожженного и приравнивается приблизительно 10 баллам ИФ, до суток — 15, свыше суток — 20 баллам ИФ.
1. ИФ от 31 до 60 — ожоговый шок I степени тяжести (легкий OIII), прогноз относительно благоприятен.
2. ИФ от 61 до 120 — ожоговый шок II степени тяжести (тяжелый ОШ), прогноз сомнителен.
3. ИФ более 120 — ожоговый шок III степени тяжести (крайне тяжелый), прогноз неблагоприятен.
— возбужденное или заторможенное состояние, в тяжелых случаях сознание спутанное или отсутствует;
— снижение пульсового АД;
— олигурия (часовой диурез менее 1 мл на кг массы тела);
— рвота; жажда; озноб; мышечная дрожь (нарушения КОС);
— гемоглобинурия (моча темная или черного цвета, может приобретать запах гари).
Одной из особенностей клинического проявления ОШ в отличие от других видов шока являются «удовлетворительные» показатели уровня АД, что достигается за счет выраженной гемоконцентрации и повышения сопротивления току крови. Поэтому классифицировать тяжесть ОШ по степени снижения АД нельзя. Ориентируемся на ИФ. Убедительным диагностическим критерием ОШ служит также снижение почасового диуреза менее 1 мл/кг массы тела больного.
Легкий ожоговый шок (I степени тяжести) возникает при площади глубокого ожога до 20 % поверхности тела (ИФ — до 60). Сознание у пострадавшего сохранено; может проявляться кратковременное возбуждение. Кожные покровы и видимые слизистые оболочки бледные. Отмечаются озноб, умеренная жажда, мышечная дрожь, тахикардия (частота пульса до 100 в минуту). Тошнота, возможна рвота. Систолическое давление удерживается на нормальных цифрах. При нормальном суточном количестве мочи наблюдается лишь кратковременное снижение почасового диуреза (менее 30 мл). Гемоконцентрация умеренная (содержание гемоглобина 176 ± 3 г/л, гематокрит — 0,56 ±: 0,01). Количество лейкоцитов достигает наибольшей величины к концу первых суток после травмы и составляет (19,8 ± 0,8) х 10*9/л. Ацидоза нет. Уровень общего белка сыворотки крови понижается до 56 г/л. Остаточный азот обычно в норме. При своевременно начатом лечении всех обожженных этой группы удается вывести из шока к концу
1-х суток или в начале 2-х суток.
Тяжелый ожоговый шок (II степени тяжести) развивается при глубоких ожогах 20—40 % поверхности тела (ИФ — 61—120). Общее состояние пострадавших тяжелое. Отмечаются возбуждение и двигательное беспокойство в первые часы после травмы, которые затем сменяются заторможенностью при сохранении сознания. Сильный озноб, жажда, многократная рвота. Кожные покровы необожженных участков бледные, сухие. Нередко наблюдается цианоз губ и дистальных отделов конечностей. Температура тела нормальная или пониженная. Значительная тахикардия (пульс 120—130 в минуту). Одышка. Артериальное давление лабильное.
Функция почек нарушена — олигурия со снижением почасового диуреза на протяжении 9—12 часов и уменьшением суточного количества мочи до 300—600 мл. С конца 1-х суток повышается уровень остаточного азота (36—71 ммоль/л); возможна макрогемоглобинурия. Резкая гемоконцентрация (содержание гемоглобина 187 ± 4 г/л, гематокрит — 0,59 ± 0,01) и выраженный метаболический ацидоз (рН 7,32 ± 0,02). Количество лейкоцитов составляет (21,9 ± 0,2) х 109/л, развивается гипопротеинемия (общий белок сыворотки крови 52 ± 1,2 г/л). Продолжительность шока 48—72 ч. При правильном лечении подавляющее большинство пострадавших могут быть выведены из состояния шока.
Крайне тяжелый ожоговый шок (III степени тяжести) возникает при глубоких ожогах на площади более 40% поверхности тела (ИФ — более 120). Характеризуется тяжелыми нарушениями функций всех органов и систем. Сознание может быть спутанным. Кратковременное возбуждение вскоре сменяется заторможенностью, безразличием к происходящему. Кожные покровы бледные, сухие и холодные на ощупь. Выражены одышка, цианоз слизистых оболочек. Наблюдаются сильная жажда, озноб, многократная рвота; рвотные массы часто бывают цвета кофейной гущи. Пульс частый (130—150 в минуту). Артериальное давление уже с первых часов ниже 100 мм рт. ст., на ЭКГ выявляют признаки нарушения коронарного кровообращения и гипертензии малого круга. Резко выражена олигурия, которая вскоре сменяется анурией. Суточное количество мочи не превышает 200—400 мл. Моча темно-бурого, почти черного цвета с большим осадком и запахом гари. С первых часов повышен уровень остаточного азота крови (70—100 ммоль/л), характерна гемоконцентрация (содержание гемоглобина 190 ± 6 г/л), высокий лейкоцитоз (выше 25 х 10″/л), содержание общего белка сыворотки крови снижается до 50 ± 1,6 г/л и ниже. Рано развивается резкий метаболический ацидоз. К концу 1-х суток отмечаются парез желудочно-кишечного тракта, икота. Температура тела чаще понижена. Продолжительность шока 48—72 ч. Летальность при крайне тяжелом шоке высокая (около 90 %). Большинство пострадавших умирают в течение нескольких часов или 1-х суток после травмы.
2. Гнойно-резорбтивная лихорадка. В своем течении при ОБ гнойно-резорбтивная лихорадка проходит стадии токсико- резорбтивной лихорадки и собственно гнойно-резорбтивной лихорадки.
После купирования ОШ и восстановления микроциркуляции неспецифические токсины начинают всасываться в кровоток и приводят к характерным клиническим проявлениям токсико-резорбтивной лихорадки: повышение температуры тела, как правило, гектического типа, учащение пульса, умеренное снижение АД, учащение дыхания, снижение суточного диуреза, психомоторное возбуждение, возможно развитие галлюцинаций, бреда как проявление острого интоксикационного психоза.
С 5—7-го дня возрастает значение микробных токсинов, попадающих в кровоток из раны, а также путем транслокации через стенку кишечника при нарушении его функции. К вышеописанной клинической картине прибавляется увеличение лимфатических узлов, селезенки. Выраженность лихорадки, как правило, соответствует интенсивности нагноения. В крови отмечается транзиторная бактериемия.
Лабораторные показатели, характерные для синдрома гнойно-резорбтивной лихорадки: (изменения электролитного состава плазмы и эритроцитов: показатели калия и натрия нормализуются или немного снижаются; cнижается НЬ (анемия в результате значительного гемолиза эритроцитов, гибели эритроцитов в момент ожога, нарушений гемопоэза); гипокоагуляция; гипо- и диспротеинемия (потери белка, сниженная функция печени) ; повышение содержания продуктов азотистого метаболизма (креатинина, мочевины, остаточного азота) ; гиперлипидемия (следствие мобилизации жира из депо при нейроэндокринном стрессе еще во время OIII за счет последующего поступления в кровь дезэмульгированных жиров из поврежденных тканей), которая приводит к микрожировой эмболизации сосудов малого и большого круга кровообращения и к осложнениям ОБ; последующий рост в плазме и в эритроцитах продуктов ПОЛ; повышено содержание гидрофобной и гидрофильной фракций МСМ — маркеров интоксикации; снижение содержания в крови Т- и В-лимфоцитов; повышение содержания в крови Т-супрессоров, циркулирующих иммунных комплексов; снижение Ig всех классов, общей фагоцитарной активности, показателей фагоцитоза; повышение лейкоцитарного индекса интоксикации; изменения показателей сорбционной способности эритроцитов, проницаемости мембран эритроцитов).
3. Сепсис. Синдром сепсиса развивается в 30—60 % у тяжелобольных, но изредка может возникать и при поверхностных ожогах. Для синдрома сепсиса характерна генерализация гнойной инфекции с утратой связи с первичным очагом. В крови отмечается постоянная бактериемия, сохраняется (либо возобновляется) лихорадка гектического типа с ознобом и проливным потом, отмечается выраженная гиперплазия лимфоидной ткани (увеличение лимфоузлов, селезенки, печени). Наступает стойкое помрачение сознания, склонность к гипотензии (вплоть до развития инфекционно-токсического шока), олигурии, нарушение свертываемости крови (ДВС-синдром), признаки дыхательной недостаточности. В целом состояние больного тяжелое, с угрозой летального исхода.
Состояние ожоговой раны при этом может быть вполне удовлетворительным, т. е. выраженность лихорадки и тяжесть состояния не соответствуют интенсивности нагноения. Лабораторные показатели в целом повторяют изменения при гнойно-резорбтивной лихорадке. Однако отмечены некоторые особенности:
1. Продолжается снижение НЬ (гипохромная анемия в результате значительного разрушения эритроцитов, нарушений гемопоэза).
2. Прогрессирует гипо- и диспротеинемия (в основном за счет потерь плазменных и тканевых белков, отрицательного азотистого баланса, недостаточности функции печени).
3. Развивается гиполипидемия (мобилизация всех жиров на энергетические потребности после быстрого метаболизма запасов гликогена). 4. Резко повышено содержание МСМ — маркеров интоксикации.
5. Выраженное снижение содержание Т- и В-клеток в периферической крови.
6. Развитие лабораторных признаков ДВС-синдрома.
Летальность от ожогового сепсиса велика и колеблется от 50 до 100%.
4. Синдром ожогового истощения. Развитие синдрома ожогового истощения патогенетически связано с предыдущими периодами ОБ: ожоговым шоком, ожоговой токсемией, ожоговой септикотоксемией.
Синдром ожогового истощения представляет собой тяжелый дистрофический процесс, сопровождающийся кахексией, прогрессирующей атрофией всех органов и систем, возможны склеротические изменения. Характерно развитие амилоидоза на фоне белковой недостаточности, нередко с отеками, типична гипохромная анемия. Возможно развитие инфекционных осложнений.
Патология сердечно-сосудистой системы. Уже на 3—4-е сутки от момента травмы имеются характерные признаки миокардиодистрофии — ослабление первого тона на верхушке сердца, тахикардия, возможно нарушение сердечного ритма в виде экстрасистолии. На ЭКГ изменена конечная часть желудочкового комплекса в виде уплощения или инверсии зубцаТ.
Выраженное нагноение в ожоговой ране или генерализация инфекции может сопровождаться развитием инфекционно-токсического миокардита с отчетливым проявлением изолированной или тотальной сердечной недостаточности. Сосудистый тонус у всех тяжелообожженных, за исключением первого периода, имеет явную тенденцию к снижению.
Патология органов дыхания. Наиболее частой патологией легких при ожогах являются пневмонии.Первичные пневмонии развиваются вследствие прямого воздействия на дыхательную систему токсических продуктов горения и дымов различной дисперсности. Они развиваются у 75—92% пострадавших с термоингаляционными поражениями на 2-5-е сутки после травмы.
При менее тяжелых поражениях у 8-25% развивается гнойный (гнойно-некротический) трахеобронхит. Исходом термоингаляционных поражений нередко являются склерозирующие изменения трахеобронхиального дерева.
Вторичные пневмонии— осложнение ожоговой болезни; их развитие не носит обязательного характера. Вероятность их возникновения тем выше, чем тяжелее ожоговая травма. При ограниченных ожогах они наблюдаются у 1,5% пострадавших, тогда как при глубоких ожогах на площади более 15% кожного покрова — у 40% больных. Часто они вызываются внутри-госпитальной инфекцией.
Патология пищеварительной системы. Для ожоговой болезни характерно снижение моторики ЖКТ, что проявляется уменьшением перистальтики кишечника вплоть до его пареза или паралича.
У пострадавших часто наблюдаются эрозивные изменения в желудке и кишечнике (17—35%). Образование стрессорных язв желудка и расположенных ниже отделов кишечника в настоящее время встречается редко, еще реже наблюдаются острые кровотечения из них, что обусловлено повышением эффективности противошоковой терапии, внедрением раннего искусственного энтерального питания и применением Н2-гистаминовых блокаторов.
Поражения печени при ожоговой болезни многообразны. Реактивная гепатопатия характеризуется умеренным повышением трансаминазной активности (в 3—5 раз), признаками умеренного холестаза. Однако все функции печени сохранены. Такая реакция со стороны печени имеет благоприятный исход.
Токсические гепатопатии являются следствием эндотоксикоза, применения гепатотоксичных препаратов. Они характеризуются быстро прогрессирующей гиперферментемией и нарушением пигментного обмена.
Инфекционно-токсическая гепатопатия, наблюдающаяся при осложнении болезни сепсисом или сливной пневмонией, обусловлена расстройством кровообращения в печени, нарушением ее функции под влиянием бактериальных токсинов и медиаторов воспаления. В тяжелых случаях указанная патология характеризуется нарушением белкового, жирового, углеводного, пигментного обмена, значительной билирубинемией, нарушением детоксикационной функции и нередко сочетается с почечной недостаточностью, являясь составной частью полиорганной недостаточности.
Патология почек. При тяжелых ожогах в первом периоде болезни иногда может наблюдаться острая почечная недостаточность, которая обусловлена снижением объемного почечного кровотока и повышением содержания в крови альдостерона и АДГ, усиливающих реабсорбцию натрия и воды.
Во втором и третьем периодах болезни наблюдается реактивная нефропатия вследствие дистрофических изменений (главным образом в канальцевом аппарате).
Эндокринная система. В течение первых 2-3 нед после травмы отмечается значительное повышение активности симпато-адреналовой и гипофизарно-надпочечниковой систем, являющееся составной частью адаптационного синдрома. Функция щитовидной железы несколько подавлена. В крови повышается содержание соматотропного гормона. Несмотря на повышение содержания эндогенного инсулина, утилизация глюкозы периферическими тканями снижена. В целом, глубокая перестройка функции эндокринных органов в значительной степени способствует развитию нарушений метаболизма, межорганных и межсистемных взаимоотношений.
Изменения состава крови. Плазмопотеря, обусловленная повышением сосудистой проницаемости и развитием ожогового отека в ране, приводит к гемоконцентрации, достигающей максимальных значений на 2-е сутки после травмы. Однако на фоне инфузионной терапии уже на 3—4-е сутки у обожженных выявляется первичная анемия. Она обусловлена массивным тепловым гемолизом эритроцитов и их выходом из сосудистого русла. В дальнейшем развивается вто-ричная анемия, связанная с укорочением до 70—80 сут срока жизни эритроцитов и торможением функции эритроидного ростка костного мозга вследствие интоксикации. Анемия усугубляется потерей крови через ожоговую рану в ходе перевязок. Характерным для вторичной анемии является снижение числа ретикулоцитов в периферической крови.
Изменения белой крови при тяжелых ожогах носят универсальный характер. Они проявляются стрессовым лейкоцитозом со сдвигом формулы влево, лимфопенией, анэозинофилией. В последующие дни отмечается тенденция к лейкопении. При генерализации инфекции возможно развитие лейкемоидной реакции в виде появления в периферической крови бластных форм.
Лечение ожоговой болезни.
Для эффективного оказания медицинской помощи решающее значение имеет правильная медицинская сортировка обожженных. При сортировке выделяют:
1) легкообожженных с поверхностными, преимущественно II—Ша степени ожогами, не превышающими по общей площади 6—10 % поверхности тела;
2) обожженных средней тяжести, к которым относят пострадавших с обширными (более 10 % поверхности тела) ожогами II—Ша степени либо имеющих глубокие ожоги Шб—IV степени на ограниченной площади (до 10 % поверхности тела);
3) тяжелообожженных, у которых глубокие ожоги III6—IV степени занимают больше 10 % поверхности тела;
4) крайне тяжелообожженных с очень обширными, больше 40 % поверхности тела глубокими ожогами.
Многофакторное воздействие (отравление угарным газом, поражение органов дыхания, общая гипертермия) резко усугубляет тяжесть поражения. Его проявления наиболее часто сочетаются с тяжелыми и крайне тяжелыми ожогами.
Первая помощь заключается в прекращении действия поражающего фактора и удалении пострадавшего из зоны пожара. Воспламенившаяся одежда должна быть немедленно сброшена. Те части горящей одежды, которые не удается снять, накрывают плащ-палаткой, чтобы прекратить доступ кислорода. Бегущего нужно любыми способами остановить и заставить лечь на землю, придавив к ней участки горения одежды. Для тушения может применяться также сырая земля, песок или погружение пострадавшего в воду. С целью предупреждения или уменьшения поражения дыхательных путей и отравления угарным газом все, кто может самостоятельно передвигаться, должны немедленно выйти из очага поражения, предварительно прикрыв нос и рот какой-либо влажной тканью. В очаге ядерного взрыва нужно надеть на пострадавшего противогаз. При поражении дыхательных путей восстанавливают их проходимость. Устранение боли должно предшествовать всяким манипуляциям на ожоговых ранах.
Для защиты ожоговой поверхности накладывают асептическую повязку. Одежду при этом не снимают, а разрезают. Не следует очищать ожоговую поверхность, прокалывать или срезать пузыри. Осуществляется защита от охлаждения, транспортная иммобилизация, утоление жажды.
У пострадавших с ожогами лица и поражением дыхательных путей следует поддерживать их проходимость путем насильственного раскрывания рта (ввиду тепловой контрактуры жевательных мышц и отека губ) и введения воздуховода, удаления слизи из полости рта и глотки. Находящимся в бессознательном состоянии вследствие отравления угарным газом нужно обеспечить покой, обрызгать лицо водой, расстегнуть воротник и обмундирование, а при резком ослаблении или прекращении дыхания проводить искусственную вентиляцию легких. При общем перегревании следует положить на голову холодный компресс, снег или лед.
Отзывается фельдшером. Доврачебная помощь контролирует и дополняет мероприятия первой помощи. Основное внимание уделяется пораженным с нарушением сознания, расстройствами дыхания и сердечной деятельности. Им вводят анальгетики, сердечные и дыхательные средства (кордиамин, кофеин). Для утоления жажды дают пить щелочно-солевой раствор. В первую очередь эвакуируют пострадавших, находящихся в бессознательном состоянии, уложив на носилки на необожженную поверхность тела. Перед транспортировкой их необходимо тепло укутать для предупреждения охлаждения.
Первая врачебная помощь
Первая врачебная помощь оказывается врачом. Пораженным, представляющим опасность для окружающих (с загрязнением одежды РВ и ОВ), проводится специальная обработка. Сортировка поступивших обожженных производится без снятия ранее наложенных повязок, при этом врач учитывает обстоятельства травмы, общее состояние и сознание пострадавшего, локализацию поражения и площадь открытых и закрытых повязкой ожоговых поверхностей. На всех обожженных заполняется первичная медицинская карточка.
При проведении сортировки выделяют три группы пострадавших:
1. Нуждающиеся во врачебной помощи по неотложным показаниям:
-в состоянии тяжелого ожогового шока, с выраженными признаками нарушения гемодинамики (слабый и частый пульс, резкая и устойчивая гипотензия, озноб, жажда, рвота); -ингаляционным поражением дыхательных путей (затрудненное дыхание, признаки бронхоспазма, угроза развития асфиксии);
-отравлением угарным газом (адинамия, спутанность или потеря сознания);
-общей гипертермией (сосудистый коллапс).
Эвакуация без срочных лечебных мероприятий опасна для их жизни.
2. Пострадавшие, первая врачебная помощь которым может быть оказана в приемно-сортировочной:
-шок легкой степени;
-нуждающиеся в квалифицированной помощи.
3. Легкообожженные, со сроком лечения 2—3 суток: с ожогами I—II степени по площади не более 0,5—1 % поверхности тела, не препятствующими основным видам активной деятельности и возвращению в строй в течение 2—3 дней. Они остаются до окончательного излечения в медицинском пункте части, медицинской роте.
Мероприятия первой врачебной помощи включают:
При ожоге ВДП выполняют шейную вагосимпатическую блокаду, вводят эуфилин, антигистаминные препараты. При выраженном ларингоспазме производят трахеостомию.
При отравлении монооксидом углерода и тепловом коллапсе струйно вводят 400—800 мл реополиглюкина, 40 мл 40 % раствора глюкозы, 5—10 мл 5 % раствора аскорбиновой кислоты, 10 мл 2,4 % раствора эуфиллина. Проводится ингаляция кислорода. При появлении психомоторного возбуждения, судорог вводят 2 мл седуксена или 5 мл 10 % раствора гексенала. При отеке легких больному придается полусидячее положение, налаживается ингаляция кислорода со спиртом, вводятся сердечные средства, раствор хлористого кальция, лазикс, 150—200 мл 15 % раствора манитола.
При легком ожоговом шоке вводится обезболивающие средства, антигистаминные препараты, сердечные и дыхательные аналептики, спазмолитики. Дают дробно щелочно-солевое питье, горячий чай.
При тяжелом ожоговом шоке проводят интенсивную инфузионную терапию в объеме 2—2,5 л (полиглюкин, реополиглюкин, солевые растворы, раствор бикарбоната натрия).
Всем обожженным вводят столбнячный анатоксин и антибиотики.
Туалет ожоговой поверхности не производят. Повязки исправляют. Если они загрязнены РВ, ОВ или фосфором, их меняют. При ожогах конечностей производят транспортную иммобилизацию.
При ожогах глаз закапывают димекаин и закладывают за веки глазную мазь. Этими же мазями смазывают веки. Пораженные глаза закрывают повязкой.
Возможности для оставления обожженных на этом этапе крайне ограничены. На данном этапе можно оставить лишь пострадавших с ожогами I—II степени на площади не более 0,5—1 % поверхности тела, не препятствующими основным видам активной деятельности и возвращению в строй в течение 2—3 дней. При подготовке к эвакуации продумывают вопрос об обогреве обожженных. В первую очередь эвакуируются тяжелообожженные.
5.4.1.4. Квалифицированная медицинская помощь
Главной задачей квалифицированной помощи является оказание неотложной реанимационно-противошоковой помощи в полном объеме при тяжелых ожогах и многофакторных поражениях. Этому должна предшествовать медицинская сортировка обожженных с целью определения тяжести поражения и нуждаемости в медицинской помощи, прежде всего неотложной.
При медицинской сортировке выделяют:
1) нуждающихся в неотложной квалифицированной медицинской помощи на данном этапе;
2) не нуждающихся в неотложной квалифицированной медицинской помощи и подлежащих после проведения подготовительных мероприятий дальнейшей эвакуации по назначению;
3) оставляемых для непродолжительного лечения (не более 10 суток) в команде выздоравливающих.
Повязки, закрывающие ожоговые поверхности, значительно усложняют медицинскую сортировку, что требует привлечения к ней опытного медицинского персонала. Тяжесть ожогов определяют оценивая общее состояние пострадавшего, сведения об условиях их возникновения и данные о площади и механизме поражения, содержащиеся в первичной медицинской карточке. Медицинская сортировка производится без снятия повязок самым опытным персоналом. Туалет ожоговой поверхности проводят лишь при загрязнении ожогов РВ и ОВ. В палату интенсивной терапии для обожженных направляют обожженных с глубокими ожогами на площади более 10 %. Повязки у них обычно закрывают более 20 % поверхности тела.
Последовательность работы в палате интенсивной терапии следующая:
— вводят обезболивающие, седативные, антигистаминные и сердечные средства;
— налаживают внутривенное введение жидкостей посредством катетеризации центральных вен (противошоковая терапия);
— берут кровь для лабораторных исследований;
— вводят постоянный катетер в мочевой пузырь для наблюдения за динамикой диуреза в течение всего периода шока;
— при циркулярных глубоких ожогах конечностей и туловища производят декомпрессивную некротомию;
— периодически проводят ингаляции увлажненного кислорода через носовые катетеры;
— согревают пострадавшего лучистым теплом (в крайнем случае грелками);
— при отсутствии рвоты дают теплый чай, соляно-щелочные растворы, белковый бульон.
Легкообоженным в приемно-сортировочном отделении вводят анальгетики, антибиотики, симптоматические средства, контролируют состояние повязок, согревают пострадавших, дают им еду и питье. Столбнячный анатоксин вводят, если не вводили на предыдущем этапе.
Не нуждаются в неотложной квалифицированной хирургической помощи легкообожженные и обожженные средней тяжести без признаков многофакторного поражения. Они подлежат эвакуации по назначению в другие лечебные учреждения или остаются в команде выздоравливающих.
К легкообожженным на этапе квалифицированной помощи относят:
— легкообожженных с небольшими (до 2—3 % поверхности тела) ожогами I—II степени и сроком лечения до 10 суток. После оказания медицинской помощи (туалет ожоговой поверхности, наложение повязки) их оставляют для лечения в команде выздоравливающих;
— легкообожженных с ожогами II—Ша степени при общей площади до 10% поверхности тела, а также с ограниченными (до 1 %) глубокими ожогами и предполагаемым сроком лечения до 60 дней. Таких пострадавших эвакуируют.
Обожженные средней тяжести и тяжелообожженные подлежат эвакуации в специализированные лечебные организации.
Специализированная терапевтическая помощь.
При оказании специализированной терапевтической помощи (наряду с оказанием специализированной хирургической помощи — местного лечения ожогов) помимо дезинтоксикационных мероприятий проводят диагностику и лечение осложнений ожоговой болезни.
Лечебные мероприятия при ожоговом шоке.
При оказании помощи в стационаре основные усилия направляются на проведение противошоковых мероприятий. Внутривенно вводятся сбалансированные солевые растворы, крупнодисперсные кровезаменители, препараты типа реополиглюкина (400—800 мл) в сочетании с нейроплегией (дроперидол, галоперидол, тизерцин), антигистаминные препараты с седативным эффектом (пипольфен, димедрол, тавегил); анальгезирующие средства (анальгин, промедол, омнопон, фентанил). Для ликвидации острой почечной недостаточности показано введение осмотических диуретиков (маннитол, мочевина, 40% глюкоза). Больные с тяжелыми и крайне тяжелыми ожогами (индекс Франка более 60 ед.) являются нетранспортабельными до выведения их из ожогового шока. Больные, поступившие военные медицинские центры, должны быть выведены из ожогового шока прежде, чем будут доставлены в 432 ГВКМЦ. Коррекция противошоковых мероприятий проводится комбустиологом из ожогового центра. Комплексная противошоковая терапия предусматривает восстановление эффективной гемодинамики и коррекцию основных патофизиологических нарушений (адекватное устранение гиповолемии, нормализация сосудистого тонуса, работы миокарда, обеспечение оптимального агрегатного состояния и вязкости крови). В условиях гемоконцентрации и повышения вязкости крови у тяже- лообожженных препараты цельной крови или эритроцитосодержащие среды нецелесообразны. Ориентировочный расчет необходимого суточного количества препаратов проводится по формуле:
3 мл х на % ожоговых ран х на массу тела (кг).
При содержании в управляемой воздушной среде (Т 32—36 °С) используется исходная цифра в 4 мл. Половина расчетной дозы жидкости вводится в течение первых 8 часов, остальная равномерно распределяется в оставшееся время суток. На 2—3-й сутки расчетную дозу уменьшают на ¼, при тяжелых ожогах противошоковую терапию проводят до 4—5 суток. Объем инфузионной терапии уточ-няется по клиническим данным: изменения ЧСС, восстановление диуреза, динамика гематокрита, биохимических показателей (белковые фракции, мочевина, креатинин, калий, натрий).
При поражениях огнесмесями вступает в действие многофакторность поражения (отравление токсическими продуктами горения в условиях общего перегревания организма, психогенного воздействия), поэтому шок протекает более тяжело и сопровождается высокой летальностью. Наиболее частой причиной ранней гибели пораженных в этом случае может быть паралич дыхательного центра в результате указанных воздействий. Лечебная тактика у таких больных должна быть направлена на профилактику этого грозного осложнения. Кроме указанных выше направлений, в период шока необходима борьба с болью (блокада афферентной импульсации), коррекция ацидотических сдвигов (4 % гидрокарбонат натрия или трисамин). Эти препараты можно вводить уже через 2—3 часа после получения травмы. Могут использоваться ингибиторы плазмина, калликреина, трипсина (контрикал 50 — 100 тыс., гордокс 400 — 500 тыс. в сутки, трасилол и др.). Кортикостероиды показаны при ожогах дыхательных путей, поражении огнесмесями.
Лечение в стадии острой ожоговой токсемии.
Основу лечения составляет дезинтоксикационная терапия, под-держание основных параметров гомеостаза на компенсированном или субкомпенсированном уровне, борьба с инфекцией, поддержание иммунологического гомеостаза. Дезинтоксикационная терапия проводится с помощью 3 принципов: гемодиллюции, осмотической дезинтоксикации и специфической дезинтоксикации. Гемодиллюция осуществляется последовательным введением изогенных белковых препаратов (10% раствор альбумина, протеин или плазма); солевых сбалансированных (Рингера, ацесоль, дисоль, трисоль) или бессолевых растворов (10% раствор глюкозы с инсулином из расчета 1 ЕД инсулина на 4 г сухого вещества глюкозы); используются также коллоидные плазмозаменители реологического и дезинтоксикационного действия (реополиглюкин, реоглюман, гемодез).
Расчет коррекции основных параметров проводится по следующей программе:
-для больных с легкой степенью токсемии: 20—25 мл/кг в сутки;
-для больных со средней степенью 35—40 мл/кг;
-для тяжелой степени: 40—50 мл/кг;
-крайне тяжелой: 50—70 мл/кг в сутки.
Показано дробное введение гемодеза. При осмотической дезинтоксикации проводится также дробное вливание 5—10% раствора глюкозы, глюкозо-солевых растворов из расчета 15 мл/кг в сочетании с 5 % раствором унитиола (0,1 мл/кг массы) и 0,1 % раствором цианокобаламина (500—1000 у) с последующим применением маннитола (20 % раствор — 1 г сухого вещества/кг). Указанный метод в зависимости от тяжести ОБ используется от 1 до 2—3 раз в сутки. Терапевтический эффект основан на улучшении обмена внеклеточного внесосудистого сектора жидкости и обеспечения детоксикации тканей.
Для специфической дезинтоксикации применяются иммунная плазма или иммуноглобулин ожоговых реконвалесцентов, которые содержат антитоксические «противоожоговые» и антибактериальные антитела. При применении такой плазмы улучшается функциональное состояние гепаторенальной системы, увеличивается фагоцитарная функция ретикуло-эндотелиальной системы. Лечебная доза плазмы — 4—7 мл/кг массы в сутки, начиная с 2—3 суток после травмы в течение 5—7 дней ежедневно или через день, чередуя с внутримышечным введением иммуноглобулина.
Неспецифическая дезинтоксикация у тяжелообожженных включает и экстракорпоральные методы гемо- или плазмосорбции, плазмоферез, отмывание аутологичных эритроцитов, ультрафильтрация.
Гемосорбция проводится с 3—4-го по 9—10-й день после травмы через день. Перед гемосорбцией — гемодилюция и премедикация: гепарин (300 Ед/кг массы тела, димедрол — 2,0 мл, преднизолон — 30 мг) для профилактики тромбоза, повреждения форменных элементов. При проведении дезинтоксикации с помощью экстракорпоральных методов уровень токсемии снижается на 20 — 30 % от исходного, идет сорбция микроагрегатов, поврежденных форменных элементов крови, интенсифицируется транскапиллярный обмен. Противопоказаниями к проведению гемосорбции являются кардиоваскулярная нестабильность, развитие колликвационного некроза и гипопротеинемии (общий белок не менее 50 г/л).
Повышение иммунологической реактивности достигается путем проведения иммунокоррегирующей терапии. При отсутствии иммунологической лаборатории используются унифицированные схемы иммунокоррегирующей терапии. При нетяжелых ожогах (индекс Франка до 60 ед.) проводится пассивная иммунотерапия внутримышечным введением иммуноглобулинов любой специфичности (противокоревого, противогриппозного, противостолбнячного), начиная с 3—4-х суток после травмы через день в количестве 3—5 инъекций в сочетании с пероральным приемом декариса по 150 мг через день на 7 приемов.
У больных с тяжелыми ожогами (индекс Франка более 60 ед.) осуществляется внутривенное введение нормального человеческого иммуноглобулина со 2—3-х суток после травмы по 25—50 мл ежедневно до 7—8-х суток в сочетании с заместительным переливанием лейкоцитарной массы по 1—2 дозы (50—100 мл) с 5-х суток в течение 3 дней (при снижении лейкоцитов до 4—5 х 109/л и лимфоцитов до 0,8 х Ю9/л) и внутримышечным введением тималина до 20 мг ежедневно в течение 7 дней.
При крайне тяжелых ожогах (индекс Франка более 120 ед.), начиная со 2—3-х суток до 9—10-х суток после травмы требуются переливания антистафилококковой или антисинегнойной плазмы до 250—300 мл в соответствии с микрофлорой ран, через день, чередуя с внутримышечными введениями антистафилококкового иммуноглобулина по 100 ME. Лейкоцитарная масса по 2—3 дозы, внутримышечно вводится тималин по 20 мг ежедневно в течение 7 дней. Лейкоцитарная масса подбирается по системе АВО. Производится коррекция анемии: заместительная терапия эритроцитосодержащих сред для достижения минимального адаптационного уровня: содержание эритроцитов — 3,5 х Ю12г/л и гемоглобина 110 г/л. Наиболее оптимально — переливание отмытых эритроцитов, которые хорошо приживаются, не оказывают сенсибилизирующего действия.
Производится коррекция метаболических нарушений путем применения ингибиторов протеолиза (контрикал 50—80 тыс. в сутки, гордокс 300—500 тыс. в сутки).
Используют также анаболические гормоны — неробол, ретаболил, метиландростендиол; тимидиновые производные — метацил, пентоксил, метионин, группа витаминов, препараты, улучшающие функцию печени (эссенциале, сирепар, легалон, галаскорбин).
Лечение в стадии септикотоксемии.
В этом периоде сохраняется необходимость в продолжении дезинтоксикационной терапии, поддержании гомеостаза и борьбы с интоксикацией, в том числе с инфекционными органными осложнениями (пневмонией, пиелонефритом, миокардитом), а также ожоговым сепсисом.
Ожоговый сепсис остается основной причиной летальности у обожженных. При подозрении на сепсис лечение проводится в полном объеме: антибиотикотерапия после определения чувствительности флоры в больших дозах в соответствии с особенностями взаимного усиления действия антибиотиков (2—3 препарата одновременно), длительно; препараты с антипротеолитическим спектром действия; гепарин — препарат, улучшающий реологические свойства крови и антибактериальный эффект антибиотиков; иммунокоррегирующие средства, прежде всего антистафилококковая плазма, свежезамороженная плазма, свежая кровь и др.
После перенесенной ОБ больные нуждаются в тщательной физической, психологической и социальной реабилитации.
Лечение синдрома ожогового истощения.
Особое место в лечении обожженных занимает лечебное питание. Тяжелые нарушения всех видов обмена веществ и прежде всего белкового требуют полноценного восполнения.
Объем ожогового поражения пропорционально увеличивает потребление кислорода, липолиз, потерю азота мочи, массы тела. У пациентов с ожогами свыше 40 % площади тела потеря веса составляет 25 % на протяжении первых трех недель в случае отсутствия адекватного парентерального питания. Недостаточное питание может быть преморбидным фоном, который определяет процессы заживления ран, иммунологическую зрелость, транспортные функции клеточных мембран.
Целью полноценного питания необходимо считать не только предупреждение потери массы тела и белков, но и профилактику развития ожогового иммунодефицита. Следствием некорригируемой белковой и энергетической недостаточности у тяжелообожженных, особенно после оперативных вмешательств являются инфекционные осложнения, раннее формирование синдрома полиорганной недостаточности, увеличение длительности ИВЛ, общего времени пребывания пациента в стационаре.
При ожоговой болезни клинические проявления сопровождаются значительным снижением общего уровня протеинов плазмы, в основном за счет альбуминовой фракции, повышением концентрации небелкового азота, мочевины и креатинина. Наблюдается низкая концентрация калия и высокая концентрация натрия. Традиционное парентеральное питание, переливание альбумина, препаратов крови, гидролизатов белка, 10 % глюкозы не позволяет адекватно компенсировать растущие потери. Поэтому режимы обеспечения калориями у обожженных рассчитываются соответственно потери в весе. Формула Curreri является наиболее популярным методом оценки энергетических требований и устанавливает 25 ккал/кг/сутки плюс 40 ккал на каждый процент ожогов в день.
Состав энергообеспечивающих веществ также очень важен. Приблизительно 50 % калорий должны быть поставлены с углеводами, 20 % — с протеинами и 30 % — с жирами. У взрослых потребность в белке составляет 100—150 г/сутки, или 2 г/кг/сутки. Для сбалансированной диеты необходимо ежедневное введение витаминов А, В, С, Е, цинка, железа, фолиевой кислоты, минералов.
В ранний срок (первые 6—8 часов) назогастральный или назодуоденальный зонды используют для декомпрессии верхних отделов ЖКТ, а затем для энтерального питания. После 6—8 часов от момента ожоговой травмы осуществляется введение смесей через зонд из расчета 0,75 ккал/мл. Невзирая на послеожоговую гипокинезию ЖКТ кишечная непроходимость возникает редко. Раннее зондовое питание защищает слизистую оболочку кишечника, обеспечивает тепловую поддержку. Не нужно в этом случае ожидать изменений, которые отвечают общепринятым показаниям к назначению зондового питания: дефицита массы тела более чем 10 %, содержания альбумина менее 34 г/л, абсолютного количества лимфоцитов менее 0,8 х 109/л. Ежечасно до 48 часов оценивается остаточный объем желудка и тонкокишечное всасывание для коррекции баланса энтерального парентерального объема жидкости. Переход к нормальному пищевому режиму осуществляется со времени закрытия ран. С возобновлением регулярного питания дополнительное введение натрия прекращается.
ВОЗДЕЙСТВИЕ НА ОРГАНИЗМ ТЕРМИЧЕСКИХ ФАКТОРОВ.
Воздействие высоких температур.
Перегревание (гипертермия) — патологическое состояние, характеризующееся повышением температуры тела и расстройством функций многих систем организма вследствие недостаточности механизмов физиологической терморегуляции в условиях повышенной температуры окружающей среды.
Увеличение теплосодержания организма и, следовательно, его температуры возможно при интенсификации метаболических процессов (вследствие мышечной работы, лихорадки) или внешней тепловой нагрузки (при повышении температуры окружающей среды выше 30° С). Система терморегуляции становится неэффективной при равенстве средней температуры кожи и ядра тела.
Интенсивная мышечная работа и эмоциональное напряжение снижают способность организма противодействовать тепловой нагрузке. Имеет значение также состояние физиологических систем, ответственных за компенсацию тепловой нагрузки (сердечно-сосудистой и эндокринной систем, водно-электролитного баланса), степень акклиматизации, состояние здоровья. Терморегуляторные возможности организма быстрее исчерпываются при блокировании всех возможных путей теплоотдачи, например, при работе в изолирующем снаряжении.
В патогенезе возникающих при декомпенсированной гипертермии нарушений существенную роль имеет дегидратация тканей с нарушением гистогематических (в том числе гематоэнцефалического) барьеров. Развитие вторичной тканевой гипоксии в результате несоответствия между кровотоком во внутренних органов и индуцированным гипертермией избыточным катаболизмом ведет к накоплению токсических продуктов белкового и липидного обмена. Активация перекисного окисления липидов, также возникающая вследствие гемической и тканевой гипоксии, сопровождается повышением проницаемости мембран, денатурацией белков и ингибированием ферментов.
Нарушение функциональной активности почек при значительном перегревании вследствие снижения органного кровотока способствует накоплению в организме азотистых веществ, что ведет к возникновению явлений эндотоксикоза и энцефалопатии. В свою очередь, ухудшение реологических свойств крови, накопление в ней токсических продуктов создают неблагоприятные условия для деятельности системы микроциркуляции. При этом в той или иной степени страдает региональное и системное кровообращение.
Электролитные расстройства (гипокалиемия, гипокальциемия, гипохлоремия) могут наблюдаться вследствие повышенной влагопотери (до 5—12 л/сут), нарушения деятельности желез внутренней секреции (щитовидной, паращитовидной желез, надпочечников). Люди с ожирением, нейроциркуляторной дистонией и тиреотоксикозом менее устойчивы к действию высокой температуры.
При длительном действии умеренно жаркого климата развивается тепловая адаптация. Она характеризуется снижением теплообразования и повышением эффективности теплоотдачи, что сопровождается повышением физической работоспособности. Первые признаки приспособления к высокой температуре появляются через 7-8 дней, стабильная акклиматизация развивается через 1,5—2 мес.
Клиническая картина. При остром действии гипертермии существует определенная фазность изменений функционального состояния организма, что определяет динамику клинических проявлений перегревания.
В период I стадии (компенсации) отмечается повышенная жажда, сухость во рту, общая слабость, иногда тошнота и рвота. Температура тела (при измерении в подмышечной впадине) повышена незначительно — до 37,5° С. У пострадавших наблюдается гиперемия и увлажнение кожи, некоторое повышение ЧСС и ударного объема кровообращения при неизменном АД. Однако реакция всех функциональных систем не выходит за рамки физиологической и при прекращении влияния высокой температуры признаки перегревания нивелируются в течение 2-3ч.
II стадия (субкомпенсация) характеризуется тем, что теплоотдача равна или незначительно превышает внешнюю тепловую нагрузку. Накопление тепла в организме в этот период происходит за счет собственной теплопродукции при пониженной теплоотдаче — интенсивная влагопотеря и избыточная активация сердечно-сосудистой системы не обеспечивают компенсацию теплового воздействия. Больные отмечают выраженную жажду, головную боль, появляются при-знаки миопатии в виде выраженной мышечной слабости, возможны явления энцефалопатии. У пострадавших наблюдаются выраженная гиперемия кожных покровов, профузное потоотделение, нарушается координация движений. Температура тела находится в пределах 37,5—38,0° С. Тахикардия (90-110 уд/мин) и гиперпноэ пропорциональны повышению температуры ядра тела. При выявлении признаков перегревания II степени военнослужащие не допускаются к работам и учебно-боевым занятиям, связанным с выполнением средних и тяжелых нагрузок.
В период III стадии (декомпенсации) накопление тепла происходит как за счет собственной теплопродукции, так и за счет внешнего нагревания организма. Теплоощущение характеризуется как «очень жарко», ощущается пульсация сосудов и давление в висках. Температура тела составляет 38,0—39,0° С. У пострадавших наблюдается выраженная тахикардия (до 120-150уд/мин), характерно двигательное и психоэмоциональное беспокойство. Наблюдается сгущение крови, генерализованный парез микроциркуляторного русла, обусловленный гиперпродукцией эндотелиального оксида азота. При исследовании показателей центральной гемодинамики отмечается снижение ударного и минутного объема кровообращения, показателей АД. Кроме того, объем потоотделения уменьшается за счет развившейся дегидратации и угнетения потовых желез.
В связи с перераспределением кровотока в пользу «оболочки тела» за счет уменьшения кровоснабжения внутренних органов снижается диурез, нарушается детоксицирующая функция печени. Развившийся ДВС-синдром и стрессорное язвенное повреждение желудка и кишечника могут явиться причиной различной степени выраженности кровоточивости из отделов ЖКТ. У части пострадавших на фоне выраженной мышечной слабости возможно развитие миофибрилляций и судорог. Продолжающееся тепловое воздействие приводит к утрате сознания, клонико-тоническим судорогам, в дальнейшем — к коллапсу, отеку легких. При отсутствии адекватной терапии возможен летальный исход.
На секции обнаруживается отек вещества мозга, полнокровие внутренних органов, множественные излияния под эндо- и перикард, в слизистую оболочку желудочно-кишечного тракта, дистрофия миокарда, отек легких.
Таким образом, в клинической картине острого перегревания последовательно формируются синдромы:
— острой сердечно-сосудистой недостаточности; легочной недостаточности; выраженной гипертермии; энцефалопатии; почечно-печеночной недостаточности; геморрагический.
Клинические формы поражений. Тепловой удар чаще возникает при напряженной физической работе в условиях высокой температуры окружающей среды и обычно развивается у молодых, неадаптированных лиц. В его генезе лежат недостаточность потоотделения, нарушение терморегуляции, гипокалиемия и сердечная слабость, которые обусловлены резким нарастанием температуры тела.
Клиническая картина теплового удара часто развивается внезапно. У части пострадавших может наблюдаться отсроченная форма, когда между появлением первого признака теплового поражения — прекращением потоотделения и возникновением постоянной гипертермии на фоне острой циркуляторной недостаточности проходит от 3 до 24 ч.
Действие прямых солнечных лучей способствует более быстрому развитию развернутой картины поражения с преобладанием общемозговой симптоматики («солнечный удар»).
Возможными, но не обязательными предвестниками теплового удара являются выраженная усталость, слабость, одышка, кашель, боли в груди, головокружение, нарушение координации движений, а также полиурия с частым мочеиспусканием.
Для развития картины теплового удара характерны глубокие нарушения сознания. В начальном периоде возможны явления энцефалопатии — двигательное возбуждение, бред, галлюцинации. Лицо и конъюнктивы пациента гиперемированы, кожа сухая, горячая, «обжигающая». Температура тела в подмышечных впадинах может достигать 41° С и выше. Дыхание учащено, поверхностное, имеются признаки миокардиодистрофии, о чем свидетельствуют глухость тонов сердца при аускультации, снижение системного АД, неудовлетворительные характеристики пульса, который чаще бывает частым, нитевидным. В ряде случаев возможно развитие ДВС-синдрома и геморрагических осложнений. Характерна полиурия — до 4 литров мочи в сутки.
При продолжении действия гипертермии признаки поражения ЦНС прогрессируют до глубокого коматозного состояния, включая расширение зрачков, наблюдается резкое ослабление брюшных и сухожильных рефлексов. У части пострадавших появляются судороги, непроизвольные мочеиспускание и дефекация. Возможны клинические проявления геморрагического гастрита, язвенного поражения желудочно-кишечного тракта с развитием кровотечения. При на-растании центральных нарушений дыхания (по типу Чейна-Стокса) и углублении гемодинамических расстройств наступает смерть.
Тепловой коллапс связан с расстройством вазомоторной иннервации сосудов, которое приводит к парезу сосудов, увеличению количества депонированной крови и, соответственно, уменьшению ОЦК и снижению системного давления. Угнетение рефлексов и высшей нервной деятельности, в отличие от предыдущей формы поражения, обычно не бывает значительным.
В легких случаях у больных появляется общая слабость, головокружение, тошнота, звон в ушах, потемнение в глазах, возможна потеря сознания. Весьма характерным признаком данного вида поражения является обильное потоотделение. В тяжелых случаях потеря сознания может быть более глубокой и длительной, АД при этом резко снижено или не определяется вовсе. Однако, в отличие от теплового удара, периферические рефлексы оживлены и температура тела не превышает 37-38,5° С.
Тепловое истощение вследствие обезвоживания организма возникает при нехватке воды в условиях жары. Преобладает симптоматика, связанная с перегреванием и дегидратацией организма. В частности, характерна неутолимая жажда. Масса тела пострадавших резко снижена, кожные покровы сухие, глаза запавшие, также уменьшается диурез. В случае выраженной дегидратации прекращается слюноотделение, появляются различные признаки энцефалопатии — апатия, беспокойство, галлюцинации. При крайних формах воздействия развивается гиповолемический шок.
Водная интоксикация наблюдается при неумеренном употреблении несоленой воды для утоления жажды при повышенном потоотделении и характеризуется разнообразными нервно-психическими расстройствами, отвращением к воде. В частности, возможны мышечные судороги, возбуждение, депрессия, галлюцинации.
Тепловые судороги развиваются вследствие гипокальциемии при тяжелой мышечной работе на фоне повышенной влагопотери, дыхательного и метаболического ацидоза. При данной форме поражения судороги проявляются в виде непроизвольных периодических сокращений больших групп скелетных мышц, наиболее часто нижних конечностей, реже — верхних конечностей и туловища. Судороги могут продолжаться от нескольких минут до нескольких часов. Однако нарушения высшей нервной деятельности нехарактерны.
Тепловой отек голеней и стоп возникает вследствие вторичного гиперальдостеронизма при длительном умеренно выраженном нарушении водно-солевого обмена (гипокалиемический алкалоз с задержкой натрия) в условиях высокой температуры. У пострадавших наряду с нерезко выраженными признаками перегревания наблюдается отечность нижней трети голеней, а также стоп.
Тепловое утомление или астеническая реакция на воздействие жаркого климата развивается при длительном нахождении в жарком климате под влиянием неблагоприятных факторов обитания (монотонной работы, однообразного питания, недостатка информации и т. д.). Характеризуется медлительностью в работе, раздражительностью, быстрой утомляемостью, депрессией.
Профилактика и лечение тепловых поражений. Мероприятия по профилактике тепловых поражений начинают осуществляться до начала учебно-боевой деятельности войск в условиях жесткого гипертермического воздействия жаркого климата. К таковым можно отнести предварительную тепловую адаптацию — периодическую температурную тренировку с целью повышения толерантности к перегреванию, что приводит к оптимизации работы системы терморегуляции и улучшению регуляции водного и электролитного обмена. Кроме того, увеличивается кожный кровоток, при непосредственном воздействии высокой температуры раньше и более эффективно начинает действовать потоотделение. Действенность тепловых тренировок увеличивается при их сочетании с умеренной физической нагрузкой.
Перспективно применение ряда препаратов, повышающих адаптацию к гипертермии. Среди них следует указать препараты, улучшающие микроциркуляцию (трентал, компламин), адаптогены растительного происхождения, ноотропные препараты (пирацетам), антигипоксанты и антиоксиданты.
В период полевых выходов в жаркое время года общие мероприятия по профилактике тепловых поражений должны включать соблюдение рационального режима труда и отдыха с максимальным использованием относительно прохладных часов раннего утра и отдыхом в самое жаркое время дня. Питье доброкачественной воды должно осуществляться небольшими порциями (по 0,2—0,3 л) до утоления жажды. При возможности в рацион включают соки и витаминизированные напитки. Добавление натрия хлорида к питьевой воде целесообразно только при суточной потере пота более 6 л.
В жарком климате основные приемы пищи целесообразно переносить на менее жаркое время суток, а в обеденное время максимально использовать овощи, фрукты, соки и напитки.
В период напряженной учебно-боевой деятельности необходимо обеспечить эффективный самоконтроль, взаимоконтроль, а также медицинское наблюдение за самочувствием и состоянием здоровья личного состава. Целесообразно обращать внимание на внешний вид и поведение военнослужащих (вялость, заторможенность, неадекватное поведение), частоту сердечных сокращений (не более 130—150 уд/мин у молодых людей), температуру тела под языком. При температуре тела свыше 38,3°С предоставляется отдых. Необходимо помнить, что самое грозное поражение — тепловой удар чаще развивается у молодых людей, бесконтрольно выполняющих чрезмерную физическую нагрузку и скрывающих жалобы на ухудшение самочувствия.
При относительно легких тепловых поражениях достаточно проведения физических мероприятий по охлаждению организма. Пострадавшего необходимо поместить в тень, освободить от одежды, смочить кожу водой (влажное обертывание); на область головы и крупных сосудов (шея, паховые области) — пузыри со льдом. В условиях стационара целесообразно применять прохладную ванну или душ с температурой воды 25—26° С. Для быстрейшего понижения температуры тела можно также применять орошение желудка и клизму с прохладной водой.
При тяжелых поражениях в случае падения АД внутримышечно или подкожно вводят вазотонические средства (1 мл 1% раствора мезатона), аналептики (1—2 мл кордиамина, 2—4 мл 40% раствора камфоры подкожно или сульфокамфокаин — по 4 мл 3-4 раза в день внутримышечно). При сочетании артериальной гипотензии и сердечной недостаточности внутривенно медленно вводят сердечные гликозиды (0,25—0,5 мл 0,05% строфантина). Возможно введение кортикостероидных препаратов (60-120 мг преднизолона).
С целью восстановления водно-электролитного баланса при невозможности энтерального пути проводится внутривенная инфузия солевых полиионных растворов (лактосол, физиологический раствор с добавлением в последний 10—20 мл 10% кальция хлорида и 15—25 мл 4% калия хлорида). Показано введение 5% раствора глюкозы с аскорбиновой кислотой и витаминами группы В. Для профилактики инфекционных осложнений применяют антибиотики.
Возможность развития острой почечной недостаточности и необходимость лабораторного контроля за состоянием жизненно важных функций определяют необходимость перевода больных на этап специализированной медицинской помощи.
При тепловом истощении, если пострадавшие самостоятельно пить не могут, им парентерально вводится 5% раствор глюкозы. Назначение растворов натрия хлорида нецелесообразно, так как он способствует внеклеточному накоплению электролитов.
Лечение водной интоксикации в основном заключается в энтеральном введении повышенных доз натрия хлорида — до 40—60 г/сутки. Осуществляется симптоматическая терапия.
Тепловые судороги купируются внутривенным введением 10% раствора кальция хлорида.
Лечение теплового отека голеней и стоп предусматривает нормализацию водно-солевого обмена с введением повышенных доз препаратов калия на фоне стимуляции диуреза.
Воздействие низких температур.
Массовые поражения от воздействия на организм человека холода, как правило, наблюдаются во время войн, катастроф и стихийных бедствий.
Холодовые поражения -это комплекс патофизиологических и патоморфологических изменений, возникающих вследствие местного или общего переохлаждения организма человека и приводящих к временной, либо необратимой потере боеспособности.
Об острой холодовой болезни говорят, когда в результате воздействия охлаждающих факторов происходит срыв эволюционно выработанных механизмов поддержания постоянства температуры «ядра тела», приводящий к развитию синдрома умножающейся полиорганной недостаточности и гибели пострадавшего.
Холодовые поражения подразделяются:
1) по распространенности на местные (ознобление, «траншейная» и «иммерсионная стопа», отморожения) и генерализованные (общее переохлаждение);
2) по скорости развития на острые, подострые и хронические;
3) по степени тяжести (I—IV степени тяжести для отморожений, I—III степени тяжести для общего переохлаждения организма);
4) по условиям, в которых происходит охлаждение (атмосферное охлаждение, охлаждение в воде, контактное охлаждение).
Патогенез общего переохлаждения. Первичной реакцией организма на действие холода является спазм периферических сосудов и связанное с этим резкое уменьшение испарения, излучения и конвенкции. При этом теплоизоляционная способность покровных тканей увеличивается в 3—6 раз. Однако в условиях резкого и особенно быстрого охлаждения данный механизм теплоизоляции является недостаточным для поддержания температуры тела на постоянном уровне.
Стадии холодовой болезни.
1) Стадия устойчивой компенсации— латентная стадия (стадия возбуждения), которая характеризуется мобилизацией резервов организма по сохранению нормальной температуры тела, сохранению доставки крови и возбуждением нервной системы, сопровождается выбросом катехоламинов и глюкокортикоидов из надпочечников, симпатоадреналовой гипертермией, спазмом микрососудов кожи и слизистых оболочек, подъемом АД, учащением ЧСС, гипервентиляцией легких, контрактильным термогенезом, повышением обмена веществ, потребления кислорода.
2) Стадия неполной компенсации приспособительных реакций организма (угнетения) — стадия минимальных структурных изменений («отечная» стадия), в которой формируется синдром расстройств регионарного кровообращения с его централизацией, «физиологической ампутацией» конечностей, сопровождается усилением основного обмена, увеличением АД, ЧСС, нарушением микроциркуляции, капилляростазом, артериолоспазмом, гиперкоагуляционным синдромом, сладж-синдромом, ранним холодовым гемолизом, повышением потребления кислорода и гипоксическим состоянием тканей, перицеллюлярным и перивазальным отеком, мионевральным блоком, парестезиями, угнетением функции основных систем, развитием синдрома умножающейся недостаточности внутренних органов.
3) Стадия декомпенсации приспособительных реакций организма (истощения) — стадия умеренных структурных изменений характеризуется централизацией кровообращения с выраженными нарушениями кровоснабжения внутренних органов, снижением АД, брадикардией, урежением дыхания. Происходит торможение регуляторной функции ЦНС, истощение энергетических и других резервов организма, что приводит к снижению обмена веществ, понижению потребления кислорода, угнетению тканевого метаболизма. Развивается ДВС-синдром с микро- и макротромбозом, формированием пролиферативно-дистрофических и трофических расстройств во всех внутренних органах, прогрессированием полиорганной недостаточности, продолжающимся межуточным, интерстициальным и мионевральным отеками, приводящими к холодовой денервации и микрокапиллярной блокаде тканей. Возникают мышечные парезы, парезы кишечника.
4) Стадия необратимых дезадаптационных изменений (парализации) — «терминальная» — характеризуется очаговыми и сегментарными структурными изменениями, сопровождающимися парализацией функции внутренних органов. Проявляется «наркотическое» действие холода на ЦНС. Возникает паралитическое расширение периферических сосудов, приводящее к ускоренной отдаче тепла. Угнетается тканевой метаболизм и происходит повышение кислорода в тканях. На фоне прогрессирующего тромбоза и ишемии развиваются очаговые и диссеминированные некрозы во внутренних органах. Дальнейшая эволюция ДВС-синдрома приводит к микро-и макрокровоизлияниям во все внутренние органы: оболочки мозга, вещество мозга, мозговые желудочки, сердце, легкие, печень, почки, желудок, поджелудочную железу, мышцы и т. д. Развивается острая задержка мочи. Нарастает отек внутренних органов. Продолжают развиваться некротические изменения в тканях, синдром умножающейся недостаточности внутренних органов. Процесс заканчивается разрушением интегративной целостности организма, которое проявляется острой сердечно-сосудистой, дыхательной и мозговой недостаточностью, анурией, печеночным блоком, отеком легких и мозга.
После перенесенного тяжелого общего переохлаждения в периоде восстановления и отдаленных последствий у пострадавших длительное время могут наблюдаться астенизация, вегето-сосудистые нарушения, проявления дисфункции внутренних органов, остаточная неврологическая симптоматика, длительное снижение иммунологической резистентности, сенсибилизация к повторному холодовому воздействию.
Профилактика поражений холодом заключается в комплексе мероприятий, направленных на снижение тепловых потерь у лиц, выполняющих обязанности военной службы в условиях низких температур: обеспеченность теплой, не стесняющей движения одеждой, удобной и непромокаемой обувью, своевременная просушка обмундирования, организация полноценного по энерготратам и содержанию витаминов питания, рационального двигательного режима.
В случаях, когда возникает опасность развития тяжелых форм острого общего переохлаждения из-за неизбежного попадания в водную среду (десантирование на открытую водную поверхность, болотистую местность, форсирование вплавь водных преград в холодное время года, кораблекрушение), перспективно применение фармакологических препаратов, повышающих устойчивость к Холодовым воздействиям за счет увеличения в термопродукции доли первичного (несократительного) термогенеза: сиднокарб и биметил в сочетании с аминокислотами.
Этапное лечение холодовых поражений.
В основе лечения всех видов холодовых поражений лежит восстановление физиологической температуры «ядра» и «оболочки» тела. Гипотермия является неотложным состоянием, при котором смертность может достигать 87%, если базальная температура тела опускается до 32—34° С.
В случаях общего переохлаждения пострадавшие на этапе первой помощи должны быть согреты. С этой целью им необходимо выжать и сменить мокрое обмундирование, защитить от ветра, укутать в любую имеющуюся одежду, напоить горячим сладким чаем или кофе, обложить грелками, согревать от источника лучистого тепла.
На этапе доврачебной помощи пострадавшим продолжают проводить мероприятия по их согреванию и предупреждению дальнейшего охлаждения организма. По показаниям проводится ингаляция кислорода, введение дыхательных и сердечных аналептиков, ИВЛ.
На этапе первой врачебной помощи больным с общим переохлаждением оказывается не-отложная помощь по жизненным показаниям при возникновении опасных для жизни расстройств гемодинамики и дыхания, судорожном синдроме и психомоторном возбуждении.
При вынужденной задержке эвакуации на последующие этапы медицинской помощи на данном этапе может быть начато активное согревание пострадавших по жизненным показаниям, целью которого является повышение ректальной температуры до 34° С.
В первую очередь грелками согревают грудь, живот, затылок, шею, места прохождения крупных сосудов. Эффективным может оказаться зондовое промывание желудка подогретым до 40—42° С солевым раствором, близким к плазме по осмотическим свойствам и составу, с добавлением 400—800 мл 5% раствора натрия гидрокарбоната. Внутривенно вводят подогретые до 40° С препараты реологического действия (реополиглюкин) в объеме 400 мл. Нужно помнить, что только при повышении ректальной температуры выше 33°С появляется эффект от введения антиаритмических препаратов при фибрилляции желудочков и предсердий, адреномиметиков и атропина при асистолии, сердечных и дыхательных аналептиков.
Всем пораженным с общим переохлаждением оправданы ингаляции кислорода, по показаниям проводится ИВЛ.
Пострадавшим с тяжелой и средней степенью тяжести общего переохлаждения показано внутривенное введение 40—80 мл 40% раствора глюкозы, подогретого до 35—40° С, преднизолона 90—120 мг, 10 мл 5% раствора аскорбиновой кислоты, 2 мл 1% раствора димедрола. С целью улучшения мозгового, почечного кровотока и уменьшения бронхоспазма показано внутривен-ное введение 5—10 мл 2,4% раствора эуфиллина.
Для купирования психомоторного возбуждения и судорожного синдрома могут использоваться бензодиазепины (сибазон 2-4 мл 0,5% раствора внутримышечно, феназепам 0,5—1 мг внутрь), барбитураты (барбамил 200 мг внутрь), димедрол 2 мл 1% раствора внутримышечно. Препараты этих групп применяют с осторожностью, поскольку риск прогрессирования переохлаждения при транспортировке возрастает.
Для профилактики инфекционных осложнений могут быть назначены антибиотики широкого спектра действия.
Пострадавшие с общим переохлаждением должны быть срочно эвакуированы на этап квалифицированной или специализированной терапевтической помощи: при гипотермии средней и тяжелой степени тяжести эвакуация производится лежа санитарным транспортом в первую очередь, при переохлаждении легкой степени — сидя или лежа во вторую очередь. При этом, эвакуируемым обеспечивается согревание в пути, ингаляция кислорода по показаниям.
Этапы квалифицированной и специализированной помощи являются основными этапами, на которых помощь больным с переохлаждениями оказывается в полном объеме.
В первую очередь проводят неотложные мероприятия по восстановлению и поддержанию витальных функций. Если у пострадавшего в состоянии гипотермии не определяются пульс на магистральных артериях, артериальное давление, отсутствуют признаки самостоятельного дыхания, его смерть может быть констатирована только после согревания до 32—34° С и отсутствия эффекта от всего комплекса реанимационных мероприятий.
На этих этапах медицинской помощи добиваются восстановления физиологического уровня температуры «ядра тела», используя постепенное согревание в жидкой окружающей среде, промывание желудка и толстой кишки подогретыми солевыми изотоническими растворами, внутривенное введение подогретых растворов лекарственных средств. Согревание должно проводиться в условиях отделения реанимации и интенсивной терапии при адекватном восполнении объема циркулирующей крови из-за риска «коллапса согревания» и асистолии.
С учетом клинических, лабораторных и инструментальных данных пострадавшим проводится лечение и профилактика острых гемодинамических нарушений, расстройств дыхания, коррекция нарушений свертывающей системы крови, кислотно-основного и электролитного баланса, полиорганной дисфункции; осуществляют профилактику и лечение инфекционных осложнений.
Важную роль с первых дней лечения пострадавших играет организация полноценного питания, витаминотерапия, применение методов физиотерапии.
В случае превышения установленных сроков лечения и неперспективности для возвращения в строй пострадавшие эвакуируются в медицинские учреждения тыла страны.
После определившегося исхода освидетельствование пострадавших производят по действующим нормативным документам на основании остаточных нарушений функций органов и систем вследствие их повреждения в ходе острой холодовой болезни
Методическая разработка практического занятия.
Военно-полевая терапия под ред. Е.В. Гембицкого Е.В., Г.И. Алексеева, — Л. -1987.
Внутренние болезни. Военно-полевая терапия: Учебное пособие. Под ред. проф. А. Л. Ракова и проф. А. Е. Сосюкина. СПб: ООО «Издательство ФОЛИАНТ», 2003.
Внутренние болезни: учебник. Т. 1 / под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова. 2-е изд., испр. и доп. М.: ГЭОТАР-Медиа, 2009. 672 с.
Внутренние болезни: учебник. Т. 2 / под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова. 2-е изд., испр. и доп. М.: ГЭОТАР-Медиа, 2009. 592 с.
Громнацкий, Н.И. Внутренние болезни: учебник для студентов медицинских ВУЗов / Н.И. Громнацкий. М.: «Медицинское информационное агенство», 2010. 688 с.
Бова, А.А. Боевая терапевтическая патология: организация терапвтической помощи в современных условиях / А.А. Бова, С.С. Горохов. Мн.: БГМУ, 2006. 36с
Военно-полеваятерапия: учебник / А.А.Бова [и др.]; под ред. Бова.А.А. 2-е изд. Минск: БГМУ, 2008. 448 с.
Медицина экстремальных ситуаций. Основы организации медицинской помощи и защиты населения при чрезвычайных ситуациях: учеб.-метод. пособие для студентов всех факультетов / М.Н. Камбалов. — Гомель: Учреждение образования «Гомельский государственный медицинский университет», 2008. — 243 с.
