Какие бывает угри на лице
Борьба с прыщами (акне)
Причины прыщей
Виды прыщей
Читать также
Виды ретиноидов
Читать также
Уход за ресницами
Средства для роста ресниц
Простагландины для роста длинных ресниц
Перечень простагландинов
Разбираем средства для роста ресниц по ингредиентам
Читать также
Борьба со старением (антиэйджинг)
Как бороться с прыщами (акне, угрями, комедонами)
Виды прыщей (акне, угрей, комедонов)
Для начала разберемся в определении прыщей (акне, угрей, комедонов)
Акнé (лат. acne, искажённое греч. akmē вершина) — собирательное обозначение воспалительных заболеваний сальных желёз, чаще термин применяется к угрям и прыщам.
Угри — акне, прыщеобразные бугорки, кожные высыпные элементы. В медицинской литературе угревую болезнь часто называют просто «угри» или «вульгарные угри». Однако данные термины не являются равнозначными. Угри представляют собой частное проявление угревой болезни, характеризующейся воспалением сальных желез.
Прыщи — акне, угри, небольшие воспаленные бугорки на коже. Прыщи представляют собой частное проявление угревой болезни, характеризующейся воспалением сальных желез.
Комедон (новолат. acne comedonica ) — вид пробки, образующейся при закупорке устья волосяного фолликула роговыми массами (опущенным эпителием в смеси с густым салом). При воспалении комедонов возникают прыщи (акне, угри).
Какие виды прыщей (акне, угрей, комедонов) существуют?
В связи с тем что и по причинам возникновения, и по механизму развития, и по индивидуальным характеристикам кожи угревая болезнь является весьма многоликим заболеванием, единой и всеобъемлющей классификации акне не существует. Ниже приведены несколько классификаций, изучение которых в сумме дает возможность правильно поставить диагноз и выбрать оптимальную тактику лечения.
1. Классификация по воспалительному характеру проявления прыщей (акне, угрей, комедонов)

Комедоны возникают если протоки сальных желез или устья волосяных фолликулов закупориваются пробками
Такие пробки состоят из избытков густого кожного жира, смешанного с ороговевшими чешуйками отмерших кожных клеток.

Если в такую железу попадает инфекция, развивается папула (узелок) или пустула (гнойничок).
Через некоторое время гной «расплавляет» эпидермис и выходит наружу.
Воспалительный инфильтрат из лейкоцитов, окружавший прыщ, рассасывается.
Если гнойник был большой, после его заживления может остаться рубец.
1.1 Невоспалительные проявления прыщей (акне/ угрей/ комедонов)
1.1.а Черные угри (черные точки, открытые комедоны)

Если затор образуется в верхней части поры, образуются открытые комедоны. На вид сальная пробка сначала напоминает слегка белую или прозрачную жидкость, потом сало начинает твердеть и образуется плотный белый, либо желтый комочек в поре.
Если пора была открыта, то под воздействием кислорода сало начинает окисляться и приобретает характерную черную головку – черные точки (темную окраску пробке придает меланин — продукт окисления тирозина).
1.1.b Белые угри (жировики, белые точки, закрытые комедоны, микрокисты, milia/ милиумы)

Если затор образуется в нижней части поры, глубоко под кожей, протоки сальных желез расширяются от избытка кожного сала и формируется так называемый жировик — скопление сала, кистообразные тромбы, которые не не имеют выхода на поверхность кожи.
Закрытые комедоны могут возвышаться над поверхностью кожи, а могут ощущаться тактильно при пальпации в виде мелких просовидных бугорков. Лучше всего они заметны при растягивании кожи. На поверхности кожи они часто выглядят как белые узелки различных размеров. Узелки размером с просяное зерно называют милиумы ( милиум — с лат. «просяное зерно») или в простанародье «просянки».
1.2 Воспалительные проявления прыщей (акне/ угрей/ комедонов)

Если в комедон попадает инфекция, возникает воспаление.
Тогда комедон превращается в папулу (узелок) или пустулу (гнойничок).
Давайте посмотрим, чем они отличаются.
1.2.а Папула (узелок)

Папула (узелок) — резко отграниченное плотное бесполостное, как правило, слегка возвышающееся над поверхностью кожи образование диаметром от 1 мм до 3 см.
Согласно западной классификации, папулы диаметром более 1 см называют узлами .
Папулы (один из видов воспалительных прыщей) выглядят как плотные узелки красного цвета, напоминающие небольшие шарики на поверхности кожи. Покраснение сопровождается нагноением и отеком прилегающего учатска кожи.
В зависимости от вида папулы, цвет варьирует от розового до ярко-красного или синюшно-багрового. Если надавить на папулу, она изменяет свой цвет на более бледный. Белой воспаленной головки в папуле в отличие от пустулы мы не видим.
Чаще папулы образуются из закрытых комедонов. Если папула образовалась на месте открытого комедона, на ее поверхности видно расширенное устье волосяного фолликула с пробкой темного цвета.
1.2.b Пустула (гнойничок)

Пустула (гнойничок) — полостной островоспалительный элемент с гнойным содержимым, возникающий в результате гнойного процесса в эпидермисе или дерме.
Пустулы образуются как самостоятельно (первично), так и вторично — из папул в случае, если в папуле начинает развиваться условно-патогенная или патогенная микрофлора.
Размеры пустул варьируют от 1 до 10 мм. Форма полушаровидная, конусообразная или плоская.
Содержимое пустул гнойное — на поверхности мы видим неплотную белую головку (которая иногда лопается), а по краям шарика красные воспаленные участки кожи.
Цвет гнойного содержания может быть белым, сероватым, желтым или иметь зеленоватый оттенок.
Наличие желтого или зеленоватого оттенка свидетельствует о присоединении вторичной инфекции.
При разрушении в результате воспалительного процесса стенок сосуда содержимое смешивается с кровью.
1.3 Дерматозы с акнеиформными угревыми высыпаниями
Высыпания, при которых отсутствуют комедоны, называются акнеиформными.
К ним относится большая группа дерматозов: розацеа, розовые угри, периоральный дерматит, туберкулез кожи, мелкоузелковый саркоидоз лица, лекарственная сыпь.
Для акнеиформных высыпаний первичным является воспаление сально-волосяного фолликула. При диагностике их следует отличать от угревой сыпи.
2. Клиническая классификация, предложенная Plewig и Kligman
1. Юношеские угри (Acne juveniles)
Юношеские или вульгарные угри (acne juveniles) – встречаются у трети подростков в возрасте от 12 до 16 лет. По статистике, девочки страдают угревой сыпью чаще, чем мальчики. В 75% случаев юношеские угри локализуются на лице, в 16% — на лице и спине. У подавляющего большинства подростков угревая сыпь исчезает к 18-20 годам. Однако, иногда угревая болезнь протекает длительно и встречается у 3% мужчин и 5% женщин в возрасте 40-50 и даже 60 лет («физиологическое акне»). Эта разновидность относится к проявлениям угрей взрослых (acne adultorum).
-
Комедоны (Acne comedonica)
Комедоны (acne comedonica) бразуются в результате закупорки волосяных фолликулов скоплением роговых чешуек и кожного сала. Слабо выраженные комедоны при отсутствии воспалительного компонента считаются вариантом физиологической нормы. Начальным проявлением угревой болезни служат микрокомедоны, никак не проявляющие себя клинически. Воспаление открытых комедонов происходит гораздо реже, чем открытых — белых плотных невоспаленных узелков диаметром около 2 мм, покрытых кожей и не имеющих открытого выхода на поверхность. Воспаление в них не выражено, но имеются благоприятные условия для его дальнейшего развития. Дальнейшее скопление в них кожного сала ведет к увеличению узелков и возможному воспалению.
Папулопустулезные угри (Acne papulopustolosa)
Для папулопустулезных угрей (acne papulopustulosa) характерно присоединение к закрытым или открытым комедонам воспалительного процесса. Эта форма угревой сыпи характеризуется образованием воспалительных элементов — папул (узелков) и пустул (гнойничков). Исход папулопустулезных угрей зависит от глубины поражения слоев кожи. Легкая форма обычно заживает бесследно, при вовлечении в воспалительный процесс глубоких слоев дермы и повреждении ее структуры воспалительные элементы заживают с образованием рубцового дефекта.
Комедоны и папулопустулезные угри – наиболее часто встречающиеся формы угрей. Другие разновидности угревой сыпи в клинической практике встречаются достаточно редко, характеризуются более тяжелым течением и требуют иной тактики лечения.
Узловато-кистозные угри (Acne nodulocystica)
Для узловатокистозной формы угрей (acne nodulocystica) характерно образование гнойных кистозных полостей и инфильтратов глубоко в дерме, их склонность к слиянию и образованию воспалительных конгломератов. При обратном развитии такие элементы всегда заживают с образованием рубцов. Эта форма угрей обычно протекает длительно (по несколько лет), даже при среднетяжелой степени процесса.
Молниеносные угри (Acne fulminans)
Самая редкая по возникновению и самая тяжелая по клиническим проявлениям форма угревой болезни – это молниеносные угри (acne fulminans). Развивается обычно у подростков 13-18 лет, преимущественно у юношей, имеющих папулопустулезную или узловатокистозную форму угрей. На коже туловища и верхних конечностей образуются участки эритемы с пустулами, а затем и язвочками. На лице высыпания часто отсутствуют. Впоследствии на месте высыпаний образуются многочисленные рубцы, в том числе и келоидные.
Причины развития молниеносной формы не до конца изучены. Вероятно, определенную роль здесь играют токсико-аллергический и инфекционно-аллергический механизмы. Обычно, acne fulminans развивается у пациентов, страдающих тяжелыми поражениями органов пищеварения (язвенный колит, болезнь Крона и др.), или после приема некоторых лекарств: тетрациклинов, андрогенов, синтетических ретиноидов.
Для молниеносной формы характерно внезапное, резкое начало и стремительное развитие заболевания. На первый план выходят общие симптомы и явления интоксикации: недомогание, подъем температуры тела свыше 38°С, лихорадка, боли в суставах и мышцах, в животе, анорексия, резкое ухудшение самочувствия. Иногда развиваются изменения в органах и тканях: размягчение костей, увеличение печени и селезенки. В крови – повышенное содержание лейкоцитов, снижение уровня гемоглобина и ускорение СОЭ, бактериологический посев крови – отрицательный. На лице и туловище появляются воспаленные язвенно-некротические участки.
2. Угри взрослых (Acne adultorum)
Если угри сохраняются до достижения пациентом зрелого возраста или появляются впервые у взрослых, то их относят к проявлениям acne adultorum или угрей взрослых. Они встречаются у 3-5% мужчин и женщин в возрасте от 40 до 50 лет и старше. В ряде случаев отмечается их позднее возобновление спустя годы после разрешения юношеских угрей.
-
Поздние угри (Acne tarda)
Эта форма диагностируется, если высыпания, начавшиеся в подростковом возрасте, не купировались до 25 лет. Эта форма угрей чаще наблюдается у женщин во второй половине менструального цикла и требует дополнительной консультации гинеколога. В 20% случаев взрослые женщины жалуются на возникновение высыпаний за несколько дней до начала менструации и самостоятельное исчезновение угрей с началом нового цикла.
Нередко поздние угри присутствуют постоянно. Обычно это папулезные, папулопустулезные или узловато-кистозные угревые высыпания, часто в области подбородка. Причиной поздних угрей часто служит поликистоз яичников, осложненный гирсутизмом и ановуляторным менструальным циклом. Также необходимо исключить опухолевые поражения яичников и надпочечников.
Инверсные угри (Aacne inversa, Hidradenitis suppurativa)
В данном случае вторично вовлекаются в воспалительный процесс апокринные или большие потовые железы подмышечных впадин, области промежности, лобка, пупка и др. потовые железы. Проявляется появлением крупных бугристых болезненных узлов, которые абсционируют и вскрываются с выделением гнойного или гнойно-кровянистого содержимого. Часто отдельные элементы, сливаясь, приводят к увеличению площади поражения.
Инверсные угри имеют хроническое течение с частыми рецидивами и распространением поражений. Заживают длительно, после разрешения в тяжелых случаях образуются втянутые рубцы и свищи. Предрасполагают к их развитию повышенная масса тела, травмирование соответствующих зон расчесами или тесной одеждой.
Бодибилдинг акне (Bodybuilding acne)
Эту форму можно также назвать стероидным акне. Она связана с приемом стероидных гормонов: анаболических стероидов, андрогенов, глюкокортикоидов.
Развивающаяся вследствие этого гиперандрогения вызывает усиление секреции кожного сала. Характерные особенности: мономорфность высыпаний (все элементы находятся на одной стадии развития), отсутствие комедонов. Высыпания чаще всего представляют собой узловато-кистозные элементы, располагаются на верхней части груди, реже на лице, быстро регрессируют после отмены препарата.
Прием анаболических стероидов часто сочетается с витаминными коктейлями, включающими в себя витамины группы В и вызывающими появление узловатокистозных угрей. При данной форме угрей у пациентов необходимо исключить эндокринные расстройства.
Шаровидные, или нагроможденные, угри (Acne conglobata)
Одно из наиболее тяжелых проявлений угревой болезни, часто являются кожным проявлением кариотипа ХYY у мужчин на фоне густой себореи и синдрома поликистозных яичников у женщин.Шаровидные угри возникают в юношеском возрасте и сохраняются, как правило, до 40 и более лет. Без лечения высыпания могут сохраняться на протяжении десятилетий.
Характеризуется слиянием узлов и кист в конгломераты, образованием свищевых ходов. Чаще поражается туловище: шаровидные угри проявляются множественными узловатокистозными элементами и крупными комедонами, расположенными не только на участках себореи, но и на коже конечностей, живота и спины. Их заживление происходит с образованием келоидных, гипертрофических и атрофических рубцов.
Пиодермит кожи лица (Pyoderma faciale)
Многие исследователи относят пиодермит к проявлению розацеа, тяжелой форме розовых угрей, а не угревой болезни. Пиодермитом кожи лица чаще страдают молодые женщины 15-40 лет. , многие из которых никогда не страдали угревой сыпью, развивается остро, в ряде случаев во время беременности или сразу после родов. Воспалительные элементы локализуются исключительно на лице, при этом отсутствуют комедоны и общая симптоматика. Заживление элементов происходит медленно, в течение года и более.
Заболевание начинается, как правило, на гиперемированном фоне. Оно характеризуется появлением на лице стойкой эритемы, на фоне которой стремительно развиваются крупные папулы, кисты и узлы, сливающиеся затем в гнойные конгломераты.
3. Угри детского возраста (childhood acne)
- Угри новорожденных (Acne neonatorum)
Появление угрей у новорожденных является пограничным физиологическим состоянием данного периода и происходит в результате полового (гормонального) криза. К его проявлениям также относятся нагрубание грудных желез, гидроцеле, физиологический вульвовагинит. Эти состояния обусловлены действием материнских гормонов, полученных плодом во внутриутробном периоде. Угревые высыпания новорожденных – это закрытые комедоны, расположенные на носу, щеках, подбородке и на лбу в виде точечных белых или желтоватых папул. Как правило, они исчезают самостоятельно без следа в течение 1,5-2 недель.
Угри детей (Acne infantum)
У детей угри могут появляться в возрасте 3-6 месяцев и вызывать затяжные, тяжелые формы угревой болезни. Их развитие может быть связано с опасной врожденной патологией (гиперплазией или опухолью надпочечников) и требует тщательного обследования ребенка.
4. Угри, вызванные экзогенными причинами
В данном случае высыпания связаны с длительным вдыханием, приемом внутрь или непосредственным воздействием на кожу комедогенных веществ, например минеральных масел или других нефтепродуктов, галогенированных углеводородов, инсектицидов, детергентов и т. д.
- Токсические акне, профессиональные акне (Acne venenata) возникают при контакте человека с химическими веществами и составами, приводящими к закупорке пор и возникновению угрей (деготь, смазочные масла, хлор и т.д.).
- Косметические акне (Acne cosmetica) появляются в результате чрезмерного или неправильного использования косметики (чаще кремов для лица).
- Акне от моющих средств (Acne detergicans) развиваются от частого пользования моющими средствами, ведущими к образованию комедонов.
- Солнечные акне (Acne aestivalis, Acne Majorca) — угревые высыпания, проявляющиеся или обостряющиеся в жарком и влажном климате.
5. Угри, вызванные механическими факторами (Acne mechanica)
Эта форма возникает у лиц, предрасположенных к возникновению высыпаний в ответ на механическое воздействие (давление, трение). В результате ношения тесного головного убора, гипса, при выраженной потливости, привычке постоянно трогать или тереть лицо и т. д. происходит механическая закупорка протоков фолликулов и возникновение воспалительного процесса.
По механизму возникновения логично отнести к этой форме и экскориированные акне (высыпания у женщин, пытающихся удалить даже минимальные, а иногда не существующие проявления угревой сыпи), хотя причиной в данном случае являются психоневрологические нарушения.
6. Акнеиформные угревые высыпания
Высыпания, при которых отсутствуют комедоны, называются акнеиформными.
К ним относится большая группа дерматозов: розацеа, розовые угри, периоральный дерматит, туберкулез кожи, мелкоузелковый саркоидоз лица, лекарственная сыпь. Для акнеиформных высыпаний первичным является воспаление сально-волосяного фолликула. При диагностике их следует отличать от угревой сыпи.
3. Классификация угревой болезни по тяжести проявлений
I степень . Поражена одна или две области лица. Основные проявления — открытые и закрытые комедоны, со значительным преобладанием открытых. Возможны единичные поверхностные папулы и пустулы.
II степень. Поражено несколько областей лица и тела. Большое количество как открытых, так и закрытых комедонов. Единичные папулы и пустулы.
III степень. На фоне открытых и закрытых комедонов большое количество глубоких папул и пустул. Возможна распространенная гиперемия (покраснение) пораженных областей за счет выраженной воспалительной реакции. Выражены явления постакне: рубцы, застойные пятна.
IV степень. Характеризуется наличием крупных, более 5 мм в диаметре, синюшно-багровых болезненных инфильтратов, конглобатных элементов (несколько крупных, расположенных рядом узлов, соединенных свищевыми ходами), крупных кист, разрешающихся с образованием грубых атрофических рубцов. Может быть поражена одна или несколько областей. В диагностике этой стадии решающую роль играет выраженность, а не распространенность проявлений.
•••> Смотреть фотографии и читать подробнее <•••

Эффективное лечение прыщей, угрей, комедонов

Средства для роста длинных и густых ресниц

Ретиноиды для борьбы с морщинами и старением
Виды прыщей: от обычных до опасных
Каждый хотя бы раз в жизни сталкивался с такой проблемой, как высыпания. Пожалуй, методов борьбы с этим неприятным явлением существует не меньше, чем разновидностей самих воспалений. Кстати, а что вы знаете о них? Попробуем разобраться.
Фурункулы
 Фурункул – это острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей соединительной ткани, вызывается золотистым стафилококком. Если вы столкнулись с такой проблемой, ни в коем случае не пытайтесь избавиться от нее в одиночку. Самолечение грозит серьезными последствиями. Кровь от лица поступает в череп. Если в прыщ попадут микробы, по сосудам они довольно быстро дойдут до головного мозга. К тому же, велика вероятность, что когда фолликул созреет, его содержимое выйдет не на поверхность кожи, а останется внутри. Это очень опасно. Поэтому при возникновении фурункула лучше немедленно обратиться к врачу.
Фурункул – это острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей соединительной ткани, вызывается золотистым стафилококком. Если вы столкнулись с такой проблемой, ни в коем случае не пытайтесь избавиться от нее в одиночку. Самолечение грозит серьезными последствиями. Кровь от лица поступает в череп. Если в прыщ попадут микробы, по сосудам они довольно быстро дойдут до головного мозга. К тому же, велика вероятность, что когда фолликул созреет, его содержимое выйдет не на поверхность кожи, а останется внутри. Это очень опасно. Поэтому при возникновении фурункула лучше немедленно обратиться к врачу.
Угри (открытые комедоны)
 Как и в предыдущем случае, давить их не стоит. Под закупорившимися порами находятся бактерии. Когда вы пытаетесь избавиться от комедона, то рискуете занести инфекцию в окружающие ткани. В результате может возникнуть еще большее воспаление, которое грозит образованием фурункула. Даже если вам удалось частично избавиться комедона, все равно определенная его доля углубится в канале, что может привести к окончательной закупорке протока.
Как и в предыдущем случае, давить их не стоит. Под закупорившимися порами находятся бактерии. Когда вы пытаетесь избавиться от комедона, то рискуете занести инфекцию в окружающие ткани. В результате может возникнуть еще большее воспаление, которое грозит образованием фурункула. Даже если вам удалось частично избавиться комедона, все равно определенная его доля углубится в канале, что может привести к окончательной закупорке протока.
Атеромы

 Атерома – подкожное скопление секрета сальной железы, плотное на ощупь, просвечивающееся сквозь кожу, как правило, белым или желтым. Имеет капсулу величиной от 5 до 40 мм, заполненную густыми сальными массами. Часто сопровождается неприятным запахом. Давить ее категорически запрещается, т.к. только хирург способен компетентно решить этот вопрос.
Атерома – подкожное скопление секрета сальной железы, плотное на ощупь, просвечивающееся сквозь кожу, как правило, белым или желтым. Имеет капсулу величиной от 5 до 40 мм, заполненную густыми сальными массами. Часто сопровождается неприятным запахом. Давить ее категорически запрещается, т.к. только хирург способен компетентно решить этот вопрос.
Папулы
 Вскрывать красные воспаления крайне опасно. Попытка избавиться от смеси сала, бактерий и отмерших клеток кожи может обернуться появлением шрама. Чтобы свести эту проблему к минимуму, используйте теплый травяной компресс или специальные косметические средства. И ни в коем случае не наносите на папулу тональный крем. Это может повлечь за собой очередную закупорку пор и воспаление протоков сальных желез.
Вскрывать красные воспаления крайне опасно. Попытка избавиться от смеси сала, бактерий и отмерших клеток кожи может обернуться появлением шрама. Чтобы свести эту проблему к минимуму, используйте теплый травяной компресс или специальные косметические средства. И ни в коем случае не наносите на папулу тональный крем. Это может повлечь за собой очередную закупорку пор и воспаление протоков сальных желез.
Просянки (закрытые комедоны)
 Травмирование этого прыща грозит развитием воспаления. Комедоны такого типа, как правило, не очень заметны на коже, но если провести по ней пальцами можно ощутить некую бугристость. Нажимать на них бессмысленно, т.к. удалить содержимое вряд ли получится.
Травмирование этого прыща грозит развитием воспаления. Комедоны такого типа, как правило, не очень заметны на коже, но если провести по ней пальцами можно ощутить некую бугристость. Нажимать на них бессмысленно, т.к. удалить содержимое вряд ли получится.
Пустулы
 Именно так называются гнойные высыпания. Когда человек пытается их выдавить, чаще всего он снимает только «верхушку». Воспалительный процесс начинает усугубляться. Там, где от проблемы не должно было остаться и следа, появляется новая пустула. Справиться с ней поможет дерматолог. Чтобы избежать заражения, запудривать такой прыщ не рекомендуется.
Именно так называются гнойные высыпания. Когда человек пытается их выдавить, чаще всего он снимает только «верхушку». Воспалительный процесс начинает усугубляться. Там, где от проблемы не должно было остаться и следа, появляется новая пустула. Справиться с ней поможет дерматолог. Чтобы избежать заражения, запудривать такой прыщ не рекомендуется.
Узлы
 Избавление от плотных, гнойных образований без помощи квалифицированных специалистов является большой ошибкой. Риск занести инфекцию достаточно велик. Так же, как и в случае с пустулами, только врач посоветует эффективное лечение без последствий.
Избавление от плотных, гнойных образований без помощи квалифицированных специалистов является большой ошибкой. Риск занести инфекцию достаточно велик. Так же, как и в случае с пустулами, только врач посоветует эффективное лечение без последствий.
Кисты
 Пожалуй, самая тяжелая форма воспаления. При необходимости, вскрытие ее должен проводить исключительно хирург. Очень важно правильно определить природу высыпаний, чтобы подобрать соответствующее лечение.
Пожалуй, самая тяжелая форма воспаления. При необходимости, вскрытие ее должен проводить исключительно хирург. Очень важно правильно определить природу высыпаний, чтобы подобрать соответствующее лечение.
Теперь вы знаете все, о том, какие бывают прыщи и чем грозит небрежность по отношению к коже лица. Будьте внимательны и не допускайте непоправимых последствий!
Больше информации смотрите в 20:00 каждый четверг в медицинском проекте «Я соромлюсь свого тіла»!
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Виды прыщей на лице
Стоя у зеркала, ты рассматриваешь своё лицо в отражении и снова обнаруживаешь очередного уродца гостя в виде ненавистного прыща. Только теперь он совсем не такой, как в прошлый раз. Вид у него какой-то настораживающий и при касании чувствуется нестерпимая боль.
А знаешь ли ты, что любой вскочивший на лице прыщик — это тревожный звоночек, означающий, что в работе организма происходят сбои? Давай выясним, какие виды прыщей бывают и что означает их появление.
Разновидности прыщиков
Независимо от того, где эти непрошенные гости возникают, их всегда делят по воспалительному признаку на: воспалённые и невоспалённые.
Воспалённые. Их можно узнать по красному ободочку вокруг прыщика. Внутри таких образований содержится гной. При надавливании на него ты почувствуешь сильную боль. Иногда неприятные ощущения беспокоят и в состоянии покоя. К этой группе относят: пустулы, папулы, узлы, кисты.
Невоспалённые, или камедоны, угри. Несмотря на то, что такие образования не сопровождаются воспалительным процессом, их всё равно следует лечить. Появляются прыщи обычно на подбородке, носе и лбу. Камедоны, или угри, являются отправной точкой для возникновения пустул и папул. Различают 2 разновидности угрей: открытые и закрытые.
Любые виды прыщей образуются, когда происходит закупоривание протоков сальных желез. Это процесс наблюдается в двух случаях: когда формируется избыточное количество сала (в норме его должно производиться столько, сколько нужно для увлажнения верхних слоёв эпидермиса), и когда замедляется отшелушивание ороговевших клеток эпидермиса.
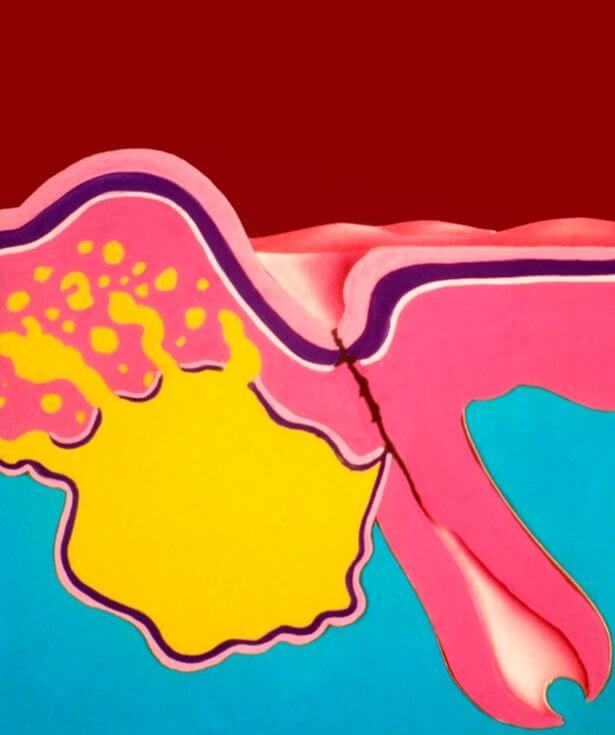


Давай каждую разновидность прыщей рассмотрим отдельно и выясним, чем они отличаются друг от друга.
Прыщ всегда красноватого цвета, наполнен гноем. В центре возвышения красуется белая или желтоватая точка. Пустулы очень болезненны, даже в состоянии покоя. После их исчезновения обычно остаются рубцы. Образовываются пустулы из-за воздействия стрептококков и стафилококков. Выдавливание гнойника может спровоцировать заражение крови и инфицирование здоровых участков.
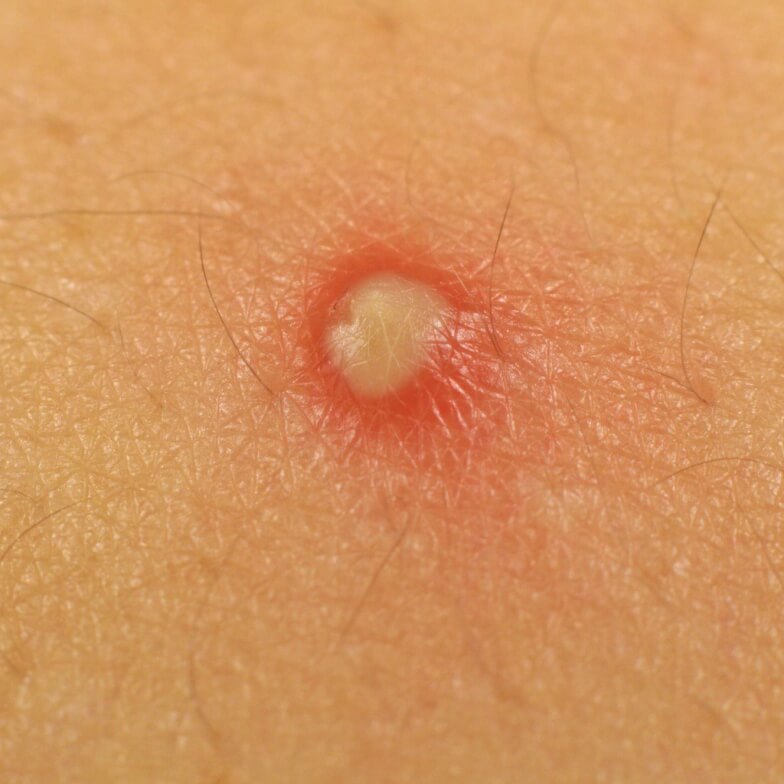


Лечить пустулы можно с помощью йода, а также аптечных препаратов — Зинерита, Базирона, Далацина. Хорошо борется с образованиями спиртовая настойка на основе алоэ.
По виду такой прыщ очень похож на пустулу. Единственное отличие — отсутствие белой точки в центре. Представлены в виде бугорков. Если надавить на папулу — она белеет, а через несколько секунд снова приобретает первоначальный цвет. При формировании в верхних слоях кожи такие прыщи исчезают бесследно. Если папулы возникают в более глубоких слоях — это может привести к образованию рубцов.
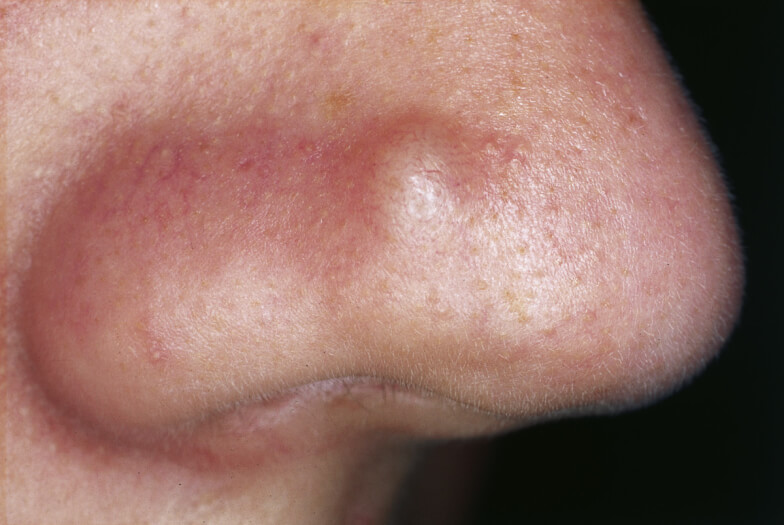


Другое название таких образований — «внутренние», или «подкожные». Представлены в виде красно-синего бугорка, выступающего над кожей (читай, почему возникают такие прыщи и как их лечить). Внутри такого образования находится плотный узел, который легко прощупывается.
Формируются на лице при нарушении структуры фолликулы. Тогда всё её содержимое попадает глубоко под кожу. Виновниками данного процесса могут стать:
- подростковый возраст (период полового созревания);
- длительный приём кортикостероидов и пероральных контрацептивов;
- наследственность;
- вредные условия труда.
Прикосновение к внутреннему прыщу может вызвать сильную боль. На его месте часто остаются рубцы и шрамы, поскольку полость, из которого выходит гной, слишком велика.
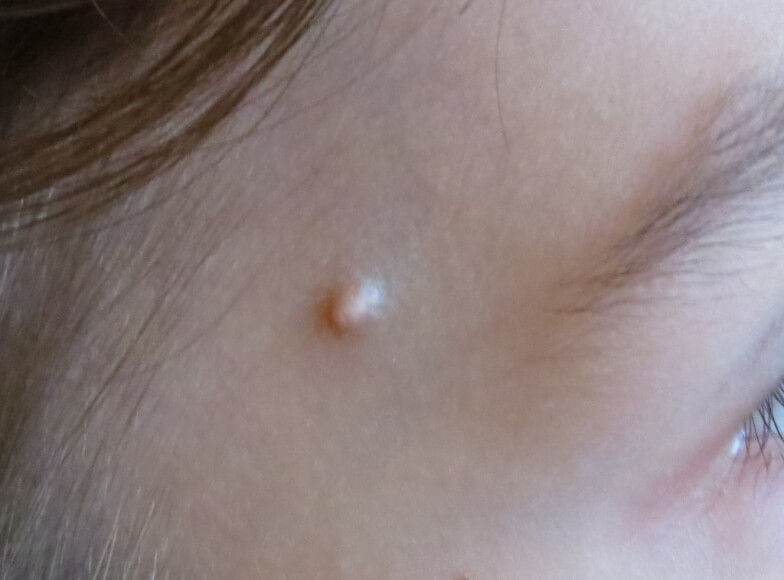


Лечение основывается на применении антибактериальных и противовоспалительных препаратов: мази Вишневского, цинковой и ихтиоловой мазей. Они снимают воспаление, обеззараживают кожу и способствуют быстрому выходу гноя наружу.
Это несколько узлов, располагающихся под кожей, и соединяющихся между собой. Нередко оставляют после себя келоидные рубцы (самые неприятные из всех видов рубцов).
Опасность этих образований заключается в вероятности их инфицирования и формировании гноя, что приведёт к увеличению кисты в размерах и сильной боли даже в состоянии покоя. Если киста инфицирована, то температура тела может увеличиться до максимального уровня.
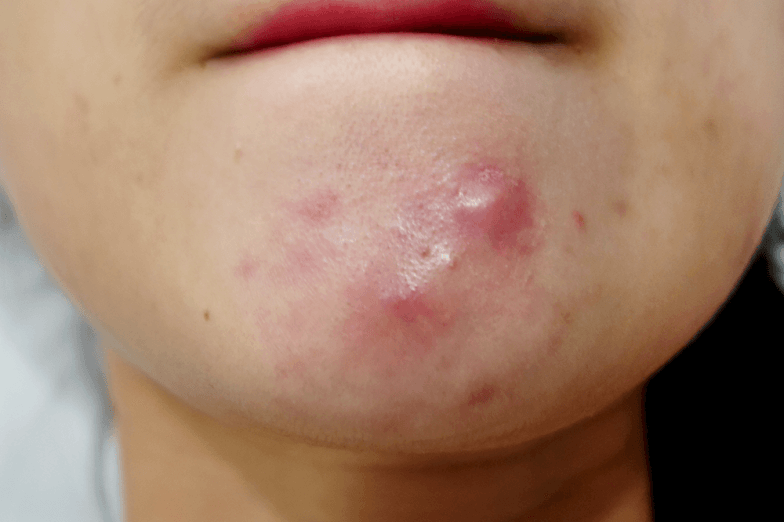


Открытые угри
Тебе они известны как «чёрные точки». Размер таких образований небольшой — не превышает 2 мм. Такой вид угрей, как правило, безболезненный.
Поначалу сальная пробка при закупорке содержит белую жидкость. Затем жир затвердевает, желтеет и преобразовывается в комочек. После этого сало начинает темнеть из-за того, что лицо постоянно находится под воздействием кислорода. В итоге жировые комочки окисляются и приобретают чёрный окрас.
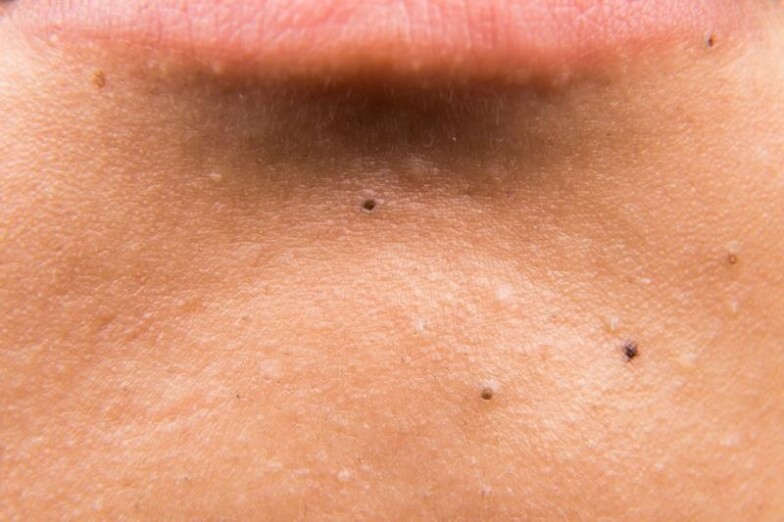


Если твоя кожа склонна к высыпаниям — обеспечь ей правильный ежедневный уход. Подбирай только те средства, которые подходят под твой тип кожи. 2 раза в неделю проводи процедуру пилинга и скрабирования. Это идеальная манипуляция, которая удалит ороговевшие клетки и очистит поры от загрязнений.
Лечение открытых камедонов можно проводить в домашних условиях. Выдавливать такие прыщи нежелательно, из-за вероятности нарушения стенок фолликула и распространения инфекции.
Обязательно приобрети в аптеке антибактериальные препараты для внешнего применения. Идеальны для борьбы с прыщами:
Не забывай про антисептические средства, которые обеззаразят кожу. Прекрасно борются с бактериями Хлоргексидин, перекись водорода и раствор фурацилина.
Для очищения пор, отшелушивания кожи, нормализации выработки сала нужно использовать:
- салициловую кислоту;
- левомицетиновый спирт;
- салицило-цинковую пасту.
Обязательно при частых высыпаниях пользуйся домашними средствами для увлажнения кожи и насыщения её всеми необходимыми витаминами. Для этого идеально подойдут соки овощей и фруктов.
Закрытые угри
Иначе говоря, жировики или милиумы. Имеют желтовато-белый цвет. Представлены в виде небольшого белого бугорка, выпирающего над поверхностью кожи. Размер таких образований не превышает 1−2 мм.
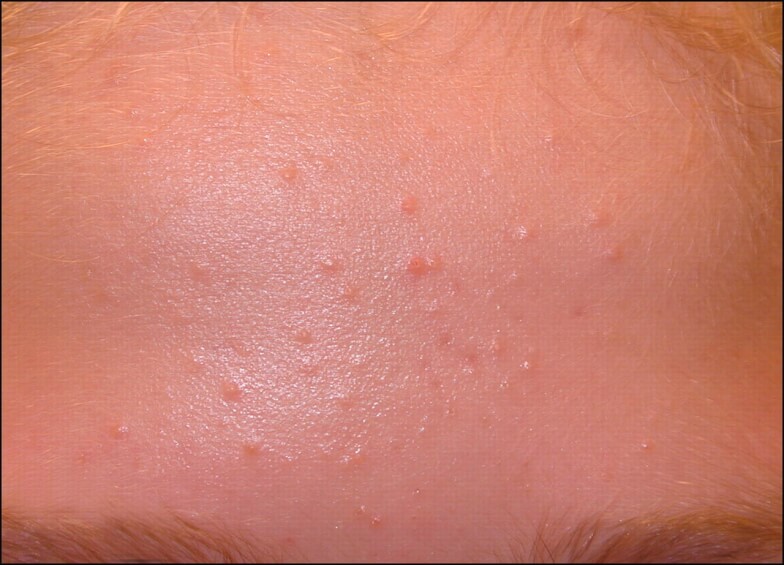


Никакого дискомфорта жировики не приносят. Они не болят, не зудят, не воспаляются. Однако опасаться их всё же стоит. Дело в том, что под кожей они могут объединяться с близлежащими воспалёнными прыщами, постепенно заполняясь гноем.
Ни в коем случае не пытайся выдавливать жировик. Это чревато попаданием внутрь инфекции. Кроме того, попытка избавиться от него, приведёт к формированию на его месте папулы и пустулы.
Клиническая классификация прыщей
В медицине существует ещё одна классификация прыщей, которая зависит от возраста человека: детские, юношеские и взрослые.
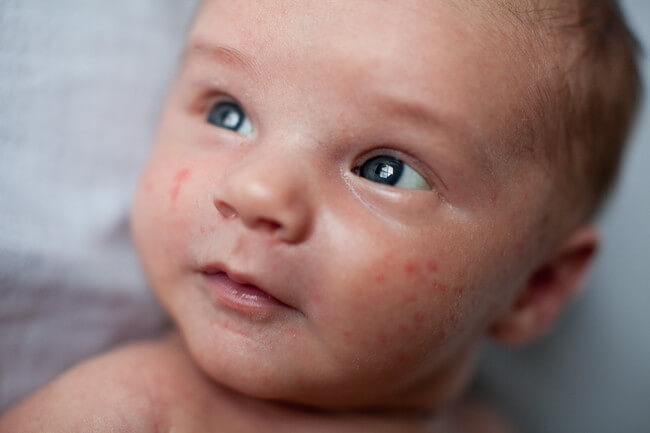
Такие прыщики возникают на коже новорожденного из-за влияния на него внутри утробы материнских гормонов или лекарств, которые употребляла мама в период лактации. Такие образования проходят самостоятельно и не требуют лечения.


Появляются в пубертатный период из-за усиленной работы сальных желез, на которую влияют гормональные нарушения, неправильное питание, наследственная предрасположенность.
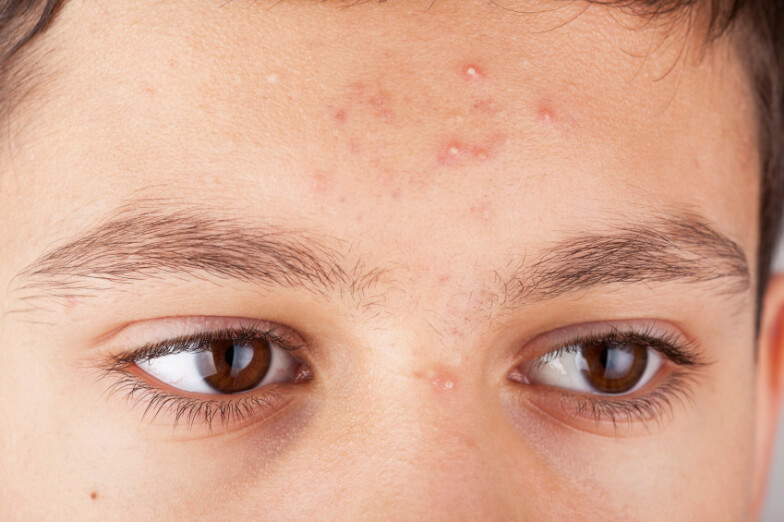


Если будешь умываться дважды в день — утром и вечером, то этого будет достаточно для очищения кожи лица от загрязнений. А вот если ороговевшие ткани вовремя не удалить — они образуют уплотнения в виде комочков, которые перемешиваются с салом и забивают поры.
Возникают на фоне плохой работы внутренних органов (гормональный дисбаланс, заболевания ЖКТ, носоглотки), употребления большого количество сладкой пищи, недостаточной сексуальной активности.
Виды прыщей на лице и причины их возникновения

Появление прыщей, акне, черных точек связано с внешними и внутренними факторами. В зависимости от природы возникновения, определяют и тип воспаления. Зная, какие виды прыщей на лице существуют, можно подобрать правильное лечение, не вызывающее негативных последствий и навсегда избавиться от кожных дефектов.
Причины образования прыщей на лице
Появление прыщей в основном связано с повышенной работой сальных желез. Плотный слой жира, смешанного с ороговевшими частичками эпителия и пылью, забивается в поры, тем самым, вызывая воспаление. Также специалисты выделяют такие причины появления кожных проблем, как:
- подростковый период;
- гормональные изменения в организме;
- неправильное питание, употребление в большом количестве жирной и сладкой пищи;
- неподходящие косметические средства;
- заболевание ЖКТ;
- плохая гигиена кожи;
- прием антибиотиков, гормональных препаратов, антидепрессантов или стероидов;
- воздействие химических веществ на кожу;
- погодные факторы (солнце, мороз, ветер);
- инфекционные болезни;
- предменструальный период;
- аллергические проявления;
- вредные привычки;
- нервное напряжение, стресс.

Неправильное питание может служить причиной появления прыщей на лице
Только после диагностики и выяснения причины появления высыпаний, можно начинать терапию. Если для подростка возникновение прыщей нормальное явление, то после 30-ти летнего рубежа данная ситуация должна стать поводом для обращения специалисту.
Какие виды прыщей бывают на лице
В зависимости от внешнего характера прыщей, а также причин появления различают их виды. Это могут быть воспалительные, не воспалительные высыпания и появившееся в результате аллергической реакции.
Воспалительные прыщи
Воспаление возникает в том случае, если в комедон попадает инфекция. Это приводит к тяжелой степени поражения, вследствие чего появляются такие новообразования, как:
- папулы, представляют собой красные прыщики без гноя, выпирающие над поверхность кожи. Внешне выглядят, как подкожные бугорки размером от 0,1 до 1 см. Такие проявления проходят без последствий. Могут оставлять после себя темные пятнышки, проходящие через время;
- пустулы — уплотнения с нагноением. Белая головка отчетливо видна в центре красного воспаления. Повреждение или выдавливание пустулы несет риск заражения крови и распространения воспалительного процесса на непораженные места. После лечения может остаться шрам и темное пятно;
- узел — болезненное образование до 1 см красного или синюшного цвета. Очаг инфекции локализуется либо на поверхности, либо в более глубоких подкожных слоях. Узловые прыщи в виде шишек на лице до 3 см называются фурункулами и требуют хирургического вмешательства. Без должного лечения превращаются в кисты. На их месте часто остаются атрофические и гипертрофические шрамы, пигментные пятна;
- киста — перерожденный узелковый гнойничок, весьма болезненный на ощупь и синюшный на вид. Лечение затрудняется тем, что несколько образований, срастаясь между собой, образуют подкожные ходы (свищи), заполненные гноем и кожным салом. После вскрытия кисты на коже остаются заметные рубцы и темные пятна. Возможен рецидив заболевания.

Не воспалительные прыщи
К отряду не воспалительных прыщей относятся комедоны без покраснений. Они имеют только стержень, без гнойной головки, не вызывают отеков, покраснения и какого-либо дискомфорта, кроме эстетического. Однако, при неправильном уходе и занесении инфекции безобидные комедоны могут перейти в воспалительную стадию со всеми вытекающими. К разновидностям таких прыщей относят:
- открытые (угри) — темные точки, появляющиеся в результате закупорки пор у поверхности дермы. Кожные выделения в виде прозрачной или белесой массы, которая под действием кислорода приобретает вначале желтоватый, а затем черный цвет. Размер прыщика 1-2 мм;
- закрытые (милиумами) — возникают, если забивается нижняя часть поры с внутренней стороны. Чаще всего формируются на лбу, щеках, скулах, подбородке. Зачастую не видны визуально или видны как небольшие белые бугорки, содержимое которых не может выйти на поверхность естественным путем. Несмотря на то, что комедоны закрытые, в них вполне может попасть инфекция, если пытаться избавиться от него путем выдавливания.
Аллергические прыщики
Еще один вид прыщей на лице — аллергические. Высыпания возникают в результате ответной реакции кожи на раздражители, в роли которых могут выступать продукты питания, сезонное цветение растений, косметические средства, солнце, пот и яд насекомых. Проявляться может в виде прыщиков с шелушением на подбородке и щеках. Аллергия в виде прыщей на лице вызывает зуд, а при расчесывании можно занести инфекцию и воспаления переходят в гнойную форму.
Клиническая классификация прыщей
В медицине прыщи принято разделять и структурировать на основе клинических причин их появления и возраста больного:
- детские, возникают у ребенка уже при рождении. Высыпания закрытого типа локализуются на лбу, щеках, носу и подбородке. Причина — действие материнских гормонов в период внутриутробного развития. Они никак не беспокоят и через 2 недели проходят самостоятельно. Угри появляются также у детей до полугода, могут переходить в тяжелую форму. Это свидетельствует о проявлении опасного заболевания врожденного характера и требует консультации дерматолога;
- юношеские, возникают в период полового созревания в возрасте до 16 лет. Происходит это в результате изменения работы сальных желез. Выделяемый кожей жир, становится более густым, смешивается с омертвевшими частичками и забивает поры. Это приводит к появлению прыщей. Как правило, сыпь проходит к 20 годам, но если этого не произошло, то есть повод обратиться к специалисту. Различают несколько видов подростковых прыщей: комедоны, папулопустулезные угри, узловато-кистозные угри, молниеносные угри;
- взрослые, являются следствием заболевания или сбоя в работе организма. Появляются в возрасте 40-50 лет. Выделяют поздние прыщи на лице у женщин в период ПМС или в случае болезни яичников, надпочечников. Также возникают, так называемые «угри бодибилдера», появляющиеся из-за приема стероидов;
- экзогенными угрями называют аллергическую реакцию на косметику, стиральный порошок, химические средства, солнечные лучи, пот. Чаще всего возникают в теплое время года. Также могут появиться в результате профессиональной деятельности человека, например, из-за работы на химическом предприятии или в загрязненном районе;
- угри от механического воздействия. Многие люди имеют привычку тереть одно и то же место на теле. Также высыпания появляются у людей, которые вынуждены длительное время носить повязки или гипс. В результате такого воздействия происходит механическая закупорка протоков фолликулов и возникает воспалительный процесс.
Диагностика
Для правильного определения вида прыщей и выбора корректной терапии лучше обратиться к специалисту. Лечение стоит начинать с проведения обследования. Может потребоваться посещение эндокринолога, гастроэнтеролога, гинеколога для женщин и девушек. Кровь и мочу берут на общий анализ, кровь на биохимию, анализы на гормоны, анализ кала на дисбактериоз. В некоторых случаях может потребоваться проведение УЗИ.
Диагностируют тип высыпания по степени поражения кожных покровов. При появлении одного или нескольких комедонов, нельзя судить о наличии заболевания. В остальных случаях разделяют следующие степени:
- первая или легкая. Появляются новообразования любого вида в количестве не более 10 штук и размером, не превышающим 1 мм;
- вторая степень характеризуется высыпаниями в количестве не более 25 штук на одном участке, 10 % из которых имеют воспалительный характер;
- третья степень, рядом расположено в среднем 50 прыщей, половина из них может быть воспалена, есть несколько крупных нагноений. На кожных покровах видны шрамы от предыдущих высыпаний;
- четвертая, тяжелая степень — почти вся площадь лица усыпана прыщиками разного вида, ощущается болезненность, есть нарывы и рубцы.

Анализ крови – один из методов диагностики прыщей на лице
Дерматологи во время диагностики учитывают не только степень поражения, но и стадии развития комедонов: легкое покраснение вокруг закупоренной поры, скопление гнойной жидкости, появление белой головки и наличие рубцов и темных пятен после заживления.
Способы лечения
Основное правило, которого призывают придерживаться все врачи — не пытаться решить проблему путем выдавливания. Такой способ самолечения часто закончивается занесением инфекции и распространением воспаления. В худшем случае останутся шрамы, которые не уберет ни одна косметическая процедура.
Лечение акне проводится после консультации специалиста и только под его присмотром. На первом приеме врач собирает анамнез со слов пациента, визуального осмотра и результатов анализа. В зависимости от вида прыщей на лице определяют и их лечение.
Антибиотики
Препараты из ряда антибиотиков делятся на наружные и системные. Первые наносятся на место поражения или на каждый прыщик отдельно. Второй тип рассчитан для приема внутрь и действует на организм в целом. Чаще всего, для исключения негативного влияния на внутренние органы, препараты вводятся внутримышечно, внутривенно или подкожно. Антибиотики разделяют также на тетрациклины, линкозамиды и макролиды.
Тетрациклиновый ряд от прыщей (Тетрациклиновая мазь 3 %», капсулы «Доксициклин», «Вибрамицин», «Медомицин») обладает следующими действиями:
- антибактериальным;
- хорошо всасывается при приеме внутрь;
- хорошая жирорастворимость позволяет быстро добраться до сальных желез и воздействовать на них;
- быстрое накопление внутри действующего вещества.

Вибрамицин от прыщей на лице
Назначают препараты в небольших дозах, но длительными курсами от 2 до 4 месяцев
Линкозамиды — антибиотики природного происхождения, такие как линкомицин и его полусинтетический аналог клиндамицином. Оказывают бактерицидное и бактериостатическое действие на проблему.
Антибиотики группы макролидов представлены эритромицином и вильпрафеном. Таблетки прописывают даже беременным женщинам. Они оказывают бактериостатическое воздействие на организм. Продолжительность курса устанавливает врач, исходя из степени поражения и возраста пациента.
Гормонотерапия
Прыщи, возникшие в результате гормонального сбоя в организме, лечатся соответствующими препаратами наружного и внутреннего применения. Средства в виде мазей и кремов уменьшают образование кожного сала. Удаление ороговевших частичек из протоков сальных желез выполняется азелаиновой кислотой (Скинорен гель, Азелик, Азикс дерм) или «Бензоилпероксидом», обладающим бактерицидными, противовоспалительными и отшелушивающими свойствами. Гормональными контрацептивами восстанавливается нарушенный гормональный фон в организме. Применяются такие препараты только после назначения их врачом.
Местное медикаментозное лечение
Препараты местного применения — крема, мази, гели, наносятся на воспаленные участки от одного до нескольких раз в сутки. Их действие направлено на снижение воспалительного процесса, обеззараживание, отшелушивание омертвевшего эпителия. Средства из группы ретиноидов подавляют функцию сальных желез и обладают иммуномодулирующим действием. Крем «Скинорен» помимо вышеперчисленных действий уменьшает пигментацию кожи. Препараты с эффектом пилинга (с салициловой кислотой, гликолевой, серой) действую комплексно, убирая воспаления, очищая эпидермис и восстанавливая работу сальных желез.

Скинорен от прыщей на лице
Лазерная терапия
Лазеротерапия представляет собой воздействие луча на проблемные участки лица. Процедура не вызывает неприятных или болезненных ощущений и имеет много преимуществ:
- мгновенный результат;
- подходит для всех типов кожи;
- не вызывает аллергии;
- избавляет от прыщей, расширенных пор, постакне;
- длительный эффект.
Для лечения специалист использует один из двух видов лазера: неодимовый или эрбиевый. Процедура противопоказана людям с онкологией, сахарным диабетом, беременным, при наличии кожных болезней и открытых ран на коже.
Кислородно-азоновая терапия
Озонотерапия от прыщей — комплексная процедура, которая одновременно помогает оздоровить эпидермис и избавиться от многих проблем:
- убрать рубцы и последствия акне;
- наладить работу сальных желез;
- вычистить поры и устранить все воспалительные процессы, раздражения.
В момент проведения процедуры в проблемный участок вводится кислородно-озоновая смесь при помощи специальной аппаратуры или обычных шприцов для инъекций. Весь процесс обычно длится не больше получаса. Не вызывает боли и подходит для людей с чувствительной кожей. Курс составляет 4-6 раз с перерывом в 5 дней.
Народные способы
Для оздоровления кожи лица не обязательно посещать салоны. Справиться с прыщами помогут домашние средства. Полезно время от времени посещать баню или сауну. На распаренную кожу можно нанести следующие средства:
- взять 1 ст. л. белой глины, смешать с 2 каплями лимонного сока и несколькими каплями масла чайного дерева. Держать на лице 15 минут, смыть;
- развести 20 г дрожжей двумя чайными ложками перекиси водорода 3%. Наносить 3 раза в неделю на 20 минут, курс 20 процедур;
- одну таблетку аспирина растолочь и смешать с чайной ложкой воды и двумя столовыми ложками меда. Размещать и нанести на лицо на 15 минут, затем смыть.
Чем быстрее начать лечение, тем лучше будет конечный результат. Запущенный воспалительный процесс негативно сказывается как на внешности, так и на здоровье в целом.
Профилактика
Придерживаясь несложных правил, можно снизить появление высыпаний или совсем избавиться от них. Для этого нужно содержать лицо в чистоте. Гигиенические процедуры проводятся не реже двух раз в день. По возможности свести к минимуму использование декоративной косметики, особенно в летнее время года. В зависимости от типа кожи проводить процедуры скрабирования или пилинга. Так, дерма очищается от мертвых чешуек, начинает «дышать» и насыщаться кислородом.
Не последнюю роль для чистой кожи лица играет правильное питание. По возможности исключается все жирное, жареное, сладко, соленое и включаются свежие фрукты, овощи, зелень, молочные продукты.
В комплексное лечение также входит отказ от курения и алкоголя. В зависимости от времени года следует использовать защитные средства от мороза или солнечных лучей. Выполняя эти нехитрые рекомендации можно значительно улучшить состояние лица и сохранить свежесть и молодость надолго.
