Диагностика контактного дерматита
Дерматит контактный: диагностика дифференциальная
Отличить аллергический контактный дерматит от простого контактного дерматита на основании клинической и гистологической картины обычно невозможно. Для дифференциальной диагностики применяют аппликационные пробы.
К другим заболеваниям, с которыми приходится дифференцировать контактный дерматит, относятся диффузный нейродермит , монетовидная экзема и дисгидротическая экзема , себорейный дерматит , лекарственная токсидермия , розовый лишай . Контактный дерматит можно спутать с грибковыми инфекциями кожи и бактериальными инфекциями кожи , а также с инфекцией, вызванной вирусом простого герпеса . Фототоксические и фотоаллергические реакции дифференцируют с СКВ и полиморфным фотодерматозом . Исключить псориаз и красный плоский лишай можно на основании клинической картины, в трудных случаях производят биопсию кожи. В дифференциальной диагностике очень важны локализация и формы сыпи.
Контактный дерматит: лечение, диагностика и профилактика
Термин «контактный дерматит» является собирательным для острых или хронических дерматологических заболеваний, возникающих в результате непосредственного воздействия раздражающих химических веществ на кожу человека. По сути контактный дерматит представляет собой аллергическую реакцию замедленного типа. Предрасположенность к аллергии у каждого человека заложена на генетическом уровне. Это подтверждается тем, что у многих людей, страдающих контактным дерматитом, в семье есть еще случаи этого заболевания.
Выделяют несколько видов заболевания:
- Простой контактный дерматит развивается вследствие воздействия на кожу раздражающего вещества (кислоты, щелочи и другие химические вещества).
- Аллергический контактный дерматит возникает как аллергическая реакция на контакт с металлами, косметическими средствами, красителями, растениями и др.
- Фототоксический контактный дерматит – заболевание, возникающее при воздействии на кожу ультрафиолета. Следует отметить, что эту форму заболевания труднее всего диагностировать, поскольку признаки его проявляются после контакта с раздражителем.
Кожная реакция может возникнуть в ответ на воздействие любого вещества. В развитии болезни решающую роль играет не характер раздражителя, а индивидуальная чувствительность к нему каждого человека.
Вещества, наиболее часто вызывающие контактный дерматит:
- никель – металл, широко применяемый для изготовления монет, украшений, пряжек, посуды, а также зубных протезов;
- латекс – используется для изготовления презервативов, резиновых перчаток, детских пустышек, сосок и игрушек;
- лекарственные кремы и мази, в состав которых входят антибиотики, гормоны;
- косметические средства, предназначенные для ухода за кожей, и декоративная косметика;
- бытовая химия (стиральные порошки, средства для мыться посуды и др.);
- синтетические материалы, используемые для изготовления одежды;
- различные вещества, такие как краски, клей, чернила и др.
Симптомы аллергического дерматита
Этот вид дерматита развивается исключительно на участках кожи, контактировавших с аллергеном. Первые признаки заболевания могут появиться через некоторое время после контакта кожи с раздражающим веществом даже через несколько дней после того, как этот контакт был прекращен.
Для контактного дерматита характерны следующие проявления:
- локальное покраснение и небольшой отек участка кожи, который контактировал с аллергеном;
- зуд в пораженной области;
- появление на пораженном участке кожи пузырьков различного размера, заполненных прозрачной жидкостью;
- на месте поврежденных пузырьков образуется болезненная эрозия;
- после стихания острого воспалительного процесса на коже остаются желтоватые корочки.
Лечение контактного дерматита
Лечение заболевания необходимо начинать с исключения контакта кожи с аллергеном, возможно, навсегда. Если развитие контактного дерматита связано с профессиональной деятельностью пациента, то необходимо постоянное использование защитных средств (перчатки, маски, защитные костюмы).
Больным, у которых выявлена аллергическая реакция на никель, рекомендуется соблюдение диеты, ограничивающей продукты, содержащие это вещество (геркулес, греча, пшено, соя, чечевица, томаты, семечки, шоколад, какао).
Больным рекомендуется в течение нескольких дней принимать антигистаминные средства. Желательно использовать противоаллергические препараты нового поколения, обладающие меньшим количеством побочных эффектов (Зиртек, Зодак, Эриус).
При выраженном воспалительном процессе на пораженном участке кожи пациентам назначается местное применение мазей, кремов или лосьонов, содержащих кортикостероиды (Адвантан, Локоид, Элидел). Гормональные мази наносятся на чистую кожу 1–2 раза в день тонким слоем. Длительность курса лечения обычно не превышает 2 недель.
При обширных поражениях, а также тяжелых реакциях организма на контакт с аллергеном, врач может назначить кортикостероидные препараты для приема внутрь.
Пузырьки, образовавшиеся на пораженном участке кожи, не следует вскрывать, поскольку на этом месте может развиться инфекционный процесс, требующий более серьезного лечения.
Лечение контактного дерматита народными средствами допустимо, однако перед его началом нужно проконсультироваться с врачом. Многие рецепты народной медицины включают вещества, которые в свою очередь могут являться потенциальными аллергенами.
Профилактика контактного дерматита
Профилактика этого заболевания заключается только в исключении контакта кожи с веществами, вызывающими аллергическую реакцию. При случайном попадании на кожу известного раздражителя необходимо немедленно тщательно смыть его под проточной водой с мылом.
При аллергии на бытовую химию (стиральные порошки, средства для ухода за домом) следует использовать специальные гипоаллергенные средства, но даже при их применении желательно использовать защитные перчатки. Одежду, особенно нижнее белье, следует выбирать из натуральных материалов. Рекомендуется отдавать предпочтение украшениям из благородных металлов (золото и серебро).
К какому врачу обратиться
При появлении контактного дерматита у ребенка нужно показать его педиатру и выяснить, что же послужило причиной раздражения кожи. Взрослый получает лечение у дерматолога, нередко бывает полезной консультация врача-аллерголога.
GuberniaTV о контактном дерматите:
А вот что говорят о контактном дерматите у детей в Союзе педиатров России:
Причины контактного дерматита


В этой статье мы рассмотрим некоторые общие причины контактного дерматита и способы его лечения.
 «Аллергический контактный дерматит – это воспаление кожи, вызванное аллергизирующими факторами различной природы, химической или физической. К аллергизирующим фактом химической природы относятся различные соединения металла: вольфрама, хрома, никеля, также это может быть латекс перчаток, отдельные компоненты одежды, содержащие эти металлы, бытовая химия, парфюмерная продукция. При первом контакте с аллергеном первые признаки заболевания могут развиться через две-три недели. При повторном контакте – уже через несколько часов или суток. Аллергический дерматит проявляется покраснением кожи, появлением мелких пузырьков, иногда это шелушение и мокнутие, в более тяжелых случаях могут появляться пузыри. Высыпания имеют четкие границы в местах контакта с аллергизирующим фактором», – рассказывает дерматовенеролог А.А.Зенкевич.
«Аллергический контактный дерматит – это воспаление кожи, вызванное аллергизирующими факторами различной природы, химической или физической. К аллергизирующим фактом химической природы относятся различные соединения металла: вольфрама, хрома, никеля, также это может быть латекс перчаток, отдельные компоненты одежды, содержащие эти металлы, бытовая химия, парфюмерная продукция. При первом контакте с аллергеном первые признаки заболевания могут развиться через две-три недели. При повторном контакте – уже через несколько часов или суток. Аллергический дерматит проявляется покраснением кожи, появлением мелких пузырьков, иногда это шелушение и мокнутие, в более тяжелых случаях могут появляться пузыри. Высыпания имеют четкие границы в местах контакта с аллергизирующим фактором», – рассказывает дерматовенеролог А.А.Зенкевич.
Диагностика аллергического дерматита проводится с помощью аллергологических проб. В диагностике аллергического дерматита очень важно выявить аллергизирующий фактор. Иногда их несколько, что затрудняет диагностику этого заболевания. Зачастую аллергия отмечается на те вещества, с которыми человек имеет дело на работе, или на вещи, которые он носит, а также на средства ухода за телом и косметику.
Наиболее важным аспектом лечения контактного дерматита является выявление и исключение самого аллергена.
Наиболее частные причины аллергического контактного дерматита
Профессиональный. Профессиональные заболевания кожи уступает только травмам по распространенности. Около 40% компенсационных случаев связаны с проблемами кожи, и до 95% из них связаны контактным дерматитом, вызванным вынужденным контактом с аллергеном на работе.
Наиболее распространенные профессии, связанные с контактным дерматитом:
- врачи (аллергия на латекс);
- повара;
- косметологи / парикмахеры;
- машинисты;
- строители.

 Контактный дерматит рук наиболее часто связан с контактом со следующими элементами:
Контактный дерматит рук наиболее часто связан с контактом со следующими элементами:
- карбоновые смеси;
- тиурамы;
- эпоксидная смола;
- формальдегид;
- никель.
Растения. Растения из рода токсикодендронов является самой распространенной причиной аллергического контактного дерматита, и включает в себя ядовитый плющ, дуб и сумах ядовитый. Химическое вещество, выделяющееся из растения, называется урушиол (органический маслянистый токсин) и вызывают дерматиты. Урушиол может переноситься на шерсти животных, садовом инвентаре, спортивном оборудовании и одежде. Дым от горящих листьев деревьев также может быть токсичным.
Также контактный дерматит этого типа может возникнуть после контакта с перуанской лилии, чаще высыпания появляются на руках у садоводов, но кроме этого, в период цветения аллерген может переноситься с пыльцой по воздуху.
Косметика. Косметика становится причиной контактного аллергического дерматита очень часто. Как правило, сыпь выступает на коже именно в тех местах, где косметика применялась, хотя иногда сыпь может появиться и на другой части тела (например, реакция на лак для ногтей может сначала вызывать сыпь века в результате касания век).
Стоматологическая продукция. Реакция может появиться на языке, деснах, слизистых оболочках, губах и коже вокруг рта. Вызвать реакция может как зубная паста, гель или жидкость для полоскания, так и металлы стоматологических инструментов (ртуть, хром, никель, золото, кобальт, бериллий и палладия), используемые врачами-стоматологами. Кроме того, подобная реакция может возникнуть на ароматизаторы для рта, жевательную резинку, бальзам для губ.
Металлы, используемые в стоматологии, как известно, вызвать контактный дерматит во рту.
Системный контактный дерматит. Системная контактный дерматит ( дерматит всего тела) может возникать в результате приема лекарственных препаратов, химических веществ и продуктов питания. Ниже приведены примеры таких системных реакций контактного дерматита:
- реакция на внутривенный аминофиллин (иногда используется для лечения тяжелой бронхиальной астмы), который содержит этилендиамин;
- сульфамидные препараты или местный бензокаин (лекарства диабета)могут вызвать оральный контактный дерматит;
- у людей, чувствительных к никелю, может развиться контактный дерматит на водопроводную воду или продукты, приготовленные в никелевой посуде;
- у людей, чувствительных к кобальту может развиться контактный дерматит в ответ на большие дозы витамина В12;
- у людей, чувствительных к золоту, может развиться контактный дерматит в ответ на лечение инъекциями золота от ревматоидного артрита;
- у людей чувствительных к ароматам, может быть аллергическая реакция на запах цитрусовых и определенных специй.
Лечение аллергического контактного дерматита
Врач дерматолог, дерматовенеролог А.А.Зенкевич: «Основа лечения – устранение аллергизирующего фактора, а в дальнейшем – это назначение адекватной наружной и внутренней терапии. Наружное лечение аллергического дерматита заключается в назначении противовоспалительных средств, таких как болтушки, примочки, различные средства базисного ухода за кожей, а также современные кортикостероидные кремы и мази. Во внутреннем лечении используются антигистаминные препараты, противозудные препараты, а также средства десенсибилизирующей и детоксикационной терапии. Несвоевременное лечение аллергического дерматита может привести к хронизации заболевания, к появлению осложнений в виде присоединения вторичной инфекции или к более грозному заболеванию, такому, как экзема».
Простой контактный дерматит
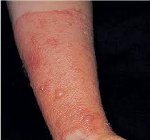
Простой контактный дерматит — воспалительная реакция кожи, возникающая в ответ на прямое воздействие раздражающих веществ (щелочей, кислот, моющих средств, растворителей, хлорной извести и т. п.). Симптомы заболевания зависят от силы и характера воздействия. Это может быть покраснение кожи, сухость и трещины, отек, образование пузырей или покрытых струпом изъязвлений. Диагностика простого контактного дерматита и его дифференцировка от других дерматитов основана на выявлении связи возникновения заболевания с воздействием на кожу пораженной области химического вещества. Лечение заключается в устранении причинного фактора, местном применении глюкокортикоидов, противовоспалительных, заживляющих и антибактериальных средств.
Простой контактный дерматит
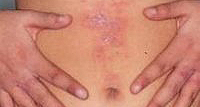
Наряду с простым контактным дерматитом в группу контактных дерматитов входит аллергический контактный дерматит. Однако в дерматологической практике он встречается реже. Простой контактный дерматит представляет собой реакцию на непосредственное воздействие раздражителя и возникает при первом же контакте с ним. Аллергический вариант контактного дерматита обусловлен аллергической реакцией замедленного типа и развивается при неоднократном воздействии аллергена.
Симптомы простого контактного дерматита
Клиническая дерматология выделяет острые и хронические формы простого контактного дерматита. В зависимости от характера вещества, воздействующего на кожу, и индивидуальных особенностей проницаемости эпидермиса может развиться один из трех вариантов острого контактного дерматита: эритематозный, буллезный или некротический.
Эритематозный дерматит проявляется покраснением и отеком контактировавшего с раздражителем участка кожи. Болезненность и зуд выражены слабо. Возможна сухость кожи и появление на ней трещин. Буллезный вариант простого контактного дерматита представлен пузырями различного размера, наполненными прозрачной жидкостью. Пузыри появляются на гиперемированном фоне и лопаются с образованием эрозий. Характерна болезненность, чувство жара или жжения.
Некротический дерматит возникает при воздействии едких веществ и характеризуется образованием изъязвлений, поверхность которых покрыта струпом. Выражен болевой синдром. После того, как происходит заживление язв, на коже остаются рубцы.
Хроническая форма простого контактного дерматита развивается при многократном воздействии слабого раздражителя. Наиболее часто поражается кожа рук. Заболевание, как правило, связано с использованием средств бытовой химии или профессиональной деятельностью. Хронический дерматит характеризуется усилением рисунка кожи, застойной гиперемией, инфильтрацией, сухостью кожи и гиперкератозом. В некоторых случаях наблюдаются атрофические процессы в коже. Субъективные ощущения слабо выражены и мало беспокоят больного.
Диагностика простого контактного дерматита
Диагноз простого контактного дерматита устанавливается дерматологом по характерным клиническим проявлениям и четко прослеживающейся связи возникновения симптомов с воздействием на кожу раздражающего вещества. При подозрении на аллергический характер контактного дерматита необходима консультация аллерголога и проведение накожных аллергических проб. Появление признаков гнойного воспаления говорит о инфицированности места поражения и является показанием для бакпосева отделяемого с обязательным составлением антибиотикограммы.
Гистологическое исследование образца пораженной кожи выявляет внутри верхних слоев эпидермиса пузыри, содержащие скопления нейтрофилов. При хроническом простом контактном дерматите наблюдается акантоз, гиперкератоз, расширение и удлинение дермальных сосочков.
Лечение простого контактного дерматита
Основной принцип лечения — это определение и устранение причины появления простого контактного дерматита. Эритематозный дерматит обычно не требует лечения и самостоятельно проходит при устранении причинного фактора. Для уменьшения симптомов воспаления возможно применение противовоспалительных присыпок или кремов. При буллезном варианте производят прокалывание крупных пузырей без удаления их покрышки. Для профилактики вторичного инфицирования смазывают область пузырей раствором перманганата калия или анилиновых красителей. В лечении некротического дерматита применяют заживляющие мази.
В тяжелых случаях острого простого контактного дерматита возможно местное применение глюкокортикоидных мазей и системное назначение малых доз кортикостероидов. Присоединение вторичной инфекции является показанием для проведения антибиотикотерапии. При хроническом варианте дерматита рекомендовано регулярное использование смягчающих мазей и кремов, при поражении рук — применение защитных перчаток.
Контактный дерматит
Покраснение и сухость кожи, боль, зуд, жжение и отёк — это типичные симптомы контактного дерматита. Он, как понятно из названия, возникает при контакте с каким-то веществом.
В большинстве случаев раздражающее вещество вызывает повреждение барьерного слоя кожи и воспаление (раздражительный/ирритантный контактный дерматит). Но иногда оно может стать причиной аллергической реакции (аллергический контактный дерматит).
Профессии — группы риска
В основном это заболевание бывает у медицинских работников, слесарей, строителей, парикмахеров, косметологов, визажистов, уборщиков, садовников, сельскохозяйственных рабочих, а также людей, работающих с едой (официантов, поваров и т. д.).

- В качестве раздражающих агентов чаще всего выступают растворители, отбеливатели, медицинский спирт, мыла, дезодоранты, косметика, опилки, масла, моющие средства.
- Если руки приходится регулярно мыть или сама работа связана с тем, что они часто находятся во влажной среде, то это тоже фактор риска для развития контактного дерматита.
- Аллергический контактный дерматит могут вызвать металлы, формальдегид (есть в клее, растворителях), растения, косметика и др.
Проявления и виды контактного дерматита
Чтобы возник ирритантный контактный дерматит, бывает достаточно разового воздействия агента. Тогда заболевание называют острым, возникает покраснение кожи, нередко отёк, пузырьки, поражённая область становится влажной. Всё это сопровождается жжением, болью и нередко зудом.
Чаще встречается хронический ирритантный контактный дерматит — когда происходит длительный контакт с веществом, которое оказывает слабое раздражающее действие. Тогда кожа становится сухой, красной, шелушится, становится более плотной и трескается.
При раздражительном контактном дерматите чаще всего такие проблемы возникают на тыльной стороне кисти и коже между пальцами. Но иногда поражаются даже прикрытые одеждой зоны вроде гениталий.
При аллергическом контактном дерматите границы покраснения могут быть размытыми, бывают затронуты сразу несколько областей: веки, губы и т. д. Боль и жжение возникают нечасто, но практически всегда есть зуд. Визуально аллергический и раздражительный контактный дерматит достаточно сильно похожи.
Если у вас есть подозрение на контактный дерматит, врач в первую очередь расспросит вас о специфике вашей работы (особенно если вы проходите профосмотр), а также о том, когда появились симптомы и с чем вы связываете их усиление. Поэтому лучше подготовиться и до визита к доктору постараться ответить для себя на эти вопросы. Также врача заинтересует были ли у вас уже дерматиты и аллергические заболевания.
Как ставится диагноз?
Чтобы исключить или подтвердить аллергический контактный дерматит, врач проведёт кожную пробу. Она заключается в том, что на кожу наносятся образцы распространённых обычных аллергенов и тех, которые есть на вашем рабочем месте. Если возникает покраснение и воспаление, то на нанесённое вещество есть аллергия.
В редких случаях требуется биопсия (анализ образца ткани) кожи, чтобы исключить другие заболевания (псориаз или иные воспалительные дерматозы).
Если диагноз «раздражительный контактный дерматит» подтвердится, то лечение будет иметь три направления:
- Избегать воздействия раздражающего агента.
- Восстановить повреждённую кожу.
- Снять воспаление.
Если нельзя исключить контакт с раздражающим веществом, то можно надевать респиратор, очки, спецодежду или, к примеру, латексные перчатки с внутренним хлопковым слоем. Это нужно для того, чтобы пот впитывался тканью и не вредил коже.

Что можно сделать самому?
Для восстановления повреждённой кожи рук нужно соблюдать ряд простых правил:
- носить перчатки в холодную погоду;
- для мытья рук использовать тёплую воду и немного мягких моющих средств;
- хорошо смывать мыло и высушивать руки;
- часто (как минимум каждый раз после мытья рук) использовать увлажняющие и смягчающие кожу средства, а также препятствующие обезвоживанию кожи. Это обычно кремы с вазелином, ланолином, глицерином, церамидами, диметиконом, пропиленгликолем, мочевиной и др.
Снимать воспаление рекомендуется с помощью кортикостероидов (в виде крема, лосьона, пены или, что лучше, мази). Если дерматит тяжёлый или хронический, с заметным уплотнением кожи и его нет на лице или в области кожных складок, то применяется клобетазол, дифлукортолон и др. в течение 2–4 недель. В менее тяжёлых случаях используется бетаметазон, дифлукортолон, мометазон, триамцинолон и др. (также в течение 2–4 недель). Когда дерматит есть на лице или в области складок кожи, то применяются более слабые кортикостероиды или кортикостероиды в меньшей дозировке: триамцинолон, бетаметазон, гидрокортизон и др. в течение 1–2 недель.
Крайне желательно не чесать больное место, иначе дополнительное повреждение кожи может создать подходящую среду для бактериальной инфекции.
После случая острого дерматита восстановление занимает около месяца, если в дальнейшем воздействия раздражающего агента не было. При хроническом контактном дерматите симптомы могут не уходить несколько месяцев или лет.
При аллергическом контактном дерматите также самое важное — избегать вещества, которое вызвало заболевание, и снять воспаление. Методы примерно такие же: надевать перчатки, спецодежду, маску и очки, использовать кортикостероиды 1–2 недели (в тяжёлых случаях лучше принимать системные препараты, то есть в таблетках) или ингибиторы кальциневрина (например, крем с пимекролимусом).
Опасные симптомы дерматита
Если у вас появились признаки контактного дерматита, обратитесь к врачу. Доктор поставит диагноз и назначит лечение, которое облегчит ваше состояние. Не стоит медлить, если вместе с покраснением на коже появились признаки инфекции (гной, жар), а также если вам кажется, что повреждены слизистые дыхательных путей (вам больно дышать) или желудочно-кишечного тракта (вам больно жевать и глотать).
Для диагностики и лечения контактного дерматита запишитесь на консультацию к врачу — звоните по телефону +7 (495) 125-30-32.
Контактный аллергический дерматит
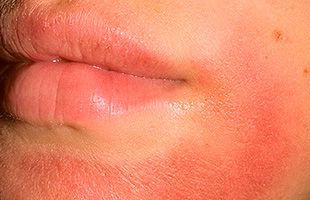
Дерматит – это заболевание кожи, имеющее множество причин. Часто поражение кожи развивается на фоне постоянного действия какого-либо аллергена. Такое заболевание называется аллергический контактный дерматит. Оно очень распространено и возникает в результате контактного воздействия раздражающего вещества на эпидермис. Такой дерматит может появиться на любой части тела, но чаще поражает руки и лицо.
Статистики распространенности заболевания нет, но известно, что оно встречается очень часто и также часто не диагностируется должным образом. В большинстве случаев аллергическая реакция проходит после того, как прекращается контакт с раздражителем. Есть данные, свидетельствующие о том, что не менее 2% населения страдают от аллергического дерматита. Процент заболеваемости сильно повышен на некоторых химических производствах, в связи с этим болезнь входит в список профессиональных заболеваний. Больных регистрируется с каждым годом все больше – это может быть связано как с распространением новых аллергенов, так и с совершенствованием методов диагностики.
Механизм развития болезни
Аллерген – это любое вещество, способное вызывать у восприимчивого человека аллергическую реакцию. В роли такого вещества может выступать практически что угодно: от химических соединений до пищевых продуктов. Как правило, при первом контакте требуется не менее двух недель на возникновение специфической реакции. И пациентам бывает сложно связать первые симптомы болезни с каким-то конкретным раздражителем.
Если чувствительность уже проявилась, значит, реакция возникает все быстрее, и симптомы нарастают. Этот феномен получил название сенсибилизации: чем больше и дольше аллерген действует на организм, тем быстрее и ярче проявляется ответ. В случае повторного контакта скорость развития симптомов сокращается от нескольких часов до трех суток.
Для того чтобы это заболевание начало развиваться, требуется длительный контакт аллергена с открытой кожей. На данный момент ученые называют несколько тысяч веществ, способных вызвать аллергический дерматит. И их число увеличивается с каждым годом.
Наиболее часто причиной развития болезни становятся следующие аллергены:
- продукты питания
- некоторые лекарственные препараты
- пыльца и сок растений
- чистящие средства (могут вызывать раздражение на коже даже при отсутствии аллергической реакции, не рекомендуется использовать бытовую химию без перчаток)
- пыль
- домашние животные
- слюна насекомых
- лаки, краски
Важно помнить, что причины не всегда очевидны, поэтому перед началом лечения необходимо точно определить источник.
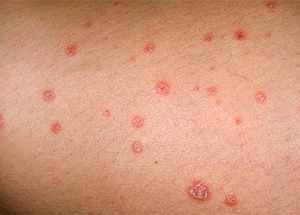
Выделяют две формы заболевания: острую и хроническую. Хроническая форма отличается частотой контакта с аллергеном и выраженностью симптомов.
Типичная симптоматика острой формы включает в себя:
- покраснение
- отек
- мокнущие ранки
- пузыри
- воспаление
- интенсивный зуд
Симптомы могут проявляться как непосредственно в зоне контакта, так и чуть дальше. Их интенсивность зависит от возраста пациента, от химической активности аллергена, от длительности контакта.
Симптомы хронической формы:
- изменение кожи: кожный рисунок проявляется сильнее, чем на здоровых участках
- сухость кожи, трещины
Так как симптомы неспецифичные, заболевание легко спутать с другими дерматологическими патологиями. Поэтому нередко требуется пройти обследование и у врача-дерматолога.
Диагностика
Диагностика включает в себя осмотр врачом-аллергологом, специальные тесты на аллергены, которые позволяют определить, какое вещество способствует развитию заболевания. Выявить аллерген самостоятельно пациенту не всегда удается.
Обследование включает в себя сбор анамнеза, физикальный осмотр (иногда исключить дерматит можно по объективным визуальным признакам, указывающим на развитие другой дерматологической патологии), а также кожные тесты.
В настоящее время чаще всего используются аппликационные тесты – это полоски бумаги, которые приклеиваются к коже. На бумагу нанесены аллергены в неопасной, но достаточной для развития местной реакции, концентрации. Существуют тесты, в которых на одной пластинке сразу несколько действующих веществ. Как правило, бумагу клеят на кожу спины и оставляют на сутки или двое. Если есть чувствительность к определенному веществу, то в месте контакта возникает покраснение. Так как концентрация аллергена небольшая, реакция проходит после удаления аппликации. В клинике ЦЭЛТ используются скарификационные аллергопробы.
Консультация специалиста особенно актуальна, если нет возможности исключить контакт с аллергеном, поскольку требуются специфические мероприятия по десенсибилизации.
Наши врачи


Лечение зависит тяжести симптомов, формы заболевания и длительности проявления симптомов. Терапию назначают, учитывая возможность пациента прекратить контакт с аллергеном.
Основа симптоматического лечения – это антигистаминные препараты, позволяющие избавиться от зуда, жжения и отечности. С точки зрения медицины, эта группа препаратов борется не с причиной, а только с последствиями аллергии. Поэтому курс лечения, как правило, недолгий – не больше 2-4 недель. Назначают препараты II, III и IV поколения, ориентируясь на индивидуальный опыт приема и эффективность для конкретного пациента.
При наличии тяжелых аллергических реакций – воспаление, мокнущие ранки, назначают местное лечение. К местным средствам относятся мази и гели с кортикостероидами – они эффективны при хроническом течении заболевания. Курс лечения также небольшой: не дольше двух недель. Чаще всего врачи отдают предпочтение не содержащим фтора препаратам последнего поколения. Несмотря на спорную репутацию, кортикостероиды безопасны при применении небольшим курсом и очень эффективны при хронической аллергии.
В самых тяжелых случаях назначают кортикостероиды для перорального приема. В таком случае длительность курса и дозировка подбираются индивидуально. При назначении кортикостероидов требуется постоянный контроль приема со стороны лечащего врача, а также регулярная сдача ряда анализов.
Осложнения, прогноз и профилактика
У этого заболевания благоприятный прогноз даже при тяжелом течении. Проще всего поддается лечению ситуация, когда контакт с аллергеном можно прекратить – выздоровление наступает через некоторое время даже без терапии. Немного сложнее обстоят дела с пациентами, не имеющими возможности прекратить контакт с раздражителем: вследствие специфики работы (профессиональная аллергия), а также из-за специфики аллергена (например, весенняя аллергия на пыльцу). В таком случае требуется лечение, иногда достаточно длительное, включающее в себя целый ряд мероприятий по десенсибилизации. Но для такого заболевания прогноз также остается достаточно благоприятным.
Первичная профилактика для этого заболевания отсутствует. То есть заранее распознать наличие аллергии и предотвратить развитие дерматита невозможно.
Существуют определенные рекомендации, но их эффективность не доказана:
- Рекомендуется с осторожностью пробовать новые продукты питания, особенно экзотические.
- При выборе украшений необходимо обращать внимание на материал и выбирать гипоаллергенные сплавы: титан, нержавеющая сталь, золото, серебро. Чаще всего аллергические реакции вызывает никель.
При наличии развившегося дерматита профилактические мероприятия направлены на устранение повторного контакта с аллергеном. Эта вторичная профилактика чрезвычайно важна, так как каждый последующий контакт дает более тяжелые и длительные симптомы, чем предыдущий.
Что касается профессиональных заболеваний, то при отказе от перемены работы высок риск хронизации болезни. В некоторых случаях развитие аллергии удается сдерживать медикаментозно. Могут оказаться достаточно эффективными мероприятия по десенсибилизации. Но такие меры не сравнятся по результативности с прекращением контакта с аллергеном. В случае, если это невозможно, рекомендуется соблюдать особые гигиенические правила: избегать попадания раздражающего вещества на кожу, принимать душ сразу после работы, как можно чаще менять рабочую одежду, использовать индивидуальные средства защиты (перчатки, очки и т.п.). Если данные меры в сочетании с терапией не помогают, то, скорее всего, медики порекомендуют подумать о смене профессии.

Контактные дерматиты
Определение
Распространенность
Причины контактного дерматита
Классификация и типы контактного дерматита
Клиническая картина
Осложнения при контактном дерматите
Диагностика контактного дерматита и дифференциальный диагноз
Лечение контактного дерматита
Профилактика контактного дерматита
Литература
Определение
Контактный дерматит — это воспалительное заболевание кожи, протекающее в острой фазе с образованием эритемы (покраснения) и везикул (пузырей), а в хронической фазе — с сухостью кожи и утолщением кожного покрова и усилением кожного рисунка — лихенизцией.
Контактный дерматит делится на два типа:
- простой — ирритантный (протекает по неиммунному механизму и составляет около 80% всех случаев контактного дерматита),
- аллергчиеский (характеризуетеся аллергчиеским воспалением кожи с развитием иммунопатологической реакции IV типа после предыдущей сенсибилизации к аллергену) (1, 2).
Распространенность
Контактный дерматит наблюдается у 2-10% населения и у 15-20% общего числа больных с заболеваниями кожи. При этом простой контактный дерматит составляет 80% всех случаев. Однако частота развития аллергического контактного дерматита увеличивается с возрастом.
Мы ежедневно сталкиваемся с веществами, способными повредить кожный барьер и вызвать контактный дерматит
По данным официальной статистики, аллергический контактный дерматит наблюдается приблизительно у 1% населения (1, 2, 6).
Причины контактного дерматита
Причиной простого контактного дерматита может стать любое вещество, способное повреждать кожу, вызывая раздражение и воспалительную реакцию, а также любое механическое повреждение кожи трением.
Причинными факторами аллергического контактного дерматита являются металлы, прежде всего никель и сплавы, содержащие никеля сульфат (1, 2).
Также причинами аллергического контактного дерматита могут стать нижеперечисленные вещества:
- латекс в резиновых изделиях,
- лекарственные средства, применяемые местно (антибиотики, анестетики, нестероидные противовоспалительные средства, глюкокортикостероиды) в составе кремов и мазей,
- бальзам Перу,
- алкоголь,
- жиры,
- воск и ланолин,
- деготь,
- тиомерсал,
- парабены и другие стабилизаторы и консерванты в составе косметических средств,
- консерванты растворов для инъекций, косметики и пищевых продуктов, капель для глаз и носа, растворов для контактных линз (2),
- соли металлов, прежде всего, кобальта хлорид и сульфат, а также сульфат никеля, дихромат калия, бихлорид ртути, хлорид золота, сульфат меди, нитрат серебра, хлорид алюминия, мышьяковый натрий в составе покрытых металлом предметов, окрашенной кожи, татуировок, краски для волос, дезодорантов, антисептиков и других средств косметики и личной гигиены, цемента, глины, витамина В12 (2, 5),
- р астения: ядовитый плющ, примула, хризантема, борщевик и др. (могут вызывать контактный дерматит, воздействуя как непосредственно, так и в составе косметики и местных растительных лекарственных препаратов) (1,2),
- формальдегид,
- эпоксидные смолы,
- канифоль,
- органические вещества: хлорорганические соединения, ароматические и алифатические углеводороды, органические кислоты, альдегиды, кетоны, галогенизированные их производные, спирты;
- неорганические кислоты (в первую очередь, азотная кислота),
- щелочи,
- гидразин,
- сварочные аэрозоли,
- неорганические соединения азота,
- цементная пыль являются профессиональными аллергенами при аллергическом контактном дерматите (4,5),
- пыль, содержащая оксид кремния,
- абразивные соединения.
Все эти вещества повреждают кожный барьер, вызывают простой контактный дерматит и повышают вероятность аллергического контактного дерматита на другие аллергены (5). 
Простой контактный дерматит возникает после первого контакта кожи с сильным повреждающим фактором (например, с кислотой) или после повторных контактов с менее сильными агентами.
Он проявляется неиммунной прямой цитотоксической (разрушающей клетки) реакцией кожи в ответ на контакт с провоцирующим агентом.
В воспалительном ответе участвуют макрофаги, нейтрофилы, естественные киллеры, цитокины, выделяемые Т-лимфоцитами. Однако, несмотря на участие клеток иммунной системы, реакция является неспецифической (то есть, не связана с конкретным антигеном), зависимой от дозы и обычно ограничена областью кожи, контактирующей с раздражителем.
Основой развития аллергического контактного дерматита является гиперчувствительность замедленного типа, относящаяся к четвертому типу иммунопатологических реакций, при которых происходит связывание гаптенов (простых химических соединений, становящихся аллергенами после связывания с белками организма), контактирующих с кожей, с дендритными клетками кожи, которые представляют антиген Т-лимфоцитам.
Обязательным условием для развития аллергического контактного дерматита является предварительная сенсибилизация, так называемая начальная фаза развития аллергического контактного дерматита — фаза индукции.
После первичного контакта антигена с кожей происходит миграция дендритных клеток в регионарный по отношению к месту контакта с антигеном лимфатический узел. Дендритные клетки транспортируют пептидный фрагмент антигена в составе мембранных молекул главного комплекса гистосовместимости II класса. На этот антигенный пептид реагируют CD4+ Т-лимфоциты, которые делятся и дифференцируются в Т-хелперы I типа.
При повторном контакте с аллергеном уже сенсибилизированные Т-хелперы поступают в место контакта и активируют макрофаги — это проявляется в развитии воспаления, в котором клеточная инфильтрация преобладает над сосудистыми изменениями и отеком и развивается фаза клинических проявлений.
При развитии воспаления важную роль играют пептидные продукты межклеточного взаимодействия клеток иммунной системы и воспалительных клеток — цитокины, а не медиаторы аллергического воспаления (гистамин, лейкотриены, фактор активации тромбоцитов, ферменты и др.), как при атопических заболеваниях (1,2).
Выделяют множество видов контактного дерматита и поставить точный диагноз может только профессиональный врач
Классификация, типы контактного дерматита
Помимо разделения по механизму на простой (ирритантный) и аллергический, контактный дерматит классифицируется еще и по характеру течения, по площади поражения кожи, по характеру причинного агента и условий его воздействия с выделением ряда особых клинических форм.
Различают следующие типы:
- Ограниченные местно-раздражающие реакции — форма простого контактного дерматита, возникающая через несколько минут после контакта с причинным фактором и проявляющаяся в виде жжения и боли при отсутствии других видимых изменений.
- Острый ирритантный контактный дерматит — результат длительного действия одного сильного раздражающего фактора или короткого действия нескольких раздражителей.
- Хронический (кумулятивный) контактный дерматит — происходит из-за многократных повторных контактов со слабыми раздражителями (например, со стиральным порошком, органическими растворителями, мылом, слабыми кислотами и воздействием низкой влажности, тепла).
- Аллергический контактный дерматит — механизм данного заболевания описан выше.
- Фототоксический и фотоаллергический контактный дерматит — разновидность дерматита, развивающаяся при контакте с химическими веществами (чаще лекарствами), которые становятся аллергенными только при активации под воздействием света и ультрафиолетовых лучей. Во многих случаях попытка отличить фотоаллергические и фототоксические реакции друг от друга представляет значительную трудность.
- Фитодерматит — вызывается контактом с растениями и химическими субстанциями в их составе. Аллергический фитодерматит могут вызывать следующие агенты, содержащиеся в растениях и продуктах из них: катехолы (используются в стоматологии, производстве мыла, ванилина, парфюмерных изделий и масел) и терпены (содержатся в цитрусовых, сельдерее, хризантемах, смоле).
- Системный контактный дерматит — возникает редко. Обычно появляется после системного применения лекарства с предшествующей местной сенсибилизацией к нему в анамнезе.
Некоторые авторы выделяют 13 основных типов аллергического и ирритантного контактного дерматита в соответствии с наиболее частыми ситуациями, при которых возникает заболевание и местами возникновения воспаления:
- пеленочный дерматит;
- контактный хейлит (дерматит губ);
- контактный стоматит;
- другие контактные воспалительные процессы слизистых оболочек;
- дерматит, связанный с ношением обуви;
- дерматит, связанный с ношением одежды;
- дерматит после контакта с краской;
- дерматит, связанный с использованием изделий из пластика;
- дерматит, связанный с использованием косметических средств;
- дерматит связанный с применением топических глюкокортикостероидов;
- латексный дерматит;
- профессиональный дерматит;
- дерматит дайверов (2).
Клиническая картина
Косметика или парфюмерия могут вызвать контактный дерматит. Особенно подвержена этому заболеванию тонкая кожа век
Субъективными симптомами при контактном дерматите является жжение, покалывание, боль (более выраженные при простом контактном дерматите) и зуд (более характерный для аллергического контактного дерматита).
Область возникновения данных жалоб и элементов сыпи зависит от места контакта и может указать на возможную причину заболевания.
Так, например, лицо поражается при контакте со средствами косметики или парфюмерии, но может быть поражено и в результате переноса ирритантов и аллергенов с других участков кожи.
 Веки наиболее часто поражаются при воздействии лака для ногтей (при дотрагивании до глаз ногтями), средств косметики, наносимых на кожу кистей, лица и волосы, шампуней, спреев для волос, гелей.
Веки наиболее часто поражаются при воздействии лака для ногтей (при дотрагивании до глаз ногтями), средств косметики, наносимых на кожу кистей, лица и волосы, шампуней, спреев для волос, гелей.
При этом места непосредственного контакта может и не быть, веки поражаются относительно часто по причине более тонкого кожного покрова, по сравнению с другими участками кожи лица и волосистой части головы.
Дерматит шеи может возникать при использовании косметических средств, ювелирных изделий, ношении одежды.
Кожа передней поверхности шеи, как и век, очень подвержена воздействию ирритантов и аллергенов. Частой причиной поражения кожи задней поверхности шеи является краска для волос, если длина волос такова, что они соприкасаются с задней поверхностью шеи. Дерматит волосистой части головы возникает редко по причине более толстого кожного покрова, по сравнению с другими участками тела, и обусловлен использованием краски для волос, выпрямителей, реже — шампуней.
Более 50% всех случаев контактного дерматита наблюдается на верхних конечностях, особенно на кистях.
Процесс чаще локализуется на тыльных поверхностях кистей, где тоньше кожа, чувствительнее дендритные клетки, по сравнению с ладонной поверхностью. Причины могут быть самыми различными.
Очень труден при данной локализации дифференциальный диагноз между ирритантным и аллергическим контактным дерматитом. Когда дерматит распространяется на кожу предплечья и сопровождается поражением кожи лица, необходимо исключить фотоаллергический или фототоксический дерматит.
Наиболее частыми агентами, вызывающими контактный дерматит подмышечных впадин, являются антиперспиранты (гидроксид алюминя), а также дезодоранты, краска, духи, гели для бритья.
Аллергический контактный дерматит тыльной поверхности стопы может быть вызван различными компонентами обуви, например, клеем, резиной, кожей (2).
При остром контактном дерматите четко ограниченное красное отечное пятно или бляшка появляется в месте контакта с раздражителем и не выходит за его пределы. В тяжелых случаях пятно или бляшку покрывают везикулы и пузыри, на месте которых образуются эрозии и даже участки некроза при ожоге кислотой или щелочью. При заживлении образуются корки, которые в дальнейшем отпадают, наблюдается шелушение.
При хроническом контактном дерматите отмечается в месте контакта сухость кожи, шершавость, шелушение и утолщение рогового слоя, трещины и корки. Границы пораженных участков стираются, появляются очаги лихенизации. В обострении отмечаются везикулы, пустулы (гнойные элементы) эрозии (2, 3).
Некоторые причинные факторы контактных дерматитов способны спровоцировать плоскоклеточный рак кожи
Осложнения при контактном дерматите
При продолжающемся контакте с причинными аллергенами аллергический контактный дерматит может осложняться экземой, при которой очаги эритемы, везикул, мокнутия рецидивируют вне связи с причинным агентом, вдали от места контакта (вплоть до генерализованных поражений) и требуют продолжительного медикаментозного лечения.
Следует помнить, что некоторые причинные факторы контактных дерматитов (смола, деготь, неочищенный керосин, мазут, креазот, производные нитрозомочевины) являются также канцерогенами и могут вызывать плоскоклеточный рак кожи. К нему могут приводить хронические язвы кожи и ожоговые рубцы другой этиологии (3).
Диагностика контактного дерматита и дифференциальный диагноз
 В рамках диагностики заболевания врачом аллергологом-иммунологом проводится тщательный сбор анамнеза и общий осмотр пациента.
В рамках диагностики заболевания врачом аллергологом-иммунологом проводится тщательный сбор анамнеза и общий осмотр пациента.
Это позволяет провести дифференциальную диагностику с другими воспалительными заболеваниями кожи, предположить причинный агент, а также оценить характер элементов сыпи в плане подбора их терапии.
Методом специальной диагностики и определения причинно-значимых контактных аллергенов являются патч-тесты (аппликационные тесты).
Суть данного метода заключается в нанесении антигена на кожу в стандартизованных концентрациях на повязке со связывающим веществом на кожу спины. При этом пациенту рекомендуется сохранять кожу сухой и прийти для повторной оценки теста через 3, 4 или 7 дней после первой аппликации.
При подозрении на фотоаллергический дерматит проводят фотопатч-тесты, которые включают аппликацию двух комплектов серий фотоаллергенов и других подозреваемых агентов на обе стороны верхней части спины. Одна из сторон облучается ультрафиолетовыми лучами через 1-2 дня после нанесения. Оценка теста проводится еще через 2 дня с последующей оценкой через 3 и 4 дня.
Разрабатываются для внедрения в клиническую практику методы лабораторной диагностики IV типа гиперчувствительности к контактным аллергенам с постановкой реакции антиген-специфической активации Т-лимфоцитов (2,8).
В некоторых случаях в совокупности с характерными для аллергического контактного дерматита реакциями IV типа могут отмечаться и реакции I типа. Такая ситуация наблюдается при контактной аллергии на латекс. Эти реакции подтверждаются при помощи прик-тестов, определения IgE-антител в крови и провокационных тестов с аппликацией на кожу аллергена на 20 минут. Однако последний вид диагностики опасен по причине возможности анафилактических реакций (2).
Дифференциальная диагностика помимо дифференциального диагноза между простым и аллергическим контактным дерматитом включает дифференциальный диагноз с атопическим дерматитом, себорейным дерматитом, псориазом, гриковыми поражениями кожи, лекарственной токсидермией, рожей (2, 3).
Лечение контактного дерматита
- элиминация провоцирующих факторов и аллергенов,
- предотвращение повторного контакта с аллергенами,
- использование топических глюкокортикостероидов на область поражения.
При неэффективности топических глюкокортикостероидов используются системные цитостатики и иммунодепрессанты, а также ПУВА терапия (облучение ультрафиолетом после предварительного приема лекарственных препаратов, активирующихся под воздейстивем ультрафиолетовых лучей) и системные глюкокортикостероиды.
Как вспомогательные средства, для лечения рецидивирующего хронического контактного дерматита кистей и экземы, как осложнения, используются пероралные ретиноиды.
При сенсибилизации к никелю может быть назначена диета с низким содержанием этого химического элемента с исключением перечня следующих продуктов:
Профилактика контактного дерматита 
Профилактикой простого контактного дерматита является адекватный уход за кожей с исключением ее раздражения и повреждения. При аллергическом контактном дерматите в рамках профилактики исключается повторный контакт с выявленным аллергеном.
Пациенту необходимо изучать состав применяемых косметических средств и средств личной гигиены, предметов одежды и прочих изделий, с которыми контактирует кожа, с заменой на альтернативные изделия, не содержащие выявленный аллерген в составе.

