Пиодермия у детей передается
Пиодермия у детей: симптомы и лечение
Кожа малышей нежная и чувствительная. Она больше подвержена негативному влиянию со стороны внешней среды, населенной патогенными микроорганизмами. В результате воздействия нестерильной микрофлоры на коже ребенка часто появляются различные раздражения и гнойнички. Особенно остро эта проблема касается новорожденных. Инфекционное заболевание, характеризующееся появлением на коже гнойничковых поражений, получило название пиодермии (на фото). О симптомах у детей и лечении заболевания подробно рассказано в нашей статье.
Что такое пиодермия?
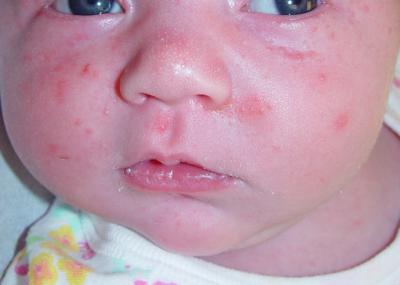
Под названием этого заболевания сосредоточен целый ряд гнойно-воспалительных процессов на коже, вызываемых болезнетворными микроорганизмами. К возбудителям пиодермии у детей (на фото выше можно увидеть заболевшего малыша) относятся бактерии стрептококка, стафилококка, кишечной палочки. Впрочем, в некоторых случаях пиодермия возникает вследствие несоблюдения элементарных гигиенических требований по уходу за ребенком. Из-за высокой чувствительности кожи заболевание чаще всего диагностируется у грудничков. На их долю приходится практически 50 % всех клинических случаев.
В самом начале заболевания на некоторых участках кожи ребенка появляются небольшие воспаления, которые в скором времени приобретают форму гнойничков. При легком течении пиодермии воспаления практически не доставляют крохе никакого дискомфорта. Но заболевание имеет тенденцию к быстрому прогрессированию, поэтому нуждается в грамотном и своевременном лечении.
Причины возникновения

Кожа новорожденных при определенных условиях становится благоприятной средой для размножения бактерий. У грудных детей иммунитет еще развит настолько слабо, что любые внешние раздражители могут спровоцировать распространение заболевания по всей площади кожных покровов. Причем происходит это стремительными темпами.
Основной причиной пиодермии у детей является несоблюдение гигиенического ухода за кожей малыша. Но существует и ряд других факторов, которые могут спровоцировать развитие этого заболевания:
- нарушение целостности кожи (раны, ссадины, порезы);
- негативное воздействие низких и высоких температур;
- близкий контакт с непосредственным носителем бактериальной инфекции;
- неправильное питание, авитаминоз, несбалансированный рацион;
- чрезмерно высокая влажность, а также сырость в помещении, где находится ребенок;
- аллергические реакции на возбудителя заболевания;
- снижение иммунитета;
- инфекционные заболевания в хронической форме;
- недостаточное количество сальных желез;
- сухость кожи.
Как передается пиодермия?
Выделяют группу детей, которые чаще других подвержены проявлению симптомов этого заболевания. К ним относятся:
- новорожденные;
- дети, посещающие дошкольные учреждения, где инфекция распространяется достаточно быстро;
- малыши из неблагополучных семей, где ребенку не обеспечивают полноценное питание и правильный гигиенический уход;
- дети любого возраста, проживающие в пыльных и сырых помещениях.
Пиодермия у детей — инфекционное заболевание. Его возбудителем является патогенная микрофлора, которая передается от больного человека к здоровому. Однако для заражения пиодермией необходимы определенные, неблагоприятные условия.
Классификация заболевания
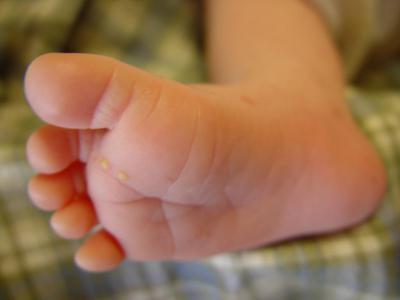
В зависимости от глубины и характера поражения кожи выделяют разные формы пиодермии у детей. Симптомы и лечение у каждого из представленных ниже заболеваний могут отличаться. Остановимся на формах пиодермии более детально:
- Пеленочный дерматит — проявляется в виде мелкой пузырьковой сыпи. При нарушении целостности покровов на этом месте появляются небольшие гнойнички.
- Фолликулы — образования узелкового типа, имеющие красно-синий цвет. При воздействии на них ребенок испытывает боль и дискомфорт. Со временем на узелках появляются гнойные головки, наполненные непрозрачным содержимым.
- Эпидемическая пузырчатка — тяжелое заболевание, при котором поражаются ладони и стопы ребенка. При нарушении целостности пузырьков на их месте возникают раны.
- Фурункул — гнойное воспаление кожи размером от мелкой горошины до грецкого ореха. Изначально проявляется в виде жжения, зуда и дискомфорта в глубине кожи. Затем на месте покраснения формируется гнойный стержень. Чаще всего его вскрывают оперативным путем, а оставшаяся язва со временем заживает.
- Карбункул — несколько фурункулов, объединенных в одно большое образование. При их вскрытии путем хирургического вмешательства выделяется большое количество гноя и формируется рана, после заживления которой остается рубец.
- Гидраденит — воспаление потовых желез в виде розовых пузырьков, заполненных гноем. Заболевание локализуется в области подмышек и в складках кожи.
- Перипорит — одна из форм пиодермии, которая развивается в результате повышенного потоотделения. Сыпь в виде мокнущих мелких высыпаний поражает кожные складки и быстро распространяется по всему телу, сливаясь друг с другом.
При обнаружении у ребенка симптомов пиодермии необходимо немедленно обратиться к врачу, чтобы вовремя начать лечение. На признаках заболевания остановимся более детально.
Симптомы пиодермии у детей

Диагностировать заболевание можно по следующим признакам:
- покраснение участка кожного покрова;
- боль и жжение в месте поражения;
- изменение рельефа, отечность;
- зуд и раздражение;
- гнойные образования на коже;
- ухудшение самочувствия.
Большинство симптомов пиодермии (на фото) у детей вызывают сильный дискомфорт. Кроме того, при неправильной обработке расчесанные раны могут стать новым источником распространения инфекции. В этом случае у ребенка может подняться температура, появиться слабость, раздражительность.
Очень сложно поддается лечению пиодермия волосистой части головы. Изначально заболевание проявляется в виде образования на коже гнойничков, в центре которых располагается стержень волоса. В результате воспаления луковиц возникает зуд и покраснение. Для качественной обработки пораженных участков волосы рекомендуется выстричь.
Возможные осложнения
Если терапия была назначена несвоевременно, пиодермия у детей может распространиться на новые участки кожи. Заболевание в большинстве случаев протекает достаточно тяжело и вызывает следующие осложнения:
- нарушение режима сна;
- потеря аппетита;
- отставание в физическом и умственном развитии крохи;
- обширная интоксикация;
- заражение крови.
Для предупреждения распространения инфекции проводятся лабораторные исследования гнойного отделяемого. Это позволит определить тип возбудителя и его чувствительность к антибактериальным препаратам. Дополнительно у ребенка берется кровь на анализ, показатели которого смогут подтвердить поставленный диагноз.
Традиционное лечение пиодермии у детей
После постановки диагноза врачом назначается комплексное лечение с учетом глубины и характера поражения. Для этого используются препараты, предназначенные для внутреннего и наружного применения. Лечение пиодермии у детей должно происходить строго под контролем врача.
Если существует риск обширного инфицирования организма, ребенку назначается прием препаратов внутрь:
- антибиотики («Ампициллин», «Линкомицин»);
- антигистаминные средства («Зодак», «Лоратадин»);
- сульфаниламидные препараты (при непереносимости антибиотиков);
- иммуномодуляторы.
Одновременно с приемом лекарств внутрь назначаются препараты для наружного применения:
- йод — для обработки пораженных участков;
- «Хлоргексидин» — для предотвращения распространения очага инфекции;
- антибактериальные мази;
- мазь Вишневского — при глубоких поражениях кожи в виде фурункулов и карбункулов;
- гормональные мази — при тяжелом течении заболевания.
Применение средств народной медицины

Отличных результатов можно добиться, если использовать народные средства при лечении пиодермии у детей. Фото одного из наиболее эффективных природных лекарей представлено выше. Средства народной медицины оказывают на пораженные участки кожи заживляющее, антибактериальное и антисептическое действие.
Высокую эффективность имеют:
- Компресс с соком алоэ. Для его приготовления свежий лист растения необходимо измельчить и соединить с небольшим количеством воды. Смочить полученным раствором кусочек ткани и приложить его к пораженному участку.
- Аппликации из тертого сырого картофеля. Приготовленную с помощью мелкой терки кашицу прикладывают на пузырьки и гнойнички.
- Настой из корня имбиря. Мелко натертый корень заливают стаканом кипятка. После того как раствор настоится, его процеживают, смачивают в нем мягкую ткань и прикладывают ее к коже ребенка.
Другие способы лечения заболевания
Для восстановления пораженных участков кожи при пиодермии у детей высокую эффективность имеют физиотерапевтические методы. В зависимости от сложности течения заболевания малышам и школьникам могут назначаться следующие процедуры:
- лечебные ванны на основе минеральных вод и сероводорода;
- лечение инфракрасными излучениями;
- УВЧ-терапия;
- кислородные ванны;
- магнитотерапия;
- УФ-терапия.
Если традиционные и нетрадиционные методы лечения являются неэффективными, при этом на теле ребенка постоянно появляются фурункулы и карбункулы, ему назначается оперативное вмешательство. Операция проводится под местным или общим наркозом. Для лечения оставшихся рубцов применяются специальные мази.
Особенности ухода за больным пиодермией

Чтобы повысить эффективность назначенного врачом лечения, необходимо соблюдать следующие требования:
- Проводить гигиенические процедуры дважды в день.
- Обязательно выполнять обработку пораженных участков.
- Выстричь волосы в том случае, если заболевание охватило волосяную часть тела. Это позволит качественнее обрабатывать поверхность кожи.
- Чаще подстригать ногти, следить за тем, чтобы малыш не расчесывал кожу.
Одной из особенностей пиодермии у детей является стремительное распространение инфекции с одного участка на другой. Чтобы этого не произошло, нужно строго соблюдать правила гигиены.
Профилактические мероприятия
Чтобы не допустить возникновения и распространения заболевания, следует принять ряд предотвращающих пиодермию мер:
- ежедневно проводить гигиенические процедуры;
- вовремя подстригать ногти;
- обеспечить полноценное и сбалансированное питание;
- гарантировать спокойный сон;
- заниматься укреплением иммунитета (солнечные ванны, ежедневные прогулки на свежем воздухе);
- создание благоприятных условий для роста и развития;
- своевременная обработка любых ссадин и ран на коже антисептическими средствами;
- ограничение контактов с другими детьми при обнаружении у них первых признаков заболевания;
- регулярная влажная уборка в помещении, где спит и играет ребенок;
- систематическая дезинфекция игрушек.
Важно помнить о том, что пиодермия — заразная болезнь. Для успешного ее лечения важно вовремя обнаружить первые симптомы и принять меры по их устранению. Если признаки пиодермии появляются слишком часто, рекомендуется обратиться за консультацией к иммунологу.
Пиодермия у детей , как как вылечить?
Моему ребенку 1 месяц, врачи поставили диагноз Пиодермия. Высыпания на личике, ушках. Можно ли вылечить это заболевание?
Пиодермию нужно срочно начинать лечить. Кроме препаратов, которые выписали вам врачи, Вашему младенцу необходим очень хороший уход, Вы должны тщательно относиться к кормлению младенца. Он должен получать все необходимые его возраст у витамины и полезные вещества.
Так как это очень частый вопрос, ниже информация со ссылками, которые должны помочь.
Пиодермия у детей
Пиодермия у детей чаще всего развивается из-за несоблюдения родителями гигиенического режима. То есть, родители не моют свои руки перед тем, как дотронуться до ребенка, плохо или редко моют ребенка, одежда ребенка плохо постирана и не проглажена, редко меняют его одежду. В редких случаях, также при несоблюдении правил гигиены, возможно заражение ребенка от родственников, у которых имеются очаги хронической инфекции – носители стафилококков, стрептококков, лица со сниженным иммунитетом (больные сахарным диабетом, алкоголизмом, старики, онкобольные).
Пиодермия у новорожденных
Пиодермия у новорожденных чаще всего возникает из-за внутрибольничного инфицирования, при нарушении правил ухода за ребенком и у ослабленных, недоношенных детей. Распространенная пиодермия у новорожденных называется буллезным импетиго, угрожает жизни и очень быстро прогрессирует, лечение проводится только в стационаре. На коже появляется красные высыпания, которые быстро переходят в гиперемию всей кожи, происходит отслойка эпидермиса с формированием больших пузырей и корок. При попадании инфекции в пупочную ранку развивается ее воспаление – омфалит, который может быстро перейти в пупочный сепсис. Симптомы омфалита: гной из пупочной ранки и неприятный запах, отек и покраснение краев ранки и кожи вокруг, повышение температуры тела, отказ от еды, беспокойство.
Лечение омфалита проводит только врач. В начальной стадии возможно местное применение медикаментов: промывание ранки раствором перекиси водорода, обработка бриллиантовой зеленью, раствором йода, раствор метиленового синего и различные местные антимикробные препараты.
Лечение пиодермии у детей заключается в применении антибиотиков широкого спектра действия, инфузионной терапии, иммуномодуляторов. На начальных стадиях пиодермии возможно лечение пиодермии местными средствами – растворы борной и салициловой кислот, сангвиритин, эвкалимин, томицид, циминаль и другие в виде растворов, примочек, под повязку.
Лечение пиодермии у взрослых
У взрослых лечение пиодермии также проводит врач. При легкой пиодермии применяются местные препараты (см. выше), при средней степени тяжести к местному лечению добавляются антибиотики широкого спектра действия и сульфаниламиды.
Для повышения сопротивляемости организма в лечении пиодермии используют иммуномодулирующий препарат Тимоген крем, который наносится на участки поражений, и Тимоген раствор для инъекций.
Предлагаем Вам ознакомиться публикацией на нашем сайте:
Пиодермия у детей
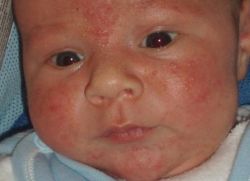
Серьезное отношение к гигиене ребенка – залог того, что многих проблем со здоровьем удастся избежать. Это касается и заболеваний кожи – дерматитов, имеющих большое количество разновидностей. Наиболее распространенными из них у детей (в особенности у новорожденных) является пиодермиты. Пиодермией называют гнойное поражение кожи. Она представляет собой группу заболеваний, которые вызываются гноеродными микроорганизмами при внедрении их в кожу. К возбудителям поражения кожи причисляют стафилококки, стрептококки, пневмококки, кишечные палочки, синегнойные палочки. Родителям важно знать о пиодермии, как передается она: это происходит при непосредственном контакте с больным и зараженными предметами.
Пиодермия у детей: причины
Основной причиной возникновения этого заболевания у детей является несоблюдение правил гигиены. В особенности это касается пиодермии у новорожденных, которая может появиться из-за длительного контакта кожи с мочой и калом, остатками засохшего молока или смеси, скапливания пота и пыли на теле, крапивницы и опрелостей. Гнойное поражение кожи может возникнуть и у малюток, чьи пупочные ранки плохо заживают. Дело в том, что защитные силы младенца несовершены, а его кожа очень тонкая и обладает хорошей впитываемостью. Из-за неблагоприятных факторов появляются микротравмы, через которые болезнетворные микробы легко проникают.
К другим причинам появления пиодермии относят:
- укусы насекомых;
- заболевания внутренних органов и нарушения нервной системы;
- иммунодефицит;
- недостаток белка в рационе;
- расчесы кожи из-за зуда (нейродермит).
Пиодермия у детей: симптомы
Заболевание начинается с появления покраснений на участках кожи ребенка. Со временем на их месте образуются пузырьки с гнойным содержимым. После того, как они лопнут, на месте пузырьков образуются корочки. В целом, симптоматика пиодермии зависит от ее вида. Так, при везикулопустулезе, появляющемся при потнице, бывают высыпания в виде пузырьков на туловище, коже головы, складках. При щелевидном импетиго гнойнички образуются в уголках рта (так называемые «заеды»), крыльях носа. Стрептококковое импетиго возникает из-за расчесов укусов насекомых, дерматитов, чесотки. При псевдофурункулезе высыпания выглядят как уплотнения, возможно повышение температуры. Пеленочный дерматит появляется из-за несоблюдения гигиены новорожденного, характерны высыпания на половых органах и ягодицах, язвочки. При трихофитии — пиодермии волосистой части головы – образуются гнойники на коже и фолликулах волос, возможны шелушения.
Пиодермия у детей: лечение
Терапия при пиодермии проводится наружно или системно – в зависимости от формы и вида заболевания. Однако важно придерживаться 3 правил:
- Не мочить пораженные участки кожи.
- Состричь волосы в местах высыпаний.
- Соблюдать гигиену ребенка.
При пиодермии у новорожденных лечение, наоборот, подразумевает регулярные ванны с добавлением марганцовки. Для обнаружения возбудителя сдается бактериологический посев. Если площадь высыпаний небольшая и гнойники слабо выражены, применяются наружно антибактериальные и противогрибковые мази (тридерм, диоксидин, ихтиоловая мазь, клотримазол), кремы, антисептические растворы (салициловая кислоты, марганцовка, зеленка).

При обширных высыпаниях и ухудшении самочувствия ребенка назначается антибактериальная терапия – эритромицин, макролид, тетрациклин, доксициклин и др.
Кроме того, для усиления иммунитета прописываются поливитамины.
Применяется при легкой форме пиодермии лечение народными средствами в виде компрессов с соками алое, картофеля, отварами тысячелистника, корня лопуха, мази из вазелина и измельченных листьев сельдерея.
Профилактика пиодермии состоит в соблюдении правил гигиены, полноценном питании, немедленной обработке микротравм кожи, а также в изоляции больных.

Пиодермия у детей. Как передается пиодермия у детей?
Появление на коже у ребенка небольших покраснений, на месте которых образуются гнойнички, может свидетельствовать о том, что малыш заболел пиодермией. Этот термин объединяет обширную группу дерматологических заболеваний бактериальной природы, сопровождающихся гнойными воспалительными процессами на кожных покровах. Пиодермия относится к наиболее часто встречающимся инфекционным кожным заболеваниям в детском возрасте, поэтому многие родители интересуются о том, как передается пиодермия у детей. Чтобы ответить на этот вопрос, необходимо знать, как проявляется пиодермия и по каким причинам данное заболевание возникает у детей. Зная, как передается пиодермия у детей, можно вовремя предотвратить развитие заболевания и провести необходимые профилактические мероприятия.
Почему у детей развивается пиодермия?
Чтобы ответить на вопрос о том, как передается пиодермия у детей, необходимо знать причины, вызывающие данное заболевание. Пиодермия возникает из-за повышенния активности патогенных микроорганизмов (стафилококков, стрептококков, синегнойной палочки) на кожных покровах ребенка. Большинство из возбудителей болезни в небольших количествах присутствуют на коже и в норме, поскольку являются представителями нормальной микрофлоры кожных покровов. Но при определенных условиях, патогенные микроорганизмы начинают активно размножаться, провоцируя развитие гнойно-воспалительных процессов. К таким факторам относятся:
- несоблюдение правил гигиены (это в большей степени относится к новорожденным детям), когда на коже ребенка продолжительное время находятся остатки молока, кала или мочи, при длительном контакте с мокрыми пеленками, появлении опрелостей и скапливании пота и пыли на теле, при неполном затягивании пупочных ранок;
- микротравмы кожи (царапины, укусы насекомых, ожоги);
- общее снижение иммунитета;
- нарушение обмена веществ;
- склонность к аллергическим реакциям;
- хронические заболевания;
- стрессы;
- несбалансированное питание;
- перегрев или переохлаждение.
Нередко пиодермия возникает как вторичная патология на фоне кожных заболеваний, сопровождающихся зудом, в результате чего патогенные бактерии попадают в ранки и микроссадины.
Зная причины возникновения пиодермии и то, как передается пиодермия у детей, можно вовремя обнаружить болезнь и предотвратить ее прогрессирование.
Как предается пиодермия у детей?
Передается пиодермия у детей при непосредственном контакте здорового ребенка с носителем инфекции, а также через зараженные игрушки, одежду, полотенца и другие предметы. Кроме этого, заболевание может передаваться ребенку от больных родственников, имеющих очаги хронической инфекции. В образовательных и детских учреждениях передача пиодермии у детей может принять эпидемический характер. Зная, как передается пиодермия у детей, можно избежать массового заражения, вовремя изолировав от коллектива ребенка, у которого диагностировано данное заболевание, и исключив контакты остальных детей с его вещами.
Симптомы пиодермии у детей.
Заболевание начинается с появления на кожных покровах покраснений. Через некоторое время появляются одиночные, а затем множественные гнойные пузырьки. Гнойнички со временем лопаются, оставляя после себя язвочки. В том случае, если пиодермия вызвана стафилококковой инфекцией, на месте гнойников остаются рубцы. Гнойные высыпания могут появиться на любом участке кожи, где имеются волосяные фолликулы. Пиодермия сопровождается зудом, и дети, расчесывая гнойнички, провоцируют распространение инфекции по всему телу.
У детей пиодермию чаще всего вызывают стрептококки. Наиболее часто в этом случае встречаются следующие виды пиодермии:
- пеленочный дерматит, характеризующийся появлением синюшно-красных бугорков, внутри которых имеется небольшое количество гноя;
- сухой лишай, проявляющийся возникновением светло-розовых шелушащихся пятен (чаще всего на лице);
- стрептококковое импетиго – форма пиодермии, при которой на коже образуются плоские гнойники, после прорыва которых появляются желтые корочки, оставляющие на своем месте воспаленные участки кожи.
Лечение пиодермии у детей.
Лечить пиодермию у детей необходимо только под контролем врача. При легкой степени поражения кожи назначается местная терапия, включающая обработку кожи антисептическими мазями и растворами (бриллиантовый зеленый, раствор йода, мазь Вишнеского). При тяжелом протекании болезни назначают антибактериальные препараты и иммуностимуляторы.
Календарь мероприятий

В огромном разнообразии дерматитов особое место занимают пиодермии, которые наиболее часто встречаются у детей первого года жизни, ведь защитные силы организма таких малышей еще не сформированы, а кожа очень тонкая, нежная и обладает повышенной проницаемостью.
Пиодермия – это гнойно-воспалительный процесс на коже, вызываемый болезнетворными бактериями (стафилококками и стрептококками). По мнению врачей, пиодермия у детей, во многих случаях является следствием недостаточного или неграмотного ухода. Особенно часто патология встречается у новорожденных детей, где на долю пиодермии приходится 50 % от всех воспалительных поражений кожного покрова.
Ежегодно в Тюменский областной кожно-венерологический диспансер обращается более 500 пациентов с пиодермией, из них от 50 до 70% составляют дети до 7 лет.
Среди детей старшего возраста пиодермия тоже не редкость. Медики связывают это с присутствием патогенных организмов в среде, которая нас окружает, возбудители находятся в воздухе пыльных помещений, оседают на одежду и кожу человека и при любых благоприятных условиях проникают в организм и начинают свою разрушительную деятельность. Давайте выясним, какие факторы провоцируют развитие пиодермии, и узнаем все о характерных проявлениях болезни и методах лечения.
Главной причиной возникновения пиодермий является несоблюдение гигиенических правил: бактерии могут легко проникнуть в ранку или расчес от комариного укуса, через любое повреждение кожного покрова.
У новорожденных детей кожа тонкая, нежная и обладает щелочной реакцией, благоприятной для размножения микроорганизмов. Иммунитет у младенцев еще слаб, кожа плохо приспособлена к перепадам температуры и чувствительна к воздействию внешних раздражителей. Функции потовых желез не отлажены, и они могут легко стать входными воротами для любых инфекций. К тому же кожа младенца легко травмируется и через опрелости и ранки патогенная микрофлора проникает в организм.
У детей постарше, факторами, провоцирующими проявления пиодермии, являются:
— переохлаждение или перегревание организма
— нарушение обмена веществ
— заболевания пищеварительной системы
— авитаминоз, несбалансированное питание
— несоблюдение правил личной гигиены
— физическое переутомление, стрессы
— склонность к аллергическим реакциям
Существенную роль в возникновении гнойно-воспалительного поражения кожи играют и внешние факторы: переохлаждение или перегревание кожного покрова, повышенное потоотделение, использование в быту различных химических средств, мелкие травмы кожи – все это может создавать благоприятные условия для возникновения пиодермии.
Пиодермия может возникнуть у ребенка любого возраста, так как воспаление кожи с образованием гнойничков и засохших корочек начинается с проникновения внутрь стафилококковой или стрептококковой инфекции.
Все виды пиодермии чрезвычайно заразны, и передача инфекции возможна как от человека к человеку, так и через предметы гигиены и личного пользования: белье, посуду, личные туалетные принадлежности. Поэтому в детских учреждениях, где выявлен случай этой болезни, объявляется карантин.
Симптомы и признаки
При любом виде пиодермии симптоматика будет сходной в одном: образование на коже гнойничков, которые самопроизвольно вскрываются, образуя рыхлые корочки. По мере подсыхания корочки отпадают, оставляя розовое или синюшнее пятно, приобретающее со временем нормальную окраску.
Вне зависимости от вида бактериальной флоры и места расположения, пиодермия практически всегда сопровождается:
— покраснением и отечностью пораженных участков кожи;
— образованием разных размеров пузырьков, наполненных желтоватой гнойной
— образованием мокнущих корочек;
— тенденцией к распространению по здоровым участкам кожи;
— иногда кожным зудом.
Течение пиодермии у детей младшего возраста при отсутствии лечения может привести к тяжелым осложнениям. Обширные поражения кожи приводят к общей интоксикации организма, провоцируют задержку развития, болезненные ощущения, слабость, потерю аппетита, лихорадочные состояния.
Ребенок становится беспокойным, плохо спит, часто плачет. Эрозивные поражения кожи увеличивают риск присоединения вторичных инфекций и грозят заражением крови. Ребенок стремится расчесать зудящие высыпания, что ведет к дальнейшему распространению инфекции и обширным поражениям кожного покрова.
Основные места локализации
Наиболее часто детская пиодермия распространяется по следующим участкам кожи:
— Лицо – чаще всего располагается возле рта, так как ребенок часто пробует на вкус любые предметы, сосет палец, или просто трет подбородок. Грязные руки и повышенное слюноотделение являются идеальными условиями для проникновения бактерий в трещины кожи. Участки возле губ, подбородок и щеки – это основные места для пиодермии. Гораздо реже корочки располагаются на лбу и возле глаз.
— Руки – тоже являются зоной риска из-за многочисленных ранок, через которые проникают бактерии.
— У младенцев пиодермия чаще всего поражает складки кожи, ягодицы, спину.
Редко пиодермия локализуется на животе, бедрах и ступнях, волосистой части головы, шее.
Чтобы прервать воспалительный процесс и избежать осложнений, необходимо своевременно обратиться к врачу, пройти полный курс лечения, а также ни в коем случае нельзя самостоятельно удалять гнойничковые образования и заниматься самолечением.
Лечение заболевания обязательно должно проходить под наблюдением врача, который определит вид заболевания, назначит необходимые анализы для выявления возбудителя и определения его устойчивости к медицинским препаратам, после чего будет назначено адекватная терапия.
Рекомендации по профилактике
Гнойничковая инфекция у малыша появляется только при нарушении гигиенических правил, поэтому меры профилактики позволяют полностью защитить ребенка от пиодермии.
Важнейшей профилактической мерой у грудных детей служит тщательный контроль состояния кожи ребенка, ежедневные купания и обработки пупочной ранки, опрелостей рекомендованными педиатром средствами.
Родители должны следить за тем, чтобы младенец был всегда сухим, вовремя менять ему пеленки и подгузники, протирать участки кожи с опрелостями или потничкой.
В обязательном порядке поддерживается чистота помещения, в котором находится ребенок, включая регулярные дезинфицирующие обработки поверхностей, удаление пыли, загрязнений.
Детям постарше все повреждения кожи сразу же обрабатывать перекисью водорода, раствором фукорцина или бриллиантовой зелени, только так можно предотвратить проникновение в ранку бактерий.
В случае заражения члена семьи необходимо полностью изолировать его от контактов со здоровыми людьми, особенно детьми.
Соблюдение простых правил гигиены позволит предотвратить возникновение пиодермии у детей, а своевременное обнаружение начала заболевания и вовремя начатое лечение послужит залогом того, что болезнь не примет тяжелые формы.
Стрептодермия: причины, симптомы, лечение
Стрептодермия является одним из видов пиодермии, представляет собой гнойное поражение поверхности кожи. Возбудитель заболевания – стрептококк. Инфекция проявляется в виде пузырьков разного размера.
Как передается стрептодермия у детей и взрослых

Основная категория пациентов – дети. Это объясняется высокой заразностью заболевания и тесным общением детей (сад, школа). У взрослых вспышки инфекции тоже возникают в тесных коллективах (пр. тюрьма, воинская часть). Инфекция передается контактно-бытовым путем, например, при тактильной связи, через личные вещи, постельное белье.
Заболевание может протекать в острой и хронической форме. По глубине поражения его классифицируют на поверхностное (стрептококковое импетиго), язвенное или глубокое, сухое (обыкновенная эктима). Отдельным подвидом заболевания является интертригинозная форма, когда сыпь поражает кожные складки и валики.
Причины проникновения патогенных микроорганизмов
Высыпания провоцирует бета-гемолитический стрептококк группы А, поражающий поврежденные поверхности кожных покровов.

- Нарушение целостности кожи – ссадины, трещины, укусы насекомых, заеды в уголках рта и пр.;
- Нарушение гигиены (расчесывание ссадин грязными руками);
- Стрессы;
- Ослабление иммунитета;
- Патологии эндокринной системы;
- Хронические болезни кожи (дерматиты, педикулез, псориаз);
- Дефицит витаминов;
- Слишком частые или, наоборот, редкие водные процедуры. К примеру, частый прием ванны смывает защитную пленку, а в противоположном случае отмершие клетки эпидермиса не удаляются, как и условно-патогенные микроорганизмы;
- Интоксикация;
- Нарушения кровообращения (пр. варикоз);
- Обморожение, ожоги.
Симптомы стрептодермии
Очень часто случается так, что взрослые заражаются от больных детей, но у малышей болезнь протекает намного тяжелее. Обычно температура тела повышается до 39°С, возникают признаки общей интоксикации организма, увеличиваются регионарные лимфатические узлы. Инкубационный период длится около 10 дней.
Симптомы поверхностной формы

После инкубационного периода стрептококковое поражение проявляется в виде круглых красных пятен на коже, особенно в тех местах, где она нежная и тонкая, например, на лице. Спустя несколько суток пятна превращаются в пузырьки (фликтены), наполненные мутной жидкостью.
Пузырьки достаточно быстро увеличиваются в размерах, затем лопаются, в результате чего образуется сухая желто-коричневая корочка. В этот период больному досаждает сильный зуд, он расчесывает корочки, что ведет к распространению воспалительного процесса на здоровые ткани. После отторжения корочек кожа восстанавливается, косметических дефектов не остается.
Сухая стрептодермия у детей и взрослых
Этот подвид заболевания чаще встречается у представителей мужского пола. Проявляется он белыми или розовыми пятнами овальной формы. Пятна покрываются струпьями. Сначала они появляются на лице (рот, нос, щеки, подбородок), ушах, затем очень быстро распространяются по другим участкам тела (в основном конечностях).
Сухая форма заболевания является глубокой, потому что изъявляется ростковый слой кожи, а после заживления остаются рубцы. После выздоровления пораженные участки не подвергаются пигментации, не покрываются загаром под действием солнца, но спустя некоторое время это явление тоже проходит.
Стрептококковые заеды (щелевидное импетиго, ангулярный стоматит)

Много взрослых людей страдает от трещинок в уголках рта. Обычно кожа становится сухой и трескает при дефиците витаминов группы В. Вследствие этого образуются микротрещины, куда и проникают стрептококки.
На первой стадии этого процесса возникает обычное покраснение, затем образуются гнойные валики, которые в дальнейшем покрываются коричнево-желтыми корочками. Наблюдается болезненность при открывании рта, а также интенсивное слюнотечение и зуд. Заболевание может поразить крылья носа и наружные уголки глаз.
Стрептодермия кожных валиков (поверхностный панариций)
Эта форма болезни, как правило, диагностируется у тех, кто любит грызть ногти. Фликтены возникают в зоне ногтевых валиков, потом они вскрываются, а на их месте образуется подковообразная эрозия.
Стрептококковая опрелость
Как правило, страдают этой формой болезни груднички. Инфекция поражает кожные складки, что проявляется мелкими пузырьками, которые имеют тенденцию сливаться между собой. После естественного вскрытия формируются мокнущие поверхности. Если у малыша снижен иммунитет или лечение назначено несвоевременно, болезнь приобретает хроническое течение, которое плохо поддается терапии.
Диагностика стрептококкового поражения кожи

Очень важно отличить стрептодермию от аллергической реакции (крапивницы), экземы, атопического дерматита, отрубевидного лишая и, собственно, стафилококковой пиодермии. После дифференциальной диагностики ставят заключение на основании анамнестических данных (вспышка заболевания в коллективе, контакт с больным) и визуального осмотра (наличие пузырьков и корочек).
Что касается лабораторных методов диагностики, то назначают микроскопию мазков с пораженных участков, а также посев корочек на питательные среды. Лабораторные исследования нужно провести до лечения антибиотиками.
Чем и как лечить стрептодермию
Поставить диагноз и выбрать метод терапии должен врач-дерматолог. В обязательно порядке больной, особенно ребенок, должен соблюдать гипоаллергенную диету, которая заключается в исключении из меню сладкого, жирного и острого.

Во время лечения запрещены водные процедуры (душ, ванна), чтобы исключить распространение заболевания. Здоровые ткани рекомендуется протирать отваром череды, ромашки.
Лечение стрептодермии предполагает накладывание повязок с антибактериальными мазями: тетрациклиновой, левомицетиновой, эритромициновой, фицидином, физидермом. Симптомы инфекции исчезают спустя 7-14 дней с начала терапии.
Нельзя носить одежду из синтетических тканей и шерсти, потому что такие изделия усиливают потоотделение, чем способствуют распространению очагов инфекции.
В условиях стационара пузыри прокалывают стерильной иглой. После их опорожнения поврежденные участки кожи подвергаются обработке такими препаратами, как анилиновые красители два раза в сутки.
Чтобы не допустить разрастания патологических очагов, участки здоровых тканей вокруг них обрабатывают салициловым или борным спиртом. При наличии мокнущих поверхностей необходима их обработка нитратом серебра или резорцином. Это делается для скорейшего высыхания и отторжения. Заеды и поражения на лице тоже подлежат обработке азотнокислым серебром.

Не исключается лечение антибактериальными препаратами при тяжелом течении стрептодермии у детей и взрослых. Системный прием антибиотиков назначают на срок 5-7 дней. Это может быть тетрациклин, левомицетин, амоксиклав.
Чтобы купировать зуд, необходимо принимать десенсибилизирующие препараты, например, супрастин, телфаст, кларитин. Также необходима иммуностимулирующая (аутогемотерапия, пирогенал, иммунал) и витаминотерапия (группа В, А, С, Р).
Если у больного высокая температура, ее сбивают жаропонижающими средствами (пр. парацетамол). Стоит отметить, что лечить заболевание можно народными средствами – делать повязки с настоями чеснока, лука, тысячелистника, репейника.
Осложнения
Как правило, симптомы заболевания исчезают уже через неделю, но если у человека по какой-либо причине снижена иммунная защита или имеются хронические патологии, то высока вероятность развития осложнений:
- перехода заболевания в хроническую форму;
- каплевидного псориаза;
- микробной экземы;
- скарлатины;
- гломерулонефрита;
- миокардита;
- ревматизма;
- флегмоны и фурункулов;
- септицемии – заражение крови стрептококками.
Прогноз в большинстве случаев заболевания благоприятный. После глубокого поражения могут остаться косметические дефекты в виде шрамов.
