Этапы ветряной сыпи
Ветряная оспа
Центр дерматологии информирует: ветряная оспа, варицелла, ветрянка
Определение ветряной оспы (варицеллы), ветрянки
 Ветряная оспа (варицелла) представляет собой острое инфекционное заболевание, возбудителем которого является вирус варицелла-зостер. Данный вирус вызывает у человека два различных заболевания:
Ветряная оспа (варицелла) представляет собой острое инфекционное заболевание, возбудителем которого является вирус варицелла-зостер. Данный вирус вызывает у человека два различных заболевания:
- ветряная оспа (варицелла), называемая также ветрянкой — первичная инфекция
- опоясывающий лишай (герпес зостер) — вторичная инфекция
Ветряная оспа (варицелла) является одним из наиболее распространенных заболеваний детского возраста.
Заболевание характеризуется зудящими высыпаниями на коже в виде красных пятен, повышенной температурой тела, головными болями, ломотой в теле и слабостью. В 2004 году была введена вакцина для профилактики ветряной оспы, ваш лечащий врач дерматолог предоставит Вам необходимую информацию по этому поводу.
Как правило, у детей ветряная оспа (варицелла) протекает безобидно, однако во время беременности вирус ветрянки представляет опасность для развивающегося плода. Вирус ветряной оспы передаётся воздушно-капельным или контактным путем. Капельки слюны больного человека при кашле, чихании или разговоре с потоками воздуха могут распространяться на расстояние нескольких метров и заразить находящихся вблизи людей. Вирусы выживают при комнатной температуре не более 10 минут. Ветряная оспа (варицелла) может передаваться также при прямом контакте с содержимым пузырьков, которые возникают на коже во время заболевания.
Инкубационный период составляет, как правило, 14-16 дней, реже 8-28 дней. После перенесенной ветряной оспы вирус не исчезает полностью из тела, а «оседает» в ганглиозных клетках и нервных узлах. При определённых обстоятельствах он снова может перейти в активную фазу и стать причиной появления опоясывающего лишая (герпеса зостер). В Германии врачи дерматологи обнаруживают опоясывающий лишай (герпес зостер) у каждого пятого человека старшего возраста. Обычно он появляется у людей старшего возраста и проявляется в виде высыпаний на определённых участках тела. Пациенты, страдающие опоясывающим лишаем (герпесом зостер) считаются заразными до заживления и образовании корок на пузырьках, поэтому врачи рекомендуют по возможности в этот период избегать контакта с другими людьми.
Переболев ветряной оспой (варицеллой) однажды, у человека вырабатывается стойкий иммунитет на всю жизнь. Лишь в очень редких случаях врач дерматолог диагностурует заболевание во второй раз. Обычно в тех случаях, когда ветрянка была перенесена больным в очень раннем возрасте или заболевание протекало в легкой форме.
Синонимы и похожие термины
Синонимы: ветрянка, варицелла
Термины на англ. яз.: chickenpox, varicella
Описание ветряной оспы (варицеллы), ветрянки
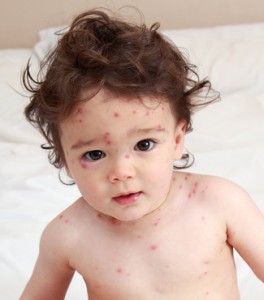
 Врач дерматолог распознают ветряную оспу (варицеллу) по типичным кожным высыпаниям красного цвета и ззуду. Чаще всего красные пятна возникают в несколько этапов. У некоторых больных могут появиться только несколько пятен, в то время как другие бывают усыпаны ими с головы до ног.
Врач дерматолог распознают ветряную оспу (варицеллу) по типичным кожным высыпаниям красного цвета и ззуду. Чаще всего красные пятна возникают в несколько этапов. У некоторых больных могут появиться только несколько пятен, в то время как другие бывают усыпаны ими с головы до ног.
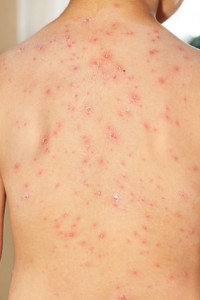
На теле образуются пузырьки, наполненные прозрачной жидкостью, которая очень заразна, поскольку содержит живые вирусы. Через какое-то время пузырьки лопаются и на них образуется корочка. Чаще всего сыпь бывает на животе, спине и лице, однако высыпания могут появиться и на ногах, руках, иногда на слизистой носа и рта, а также в области ануса и гениталей.
Как правило, ветряная оспа (варицелла) продолжается от двух до трёх недель, до тех пор пока на пузырьках не образуется корочка. Заболевание протекает обычно безобидно, в то время как у грудных детей и людей более старшего возраста могут возникнуть такие осложнения, как воспаление оболочек головного мозга, лёгких, печени, расстройство желудочно-кишечного тракта. В очень редких случаях возможен смертельный исход. Особому риску подвержены пациенты с дисфункцией иммунной системы.
Большую опасность ветряная оспа (варицелла) представляет во время беременности в случае, если у женщины нет антител к этому заболеванию, что в свою очередь, встречается довольно редко — у трёх беременных из сотни. Беременным женщинам, имевшим контакт с лицами, зараженными ветряной оспой (варицеллой), следует обязательно обратиться к врачу дерматологу и при возможности внутривенно ввести антитела против вируса (иммунопрофилактика), т.к. ветряная оспа может передаваться от беременной женщины ребенку через плаценту, что случается в 25 процентах всех случаев. Процент развития тяжелых поражений плода при ветрянке составляет 1-2 процента.
Особенно опасным считается заражение беременной женщины ветряной оспой (варицеллой) между 8 и 20 неделями беременности. В этот период формируются конечности и органы ребенка. Заражение плода может привести к неправильному развитию, вызывая уродства, в особо тяжелом случае к выкидышу.
Заражение матери вирусом ветрянки (варицеллы) незадолго до или после рождения ребенка может стать серьёзным поводом для беспокойств, так как в этом случае материнские защитные антитела не передадутся плоду и соответственно новорожденный не будет располагать достаточным иммунитетом. Ветряная оспа (варицелла) представляет повышенный риск для крохи, примерно 30 процентов малышей в случае инфицирования умирают от данной инфекции. По этой причине дерматологи советуют вводить новорожденному антитела против вируса вырицеллы-зостер (иммунопрофилактика).
Согласно закону о защите населения от инфекционных заболеваний все случаи заражения ветряной оспой (варицеллой) должны быть официально зарегистрированы. Детям, больным ветрянкой, не разрешается посещать детские дошкольные и образовательные учреждения. В случае подозрения на инфицирование ребенка ветряной оспой (варицеллой) необходимо проинформировать воспитателей детского сада и сотрудников дошкольного учреждения или школы о заболевании.
Причины возникновения ветряной оспы (варицеллы), ветрянки
Возбудителем заболевания являются вирусы варицеллы-зостер, которые легко передаются от человека к человеку. Они распространяются воздушно-капельным путём при чихании, кашле и разговоре или же при прямом контактае с содержимым пузырьков. Больной ветрянкой является заразным ещё за два дня до появления сыпи на коже. Как только пузырьки покрываются корочкой и засыхают, опасность заражения инфекцией исчезает. Ветряная оспа (варицелла), называемая также ветрянкой, считается доброкачественным заболеванием, которое достаточно легко поддаётся лечению.
Что вы можете предпринять при ветряной оспе, ветрянке?
Оказывают положительное воздействие и помогают снизить зуд охлаждающие компрессы. Ваш лечащий врач дерматолог пропишет Вам жаропонижающие препараты, а также лосьоны, присыпки или гели против зуда. Родителям заболевшего ребёнка необходимо следить, чтобы ребенок не расчесывал пузырьки и корочки во избежание их воспаления. В случае осложнения есть вероятность развития тяжелых кожных инфекций, которые могут привести к заражению крови (сепсису). Врачи советуют коротко стричь ногти у детей или надевать им на руки тонкие хлопчатобумажные варежки. Эти простые меры предотвратят появление на коже рубцов от расчесывания пузырьковой сыпи.
Больным ветряной оспой (варицеллой) следует избегать контакта со здоровыми людьми, не имеющими иммунитета против заболевания, и по возможности, придерживаться постельного режима.
Помощь специалистов
В зависимости от симптоматики помимо консультации Вашего лечащего врача может последовать подробная диагностика у различных специалистов. К ним относятся:
Что ожидает Вас на приеме у Вашего лечащего врача инфектолога?
Прежде чем врач инфектолог или педиатр начнет обследования, он начнет с беседы (анамнез) относительно Ваших актуальных жалоб. Помимо этого он также опросит Вас по поводу прошедших жалоб, как и наличия возможных заболеваний.
Следующие вопросы могут Вас ожидать:
- Как давно проявились симптомы?
- Не могли бы Вы точнее описать симптомы и локализовать их?
- Заметили ли Вы какие-либо изменения в процессе симптоматики?
- Испытываете ли Вы дополнительные симптомы как одышка, боли в области груди, головокружение?
- Испытывали ли Вы уже подобное? Выступали ли похожие симптомы в семье?
- Имеются ли на данный момент какие-либо заболевания или наследственная предрасположенность к болезни и находитесь ли Вы в связи с этим на лечении?
- Принимаете ли Вы на данный момент лекарственные препараты?
- Страдаете ли Вы аллергией?
- Часто ли Вы пребываете в состоянии стресса в быту?
Какие лекарственные препараты Вы принимаете регулярно?
Врачу инфектологу или педиатру необходим обзор лекарственных препаратов, которые Вы регулярно принимаете. Пожалуйста, подготовьте план медикаментов, которые Вы принимаете, в виде таблицы до первого приема у лечащего врача. Образец подобной таблицы Вы найдете по ссылке: Схема приема лекарств.
Обследования (диагностика), проводимые врачом инфектологом
Исходя из характеристики симптомов, выявленных в процессе анамнеза, и Вашего актуального состояния врач инфектолог или педиатр могут прибегнуть к следующим обследованиям:
- обследование пораженных кожных покровов
- лабораторное обследование крови
- ELISA — тест (на выявление вируса)
- ПЦР-тест (на выявление вируса)
Лечение (терапия)
При ветряной оспе (варицелле), называемой также ветрянкой, врачи дерматологи занимаются лишь лечением симптомов. Купание, тщательный уход за поврежденными участками кожи, а также приём препаратов, снижающих зуд, оказывают положительное успокаивающее действие на кожные покровы. Антибиотики не действуют на вирусные инфекции, поэтому нецелесообразно их использовать при лечении заболеваний, вызванных вирусами. Дерматологи назначают антибиотики только при лечении воспалений, возбудительями которых являются бактерии. При опоясывающем лишае (герпес зостер) лечащий врач дерматолог выписывает антивирусные препараты.
Профилактика
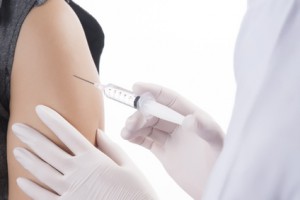 Постоянно действующий комитет Германии по вопросам иммунизации рекомендует обязательно проводить вакцинацию против ветряной оспы (варицеллы). У детей прививка осуществляется в два этапа. Первая вакцинацию ребенка проходит в возрасте 11-14 месяцев, вторую — в возрасте 15-23 месяцев.
Постоянно действующий комитет Германии по вопросам иммунизации рекомендует обязательно проводить вакцинацию против ветряной оспы (варицеллы). У детей прививка осуществляется в два этапа. Первая вакцинацию ребенка проходит в возрасте 11-14 месяцев, вторую — в возрасте 15-23 месяцев.
Дети и подростки, не переболевшие ветрянкой оспой (варицеллой) и не имеющие иммунитета к вирусу заболевания, должны обязательно обратиться к врачу и получить соответствующую дозу вакцины, т.к. ветрянка во взрослом возрасте может вызвать серьёзные осложнения.
Женщинам, планирующим беременность, врачи настоятельно советуют сделать прививку против ветряной оспы (варицеллы). Для лиц старше 50 лет предлагается вакцинация против опоясывающего лишая (герпес зостер). Ваш лечащий врач дерматолог проконсультирует Вас о пользе и возможных осложнениях вакцинации.
Ветряная оспа (варицелла), как правило, протекает доброкачественно и не вызывает каких-либо осложнений. Однако следует обратить внимание на то, что расчесывание и царапанье пузырьков может привести к образованию рубцов на коже.
Ветряная оспа, что нужно знать о вирусе
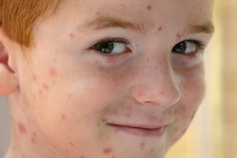 Ветряная оспа – острое инфекционное заболевание, вызываемое вирусом из семейства варицелла-зостер (относится к семейству герпес-вирусов- Herpesviridae), передающееся воздушно-капельным путем. Заболевание характеризуется лихорадкой, умеренно выраженной интоксикацией, распространенной везикулезной (пузырьковой) сыпью и доброкачественным течением. Ветряная оспа имеет повсеместное распространение. Заболевание характерно для зон умеренного и тропического климата.
Ветряная оспа – острое инфекционное заболевание, вызываемое вирусом из семейства варицелла-зостер (относится к семейству герпес-вирусов- Herpesviridae), передающееся воздушно-капельным путем. Заболевание характеризуется лихорадкой, умеренно выраженной интоксикацией, распространенной везикулезной (пузырьковой) сыпью и доброкачественным течением. Ветряная оспа имеет повсеместное распространение. Заболевание характерно для зон умеренного и тропического климата.
В зоне умеренного климата ветряная оспа встречается в 90% случаев преимущественно у детей до 12 лет и в холодное время года. У детей ветрянка протекает достаточно благоприятно и в большинстве случаев заканчивается полным выздоровлением. В отличие от детей, ветряная оспа у взрослых протекает значительно тяжелее и считается очень серьезным заболеванием, особенно если она развивается у женщин на фоне беременности. Ветряная оспа у лиц с ослабленной иммунной системой протекает в тяжелой форме, способствует развитию осложнений, вторичному инфицированию, обострению хронических заболеваний.
В течение ветряной оспы выделяют 4 периода: инкубационный, период продромальных явлений, период высыпаний и выздоровления. Инкубационный период при ветряной оспе в среднем составляет 14–21 день. Продромальные явления наблюдаются не всегда. После попадания в организм, вирус внедряется и накапливается в клетках эпителия, и в последующем попадает в лимфоузлы и в общий кровоток. Высыпания при ветряной оспе могут образовываться как на коже, так и на слизистых оболочках, где достаточно быстро везикулы прогрессируют в эрозии. При типичной форме общие симптомы выражены незначительно, температура бывает кратковременной и не превышает 38 градусов. Общая продолжительность высыпания при типичной форме не превышает 7 дней. Осложнения встречаются редко. Тяжесть ветряной оспы определяется по выраженности общей симптоматики и обширности кожных поражений. Следует отметить, что встречаются и атипичные формы течения заболевания, одной из них-редкой, но тяжело протекающей и имеющей неблагоприятный прогноз, является диссеминированная форма, при которой наряду с кожными покровами, поражаются и внутренние органы.
Опоясывающий лишай или герпес – это вирусное заболевание кожи. Основными проявлениями которого являются высыпания на коже, сопровождающиеся сильным болевым синдромом. Существует мнение, что ветряная оспа и опоясывающий лишай у человека – это две стадии одного и того же заболевания. Только симптомы ветрянки развиваются при первом проникновении вируса в организм, а герпес поражает кожу при последующих рецидивах вируса. При любых неблагоприятных факторах, например связанных с нарушением иммунитета, вирус вновь может активизироваться, и данное заболевание проявит себя как опоясывающий лишай. Заболеть опоясывающим лишаем можно после сильного переохлаждения, тяжелого неврологического или инфекционного заболевания, психологического стресса, физического переутомления.
Профилактика ветряной оспы заключается в предупреждении заноса инфекции в организованные детские коллективы, для чего при выявлении случаев заболевания производятся карантинные мероприятия. Также применяют вакцинацию. В качестве вакцины используют Варилрикс (Бельгия) и Окавакс (Япония).
В качестве терапии наиболее эффективными являются ациклические нуклеозиды, например, у детей ацикловир, взрослым рекомендуют валацикловир. В комплексной терапии также могут назначаться препараты из группы рекомбинантных интерферонов, например суппозитории Виферона.
Ветрянка: уйди, противная!
Заражение ветрянкой, признаки ветрянки, карантин
Пожалуй, нет более противного детского заболевания, чем ветрянка — и чешется (а нельзя), и температура, и лихорадка. Ничего не хочется, все раздражает и настроение от этого вре-е-едное. А потом, когда это все отходит, еще несколько дней ходить с зелеными пятнышками на лице. Ну, и кому такое понравится? Даже самый отчаянный лодырь, который школу ненавидит, предпочтет контрольную по математике ветрянке.
И как бы не хотелось сказать — зачем мучиться маленьким, лучше переболеть взрослым — это далеко не так. Ветрянка относится к «детским» болезням — а их крайне тяжело переносят взрослые.
Что такое эта «ветрянка»?
Полное название куда страшнее — ветряная оспа (Варицелла Зостер). Болезнь ветрянка известна с древности, ее описал еще Авиценна. Русское название ветрянки — следствие невежества. Люди не понимали механизма заражения ветрянкой и считали, что ее может «приносить ветром». Название же «ветряная оспа» получилось по внешнему подобию: кожная сыпь при ветрянке слегка напоминает оспины. Разве что такая же заразная. Возбудитель — вирус группы герпеса (идентичен возбудителю опоясывающего герпеса — herpes zoster). Вирус летуч, во внешней среде неустойчив, для животных не патогенен.
Как заражаются ветрянкой?
Конечно же, от больного — он заразен за 1-2 дня до начала заболевания, а также в период появления сыпи. Заражение происходит воздушно-капельным путем (редко от матери — плоду). Восприимчивость к ветряной оспе высокая. Чаще болеют дети до 10 лет. Наибольшая заболеваемость приходится на осенне-зимний период. После перенесенной ветряной оспы остается стойкий иммунитет.
Как все начинается?
Инкубационный период у ветрянки длится от 10 до 23 дней, на этом этапе болезнь ничем себя не выдает. А потом у больного резко повышается температура (до 39,0 — 39,5 градусов), появляется озноб, болит голова и пропадает аппетит. Ну, и, разумеется, появляется сыпь. Она начинается с небольших высыпаний на лице и коже, а затем в течение буквально нескольких часов расходится по всему телу, причем не только по коже, но и по слизистым оболочкам и под волосами. Поначалу сыпь распространяется просто в виде маленьких пятнышек розового цвета и округлых очертаний, с четкими контурами. Затем они начинают слегка выдаваться над поверхностью кожи, после чего на них образуются везикулы (так называются довольно большие пузырьки, «глянцевые» на вид, окруженные узким красно-розовым контуром и наполненные прозрачной жидкостью). Новые высыпания постоянно появляются между старыми, так что на теле буквально вообще не остается здоровой кожи. При ветрянке высыпания идут «волнами», и поэтому разные стадии сыпи (пятна, пузырьки и корочки) соседствуют друг с другом. Постоянно беспокоит сильный зуд, а на месте расчесанных волдырей могут оставаться шрамы — если попадет инфекция. Ужаснее всего — высыпания на слизистых, ведь пузырьки проникают всюду, в том числе и на небо, на гениталии, даже на конъюнктивы глаз.
Лечение проводится на дому
Течение болезни нельзя ускорить или значительно облегчить — остается только терпеть. Рекомендуется постельный режим на 6-7 дней, молочно-растительная пища (избегайте сладостей, газировки, жареного), обильное питье (морсы, компот из сухофруктов, минералка) и гигиенический уход. Особое внимание уделите чистоте постельного и нательного белья — чтобы не переносить инфекцию на незараженные участки кожи.
Также необходимо помнить про наружную обработку — чтобы везикулы быстрее подсыхали и не нагнаивались.
Для этого используют:
- зелёнка (раствор бриллиантовой зелени)
- концентрированный раствор марганцовки
- желтый риванол
- раствор метиленового синего.
Сыпь нельзя обрабатывать спиртосодержащими растворами, потому что это очень больно. С первого же дня заболевания необходимо ежедневно принимать ванны со слабым раствором марганцовки. Возможен вариант принятия ванн с настоями трав, оказывающих антибактериальное и дезинфицирующее действие.
Остальное лечение — симптоматическое
Озноб — жаропонижающие на основе парацетомола или ибупрофена, если больного не уберегли от гнойного воспаления кожи, врач может назначить прием внутрь антибиотиков. Также следите за аллергическими проявлениями.
Помните о карантине: больного ветрянкой следует полностью изолировать дома в течение десяти дней с начала болезни.
Ветряная оспа у взрослых больныхна амбулаторном этапе Текст научной статьи по специальности «Медицина и здравоохранение»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Головко М.Г., Порядина Г.И., Ларина В.Н.
Ветряная оспа антропонозная острая вирусная инфекция, сопровождающаяся интоксикацией, поражением эпителия кожи и слизистых оболочек в виде макулопапулезной и везикулярной сыпи . В статье представлены этиология, эпидемиология, патогенез, клинические особенности течения заболевания у взрослых. Рассмотрены вопросы дифференциальной диагностики, лечения и профилактики на поликлиническом этапе.
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Головко М.Г., Порядина Г.И., Ларина В.Н.,
Varicella in Adults at Outpatient Department
Varicella is an acute viral infection with maculopapular and vesicular rashes. The article deals with etiology, epidemiology, pathogenesis, clinical features, differential diagnosis, treatment and prevention of varicella in adults at outpatient department.
Текст научной работы на тему «Ветряная оспа у взрослых больныхна амбулаторном этапе»
Врачу первичного звена
Ветряная оспа у взрослых больных на амбулаторном этапе
^ М.Г. Головко1, Г.И. Порядина2, В.Н. Ларина1
1 Кафедра поликлинической терапии Лечебного факультета ГБОУВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» МЗ РФ, Москва 2Кафедра эпидемиологии и доказательной медицины ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М. Сеченова» МЗ РФ
Ветряная оспа — антропонозная острая вирусная инфекция, сопровождающаяся интоксикацией, поражением эпителия кожи и слизистых оболочек в виде макулопапулезной и везикулярной сыпи. В статье представлены этиология, эпидемиология, патогенез, клинические особенности течения заболевания у взрослых. Рассмотрены вопросы дифференциальной диагностики, лечения и профилактики на поликлиническом этапе. Ключевые слова: ветряная оспа, макулопапулезная сыпь, везикулярная сыпь.
В настоящее время детские инфекции всё чаще встречаются среди взрослого населения. Их течение у взрослых в сравнении с детьми значительно тяжелее, а риск и частота осложнений гораздо выше.
Инфекционные больные, как правило, первоначально обращаются за помощью не к врачу-инфекционисту, а к участковому врачу-терапевту. Знание эпидемиологии и основных симптомов клинической картины детских инфекций, в частности ветряной оспы, помогут врачу-терапевту своевременно поставить диагноз и разработать комплекс лечебных и профилактических мер с целью предотвращения осложнений заболеваний и сохранения здоровья населения.
Ветряная оспа представляет собой антро-понозную острую вирусную инфекцию, которая сопровождается интоксикацией, появлением макулопапулезной и везикулярной сыпи с поражением кожи и слизистых оболочек.
Контактная информация: Ларина Вера Николаевна, [email protected]
Среди взрослого населения частота случаев ветряной оспы за последние 10 лет увеличилась более чем в 2 раза и составила 10% в общей структуре заболеваемости. По распространенности эта детская инфекция следует после гриппа и острых респираторных вирусных инфекций.
Этиология. Возбудитель — ДНК-геномный вирус varicella-zoster, классифицируемый как вирус герпеса человека III типа, включенный в состав рода Varicellovirus подсемейства Alphaherpesvirinae. Вирус обладает эпи-телиотропностью и нейротропностью, но возможна и генерализация процесса с поражением внутренних органов: печени, легких, желудочно-кишечного тракта. Наиболее важными факторами, ассоциированными с тяжестью течения ветряной оспы, возможностью генерализации процесса и летальным исходом, являются возраст и нарушение иммунного статуса.
Вирус varicella-zoster репродуцируется только в организме человека. Во внешней среде вирус малоустойчив и быстро инак-тивируется под воздействием солнечного
Ветряная оспа у взрослых
света, нагревания, ультрафиолетовых лучей. Риск развития инфекции у человека в течение жизни составляет более 95%.
Эпидемиология. Резервуар и источник инфекции — больной человек, представляющий опасность в последние 10 дней инкубационного периода и в первые 5—7 сут с момента появления сыпи. Механизм передачи — аэрозольный, путь передачи — воздушно-капельный. Больной выделяет огромное количество ви-рионов при кашле, разговоре и чихании. Возбудитель может переноситься с током воздуха на большие расстояния (в соседние комнаты, квартиры, с одного этажа на другой). Из-за малой устойчивости вируса во внешней среде передача возбудителя через разные предметы и вещи, а также через третьих лиц маловероятна. Естественная восприимчивость людей высокая. Возможна трансплацентарная передача вируса от беременной женщины плоду. При инфицировании вирусом varicella-zoster между 13-й и 20-й неделей беременности вероятность формирования врожденной ветряной оспы составляет 2%. При синдроме врожденной ветряной оспы возможно развитие гипоплазии конечностей, гипотрофии, микроцефалии, других неврологических нарушений, а также имеется высокий риск гибели плода, спонтанного прерывания беременности и преждевременных родов.
Основные эпидемиологические признаки. Ветряная оспа распространена повсеместно, заболеваемость высокая. Особенности эпидемического процесса при ветряной оспе определяют два главных фактора: аэрозольный механизм передачи инфекции и всеобщая восприимчивость населения. Для этой инфекции характерна выраженная осенне-зимняя сезонность: на январь—май приходится более 60% всех регистрируемых случаев заболевания.
Патогенез заболевания. Вирус проникает в организм человека через верхние дыхательные пути, фиксируется на клетках слизистой оболочки, где и происходит его первичное накопление. В дальнейшем
возбудитель поступает в регионарные отделы лимфатической системы, а в конце инкубационного периода проникает в кровь. Вирусемия проявляется лихорадкой, обусловленной накоплением в крови токсичных метаболитов репродукции вируса и развитием аллергических реакций. Возбудитель диссеминирует по всему организму. Его последующую локализацию определяет тропность к эпителию кожных покровов и слизистых оболочек. Репродукция вируса в эпителии кожи сопровождается вакуолизацией, баллонной дистрофией и дальнейшей гибелью клеток. В образовавшихся полостях накапливается серозный экссудат, вследствие чего образуются однокамерные везикулы. При подсыхании везикул на их месте возникают корочки. После того как корочки отпадают, поврежденный эпидермис вновь восстанавливается. Подобный процесс может развиваться и на слизистых оболочках с быстрым образованием эрозий.
В патогенезе заболевания большое значение имеют нарушения клеточных иммунных реакций. На фоне угнетения системы Т-лимфоцитов у лиц с нарушениями иммунного статуса развиваются тяжелые формы ветряной оспы. В связи с развитием анергии при ветряной оспе увеличивается восприимчивость к другим инфекциям, обостряются хронические процессы. После перенесенного заболевания формируется стойкий пожизненный иммунитет, однако при резком снижении его напряженности у взрослых, переболевших в детстве ветряной оспой, возможно повторное развитие заболевания при повторном инфицировании. Вирус способен пожизненно оставаться в организме в латентном состоянии, локализуясь в нейронах дорсальных ганглиев.
Клиническая картина. Инкубационный период варьирует в пределах от 1 до 3 нед (21 день). Продромальный период протекает с повышением температуры тела, недомоганием, головной болью, анорексией, возможны тошнота и рвота. Выраженная клиническая картина развивается только с момента появления сыпи, нередко воз-Лечебное дело 4.2015
Врачу первичного звена
никающей неожиданно, на фоне полного благополучия. В это время нарастает интоксикация, повышается температура тела. Температурная кривая не имеет характерных отличий. Экзантема может появляться на любых участках тела и распространяться беспорядочно. Сначала на коже образуются мелкие красные пятна, превращающиеся в течение нескольких часов в папулы, а затем в везикулы. Пузырьки содержат прозрачную жидкость, однокамерные, при прокалывании спадаются. Так же быстро на месте везикул образуются корочки. Появление новых высыпаний и трансформация отдельных элементов происходят одновременно, вследствие чего на одном участке кожи можно видеть разные стадии развития высыпаний: пятна, папулы, везикулы, корочки. Везикулярные элементы могут нагнаиваться, превращаясь в пустулы. При этом общее состояние больного ухудшается, поражения кожи становятся более глубокими, в центре некоторых пустул образуются небольшие западения (такие элементы называют оспинами), после отпадения корочек могут оставаться рубцы. У взрослых сыпь обильнее и продолжи -тельнее, чем у детей, отторжение корочек происходит значительно позже, трансформация везикул в пустулы наблюдается у абсолютного большинства больных. Сыпь локализуется чаще всего на волосистой части головы, лице, шее, туловище и конечностях, исключая поверхности ладоней и подошв. Количество элементов может быть разным. В тяжелых случаях высыпания генерализованные, в более легких — лицо и конечности поражаются мало. Если высыпания немногочисленны, то обычно поражаются только верхние отделы туловища. На протяжении нескольких дней (3—8 сут) возможны «подсыпания» с новыми волнами повышенной температуры тела. Одновременно с прекращением «подсыпаний» интоксикация прекращается. На слизистых ротоглотки, верхних дыхательных путей (гортань, трахея), влагалища, прямой кишки и конъюнктиве могут появляться
красные пятна, быстро мацерирующие-ся и превращающиеся в афты. Часто при этом отмечается боль при глотании, могут возникать серьезные нарушения дыхания. В этот период увеличиваются и становятся болезненными затылочные и задне-шейные лимфоузлы. Исход заболевания благоприятный.
Наряду с типичными случаями ветряной оспы возможны стертые формы, протекающие без лихорадки и других проявлений интоксикации, со скудной экзантемой, и тяжелые формы болезни — буллезная, геморрагическая и гангренозная.
Дифференциальная диагностика. Заболевание следует дифференцировать с импетиго и эктимой, афтозным и герпетическим стоматитом, контактным дерматитом, экземой, укусами насекомых, лекарственной сыпью и др.
Импетиго — контагиозная поверхностная везикулопустулезная кожная инфекция. Эктима — язвенная форма импетиго. Наиболее часто возбудителем пиодермий (поверхностные кожные инфекции) является Staphylococcus aureus. Импетиго и эктима чаще развиваются на руках, ногах, лице, чем на закрытых участках тела. Их появление могут провоцировать травма с нарушением целостности кожных покровов, педикулез, чесотка, грибковые заболевания, другие дерматиты, укусы насекомых. Размеры поражений варьируют от везикулопустул величиной с горошину до больших, неправильной формы, кольцеобразных поражений, напоминающих дерматомикоз. Поражения быстро прогрессируют. Сначала возникает пятнисто-папулезная сыпь, затем везикулопустулы или буллы, впоследствии преобразующиеся в кольцевидные повреждения, покрытые корками медового цвета. Эктима характеризуется развитием небольших поверхностных, гноящихся, приподнятых язв с толстой коричнево-черной коркой и окружающей эритемой. Больной испытывает сильный зуд, расчесывание способствует распространению инфекции.
Ветряная оспа у взрослых
Хронический рецидивирующий афтозный стоматит — болезненные единичные или множественные изъязвления, остро развивающиеся на подвижной слизистой оболочке рта. Афты менее 1 см в диаметре держатся 10—14 дней и заживают без формирования рубцов. Афты более 1 см в диаметре сохраняются до нескольких недель или месяцев, заживают с образованием рубцов. Заболевание обычно рецидивирует. Предрасполагающими факторами являются дефицит железа, витамина В12, фолиевой кислоты. Провоцирующими факторами служат стресс или местная травма. Афтозный стоматит начинается с появления небольших овальных эрозий со слегка приподнятыми желтоватыми краями, окруженных узким гиперемированным ободком. Афты покрыты желтоватым непрозрачным налетом, состоящим из свернувшейся тканевой жидкости, лейкоцитов, бактерий. При тяжелом обострении наблюдаются общее недомогание, лихорадка и лимфаденопатия.
Герпетический стоматит — острые болезненные пузырьковые высыпания на слизистой оболочке рта или красной кайме губ. Возбудитель — вирус простого герпеса. При первичном остром герпетическом гингивостоматите в полости рта возникают множественные болезненные поверхностные эрозии различной величины. Этому предшествуют 2—3-дневный продромальный период (недомогание, лихорадка, лимфаденопатия) и воспалительные изменения десен. Заболевание, как правило, купируется самостоятельно. При хроническом рецидивирующем герпесе на твердом небе и деснах появляются небольшие пузырьки, которые вскоре лопаются с образованием сливных эрозий, окруженных обширной зоной гиперемии.
Контактный дерматит — острое или хроническое воспаление, возникающее в результате соприкосновения кожи с тем или иным веществом. Высыпания варьируют от временной гиперемии до сильной отечности с образованием пузырей. Часто наблюдаются зуд и везикуляция. Высыпания
могут возникать на любых участках тела, подверженных воздействию сенсибилизирующего фактора или раздражителя (например, пыльца амброзии, распыляемый инсектицид, лекарственные препараты для наружного применения, химические средства, едкие вещества, мыло). Обычно поражения вначале резко ограничены участком, подвергшимся воздействию, но позднее могут распространяться на другие участки. Пузырьки и пузыри могут прорываться, создавать мокнутие, покрываться корками. После стихания воспаления возникают шелушение и временное утолщение кожи.
Диагностика заболевания базируется на типичной клинической картине и, как правило, не вызывает затруднений.
Гемограмма при ветряной оспе неспецифична, часто наблюдается увеличение скорости оседания эритроцитов. Специфические лабораторные исследования включают обнаружение вируса при световой микроскопии содержимого везикул после окраски серебрением, а также постановку серологических реакций (реакция связывания комплемента, реакция торможения гемагглютинации) в парных сыворотках крови. Они довольно сложны и дают ретроспективный результат; их применяют крайне редко в связи с типичной клинической картиной заболевания.
Осложнения, как правило, встречаются у взрослых больных, особенно на фоне отягощенной коморбидной патологии и иммунодефицитных состояний любой этиологии с вовлечением клеточного звена иммунитета (ВИЧ-инфекция, сахарный диабет, аутоиммунные заболевания, бронхиальная астма, острый лейкоз и др.).
Вторичное инфицирование лопнувших пузырьков стрептококками может приводить к рожистому воспалению, сепсису, острому геморрагическому нефриту, гангрене кожи. В случае присоединения стафилококковой инфекции может развиться пиодермия или буллезное импетиго. Ветряную оспу у взрослых со сниженным иммунитетом могут осложнять пневмония, эн-
Врачу первичного звена
цефалит, миокардит, транзиторный артрит, гепатит. Одно из наиболее частых неврологических осложнений — острая постинфекционная мозжечковая атаксия.
Лечение обычно проводят в домашних условиях. Этиотропная терапия отсутствует, требуется преимущественно симптоматическое лечение. В последнее время появились сообщения о положительном эффекте противовирусных препаратов (ацик-ловир, видарабин) у лиц с нарушениями иммунного статуса, а также лейкинферона (препарат интерферона нового поколения), при назначении которого в ранние сроки болезни укорачивается лихорадочный период, прекращаются «подсыпания», реже развиваются осложнения. Лечебные мероприятия направлены прежде всего на уход за кожей и слизистыми оболочками. Для более быстрого подсыхания пузырьков и предотвращения вторичной инфекции элементы сыпи на коже смазывают 1% водным раствором метиленового синего или бриллиантового зеленого или концентрированным раствором перманганата калия. Применяют 0,1% водный раствор этакри-дина лактата или жидкость Кастеллани. Афтозные образования обрабатывают 3% раствором перекиси водорода или 0,1% раствором этакридина лактата. Выраженный зуд можно облегчить при помощи обтираний водой с уксусом или спиртом,
использования антигистаминных средств. При присоединении инфекции показано назначение антибиотиков. При тяжелом течении, особенно у ослабленных и пожилых лиц, рекомендован специфический иммуноглобулин.
Ориентировочные сроки временной нетрудоспособности больных ветряной оспой составляют 9—15 дней.
Профилактические мероприятия сводятся главным образом к недопущению заноса инфекции в больницы, своевременному выявлению и изоляции первых заболевших. Разработана живая аттенуированная вакцина на основе штамма Oka вируса varicella-zoster против ветряной оспы, но плановую иммунизацию в Российской Федерации не проводят. В 2009 г. вакцинация против ветряной оспы внесена в календарь прививок в Москве (детям в 24 мес) и в Свердловской области (детям в 12 мес).
Мероприятия в эпидемическом очаге:
• больного изолируют дома на 9 сут с момента начала заболевания;
• заключительную дезинфекцию в очагах ветряной оспы не проводят из-за малой устойчивости возбудителя;
• диспансерное наблюдение за переболевшими не регламентировано.
С библиографией вы можете ознакомиться на нашем сайте www.atmosphere-ph.ru
Varicella in Adults at Outpatient Department
M.G. Golovko, G.I. Poryadina, and V.N. Larina
Varicella is an acute viral infection with maculopapular and vesicular rashes. The article deals with etiology, epidemiology, pathogenesis, clinical features, differential diagnosis, treatment and prevention of varicella in adults at outpatient department.
Key words: varicella, maculopapular rash, vesicular rash.
Ветрянка у взрослых: «детская болячка» в солидном возрасте

Ветрянка у взрослых: симптомы и лечение
За редким исключениям, ветрянка у взрослых протекает в среднетяжелой или тяжелой форме. Чем старше человек, тем опаснее для него заболевание. Тогда как подхватить заразу элементарно. Скорость распространения ветрянки поражает. Возбудителем болезни является вирус Varicella zoster (относится к герпесному семейству). Он очень мелкий, передается воздушно-капельным путем, легко разносится ветром по вентиляции и из комнаты в комнату. По воздуху вирусы могут перемещаться на несколько метров. Заразиться можно при общении с больным человеком или находящимся в конце периода инкубации. Собственно, даже еще проще. Достаточно пройти после заболевшего ветрянкой по коридору или проехаться в лифте.
Коварство вируса еще и в том, что заболевший становится опасным для окружающих как минимум за двое суток до проявления первых клинических признаков: сыпи, зуда, температуры. Также заразиться ветрянкой можно и от больного опоясывающим лишаем, находящегося в стадии обострения болезни. Хорошая новость состоит в том, что далеко не каждый взрослый, не болевший ветрянкой, заразиться. Иммунитет не позволит. А вот если защитные функции организма снижены, например, после только что перенесенного тяжелого заболевания, проведенного лечения, подавляющего иммунитет, то риск подхватить вирус существенно увеличивается.
Так, вирус герпеса 1 типа является причиной знакомой многим «лихорадки» или простуды на губах.
Вирус герпеса 2 типа поражает, в основном, кожу и слизистые половых органов.
Вирус герпеса 3 типа вызывает ветряную оспу и опоясывающий лишай.
Вирус герпеса 4 типа или Эпштейн-Барр провоцирует развитие инфекционного мононуклеоза.
Вирус герпеса 5 типа или цитомегаловирус проявляет себя по разному: у одних она протекает в виде ОРЗ, у других — в виде уретрита, а для больных СПИДом эта инфекция может стать роковой.
Вирус герпеса 6 типа вызывает псевдокраснуху или внезапную экзантему.
Вирус герпеса 7 типа является возможной причиной синдрома хронической усталости.
Есть мнение, что вирус герпеса 8 типа может вызывать некоторые онкологические заболевания лимфатической системы.
Основные симптомы ветрянки у взрослых
Ветрянка у взрослого человека протекает несколько иначе, нежели ветрянка у деток. Симптоматика заболевания та же, что и у детей, однако иммунная система взрослого человека дает очень сильную ответную реакцию, болезнь переносится тяжелее. С момента заражения вирусом до первых признаков заболевания в среднем проходит от 10 до 21 дня (инкубационный период). Чаще всего начинается ветрянка внезапно и остро. Появляется слабость, ломота в теле, головная боль, тошнота, даже рвота — как общий признак интоксикации организма. Резко повышается температура (до 39-40°С) и наступает очередь сыпи.
Как правило, высыпания начинаются с туловища, появляясь на животе, бедрах, плечах, груди, и поднимаются вверх, поражая лицо и волосистую часть головы. Вначале образуются небольшие красные бугорки, которые быстро трансформируются в прозрачные пузырьки различной формы на красном основании (папулы). Они легко разрываются и превращаются в везикулы (влажные язвочки), на месте которых образуются корочки. Последние через 1-2 недели должны сами по себе мирно отпасть. Так как пузырьки с жидкостью высыпают в течение 3-5 дней, на теле можно одновременно видеть и их, и красные пятна, и бугорки, и высохшие корки.
Высыпания могут затрагивать не только кожные покровы, но и слизистые оболочки, появляясь на твердом небе, на слизистой оболочке щек, деснах, языке, на задней стенке глотки, и даже на слизистой оболочке половых органов. У взрослых на ветрянку резко реагируют лимфоузлы – особенно заушные и шейные, они увеличиваются до видимых глазом размеров и напряжены, болезненны. Внутренние органы при не осложненном течении болезни не затрагиваются.
Ветрянка у взрослых: возможные осложнения
Ветряная оспа у взрослых коварна и может давать серьезные осложнения, наиболее распространенные — кожные инфекции из-за расчесывания сильно зудящих ранок. Влажные язвочки (везикулы) могут загнаиваться и превращаться в так называемые пустулы, в центре которых часто образуются оспины. После отпадания корочек на их месте остаются небольшие рубцы. Сыпь у взрослых распространяется обильнее и держится продолжительнее, корочки подсыхают и отторгаются намного дольше.
Среди других осложнений ветрянки встречаются:
-
ветряночная пневмония: чаще всего развивается у людей с нарушениями иммунной системы, а также у подростков и беременных женщин.
потеря зрения: при попадании вируса на роговицу процесс распространяется на глаза. На висках, под глазами и над веками появляется сыпь. Высыпания могут появиться и на белке глаза. В этом случае на месте пузырьков остаются шрамы, которые могут привести к полной или частичной потере зрения.
воспаление суставов, или артрит: как правило, боли в суставах и мышцах проходят как только сходить сыпь.
неврит зрительного нерва: заболевание приводит к частичной или даже полной потере зрения.
менингит, поражение мозжечка и ядер черепных нервов, энцефалит: возможное развитие этих заболеваний связано с поражением вирусом нервных клеток и мозговых оболочек. Основные симптомы — головная боль, тошнота, судороги, потеря сознания, нарушение координации движений и чувства равновесия. В некоторых случаях может развиться паралич лицевых мышц.
ветряночный трахеит или ларингит: кашель, боль в горле — все это связано с обильными высыпаниями на слизистых оболочках дыхательных путей.
картину острого стоматита дают язвочки на слизистой полости рта и деснах.
Методы лечения ветрянки у взрослых
Первое правило, при ветрянке или подозрении на нее идти самому в поликлинику категорически запрещено. Вызывайте врача на дом. Также необходимо исключить все контакты с другими людьми на срок, пока не отпадет последняя корочка. По мнению специалистов, именно с этого момента человек перестает быть источником вируса. Если у вас заболел ребенок, и вы не болели ветрянкой, вас закроют дома на карантин на 21 сутки – так положено, и на это время дадут больничный лист.
Как и в случае с ветрянкой у детей, чаще всего лечение заболевания носит симптоматический характер. При высокой температуре назначают жаропонижающие на основе ибупрофена и парацетамола. Для уменьшения или снятия зуда применяются антигистаминные препараты. В некоторых случаях показано назначение противовирусных препаратов и интерферона. При присоединенной бактериальной инфекции (обильном появлении пустул) и при развитии других осложнений ветряной оспы назначаются антибиотики. Для лечения тяжелых случаев ветрянки в арсенале врачей существует целый класс противогерпетических препаратов.
Одним из главных направлений лечения является не допустить попадания в ранку инфекции и развития осложнений и нагноений. С этой задачей отлично справится каламин-лосьон (бесцветный антисептик) или известный всем раствор бриллиантового зеленого, она же «зеленка». Важно: эти средства не лечат ветрянку и вирус не убивают, а только подсушивают высыпания на коже, дезинфицируют ранки и защищают от проникновения бактериальной инфекции. Если высыпания обнаружились во рту, то слизистую можно обрабатывать средствами для полоскания, содержащими нестероидные противовоспалительные препараты.
Чтобы избежать различных осложнений, необходимо хотя бы период пока длится лихорадка соблюдать постельный режим, а также особое внимание уделить чистоте постельного и нательного белья. Как и при любом заболевании, ветрянка у взрослых предусматривает обильный питьевой режим – это способствует быстрейшему выведению токсинов из организма и ускорит выздоровление. Также следует придерживаться диеты и исключить из рациона продукты, которые могут вызывать аллергическую реакцию.
Ветрянка у беременных: повышенный риск
Особую угрозу ветрянка представляет для беременных женщин. Если быть точнее, то опасно заболевание прежде всего для плода. Самые большие риски для здоровья ребенка в начале беременности и в последние несколько дней перед родами. В первом случае, ветрянка может стать причиной непроизвольного аборта, выкидыша, рождения мертвого ребенка, а также повлечь за собой различные врожденные патологии. В дальнейшем течение болезни более спокойное.
Ветрянка при беременности на поздних сроках, непосредственно перед рождением ребенка, может спровоцировать ветряночную пневмонию или повлечь за собой смерть малыша. Для того чтобы избежать тяжелых для ребенка последствий, можно слегка задержать роды. В крайнем случае, применяют иммуноглобулины, которые содержат антитела к возбудителю заболевания. Вакцинация беременных не производится.
Ветрянка у взрослых: профилактика
Известно, что ветрянкой болеют один раз в жизни, потому как после перенесенного заболевания формируется стойкий иммунитет. Однако, один раз попав в организм, вирус навсегда остается в нервных окончаниях. Это опасно тем, что при определенных условиях (чаще всего при снижении иммунитета) вирус может реактивироваться и привести к развитию опоясывающего лишая. Это заболевание сопровождается сильнейшими жгучими болями, которые усиливаются при малейшем прикосновении к коже или движении. Избежать этого и снять с себя угрозу заражения ветрянкой поможет вакцинация.
Вакцина сама по себе живая ослабленная, формирует в организме человека стойкий и длительный иммунитет. Подходит как для плановой, так и для экстренной вакцинации (в первые 72 часа после первого контакта с больным). Выполняется не только взрослым, но и детям с 1 года, может быть введена вместе с прививками против кори, паротита и краснухи. Рекомендуется сделать два укола с интервалом 4-8 недель. Побочные эффекты: может подняться температура и появиться легкие симптомы ветрянки, которые быстро проходят. Противопоказания: выраженная аллергическая реакция на желатин и компоненты вакцины.
