Сыпь крупными пятнами на теле
Болезнь красных пятен. В чем опасность кори и как избежать недуга?
Корь – одна из самых опасных болезней: она обладает 100% заразностью и при этом чревата осложнениями. Наибольшую опасность она представляет для маленьких детей до 5 лет и для взрослых, ведь протекает она у них сложнее и тяжелее.

Считается, что в довакцинальный период корью переболело до 90% населения мира в возрасте до 15  лет. Число же смертей достигало пятизначных цифр. Прививки в одно время решили эту проблему. Однако сейчас на волне отказа от вакцинации грозная болезнь снова возвращается. Вспышки кори уже отмечаются в некоторых государствах Европы, есть она и в России. Что надо знать о такой «детской», но такой опасной болезни, АиФ.ru рассказала врач-иммунолог Анна Шуляева.
лет. Число же смертей достигало пятизначных цифр. Прививки в одно время решили эту проблему. Однако сейчас на волне отказа от вакцинации грозная болезнь снова возвращается. Вспышки кори уже отмечаются в некоторых государствах Европы, есть она и в России. Что надо знать о такой «детской», но такой опасной болезни, АиФ.ru рассказала врач-иммунолог Анна Шуляева.
Несложно перепутать
Корь нередко путают с ОРВИ. Немудрено, потому что она очень похожа на вирусную простудную инфекцию. Начинается ее течение со стандартных катаральных проявлений — насморка, подкашливаний, слабости, которая нарастает на фоне интоксикации организма. Однако можно выделить такую отличительную особенность, как поражение слизистой глаз — на фоне кори начинают развиваться светобоязнь, слезотечение, покраснение конъюнктивы. Также появляются специфические следы в ротовой полости и на губах, которые называются пятнами Филатова-Коплика. И они как раз являются характерной особенностью кори — если открыть рот, то на всех слизистых оболочках рта и губ будут эти яркие покраснения.

Важно понимать
Инкубационный период этого заболевания 8-17 дней, однако он может быть и длиннее — до 21 дня, если с профилактическими целями ребенку вводили иммуноглобулин. Ближе к концу инкубационного периода могут возникать такие симптомы, как повышенная утомляемость, першение в горле, небольшое повышение температуры.
Человек с корью, который еще не знает о том, что он заразен, становится таковым за 2 дня до появления первых признаков заболевания, но уже через 5 дней после появления сыпи он больше не заразен.
Примерно через 10 дней после заражения начинает повышаться температура до высоких значений, которая сохраняется 3-7 дней.
Отдельное внимание следует уделить пятнам. Они появляются на 3, 5 и даже 8 день заболевания. При этом пятна могут быть не только во рту. Они появляются и на коже. Сначала они красные, но затем, когда краснота сходит, остаются пигментные отметки. То, что это последствия кори, можно распознать, просто надавив на эти следы. Если они не уходят и не меняют цвет, то это корь. Также эти пятна могут шелушиться. Надавливание на пигментацию — один из способов дифференциальной диагностики при кори, который позволяет отличить ее от аллергии и т.д.
Если мы говорим про сыпь на коже, она обычно начинается с лица и затем спускается вниз. Если мы видим, что появилась сыпь на лице, стоит заглянуть в рот, чтобы с большой долей вероятности определить заболеваний. Уходит сыпь также — сначала с лица, а потом с тела.
Опасность кори
Корь чревата своими осложнениями. Чаще всего на ее фоне начинает развиваться пневмония. Кроме того, могут быть отиты, проблемы с легкими, болезни суставов и т.д.
У детей до года часто есть иммунитет от матери. На его фоне корь нередко протекает смазано. Например, может не быть пятен во рту, сыпь на теле значительно бледнее и меньше, держится до недели. Однако в таком случае ситуация еще более опасна, поскольку чревата тяжелыми вторичными инфекциями.

Корь у взрослых
Детское заболевание, которое детьми переносится проще и требует лечения дома, у взрослых протекает с большими проблемами и почти всегда требует нахождения пациента в стационаре. Взрослые в большей мере подвержены развитию осложнений. Приходится лечиться антибиотиками, потому что у взрослых больше выражена интоксикация, имеется сильная головная боль, высокая температура, очень сильно болит горло, присоединяются катаральные эффекты — насморк, кашель и прочие ярко выраженные симптомы.
Как лечить у детей
Диагностику кори проводят в лаборатории посредством таких анализов, как смывы из носоглотки и из глаз, а также общее исследование мочи. Терапия, как правило, симптоматическая. Антибиотики подключают, только если началась какая-то вторичная инфекция или развиваются осложнения. Нередко советуют использовать витаминотерапию — это витамин А и витамин С. Также детям могут предлагать антигистаминные препараты, например, если сыпь сопровождается отечностью. Обычно детей лечат дома, но период лечения долги — 3-4 недели.
Профилактика проблемы
Лучший способ защитить себя от кори, которая практически на 100% заразна — это прививка. Ее делают в 2 этапа: в год и в шесть лет. Это единственный вариант без проблем получить иммунитет от кори. У привитого человека все же может произойти заражение, но протекать болезнь будет заметно легче. Также не будет и такого числа осложнений.
Прививки от кори есть разные: поликомпонентные — корь-краснуха-паротит, монокомпонентные. Детям, как правило, ставят сразу тройную вакцину, взрослым и при ревакцинации предлагают монокомпонентную.
Пятна красного цвета на коже, не чешутся
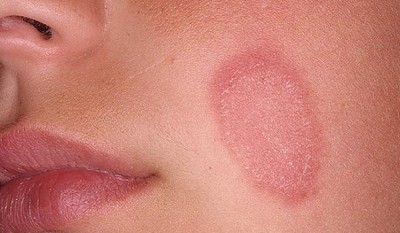 Наличие на коже красных пятен может стать сигналом развития внутренних патологий. Они нередко проявляют себя через изменения эпидермиса.
Наличие на коже красных пятен может стать сигналом развития внутренних патологий. Они нередко проявляют себя через изменения эпидермиса.
Красные или розовые пятна – признак многих заболеваний, как довольно безобидных, так и достаточно серьезных. Главное – вовремя отличить одно от другого.
Классификация красных пятен
Пятна красные или розовые, которые могут появиться на кожных покровах, группируют таким образом:
- Сосудистые. Возникают из-за негативных трансформаций, происходящих в кровеносных сосудах.
- Пигментные. Их наличие связано с усилением пигментации или с недостатком в организме меланина.
- Вызванные конкретными заболеваниями кожи.
- Возникшие из-за травм или ожогов.
Причины появления красных пятен
Зачастую красные пятна появляются как реакция на раздражитель, вирус или инфекцию. Возможные причины таковы:
1. Аллергия. Ее появление провоцируется:
-
химическими веществами. Контакт с ними вызывает аллергическую реакцию, которая проявляется достаточно быстро в виде красных пятен. Раздражителем может быть любое вещество, находящееся в постоянном использовании: от декоративной косметики до бытовых моющих и чистящих средств.
Красные пятна возникают и под влиянием физических факторов, таких как солнечный свет, ветер или холод;
2. Инфекционные недуги – еще одна причина красных пятен. При таких заболеваниях кожные высыпания сопровождаются ростом температуры, интоксикационным синдромом, катаральными проявлениями. Красные пятна – множественные и имеют характерное расположение. Наиболее распространенные болезни, при которых кожа ими покрывается, такие:
вирусные недуги: корь и ветряная оспа, скарлатина и менингит; изредка наличие красных пятен выступает первым признаком брюшного тифа;
-
пиодермия. Недуг развивается через внедрение в эпидермис гноеродных кокков. Возникает на здоровой коже или же выступает осложнением иных заболеваний. Спровоцировать развитие пиодермии можно мелкими травмами (порезами, расчесами, укусами), загрязнением кожи, ее переохлаждением или перегревом. Предрасполагают к заболеванию нарушения в функционировании нервной системы, сбои в обмене веществ, патологии внутренних органов.
Недуг проявляется многими симптомами, среди которых – красные пятна. Они могут шелушиться, но не чесаться. На ощупь пятна болезненные;
Весной или осенью на теле могут появиться розовые пятна значительных размеров – 4-5 см. Их контуры четко очерчены и могут слегка приподниматься. Пятна шелушатся, но не чешутся. Человек ощущает легкое недомогание, боль в мышцах и вялость. Причина появления розового лишая – герпес 6 и 7-го типа, хотя точно это не установлено.
Существуют и иные грибковые заболевания, провоцирующие появление пятен красного и розового цвета.
3. Дерматологические заболевания – частая причина их возникновения. Наиболее распространенные из них:
- псориаз – неинфекционный недуг. Проходит в хронической форме. На коже образуются красные и чрезмерно сухие пятна – папулы. Они слегка приподнимаются над поверхностью, сливаются между собой. Пятна покрываются шелушащейся коркой и вызывают дискомфорт. Установлено, что определяющую роль в развитии заболевания играет иммунная система;
- экзема – незаразное заболевание. Представляет собой воспалительный недуг кожных покровов, проходящий в острой и хронической форме. Тело покрывается разнообразной сыпью в виде красных пятен. Они шелушатс и чешутс я. Появляется экзема под воздействием факторов внешних (термических, механических, химических) и внутренних (патологии почек и печени, заболевания нервной и эндокринной системы). Выделяется несколько видов заболевания, отличающихся между собой этиологией, характером кожных проявлений и локализацией;
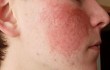
- розацеа, или розовые угри – хронический недуг кожи лица. Для него характерно покраснение и расширение поверхностных мелких сосудов. На щеках, носу и лбу появляются звездочки и красные пятна. Как правило, заболевание наследственное. Впервые оно заявляет о себе в подростковом возрасте. Но заболеть розацеа можно и в зрелые годы, если увлекаться горячительными напитками, употреблять много пряностей и слишком часто посещать сауну, баню или солярий.
Есть и иные дерматологические заболевания, которые отличаются появлением на кожных покровах пятен розового и красного цвета. Провести правильную и полноценную диагностику недугов может только доктор.
Пятна красного цвета не чешутся и не шелушатся: причины
Возникновение подобных пятен красного и розового цвета возможно при развитии:
- Системной красной волчанки (СКВ). Типичным проявлением этого аутоиммунного недуга является сыпь красного цвета на щеках и переносице, по форме напоминающая бабочку (и волчьи усы).
- Вегето-сосудистой дистонии (ВСД). Этот недуг расшатывает вегетативную нервную систему, отвечающую за бесперебойную работу внутренних органов и сосудов. Во время эмоциональных перегрузок и сильных стрессов кожа на руках, груди и лице покрывается красными или ярко-розовыми пятнами. Это происходит из-за локального расширения мельчайших капилляров по причине нарушения тонуса нервной системы. Пятна постепенно исчезают, когда человек успокаивается.
Красные пятна на коже возникают из-за недостатка или избытка в организме определенного вида витаминов, несбалансированного питания, патологий внутренних органов.
Что делать?
При обнаружении на теле красных пятен не нужно искать йод, зеленку или перекись водорода, чтобы их замазать. Вряд ли это поможет. Следует записаться на прием к доктору, даже если пятна не чешутся и не шелушатся.
Не исключено, что проблема незначительная. Врач быстро диагностирует заболевание и назначит лечение.
Когда причину появившихся симптомов нужно поискать, назначается комплексное обследование, включающее:
- анализ крови (общий и развернутый);
- соскоб для изучения кусочков кожи под микроскопом для исключения грибковой инфекции;
- тест на общий IgE (определение аллергенов);
- копрограмму – анализ кала.
После сопоставления результатов назначается корректная терапия.
Методы устранения красных пятен
Нередко своим появлением красные пятна обязаны аллергии. В этом случает необходимо выявить раздражитель и устранить его воздействие. Помогут ликвидировать влияние аллергенов антигистаминные препараты.
При наличии серьезных дерматологических и аутоиммунных проблем назначается медикаментозное лечение, специальные мази с кортизоном и физиотерапия.
Если причина пятен – инфекции, не обойтись без применения противовирусных препаратов или антибиотиков.
Для уменьшения пятен, появившихся по причине псориаза, используется мазь на солидоловой основе. В лечении применяются препараты, содержащие цинк и витамины группы Д. Если пятна распространились на волосистую часть головы, нужно использовать шампунь с дегтем. Не исключено, что придется прибегнуть к помощи гормональных препаратов.
Чтобы устранить пятна, появившиеся на фоне ВСД, прописываются успокоительные лекарства (валериана, пустырник) и комплексы витаминов. Не помешает применение методов, способствующих нормализации тонуса сосудов: пешие прогулки, умеренная физическая нагрузка, контрастный душ, полноценный отдых и сон.
При обнаружении симптомов розового лишая беспокоиться не стоит. Чаще всего недуг не нуждается в медикаментозном лечении. Обычно он проходит сам по себе и не оставляет на коже никаких следов.
Если пятна не являются симптомом сложного дерматологического заболевания, можно прибегнуть к народным средствам. Следует приготовить отвар из дубовой коры или из березовых листьев. Он добавляется в воду при приеме ванн.
Чтобы лечение было максимально эффективным, не помешает:
- вымыть все домашние помещения, используя в работе слабые растворы моющих средств с хлором. Уборка касается не только полов, но и всех рабочих поверхностей на кухне и предметов мебели;
- постельное белье и нательную одежду перестирать и перегладить со всех сторон;
- следить за питанием. Его нужно максимально сбалансировать и отказаться от жирных, высококалорийных продуктов;
- забыть о существовании сигарет и алкогольных напитков.
Эти простые меры могут стать неплохим подспорьем в лечении пятен красного цвета.
Когда на коже появляются высыпания красного или розового цвета, необходимо обратиться к врачу. Нередко безобидное на первый взгляд пятно может сигнализировать о развитии серьезного недуга. Самолечение во многих случаях только ухудшает ситуацию и приводит к распространению процесса.
Красные пятна на коже у ребенка: причины и лечение сыпи на теле
 Кожа — это тоже человеческий орган. Ее можно воспринимать как индикатор различных заболеваний у ребенка. Даже малейшее пятнышко на теле малыша становится настоящей паникой для родителей. В таких случаях лучше немедленно обращаться к специалисту, чтобы он точно установил природу этих высыпаний.
Кожа — это тоже человеческий орган. Ее можно воспринимать как индикатор различных заболеваний у ребенка. Даже малейшее пятнышко на теле малыша становится настоящей паникой для родителей. В таких случаях лучше немедленно обращаться к специалисту, чтобы он точно установил природу этих высыпаний.
Сейчас специалисты насчитывают около ста причин появления красных пятен на теле ребенка, и в домашних условиях поставить диагноз просто невозможно. Это может сделать только опытный педиатр, который должен провести полное обследование и назначить лечение.
Виды красных пятен на коже у ребенка
Существуют первичные и вторичные признаки проявления покраснений на детской кожи. Некоторые красные пятна на теле у ребенка можно диагностировать только по внешнему виду и по симптоматике, но далеко не все.
Первичные признаки:
 Обычное пятно. Участок кожи изменяется в цвете, но никаких изменений в рельефе не происходит, консистенция остается прежней.
Обычное пятно. Участок кожи изменяется в цвете, но никаких изменений в рельефе не происходит, консистенция остается прежней.- Пузырек. Они имеют вид плотных образований, которые обязательно наполнены жидкостью. Пузырьки характерны для таких заболеваний, как герпес и экзема. Расположение не зависит от заболевания. Пузырьки можно встретить на любой части тела.
- Волдыри. Это такое воспаление определенного участка эпидермиса. Дерма отекает, и появляется волдырь, наиболее характерно такое проявление для крапивницы. Когда пациент проходит полный курс лечения, все волдыри исчезают и не оставляют после себя никаких следов.
- Пустула. В народе его привыкли называть гнойником. Это новообразование, полностью заполненное гноем. Их обычно прокалывают, и на этом месте остается небольшой рубец.
- Папула. Ее иногда путают с пустулой, но у папулы более мягкая консистенция, хотя и довольно плотная. Некоторые папулы соединяются и превращаются в одну большую бляшку, которая много неудобств доставляет малышу. После исчезновения не оставляет никаких следов.
- Бугорок. Это такое образование, которые слегка возвышается над поверхностью кожи. В зависимости от причины возникновения этого бугорка может иметь специфический для конкретного заболевания цвет.
Вторичные признаки:
Некоторые высыпания проходят и не напоминают о себе, а некоторые оставляют рубцы и шрамики, а также могут возвращаться вновь.
Причины появления покраснения на теле
Все причины возникновения покраснений на детской коже можно разделить на несколько групп. Назначать курс лечения может только специалист и только после проведения всех необходимых исследований и анализов. Родителям настоятельно рекомендуют не заниматься самолечением, ведь можно навредить еще больше.
Аллергические реакции
 К сожалению, детский организм не так силен, чтобы противостоять различным заболеваниям. Аллергия — это самое распространенное заболевание у маленьких детей. Она проявляется в виде красных пятен по всему телу. Появляются они неожиданно практически сразу после контакта с аллергеном, но и пропадают довольно быстро, если вовремя найти аллерген и не употреблять в пищу.
К сожалению, детский организм не так силен, чтобы противостоять различным заболеваниям. Аллергия — это самое распространенное заболевание у маленьких детей. Она проявляется в виде красных пятен по всему телу. Появляются они неожиданно практически сразу после контакта с аллергеном, но и пропадают довольно быстро, если вовремя найти аллерген и не употреблять в пищу.
Высыпания при аллергии могут чесаться, и такой симптом проявляется часто. Если вовремя не обратиться к врачу и не выявить аллерген, то все это может закончиться плачевно. Дополнительно к аллергической реакции может развиваться крапивница, а в особенно запущенных случаях аллергия переходит уже в отек Квинке. В этом случае состояние ребенка можно смело называть критическим. Гортань отекает настолько, что ребенок не может дышать. Здесь вы никак не сможете обойтись без медицинской помощи.
Укусы насекомых
Комары и другие мелкие насекомые очень часто кусают деток. А на их нежной коже отпечатки от таких укусов видно лучше, да и родители всегда очень внимательно изучают каждое изменение на своем ребенке. И часто укусы путают с различными высыпаниями. Но следы от насекомых имеют свой характер и развиваются из действий ребенка:
- детки любят чесать место укуса, чем раздражают кожу и заносят туда различные инфекции;
- организм очень быстро и остро реагирует на токсины, которые вносятся насекомыми;
- редко, но все же бывает, что красные пятна на теле малыша появляются из-за того, что при укусе насекомые заносят различные инфекции.
Ветряная оспа
 Считается, что это серьезная инфекция, которая попадает в организм и может проявиться не сразу. Инкубационный период — 21 день. По истечении этого времени у ребенка пропадает аппетит, может подняться температура тела, появляется вялость. Начиная с лица, тело ребенка покрывается небольшими красными пятнышками, которые через время становятся волдырями. Эти волдыри постоянно зудят, но чесать их нельзя. Поскольку, если они лопнут, то на их месте образуются рубцы.
Считается, что это серьезная инфекция, которая попадает в организм и может проявиться не сразу. Инкубационный период — 21 день. По истечении этого времени у ребенка пропадает аппетит, может подняться температура тела, появляется вялость. Начиная с лица, тело ребенка покрывается небольшими красными пятнышками, которые через время становятся волдырями. Эти волдыри постоянно зудят, но чесать их нельзя. Поскольку, если они лопнут, то на их месте образуются рубцы.
Ветрянкой лучше переболеть в детстве, поскольку у 90% детей она проявляется только в виде волдырей без температуры и других симптомов. А вот у взрослых это заболевание протекает уже в тяжелой форме. Когда температура не просто повышается, но и не сбивается, и человек даже не может встать с постели.
Еще одно кожное заболевание. У кори инкубационный период меньше, чем у ветрянки, и составляет всего 14 дней. Зараженный ребенок может передать инфекцию только в течение пяти дней. Проявляется корь в виде красных пятен, которые покрывают все тело. А также у ребенка повышается температура, может развиться небольшой насморк и появляется светобоязнь. С течением болезни красные пятна меняют свой цвет на коричневый и начинают шелушиться. Сейчас корь встречается редко, поскольку детям делают специальные прививки.
 Краснуха — это заболевание, которое проявляется только высыпаниями на коже. Никаких других симптомов у нее нет. Даже температура тела при заражении остается в норме. Передается недуг воздушно-капельным путем, и заразиться им очень просто, особенно если вы находитесь в тесном контакте с больным. На теле появляются маленькие розовые пятнышки, но проходят они уже через несколько дней. Сейчас эпидемий краснухи не наблюдается благодаря прививкам, которые делают всем детям еще до поступления в детский сад.
Краснуха — это заболевание, которое проявляется только высыпаниями на коже. Никаких других симптомов у нее нет. Даже температура тела при заражении остается в норме. Передается недуг воздушно-капельным путем, и заразиться им очень просто, особенно если вы находитесь в тесном контакте с больным. На теле появляются маленькие розовые пятнышки, но проходят они уже через несколько дней. Сейчас эпидемий краснухи не наблюдается благодаря прививкам, которые делают всем детям еще до поступления в детский сад.
Это заболевание нельзя назвать серьезным, оно больше неприятное. Начинается эритема с того, что лицо ребенка покрывается мелкими красными пятнышками, которые постепенно заполняют все тело. Они держатся около пятнадцати дней, а затем бесследно пропадают. Заболевание переносится легко и потом о себе уже не напоминает.
Скарлатина
Эта болезнь может быть вызвана такими бактериями, как стрептококки. Чаще встречается у маленьких детей и сопровождается не только мелкой красной сыпью по всему телу, но и высокой температурой, болью в горле. Сыпь появляется не только на открытых участках тела, как в предыдущих заболеваниях, но и во всех имеющихся у ребенка складках. Со временем кожа начинает бледнеть, а затем пораженные места еще и шелушатся.
Розеола вызывается особым видом бактерий — шестым вирусом герпеса. Первый симптом — это повышенная температура тела, которая держится в течение четырех дней. После этого тело ребенка начинает покрываться красными пятнами. Вылечить розеолу самостоятельно не получится. В этом случае не обойтись без консультации специалиста.
 Выглядит потница как не очень крупные пятнышки, которые покрывают лишь отдельные участки тела. Скорее, это даже не пятна, а точки, которыми высыпает кожу. Чаще всего места локализации — это складочки, попа, шея, подмышечная впадина и реже — живот, руки, ноги и лицо.
Выглядит потница как не очень крупные пятнышки, которые покрывают лишь отдельные участки тела. Скорее, это даже не пятна, а точки, которыми высыпает кожу. Чаще всего места локализации — это складочки, попа, шея, подмышечная впадина и реже — живот, руки, ноги и лицо.
Эта проблема очень актуальна для младенцев. Почему появляется потница у грудничка? Самая распространенная причина — излишняя забота родителей. Ведь некоторые стремятся закутать ребенка, чтобы он не замерз и не заболел. В результате этого малыш потеет, терморегуляция не может справиться с этим, и мы получаем потницу. А также часто потничка возникает у детей, которые все время ходят в памперсах. Телу не хватает воздуха. Именно поэтому педиатры рекомендуют как можно реже надевать памперс.
Вылечить потницу легко. Нужно пользоваться детской присыпкой, которая не только успокоит кожу, но и позволит ей дышать, а также очень эффективны ванночки с добавлением ромашки или календулы. Эти травы тоже хорошо успокаивают кожу.
Кроме всего этого, красные высыпания — это еще и сосудистые проблемы. Когда проницаемость сосудов ухудшается, на теле появляется очень мелкая красная сыпь. Такие проявления отрицательно воздействуют на свертываемость крови.
Первая медицинская помощь
Многие мамочки любят лечить своих деток самостоятельно. Но этого делать нельзя. Если вы заметили, что тело малыша покрывается красными пятнами, у него повышается температура тела или пропадает аппетит, то немедленно вызывайте скорую помощь. Доктор на дом в этом случае нужен потому, что многие из вышеперечисленных заболеваний инфекционные, и, прийдя в больницу, вы можете невольно заразить других детей. До прихода врача не следует ничего предпринимать, а особенно мазать пятна. Это мешает доктору поставить диагноз.
Скорая помощь нужна если:
 Ребенок жалуется на боль в груди.
Ребенок жалуется на боль в груди.- Если у малыша нарушается сознание: теряет сознание, путает слова и буквы, повышается сонливость.
- Если вы заметили, что ребенку трудно дышать.
- Анафилактический шок — это следствие сильнейшей аллергии. Проявляется в виде затрудненного дыхания, больной может потерять сознание, резко падает артериальное давление, возможен даже коллапс легкого.
Запрещенные действия
Желая помочь ребенку, вы можете абсолютно случайно ему навредить. Не пытайтесь заниматься самолечением и назначать лекарства без консультации у специалиста. Лучше выполнять все рекомендации доктора, и тогда лечение пройдет намного быстрее и эффективнее.
Не нужно предпринимать следующих действий при обнаружении красных пятен на теле ребенка:
 Пытаться выдавить или содрать новообразования. Особенно если малыш жалуется на сильный зуд, или вы видите, что внутри волдыря есть жидкость.
Пытаться выдавить или содрать новообразования. Особенно если малыш жалуется на сильный зуд, или вы видите, что внутри волдыря есть жидкость.- Не нужно экспериментировать с лекарствами и давать все подряд. Можно воспользоваться антигистаминными средствами, которые эффективны при проявлении аллергии. Но даже здесь нужно проявить осторожность и давать ребенку только то, что он уже употреблял раньше.
- Воздержитесь от того, чтобы намазать пятна мазью или каким-либо красящим веществом. Это может не только помешать врачу поставить диагноз, но и навредить вашему малышу.
Народные средства
Многие родители считают, что народные средства — это лучшие лекарства. Да, народные рецепты эффективны, но пользоваться ими можно только одновременно с медикаментозным лечением и после консультации с лечащим врачом. Популярные народные рецепты:
 Чистотел и тысячелистник. Вам понадобится по одной столовой ложке измельченной травы, которую необходимо залить одним стаканом воды и настаивать в течение двух часов. По истечении времени воду можно слить, а оставшуюся кашицу необходимо прикладывать к пораженной коже не менее чем на 20 минут.
Чистотел и тысячелистник. Вам понадобится по одной столовой ложке измельченной травы, которую необходимо залить одним стаканом воды и настаивать в течение двух часов. По истечении времени воду можно слить, а оставшуюся кашицу необходимо прикладывать к пораженной коже не менее чем на 20 минут.- Березовые почки. На одну столовую ложку березовых почек вам понадобится один стакан кипятка. Настой стоит около получаса, а затем в полученной жидкости смачивают марлю и прикладывают к покрасневшим местам.
- Сок укропа. Этот способ поможет убрать зуд. В соке смачивают марлю или другую ткань и прикладывают к красной коже. Уже после первого прикладывания пятнышки начинают меньше чесаться. Процедуру нужно повторять не менее трех раз в день.
Даже самые заботливые и внимательные родители не смогут оградить кроху от кожного заболевания. Конечно, следует укреплять организм, давать малышу больше витаминов, стараться закалять. Но есть такие инфекции, которыми нужно просто переболеть в детстве, и тогда организм сможет противостоять микробам в следующий раз. К таким заболеваниям относится, например, ветряная оспа. Особенно опасна она во время беременности.
Причины появления красных пятен на голове и эффективные способы лечения
Кожный покров часто выступает в роли своеобразного маркера, указывающего на наличие внутренних патологий. Однако в некоторых случаях проблемы с дермой обусловлены иными причинами. К ним относятся красные пятна на голове, которые возникают при аллергической реакции, себорейном дерматите, псориазе или лишае. Также такие новообразования возникают при повреждении кожного покрова.
Аллергическая реакция
Красные пятна на волосистой части головы, обусловленные аллергической реакцией, возникают из-за повышенной чувствительности дермы к воздействию определенных раздражителей:
- цитрусовых и иных продуктов;
- химических веществ, входящих в состав шампуней и других средств личной гигиены;
- шерсти животных, пыльцы;
- при активном потоотделении на голове.
Аллергическая форма дерматоза на голове развивается вследствие наследственной предрасположенности, эндокринных патологий, дисфункции органов ЖКТ или сильного стресса.
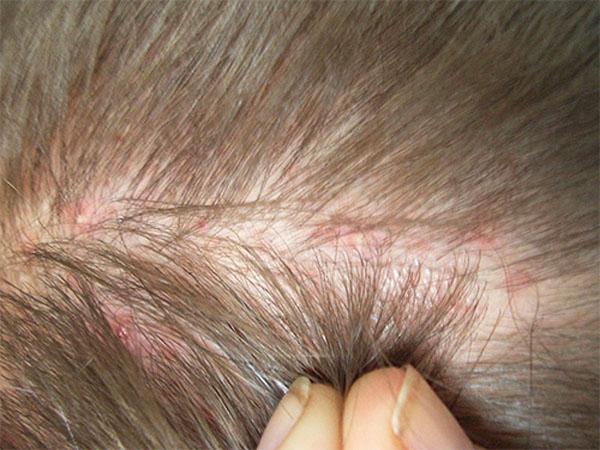
Аллергическая реакция возникает обычно практически сразу после контакта с раздражителем. В этом случае у мужчин и женщин отмечаются следующие явления:
- интенсивный зуд;
- покраснение кожи головы;
- шелушение кожи.
Важно! Аллергическая реакция нередко протекает по типу себорейного дерматита. Поэтому к лечению приступают только после выявления причинного фактора.
В начале лечения аллергической реакции необходимо устранить воздействие раздражителя. Схема терапии подбирается с учетом причины появления красных пятен на голове.
- При появлении первых признаков аллергической реакции рекомендован прием антигистаминных средств: Кларитин, Зодак, Эриус и другие.
- Для симптоматического лечения аллергии применяются мази, подавляющие воспалительный процесс: дегтярная, ихтиоловая и нафталиновая.
- В тяжелых случаях для обработки кожи применяются мази на основе кортикостероидов.
- В качестве дополнения к медикаментозной терапии используются энтреросорбенты. Эти препараты способствуют выведению из организма токсинов, тем самым снижая интенсивность аллергической реакции.
- Лечение патологического состояния рекомендуется дополнять специализированной диетой, которая оказывает положительное воздействие на работу органов пищеварения у взрослых и детей.
Себорейный дерматит
Первые признаки патологии возникают в случае активизации грибковой инфекции, паразитирующей на коже головы. К этому приводят:
- ослабление иммунной защиты;
- эндокринные патологи и гормональный дисбаланс;
- сильный стресс.

Обратите внимание! Себорейный дерматит возникает из-за активного выделения кожного секрета, вызванного аномальным строением сальных желез головы.
Заболевание вызывает покраснение отдельных участков кожного покрова, поверхность которого со временем начинает шелушиться, появляются розовые пятнышки и точки на затылке и других частях тела. Течение патологии сопровождается интенсивным зудом, в редких случаях — болевыми ощущениями. Себорейный дерматит обостряется из-за неправильного питания.
У ребенка или подростка заболевание может спровоцировать появление высыпаний в виде угревой сыпи. Такие новообразования возникают на фоне активного выделения кожного сала, которое закрывает фолликул волоса. В результате последний воспаляется. Это ведет к появлению акне.
При дерматите себорейного типа проводится комплексное лечение, предусматривающее использование следующих препаратов:
- Антигистаминные и гипосенсибилизирующие. Эти лекарства применяются для симптоматического лечения. Первая группа препаратов (Клемастин, Хлоропамин) избавляет от зуда и восстанавливает цвет кожи. Гипосенсибилизирующие (натрия тиосульфат, кальция глюконат) вводятся непосредственно в мышечную ткань или вены.
- Противогрибковые. Лекарства этой группы (Клотримазол, Флуконазол) останавливают рост и размножение грибковой микрофлоры в волосистой части головы. Противогрибковые препараты применяются в виде мазей (при легкой форме патологии) и таблеток (при тяжелой форме).
- Глюкокортикостероиды. Назначаются при обнаружении процесса воспалительного типа. Глюкокортикостероиды (Гридрокортизон, Беклометазон) при себорейном дерматите используются в форме мазей.
- Кератолитические. Применяются для удаления ороговевших частей кожи. В группу кератолитических препаратов входят медикаменты, включающие цинк, салициловую кислоту, мочевину.
В случае присоединения вторичной инфекции медикаментозную терапию дополняют антибактериальными лекарствами тетрациклинового ряда.
При рецидиве себорейного дерматита рекомендуется отказаться от использования привычной косметики в пользу специализированных шампуней или гелей для душа, которые подавляют активность грибковой микрофлоры.
Псориаз — хроническое кожное заболевание воспалительного характера. Почему развивается патология у того или иного пациента установить крайне сложно. Считается, что провоцировать рецидив заболевания могут факторы, ослабляющие иммунитет человека:
- инфекционные, вирусные и иные болезни;
- сильный стресс;
- продолжительное нахождение под прямыми лучами солнца (в малых дозах полезно);
- прием лекарственных препаратов и другое.
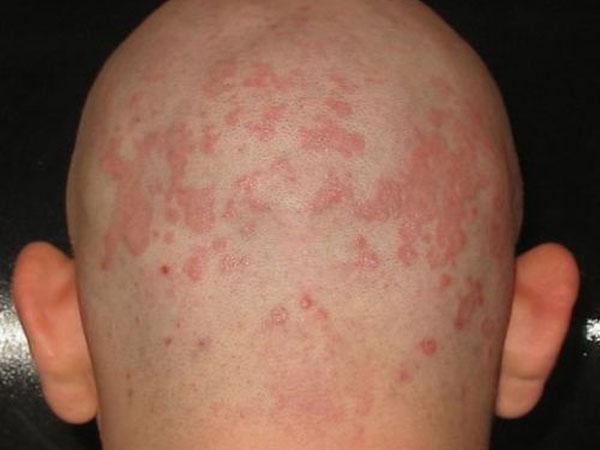
Кстати! Считается, что появление псориаза обусловлено наследственностью.
Патология после обострения проходит через несколько стадий развития, каждая из которых характеризуется определенными признаками:
- зуд и покраснение дермы, со временем кожные покровы чешутся все сильнее;
- шелушение кожи;
- появление крупных пятен, покрытых белыми хлопьями (отмершими тканями);
- трещины и ссадины на голове.
Эластичность кожи в проблемной зоне снижается, вследствие чего дерма легко травмируется.
Псориаз требует комплексного подхода к лечению. Терапия заболевания предусматривает применение:
- кортикостероидов и цитостатиков (в тяжелых случаях);
- антигистаминных препаратов;
- седативных и гипосенсибилизирующих лекарств;
- витаминных комплексов и иммуномодуляторов.
Применение указанных препаратов призвано купировать симптомы, характерные для псориаза, и увеличить продолжительность стадии ремиссии. При этом окончательно избавиться от патологии невозможно. В случае присоединения вторичной инфекции лечение псориаза дополняется местными антибактериальными препаратами.
Лишай, как и себорейный дерматит, возникает из-за активности грибковой микрофлоры. В зависимости от типа патологии она развивается после контакта с животными или иными носителями возбудителя, а также под воздействием факторов, ослабляющих иммунитет.
Характерным признаком лишая являются пятна различного размера и оттенков, которые возникают на коже головы. В проблемной зоне при этом происходит истончение и выпадение волосяного покрова. По мере развития болезни человека беспокоит зуд, сыпь.
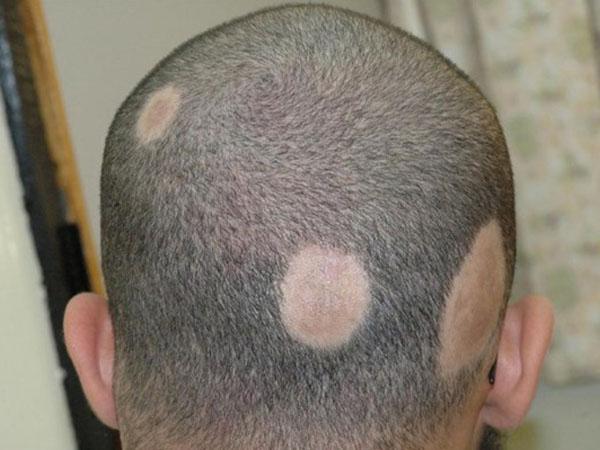
Лечение лишая проводится посредством обработки проблемных участков средствами, которые подавляют грибковую микрофлору: Ламизил, салициловая и серная мазь, глюкокортикостероиды.
В тяжелых случаях в лечении лишая применяются системные противогрибковые лекарства. С целью устранения симптомов в состав терапии вводят антигистаминные средства.
Красные пятна на голове под волосами появляются по различным причинам. Крайне не рекомендуется игнорировать такие новообразования или заниматься самолечением. Некоторые препараты, применяемые, например, при стригущем лишае, противопоказаны при псориазе. К лечению красных пятен необходимо приступать на начальной стадии развития воспалительного процесса.
Полезные видео
Что такое себорея кожи головы?
Как избавиться от себореи на голове.
Причины появления пятен на коже у детей и взрослых, как симптом заболевания или аллергической реакции
Появление высыпаний на кожных покровах человека – очень частое явление. Пятнышки и сыпь возникают по разным причинам. Если они сопровождаются неприятными симптомами, это может быть признаком опасного заболевания. При появлении пятен на коже красных, коричневых, белых оттенков, которые чешутся или шелушатся, нужно незамедлительно обратиться к специалисту-дерматологу.
Что такое пятна на коже
Высыпания на теле человека часто имеют разный вид, размер, форму. Пятном называется изменение оттенка участка кожного покрова. Пятнышки могут принимать вид кожной сыпи (маленьких красных точек) или крупных образований и занимать большие площади, расползаясь по всей спине, животу, ногам. Часто вместе с изменением цвета меняется форма кожного покрова. Данный участок приподнимается над остальной поверхностью, образуя бляшки, бугорки, волдыри.
Появление пятен очень часто сопровождается зудом, шелушением, ощущениями боли. Иногда их возникновение проходит без каких-либо тревожных симптомов. Если они располагаются в недоступных местах, человек может не сразу их заметить. Во многих случаях поражения кожных покровов говорят о наличии каких-либо хронических заболеваний внутренних органов. Пятна на теле красного цвета часто являются проявлением аллергии. Возникновение кожных высыпаний иногда свидетельствует и об инфекционных заболеваниях.
Частичное изменение цвета кожных покровов обуславливается разными факторами. Они бывают внешними и внутренними. К первым относятся воздействие солнца, ветра, мороза, высокой температуры, химических веществ. Внутренними факторами являются заболевания разного рода, поражающие человека. Это может быть возникновение инфекции, воспаление органов пищеварительной системы. Устранение пятен и высыпаний, обусловленное внешними факторами, является более легким процессом. Часто они не требуют лечения, а проходят самостоятельно.
Для того чтобы определить, по какой причине возникли странные пятна на теле, необходимо получить консультацию дерматолога. После диагностики он должен назначить соответствующее лечение. Распространенными причинами, по которым появляются пятна на коже, считаются:
- аллергические реакции;
- термические, химические ожоги;
- болезни дерматологического характера (лишай, экзема);
- грибковые заболевания;
- инфекционные болезни (краснуха, ветрянка);
- хронические заболевания внутренних органов;
- нарушения в работе иммунной системы;
- стрессовые состояния.
Красные пятна на теле
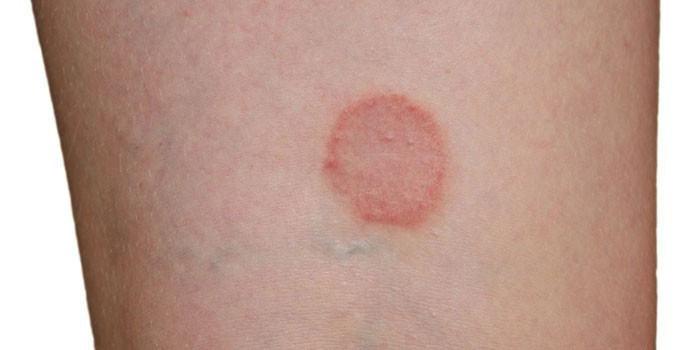
Самым распространенным видом кожных образований на теле человека являются пятнышки красноватых оттенков. Если красные пятна на теле чешутся – это признак дерматологической патологии или грибковых инфекций. При заболевании кандидозом могут возникать зуд, покраснения участков кожи. Разные виды дерматитов, лишай, экзема проявляются чешущимися и шелушащимися красноватыми пятнышками. Такие инфекции, как ветряная оспа, корь, менингит, сопровождаются появлением мелкой сыпи, пятен темно-красного, малинового оттенка. Все эти болезни вызывают зуд, часто нестерпимый.
При аллергических реакциях на здоровой коже выскакивают прыщики, пятнышки красных оттенков. В результате стресса иногда появляются темно-красные и бордовые пятна на шее, груди. Они часто исчезают после стабилизации состояния. При нарушении обмена веществ происходит появление сыпи на лице и руках. Во всех этих случаях возникновение пятен может как сопровождаться зудом, так и проходить без него. Красные пятнышки на теле, которые не чешутся, иногда появляются из-за нарушения работы кровеносных сосудов. Возникновение сосудистых пятен бывает, в основном, у пожилых людей.

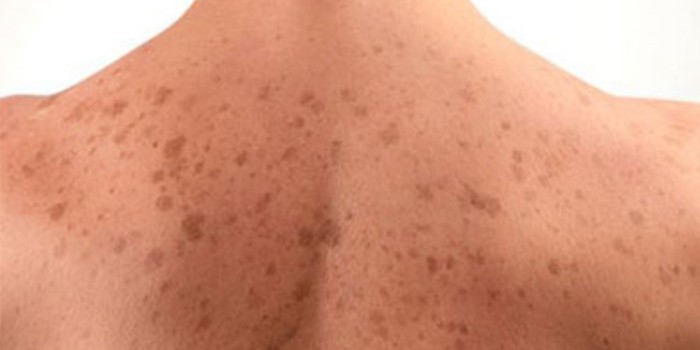
Пятна на теле светло-коричневого цвета связывают с действием солнца. Это явление называется «нарушением пигментации». После принятия солнечных ванн кожа может покрыться коричневыми пятнышками. Это говорит о переизбытке в организме пигмента меланина. В пожилом возрасте у женщин кожа часто покрывается старческими бляшками темно-коричневого, черного цвета. Пигментные образования легко выводятся с кожи с помощью осветляющих кремов. Черные пятнышки могут являться признаком таких заболеваний, как: сахарный диабет, поликистоз яичников, рак внутренних органов.
Шелушащиеся
Очень часто при дерматологических патологиях на здоровых участках кожи возникают пятнышки, покрытые чешуйками. Это омертвевшие частички дермы, пораженной каким-либо заболеванием. Шелушение может сопровождаться зудом. При их расчесывании чешуйки удаляются, затем больной участок кожи вновь покрывается ими. Шелушащиеся пятна на теле появляются вследствие следующих болезней:
- дерматиты;
- экзема;
- отрубевидный лишай и другие его виды;
- псориаз.
Лишай оставляет на коже пятнышки с четко очерченной каймой. За короткое время они распространяются по всему телу. При себорее кожа сильно шелушится и чешется. Покрасневшие места на кожном покрове человека, сопровождающиеся шелушением, бывают при грибковых инфекциях. Начать шелушиться и краснеть кожа может из-за сухости или воздействия низких температур.
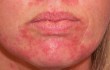
Поражения кожных покровов, имеющие вид розоватых пятнышек, часто возникают из-за атопического дерматита. Это проявление аллергической реакции организма. Его может вызвать употребление каких-либо продуктов, пыль, контакт с химическими средствами. Иногда пятна розового оттенка возникают из-за нестабильного психоэмоционального состояния человека. Локализация высыпаний охватывает шею, лицо, руки, грудь.
При таком заболевании, как розовый лишай, пятнышки появляются на спине, бедрах, боках. Болезнь активизируется при сниженном иммунитете, после перенесения инфекционных заболеваний. Стригущий лишай, который провоцирует розоватые высыпания, бывает в детском возрасте. Преимущественно болезнь поражает участки кожи на голове ребенка, но иногда локализуется на лице, шее.
Из-за недостаточного количества влаги кожные покровы иссушаются, становятся грубыми. Сухие пятна на лице, руках, шее возникают при длительном нахождении на солнце. Такое же действие производит ветер, морозная погода. Появление сухих пятен может быть спровоцировано патологиями желудочно-кишечного тракта. Недополучение питательных веществ отражается на состоянии кожных покровов человека. Сухие розоватые или красные пятнышки часто появляются в виде аллергической реакции к внешним раздражителям.
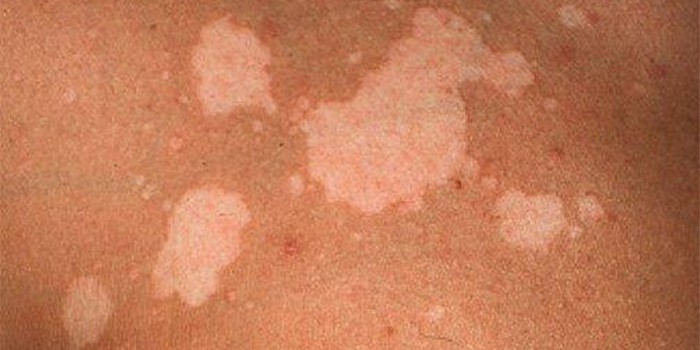
Белые шелушащиеся пятна
Если кожные высыпания имеют вид светлых шершавых пятен, скорее всего, это отрубевидный лишай. Еще его называют солнечным грибком. При этом заболевании в роговом слое дермы начинается воспалительный процесс. Пораженные клетки отмирают, образовывая чешуйки. Пятно начинает чесаться и шелушиться. Характерными признаками этого вида лишая является наличие светлых пятен на смуглом теле. На бледной коже образования имеют желто-коричневый оттенок.
Красные выпуклые
Покраснения на коже в виде пятен часто принимают вид волдырей, блестящих бляшек, отеков. Подобные следы возникают после укусов кровососущих и жалящих насекомых. Центр укуса может припухнуть и начинает отекать – это реакция организма на впрыскивание яда под кожу. Многие инфекционные заболевания характеризуются появлением гнойных образований красного цвета, волдырей. Например, при ветрянке образуются красные выпуклости с гнойником в середине, которые потом покрываются коркой. Похожие высыпания могут появиться и в случае поражения кожи экземой, псориазом.
Пятнышки сероватого оттенка на теле человека вызывает такая опасная болезнь, как рак. В этом случае кожные образования характеризуются гладкой поверхностью. Пигментные пятна, возникающие на солнце, тоже могут быть серого цвета. Это плоские высыпания, которые появляются у людей в пожилом возрасте. Пятнышки с серыми чешуйками бывают и при заражении одним из видов лишая.



Фиолетовые пятна на лице
При наличии заболеваний крови и внутренних органов нос, лоб, щеки часто покрываются синюшными пятнами. К этому приводит наличие таких болезней как: лейкемия, тромбоцитоз, печеночная недостаточность. Пятна фиолетовых оттенков вызывают следующие редкие заболевания:
- пламенеющий невус;
- синдром Кобба;
- саркома Капоши;
- синдром мраморной кожи.
Диагностика
Для того чтобы избавиться от неприятных высыпаний на коже, необходимо точно установить диагноз. От этого зависит назначение адекватного лечения. Лекарства выписывает только врач на основе диагностических исследований. Этот процесс начинается с опроса пациента и его физического осмотра. Затем следует лабораторное обследование с применением специального оборудования. Проводятся такие исследования:
- Дерматоскопия. Оценка состояния дермы с помощью инструмента для визуального обследования поражений кожи.
- Анализ тканей. С пораженного участка берется соскоб. Частички кожи рассматривают под микроскопом на предмет выявления паразитов.
- Анализ крови. Таким методом определяют наличие воспаления в организме.
- Бактериологическое исследование. Врач берет мазок и проводит тесты по выявлению микроорганизмов.
Для того чтобы вывести пятна с тела, необходимо выяснить причину их возникновения. Терапию назначает специалист на основании лабораторных данных и информации, полученной от пациента. Лечение зависит от вида, формы, характера болезни, которая спровоцировала появление пятен. Для терапии могут применяться такие виды лекарств:
- антигистаминные;
- противогрибковые;
- противовоспалительные;
- антибиотики;
- витамины.

Лечение тяжелых заболеваний проводится комплексно, с применением нескольких групп лекарственных средств. Если болезнь имеет легкую форму, часто используются только препараты местного действия. Лекарства выпускаются в виде:
- таблеток;
- мазей, кремов, спреев;
- растворов, настоек.
Кетоконазол
Кетоконазол является эффективным противогрибковым средством. Активное вещество препарата мощно подавляет деятельность грибков, разрушает их клеточную структуру. Средство используется для устранения образований на коже, вызванных дерматологическими заболеваниями. Его назначают при поражении отрубевидным лишаем, себореей, микозах разных видов.
Кетоконазол хорошо переносится организмом, почти не имеет противопоказаний. Курс лечения составляет 2-8 недель.Отличительной чертой препарата является то, что он быстро устраняет кожные высыпания. Плюсом можно считать возможность применения лекарства для беременных. К недостаткам средства относится большое количество побочных эффектов.
Метронидазол
Метронидазол – антибиотик широкого спектра действия. Это одно из лучших современных лекарств. Является противомикробным препаратом высокой эффективности. Активные вещества метронидазола уничтожают многие виды бактерий, понижают риск повторных заболеваний. Он применяется для лечения сложных заболеваний инфекционного характера, хронических болезней внутренних органов.
Плюсом Метронидазола является успешное лечение угрей, лишаев, гнойных образований на коже. К недостаткам относится наличие множества побочных действий. Среди нежелательных проявлений – нарушение функций нервной системы, расстройство пищевода, мочевыделительных путей, аллергические высыпания на теле. Лекарство имеет хорошие отзывы врачей и пациентов.
Кларитин – антигистаминный препарат, успешно устраняющий проявления аллергии у взрослых и детей. Используется для лечения крапивницы, аллергического дерматита, других кожных заболеваний, сопровождающихся высыпаниями. Кроме активного вещества – лоратадина, содержит натуральные элементы, ароматизаторы. Лекарство не вызывает привыкания, что является большим плюсом. Его можно использовать длительное время, не опасаясь нанести вред здоровью.
Отличительной характеристикой средства считается то, что оно быстро снимает симптомы аллергии, не вызывая сухости дермы. Препарат имеет множество достоинств: может назначаться маленьким детям, почти не имеет противопоказаний, хорошо переносится организмом, побочные действия наблюдаются редко. К единственному минусу относят то, что от него рекомендуется отказаться во время беременности и кормления.
