Симптомы чесотки и как ее лечить
Чесотка – лечение в домашних условиях
 Чесотка является паразитарным заболеванием кожных покровов человека, при котором у больного в ночные часы имеет место интенсивный зуд, приводящий к расчесам. По мере прогрессирования болезни на коже возникают чесоточные ходы. Вызывается недуг микроскопическим чесоточным клещом, который внедряется в верхний слой кожи и, прогрызая в ней ходы, вызывает зуд. Не улучшают состояние больного и продукты жизнедеятельности клеща. Болезнь эта инфекционная и легко передается от человека к человеку. По мере того как заболевание прогрессирует и количество клещей в организме возрастает, область поражения увеличивается. В том случае, если лечение отсутствует в течение длительного времени, состояние больного может значительно ухудшаться из-за постоянного инфицирования мест расчесов и хронического, пусть и слабого, гнойного процесса. Несмотря на то что болезнь в большинстве случаев считают недугом социально неблагополучных слоев населения, от нее не застрахован ни один человек. Все дело в том, что клещи при отсутствии для них пищи в окружающей среде сохраняют жизнеспособность до 2 суток, и от этого заражение может происходить и без личных контактов с инфицированным человеком. Чаще всего болезнь возникает у детей и людей, часто пользующихся общественным транспортом и посещающих неблагоустроенные пляжи пресноводных водоемов.
Чесотка является паразитарным заболеванием кожных покровов человека, при котором у больного в ночные часы имеет место интенсивный зуд, приводящий к расчесам. По мере прогрессирования болезни на коже возникают чесоточные ходы. Вызывается недуг микроскопическим чесоточным клещом, который внедряется в верхний слой кожи и, прогрызая в ней ходы, вызывает зуд. Не улучшают состояние больного и продукты жизнедеятельности клеща. Болезнь эта инфекционная и легко передается от человека к человеку. По мере того как заболевание прогрессирует и количество клещей в организме возрастает, область поражения увеличивается. В том случае, если лечение отсутствует в течение длительного времени, состояние больного может значительно ухудшаться из-за постоянного инфицирования мест расчесов и хронического, пусть и слабого, гнойного процесса. Несмотря на то что болезнь в большинстве случаев считают недугом социально неблагополучных слоев населения, от нее не застрахован ни один человек. Все дело в том, что клещи при отсутствии для них пищи в окружающей среде сохраняют жизнеспособность до 2 суток, и от этого заражение может происходить и без личных контактов с инфицированным человеком. Чаще всего болезнь возникает у детей и людей, часто пользующихся общественным транспортом и посещающих неблагоустроенные пляжи пресноводных водоемов.
Болезнь эта поражает людей с глубочайшей древности, и потому имеется огромное количество лекарственных средств народной медицины, предназначенных для ее лечения. Они весьма эффективны и при этом не отличаются высокой токсичностью.
Что провоцирует развитие чесотки
Особых предрасполагающих факторов для инфицирования человека паразитическим клещом и возникновения чесотки не требуется. Даже если человек в недостаточной мере соблюдает правила личной гигиены, при отсутствии контактов с возбудителем заболевания инфицирования не происходит. Чаще всего заполучить чесоточного клеща можно при общении с больным, а также через следующие предметы:
- дверные ручки;
- лестничные перила;
- поручни общественного транспорта;
- сиденья общественного транспорта.
Кроме этого, в том случае, если поражение чесоточным клещом у человека очень сильное и он пребывал на пляже без использования какой-либо подстилки, то клещ попадет в песок или почву там, где отдыхал больной. Оказавшись на этом месте, другие люди могут легко инфицироваться чесоткой. В воде клещи гибнут, и потому при купании их передача от человека к человеку невозможна.
Симптомы чесотки
Инкубационный период болезни, в течение которого симптомы ее отсутствуют, может занять от 3 до 14 дней с момента инфицирования. Основным проявлением чесотки является кожный зуд, многократно усиливающийся после принятия горячего душа и в ночные часы, когда активность самок паразита увеличивается и они начинают быструю откладку яиц.
Кроме этого, на коже при осмотре можно обнаружить клещевые ходы, которые выглядят как тонкие, очень извилистые линии. Максимальная длина их 2 см. Чем больше ходов, тем сильнее инфицирование.
Далее, по мере прогрессирования заболевания, у больного появляются мокнущие болячки небольшого размера или мелкие сухие прыщики, которые легко повреждаются при чесании больного участка.
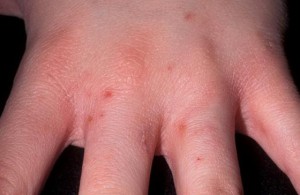
Возникает болезнь чаще всего на кистях рук между пальцами, а также на участках тела с наиболее тонкой кожей, таких как наружные половые органы, бока, внутренняя сторона локтя, подколенная впадина, кожа под грудью у женщин, а также кожа ягодиц.
Основные лекарственные препараты от чесотки
Для того чтобы устранить чесоточных клещей, больным обычно назначают лечение противопаразитическими мазями и суспензиями. Основными из них являются:
Все медикаментозные препараты должны быть прописаны врачом и не могут назначаться больным самому себе самовольно.
Народные средства для устранения чесотки
Народная терапия очень эффективна, но только в том случае, если болезнь не запущена и не появились очаги нагноения из-за инфицирования расчесов.
- Очень действенным составом является отвар чеснока в горчичном масле: взять крупную головку чеснока и, очистив от шелухи, измельчить ее при помощи терки, а затем залить 100 мл горчичного масла. После этого состав ставят на огонь, доводят до кипения и варят 20 минут под крышкой. После того как лекарство полностью остынет, его отцеживают и отжимают массу из чеснока. Полученной жидкостью натирают больные места 3 раза в день до полного устранения проявлений чесотки.
- Другое лекарство также готовится на основе чеснока: головку чеснока сжигают до состояния золы и после смешивают золу со столовой ложкой высококачественного несоленого сливочного масла и таким же количеством патоки до состояния однородности. Мазью натирают больное место 4 раза в сутки до тех пор, пока зуд полностью не пройдет. Чаще всего хватает 5 дней терапии для полного исцеления.
- Березовый деготь – еще одно лекарство против чесотки. Достаточно просто смазать дегтем больной участок, захватив со всех сторон от него по 1 см здоровой кожи, и оставить для воздействия на 3 часа. Смывают деготь простой холодной водой, применяя антибактериальное мыло. Если болезнь находится в самом начале, для исцеления хватает однократной процедуры.
- Порох со сметаной – отличное средство от клещей, которое помогает даже в тех случаях, когда болезнь зашла очень далеко и захватила обширные участки тела. Требуется взять 1 часть пороха и 3 части жирной сметаны и перемешать до однородной массы. После этого мазь настаивают в течение 3 часов при комнатной температуре, затем наносят на больной участок и закрывают повязкой. Меняют повязку 1 раз в сутки на протяжении 3 дней. Этого времени достаточно для полного истребления взрослых особей клеща, его личинок и яиц. По окончании лечения зуд может сохраняться еще на протяжении 2–3 дней, так как продукты жизнедеятельности клеща, оставшиеся под кожей, еще некоторое время оказывают раздражающее действие на организм.
- Сигаретный пепел и серная мазь также являются губительными для чесоточного клеща. Требуется собрать пепел и втереть его в больное место. Выждав 30 минут, пораженную чесоткой область натирают серной мазью и заклеивают лейкопластырем. Процедуру делают 3 раза в день на протяжении 1 недели. В течение всего этого периода мочить больное место нельзя.
- Курильщики могут лечить чесотку табачным дымом. Для этого, прикурив сигарету, поднесите ее максимально близко к больной коже и держите до тех пор, пока она не начнет угасать, – в этот момент ее надо вновь раскурить и снова обрабатывать кожу. Длится процедура до тех пор, пока сигарета не сгорит. Проводят в сутки до 6 таких окуриваний на протяжении 4 дней.
- Достаточно сложная в приготовлении (но при этом очень действенная) мазь с хозяйственным мылом справляется даже с очень сильной чесоткой. Столовую ложку свиного сала растопить на водяной бане, добавить в него столовую ложку натертого на мелкой терке хозяйственного мыла и также растопить его. После в еще горячую смесь вводят чайную ложку дегтя и 2 чайные ложки серы (можно взять кормовую для животных). Весь состав очень хорошо перемешивают и применяют для смазывания пораженной кожи утром и вечером на протяжении 7–10 дней до того момента, как полностью пройдет зуд.
- Эфирное масло лаванды – для чесоточного клеща губительное средство. Его можно применять двумя способами. Первый – это простое втирание масла в больное место несколько раз в день. Второй способ – мазь на основе мела: в чайную ложку масла добавить немного толченого мела, чтобы получился состав с консистенцией густой сметаны. Его наносят на больной участок слоем в полсантиметра и, накрыв полиэтиленом, фиксируют лейкопластырем. Лекарство оставляется на 12 часов, после чего заменяется новым. Уже спустя 3–4 дня болезнь полностью проходит.
- Будра – природное средство от паразитов. Для того чтобы устранить заболевание нужно взять 15 г высушенной травы, залить 100 мл крутого кипятка и настаивать в термосе на протяжении 1 часа. После этого препаратом следует протирать больное место утром и вечером до полного выздоровления.
Профилактика чесотки
Какой-либо специальной профилактики заболевания не существует, так как чесоточный клещ поражает человека без наличия провоцирующих факторов. Единственное, что советуют врачи для недопущения инфицирования паразитом, это обращение внимания даже на слабый зуд после пребывания в местах, где возможно инфицирование. Если после визуального осмотра чешущегося участка тела с использованием увеличительного стекла появляются подозрения на наличие клеща, стоит срочно обратиться за врачебной помощью, не дожидаясь четкого развития симптоматики. В чесотке нет ничего стыдного, и потому поход к врачу не должен быть затруднителен.
Что такое чесотка? Как её избежать и чем лечить?
Чесотка – кожное заболевание, передающееся контактно-бытовым путем и вызываемое клещами Sarcoptes scabbei. В этой статье мы разберем причины возникновения, основные проявления и методы лечения данной болезни.
Этиология и патогенез
Болезнь возникает при попадании в эпидермис клеща и проявляется характерными признаками. Инкубационный период чесотки составляет от 2 недель (при первом случае заболевания) до 3 суток при реинфекции или в случае заражения клещами. При «чесотке чистоплотных», если человек тщательно соблюдает правила гигиены, что приводит к регулярному удалению клещей с кожных покровов, инкубационный период составляет несколько месяцев.
Развитие чесотки происходит следующим образом: самка, попадая на кожу, делает своеобразные проходы в роговом слое эпидермиса, куда ежедневно откладывает яйца (в среднем 2-3 шт в день). Со временем из них возникают личинки, которые за 10-14 дней вырастают в здоровые особи.
При спаривании самцы, оплодотворив самку, гибнут. А самки входят в кожные покровы человека. То есть болезнь вызывается только самками.
Признаки заболевания – аллергическая реакция организма на укусы и жизнедеятельность чесоточного зудня.
Вот как выглядит патогенез чесотки:
1. Инкубационный период – длительность 10-15 дней. Именно это время нужно для развития и «размещения» клещей и для начала реакции на них иммунной системы. Соответственно, чем большее количество клещей изначально оказалось на коже, тем короче будет инкубационный период.
2. Если заражение повторное, первые признаки можно заметить уже через несколько часов.
3. Более сильная сыпь и ее выраженность зависят не от количества зудней, а от реакции на них организма.
Из-за сильного чувства зуда и множественных расчесов мест высыпаний возможно развитие бактериальной инфекции, например, стафилококка.
Какие симптомы у чесотки?
Клинические признаки чесотки следующие:
• зуд, усиливающийся по ночам. При отсутствии лечения он носит интенсивный характер, что приводит бессоннице и нервно-психическому возбуждению;
• сыпь. Характерны везикуло-папулезные высыпания с попарно расположенными элементами;
• чесоточные ходы видимы невооруженным глазом, они представляют собой небольшие (до 1 см) светло-серые линии, которые возвышаются над кожей;
• экскориации и корочки, возникающие вследствие чесания при интенсивном зуде;
• гнойные осложнения, возникшие по причине присоединения вторичной бактериальной инфекции.
Высыпания чаще локализуются между пальцами рук и ног, на сгибах коленных или локтевых суставов, в околопупочной области, на поверхности бедер (особенно внутренней), на сосках, мошонке и коже полового члена. Редко сыпь возникает на лице, ступнях ног или на ладонях.
При обнаружении данных симптомов следует получить консультацию у врача-дерматолога с целью дальнейшей диагностики и терапии.
Пути заражения
Источником инфекции является больной человек, поэтому велика вероятность заразиться чесоткой при:
• тесном контакте с заболевшим человеком (совместный сон, половой акт, пожатия рук);
• использовании общих предметов быта (полотенца, мочалка, постельное белье, игрушки);
• посещении общественных мест: сауны, бани, бассейны, тренажерные залы.
Важно! Существует мнение, что чесотка – болезнь «грязных людей». Однако чесоточный клещ не чувствителен к мылу или воде, т.е. даже если ежедневно принимать душ, количество клещей или возможность заразиться не снизится.
Человек, заболевший чесоткой, заражает окружающих, находящихся с ним в тесном контакте (коллеги по работе, коллективы дошкольных учреждений, школы, интернаты, общежития), тем самым создавая эпидемический очаг. Передача чесотки от животных людям невозможна.
Как можно выявить чесотку?
Диагностировать заболевание можно путем паразитоскопии соскобов с пораженной поверхности кожи. Диагноз подтверждается при обнаружении чесоточного клеща и его яиц.
Для диагностики чесотки применяются следующие методы:
1. На папулу наносят каплю масла, элемент срезается скальпелем и переносится на предметное стекло для дальнейшего исследования под микроскопом.
2. На элемент сыпи наносят раствор 10% щелочи, затем соскабливают его с помощью шпателя. Спустя 10 минут можно провести анализ под микроскопом содержимого на предметном стекле.
3. Соскоб с пораженной кожи переносят на стекло с каплей 40% молочной кислоты и микроскопируют.
4. Реже клеща извлекают из хода иглой (для этих целей используется увеличительное стекло) или выскабливают глазной ложечкой весь чесоточный ход с последующей микроскопией.
5. Для быстрого выявления чесоточных ходов применяют йодную пробу: при смазывании кожи йодом ходы впитывают большее количество раствора, вследствие чего лучше визуализируются на неповрежденной коже.
6. Проведение тонких срезов, выполненных в области обнаруженного хода (в роговом слое эпидермиса), дает возможность обнаружить и клеща, и яйца.
Окончательный диагноз «чесотка» врач может поставить, основываясь на симптомах (зуд, сыпь, чесоточные ходы), эпидемиологическом анамнезе (данные о контакте с больным или пребывании в очаге инфекции) и полученном результате исследования.
Лечение чесотки
Основная методика терапии при чесотке заключается в следующем:
1. Медикаментозная обработка проводится по всей поверхности тела, а не только пораженных участков.
2. Препарат наносится на кожу тонким слоем. При обрабатывании поверхности кожи основное внимание следует обратить на ноги, руки, область подмышек. После мытья рук следует повторно нанести состав.
3. Самки клещей активны в ночное время, поэтому лечение лучше проводить перед сном в 21-23часа.
4. Защищать глаза и слизистые от попадания на них лечебных препаратов.
5. При лечении противочесоточными мазями не рекомендуется применять другие препараты дерматологической направленности;
6. Чтобы терапия была эффективной, следует назначать лечение всем людям, находившимся в тесном контакте с заболевшим, чтобы предотвратить реинфицирование.
Лечение заболевания осуществляется противочесоточными средствами (бензилбензоат, серная мазь, линдан, SPREGAL), антигистаминными, седативными препаратами и противозудными мазями.
Наиболее эффективна терапия чесотки с помощью SPREGAL, аэрозоля, содержащего эсдепаллетрин и бутоксид пиперонил. Спрей следует наносить на все тело, лучше это делать перед сном. Предварительная обработка кожи не требуется. Оптимальный участок для воздействия – 20 см.
Действенный препарат от чесотки – 20% суспензия бензилбензоата, применяемая наружно. Курс лечения длится 5 суток и проходит по следующей методике:
• 1 и 4 день терапии – на тщательно вымытую и подсушенную кожу рук, туловища и ног наносится эмульсия. Препарат втирается дважды, интервал составляет 10 минут. Лучше проводить процедуру перед сном.
• 2 и 3дни лечения – мыться нельзя, противочесоточные препараты не наносят.
• 5 день терапии – с поверхности кожи смываются остатки лекарства.
После нанесения средства, спустя 12 часов, необходимо смыть остатки препарата мылом. Как правило, хватает однократного применения SPREGAL, но в сложных случаях обработку проводят дважды. Данным препаратом можно лечить детей.
Линдан – пестицид, используемый для лечения чесотки. Крем 1% линдана втирают в кожу вечером 3 дня подряд. Через 12-24 часа после применения средства следует принять душ. Крем не рекомендован к применению беременным женщинам и детям.
Для улучшения состояния пациента назначаются антигистаминные препараты – кларитин, супрастин. С целью нормализации сна применяют снотворное (донормил) и седативные (ново-пассит, афобазол). Для уменьшения зуда наружно применяют мази с глюкокортикоидами – белодерм, целестодерм.
Народные методы лечения
Помимо традиционной терапии, существуют эффективные народные средства, которые в качестве дополнения к лечению помогут справиться с чесоткой:
1. С целью профилактики заболевания применяют насыщенный раствор кухонной соли (3-4 ст.л. на 1 стакан теплой воды). Данным раствором следует натереть кожу и, не смывая средство, дать ей самостоятельно высохнуть.
2. Хорошо зарекомендовала себя смесь топленого свиного сала с хозяйственным мылом и серой. Для ее приготовления следует взять 2 ч.л. серы, 1 ч.л. дегтя, по 1 ст.л. топленого сала и натертого на терке хозяйственного мыла. Все хорошо перемешать и дважды в день на протяжении недели наносить на пораженные участки кожи.
3. 0,5 л растительного масла соедините со 100 г мелко порубленного чеснока. Проварите состав 10-15 минут на небольшом огне. Наносите тонким слоем 2-3 раза в день на поврежденные участки кожи.
Помните! Применение народных средств, сводится к профилактике и улучшению состояния больного. Не стоит заменять ими традиционную терапию с целью полного излечения от чесотки, поскольку эффективность данных средств очень мала по сравнению с этиотропным лечением.
Профилактика
Для предотвращения возникновения чесотки необходимо исключить путь передачи клеща от больного человека к здоровому. Сделать это возможно при соблюдении ряда несложных правил:
• лечение больных, проживающих на одной территории, должно происходить одновременно, для предупреждения реинфекции;
• контактные лица подлежат тщательному осмотру. Люди, которые проживают с заболевшим, должны выполнить профилактическую обработку кожи бензилбензоатом;
• необходимо ежедневно выполнять влажную уборку комнаты (с применением 1-2% раствора соды), где находится больной;
• дезинфекцию личных вещей и постельного белья больного проводят аэрозолем А-ПАР.
Придерживаясь всех описанных правил, внимательно относясь к собственному здоровью, а также соблюдая правила личной гигиены, можно избежать такого паразитарного заболевания, как чесотка.
Как я чесотку лечила
Сейчас прочитала пост одной из подруг на мамском форуме и вспомнила как я один раз чесотку лечила))) Поступает к нам как-то по скорой личность маргинальная, в п/п по какой то причине обработку не сделали, принимаем. Стрижем, моем и т.д. тело все в расчесах, чесотка. Ну работа есть работа, работаем, все как положено в перчатках. К концу смены начинают чесаться руки, красноты нет, но, блин, чешусь. Дежурила с нами молоденькая врач, осматривает, говорит, что видит вход-выход. Заразилась ты. Звоним в аптеку, бегом бензилбензоат в зубы и домой. Прилетаю, вымазалась с головы до ног. Хожу как 🐧, крылья-ласты расшиперила, воняю)))) кошка прячется, муж ржёт как конь. Проходит пара часов, звонит старшая, говорит тоже заразилась, пошла мазаться домой. Закралось у меня сомнение, но я то уже вымазанная вся) в итоге, когда зачесалась вся смена, плюс врач который даже не походил к этому пациенту, поняли, что это не чесотка)))) а реакция на новую партию печаток, чем то их там припудрили с антисептиком, а мы чуть на карантин не закрылись. Муж долго ржал. Вот так я чесотку и вылечила. К слову сказать, бензилбензоат снял зуд от аллергии))))
- Лучшие сверху
- Первые сверху
- Актуальные сверху
86 комментариев
Только сегодня про него писал в комменте в посте про вшей лобковых #comment_108268954
Походу волна про паразитов пошла.
Вангую неделю гельминтоза, педикулеза и грибковых заболеваний.
жил в общаге и выходя из комнаты в туалет пересекся с соседом по комнатам ,поздоровались и я пошел по маленькому. естественно пиструн держал когда мочился .знатно тогда врачиха глаза округлила когда я ей писюн чесоточный показал. но диагноз верный поставила. так что руки не только после клозета мыть нужно но и перед.
Эпидемиология, диагностика, клиника, лечение и профилактика чесотки
Методические рекомендации
№ 10/11-11
«Эпидемиология, диагностика, клиника, лечение
и профилактика чесотки»
(утв. Главным управлением лечебно-профилактической помощи
Минздрава СССР от 5 февраля 1985 г. № 10/11-11)
Эпидемиология
Чесотка — заразное заболевание кожи, вызываемое чесоточными клещами. Последние подразделяются на 3 группы: зудни, накожники и кожееды. У людей бывает зудневая форма чесотки, у животных — зудневая, накожниковая, кожеедная и смешанная. Возбудитель чесотки у людей — Sarcoptes scabiei varietas hominis (синонимы Sarcoptes hominis, Acarus siro).
Чесоточные клещи имеют овальную черепахообразную форму и представляют собой пример слитнотелых животных. Размеры самки 0,3 — 0,4 мм в длину и 0,25 — 0,38 мм в ширину. Самец меньше самки, его размеры соответственно равны 0,18 — 0,27 и 0,15 — 0,2 мм. Ротовые придатки клеща несколько выступают кпереди, по бокам находятся две пары передних ножек, снабженных присосками. Две пары задних ножек располагаются на брюшной поверхности и снабжены у самок длинными щетинками, а у самца на 4-ой паре ножек вместо щетинок имеются присоски.
Клиническую картину заболевания, в основном, обуславливают самки, так как самцы, оплодотворив последних на коже «хозяина», сами вскоре погибают. Жизненный цикл чесоточного клеща состоит из двух периодов: репродуктивного (от яйца до личинки) и метаморфического (от личинки до молодой самки или самца). Репродуктивный период осуществляется в чесоточных ходах. Личинки выходят через крышу хода и внедряются в устья волосянных фолликулов и под чешуйки рогового слоя эпидермиса. Метаморфической части цикла соответствует появление на коже больного мелких фолликулярных папул, изолированных везикул и едва заметных тонких ходов.
Цикл развития, чесоточного клеща от яйца до взрослой особи составляет 14 — 21 день. Продолжительность жизни самки около двух месяцев, за это время она откладывает до 30 яиц. Таким образом, к моменту ее гибели на коже и в коже имеется большое число новых поколений паразита.
Длительность жизни извлеченного из чесоточного хода клеща составляет в наилучших для него условиях (температура 12 — 14,5°, влажность 90 %) 14 дней, большей же частью она не превышает 5 дней. При температуре 60° клещи погибают в течение часа. Клещи и личинки практически сразу гибнут при кипячении и проглаживании горячим утюгом и при температуре ниже нуля вне организма «хозяина». Сильное акарицидное действие оказывают 3 % карболовая кислота, креолин, ксилол, некоторые эфирные масла, а также сернистый ангидрид, убивающий клещей в 2 — 3 минуты. Яйца клещей более устойчивы к различным акарицидам.
Главный путь распространения заболевания — семейно-бытовой контакт. Заражение чесоткой происходит вследствие передачи клеща от больного человека здоровому, как при непосредственном соприкосновении с болеющим чесоткой, так и через вещи и предметы, которыми последний пользуется. Заражение происходит при попадании половозрелых самок чесоточного клеща на кожу здорового человека с одежды , постельных принадлежностей, полотенец, мочалок, перчаток и других предметов обихода, бывших в употреблении у больного чесоткой.
Заражению чесоткой благоприятствует тесное соприкосновение с больным, в частности, общая постель. Известны случаи заражения при половом контакте с чесоточными больными.
В организованных детских коллективах (школах, интернатах, детских садах, яслях) чесоточный клещ может также передаваться через письменные принадлежности, игрушки, спортивный инвентарь и т.д. Имеют место случаи заражения в банях, душевых, гостиницах и других общественных местах при условии несоблюдения установленного санитарного режима.
Способствуют распространению заболевания скученность населения, неудовлетворительные санитарно-гигиенические условия (переуплотнение в общежитиях, отсутствие горячей воды и т.д.), недостаточные гигиенические навыки населения (редкая смена белья, редкое мытье и т.д.).
При рассмотрении эпидемиологических цепочек при чесотке следует помнить, что в ряде случаев на человека могут попасть клещи, паразитирующие, как на домашних (кошки, лошади, собаки, овцы, свиньи, козы и т.д.) так и на диких (зайцы, лисы, волки, крысы и т.д.) животных, птицах. У каждого из этих видов животных имеется особый чесоточный клещ, который при попадании на кожу человека далеко не всегда вызывает заболевание, а течение процесса имеет свои особенности.
Наибольшее количество случаев заболеваемости чесоткой регистрируется в осенне-зимний период и часто выявляются при проведении массовых профилактических осмотров населения, особенно детского.
Несмотря на систематическое повышение культурного уровня населения, улучшение экономических условий жизни, существует ряд факторов, влияющих на распространение чесотки. К ним относятся повышенная миграция населения, связанная с быстрым развитием туризма, зон отдыха, сезонными работами, перемещением большого количества людей на новостройки, пребывание в командировках и т.д., самолечение.
Следует учесть, что в распространении чесотки немалую роль играют недостатки в работе медицинской службы, ослабление внимания к этой инфекции со стороны органов здравоохранения, дефекты диспансеризации и т.д.
Важнейшими противоэпидемическими мероприятиями в борьбе с чесоткой являются раннее распознавание заболевания; выявление, качественное обследование и лечение всех контактных лиц; своевременное и полноценное лечение больных; правильная дезобработка очагов инфекции.
Инкубационный период при чесотке варьирует от 1 до 6 недель, при реинфекции он значительно короче и составляет несколько дней, что обусловлено сенсибилизацией организма, развившейся при первичном заражении. Длительность инкубационного периода зависит от количества клещей, попавших на кожу человека при инфицировании, от реактивности организма, от гигиенических навыков больного.
Основными клиническими симптомами чесотки являются:
1) сильный зуд, усиливающийся в вечернее и ночное время; 2) обнаружение характерных чесоточных ходов; 3) появление узелковых и пузырьковых высыпаний, эрозий, расчесов, кровянистых корочек; 4) излюбленная локализация элементов сыпи.
Первым клиническим симптомом чесотки является зуд. Он появляется после внедрения чесоточного клеща в роговой слой эпидермиса. Видимые проявления чесотки в это время отсутствуют или характеризуются появлением волдырей, пузырьков на месте инфицирования. Зуд при чесотке ощущается не только на месте внедрения клещей, но и передается рефлекторно на другие участки кожного покрова, в связи с чем, ограниченный вначале, он усиливается с каждым днем и может принять генерализованный характер. Причину резкого усиления зуда при чесотке ночью видят в том, что наибольшая активность самки клеща приходится на указанное время суток. Интенсивность зуда колеблется от слабого до сильно выраженного.
Сильный зуд может возникнуть и в процессе лечении в результате раздражающего действия применяемых медикаментов. Он может сохраняться и после окончания лечения. В обоих случаях зуд быстро снимается после применения местных индифферентных средств, без дополнительного антипаразитарного лечения.
Наиболее характерным симптомом заболевания является чесоточный ход, который самка клеща прокладывает в роговом слое эпидермиса. Типичный чесоточный ход имеет вид слегка возвышающейся, прямой или изогнутой, беловатого или грязно-серого цвета линии длиной 0,5 — 1,0 см. На переднем (слепом) конце хода лишь иногда обнаруживается везикула, здесь чаще бывает видна самка клеща, просвечивающая через роговой слои в виде темной точки. Описанные ходы особенно хорошо выражены на боковых поверхностях пальцев, тыльной, ладонной и боковой поверхностях кистей, на сгибательной поверхности лучезапястного сустава, локтях, лодыжках, тыле стоп и подошвах. Нередко чесоточные ходы бывают представлены несколькими везикулами на различных стадиях развития, расположенными линейно в виде цепочки. Иногда под всем клещевым ходом образуется единичная везикула размером не менее 0,3×0,3 см или пузырь с серозным содержимым, тогда сам ход пролегает в их покрышке. При вторичной инфекции везикулы и пузыри превращаются в пустулы. При засыхании экссудата полостных элементов ходы принимают вид серозных или гнойных корочек.
У некоторых больных выявляются старые, сухие, полуразрушенные ходы, напоминающие поверхностную трещину с остатками типичного хода в начале или конце. Иногда типичный ход в виде возвышающейся линии может начинаться или прерываться везикулой или линейной корочкой. В том случае, когда везикула в задней части хода вскрылась, на ее месте образуется венчик отслоившегося эпидермиса, соединенный с неразрушенной частью хода. Внешне такой ход по контуру напоминает «ракетку». Эти ходы, как привило, приурочены к складкам кожи на кистях и в области, сгибательной поверхности лучезапястного сустава.
Нередко у взрослых на коже закрытых участков тела (аксилярная область, передние и задние подмышечные складки, живот, ягодицы, внутренняя поверхность бедер, поясница, паховые и межъягодичная складки, молочные железы у женщин и половые органы у мужчин) наблюдаются ходы в виде беловатой линии или линейного шелушения эпидермиса на поверхности плотных папул, синюшно-багрового цвета, размером 0,5×0,5 см и более. Такие ходы нередко встречаются так же на коже грудных детей и в местах давления одеждой.
Помимо чесоточных ходов клинические проявления неосложненной чесотки характеризуются появлением мелких узелков, пузырьков, эрозий, кровянистых корочек, линейных расчесов на симметричных участках кожного покрова. Типичная локализация указанных высыпаний: кисти, сгибательная поверхность верхних и нижних конечностей (особенно в области лучезапястных и локтевых сгибов, по передне-внутренней поверхности бедер), туловище (преимущественно в области передне-боковых поверхностей грудной клетки и живота, на пояснице, ягодицах, молочных железах у женщин, в области ромбовидной ямки и передних стенок подмышечных впадин), у мужчин — на половых органах. Высыпания у взрослых обычно отсутствуют на лице, шее, волосистой части головы, в межлопаточной области. У детей в процесс вовлекается любой участок кожного покрова.
У мужчин узелковые элементы могут располагаться на мошонке и половом члене, напоминая сифилитические папулы. Постановке диагноза чесотки помогают жалобы больного на зуд преимущественно в ночное время, наличие типичных чесоточных ходов и расчесов на других участках кожного покрова, отсутствие характерного для сифилиса регионарного склероаденита, отрицательные серологические реакции. Однако необходимо также помнить о возможности одновременного заражения двумя заболеваниями, когда клинические проявления сифилиса маскируют проявления чесотки и наоборот.
Проявления чесотки могут локализоваться на разгибательных поверхностях локтевых суставов в виде импетигинозных высыпаний и гнойных корок (признак Арди) или точечных кровянистых корочек на локтях или в их окружности (симптом Горчакова).
С большим трудом ходы обнаруживаются у чистоплотных людей; у лиц, часто моющихся по роду своей производственной деятельности (спортсмены, работники горячих цехов, шахтеры и т.д.); применяющих мыла, содержащие антипаразитарные и антимикробные средства; имеющих контакт с бензином, керосином, смазочными маслами, дегтем, скипидаром и другими веществами, обладающими антипаразитарным действием.
Помимо описанной выше типичной клинической картины заболевания различают чесотку без ходов, которую лишь условно можно называть малосимптомной (стертой), и атипичную форму заболевания. Малосимтомная (стертая) чесотка встречается значительно реже, преимущественно на ранних стадиях заболевания у пациентов, выявленных активно среди контактных лиц и во время массовых профилактических осмотров. Давность заболевания обычно не превышает 2 недель.
Клинические проявления малосимптомной чесотки характеризуются полным отсутствием чесоточных ходов. При осмотре выявляются высыпания в виде мелких, фолликулярных папул, изолированных везикул, уртикарных элементов, эрозий, кровянистых корочек, расчесов, расположенных на симметричных участках кожи туловища и конечностей. Высыпания обычно имеют типичную для чесотки локализацию. Зуд умеренный или слабо выраженный.
Атипичная форма заболевания развивается при попадании на кожу человека чесоточных клещей от животных или других разновидностей клещей (например, пузатый клещ). Чесотка, вызванная паразитами животных и птиц (клещи лошадей, овец, коз, собак, крыс, кур, голубей и т.д.) имеет свои клинические особенности. Инкубационный период очень короткий и составляет всего несколько часов, так как клещи только наносят укусы, вызывая сильный зуд, но не проникают в эпидермис и не образуют ходов. Этих клещей можно обнаружить на животном, в помещении и на белье больного. Высыпания обычно представлены более крупными, чем при обычной чесотке, ярко-красного цвета папулами, волдырями, везикулами и кровянистыми корочками. Локализация высыпаний не типична и соответствует участкам кожи, контактировавшим с животными. В соскобах с кожи никогда не бывает яиц, личинок, нимф, так как клещ не размножается на несвойственном ему хозяине. Возможно самоизлечение после прекращения контакта с больным животным и при частом купании. Однако в большинстве случаев проводится лечение обычными противочесоточными препаратами, обязательными являются дезинсекция белья, помещения, лечение больных животных и проведение обычных диспансерных мероприятий.
Иногда возникают поражения людей пузатым клещом, вызывающим так называемую «зерновую чесотку». На кожу человека пузатый клещ попадает чаще всего при соприкосновении с зерном, когда спят на соломе, в более редких случаях с пылью, инфицированной клещом. Зерновая чесотка протекает как обычная крапивница, часто с крупными волдырями, пузырьками на их поверхности, которые быстро превращаются в пустулы, иногда несколько напоминающие таковые при ветряной оспе. Всегда имеется очень сильный зуд. Локализуется зерновая чесотка преимущественно на коже туловища и шеи, редко поражаются лицо и конечности. В отличие от обычной чесотки, пузатый клещ не буравит кожу, а лишь кусает ее. Лечение проводится так же, как и при обычной чесотке.
Редкой разновидностью заболевания является, так называемая, «норвежская» (корочковая, крустозная) чесотка, впервые описанная в 1847 году норвежскими учеными Бэком и Даниэльсоном у больных проказой. В дальнейшем эта форма чесотки была отмечена у лиц, страдающих болезнью Дауна, сенильной деменцией, сирингомиелией, бери-бери, слабоумием, у пациентов с иммунной недостаточностью, а также на фоне длительной гормональной и цитостатической терапии.
Для указанной формы заболевания характерны появление массивных желтовато-грязного или буро-черного цвета корок, толщиной от нескольких миллиметров до 2 — 3 см, а также типичная для чесотки локализация высыпаний. В то же время, может поражаться кожа лица, шеи, волосистой части головы и процесс принимает генерализованный характер, местами напоминая сплошной роговой панцирь, ограничивающий движения и делающий их болезненными. Однако имеют место случаи и с локальным расположением корок (складки кожи, локти).
Между слоями корок и под ними обнаруживается большое количество чесоточных клещей, а на нижней поверхности наслоений — извилистые углубления, соответствующие чесоточным ходам. При снятии корок обнаруживаются обширные, мокнущие, эрозивные поверхности. Кожа у больных норвежской чесоткой сухая, ногти резко утолщены, в области ладоней и подошв выражен гиперкератоз. Болезнь часто сопровождается вторичной пиодермией, лимфаденитом, в общем анализе крови регистрируется эозинофилия, лейкоцитоз, ускоренная СОЭ. При ярко выраженной клинической картине зуд слабый или отсутствует. Эта форма чесотки контагиозна, причем у зараженных контактных лиц развивается типичная чесотка.
Иногда у больных чесоткой наблюдаются постскабиозные узелки (постскабиозная лимфоплазия кожи, персистирующая чесотка). Причиной данного процесса является особая предрасположенность кожи отвечать на какой-то раздражитель реактивной гиперплазией лимфоидной ткани. Клинические проявления персистирующей чесотки представлены своеобразными узелковыми элементами, возникающими после или в процессе основного заболевания. Узелки округлых или овальных очертаний, размером от крупной горошины до фасоли, синюшно-розового или буровато-красного цвета, имеют гладкую поверхность и плотную консистенцию. Количество высыпных элементов колеблется от единичных до множественных. Наиболее частой локализацией являются закрытые участки тела (мужские гениталии, внутренняя поверхность бедер, живот, подмышечные впадины, область на груди вокруг сосков). Течение процесса доброкачественное, но крайне длительное. Описаны случаи с длительностью заболевания от нескольких месяцев до нескольких лет. Характерны спонтанный регресс узелковых элементов и повторное появление их на тех же самых местах. В крови нередко обнаруживается лимфоцитоз. Узелки обычно резистентны к местной терапии, в том числе и к противочесоточной. Для их лечения рекомендуется применять криотерапию или введение производных кортизона в основание узелков.
Сильный зуд, сопровождающий чесотку, приводит к расчесам, вследствие чего чесотка часто осложняется вторичной инфекцией (фолликулитами, импетиго, эктимами, фурункулами, карбункулами, лимфаденитом, лимфангоитом). Последнее обстоятельство нередко изменяет клиническую картину чесотки и значительно затрудняет диагностику (установлению правильного диагноза помогают ночной характер зуда и локализация процесса). При распространенной и осложненной чесотке обнаруживаются, эозинофилия, лейкоцитоз, ускоренная СОЭ, а иногда — альбуминурия. Чесотка может осложняться и микробной экземой (у женщин преимущественно в области сосков, у мужчин — на внутренней поверхности бедер). В этих случаях очаги поражения имеют резкие границы, иногда мокнут, покрыты большим количеством гнойничков и корок. Иногда с самого начала заболевания чесотка сопровождается дерматитом.
Чесотка у детей
Определенные трудности возникают при диагностике чесотки у детей, когда клиническая картина заболевания маскируется пиодермией, экземой, крапивницей, почесухой. Течение чесотки у детей, в отличие от взрослых, имеет свои особенности: процесс распространенный; высыпания локализуются на любом участке кожного покрова, включая волосистую часть головы, лицо, шею, ладони и подошвы; более обильные на нижних конечностях (бедра, голени, лодыжки, внутренние края стоп); имеются уртикарные элементы; более выражены эксудативные явления; часто заболевание осложняется дерматитом, экземой, пиодермией.
Клинические проявления чесотки у детей различных возрастных групп имеют свои характерные особенности.
В первые 6 месяцев жизни ребенка основными элементами являются волдыри, везикулы, пузыри и чесоточные ходы. Высыпания локализуются на любом участке кожного покрова, преобладая на коже ладоней, подошв, в области тыла стопы и на ее внутреннем своде. Наличие уртикоподобных высыпаний дает повод к дифференциальной диагностике чесотки с детской почесухой и крапивницей.
У детей грудного и раннего детского возраста (до 3 лет) высыпания на лице и волосистой части головы клинически напоминают картину острой мокнущей экземы, не поддающейся обычной противоэкзематозной терапии. А при появлении волдырей, отечных папул, пузырьков возникает необходимость проводить дифференциальный диагноз со строфулюсом. Характерной особенностью клинического течения чесотки у детей раннего детского возраста является отсутствие высыпаний в области межпальцевых складок кистей, на боковых поверхностях пальцев рук и на переднем крае подмышечной складки. Иногда в этой возрастной группе наблюдается пемфигоидная форма чесотки, характеризующаяся появлением крупных, до грецкого ореха пузырей, с прозрачным содержимым и чесоточным ходом в покрышке, локализующихся на излюбленных для чесотки участках кожного покрова. Кожный зуд бывает резко выражен, что приводит к нарушению сна. Редкой, но возможной, локализацией чесотки у детей грудного и раннего детского возраста является поражение чесоточным клещом ногтевых пластинок, которые утолщаются, разрыхляются, на поверхности образуются продольные и поперечные трещины.
У детей дошкольного и школьного возраста в большинстве случаев клинические проявления чесотки бывают минимальными и характеризуются появлением единичных серопапул и кровянистых корочек. Чесоточных ходов мало или они слабо выражены.
Диагностика
Диагноз чесотки должен основываться на клинических проявлениях, эпидемиологических данных и результатах лабораторного исследования. Поиски чесоточного клеща должны производиться у каждого больного однако, отрицательные результаты еще не говорят об отсутствии у больного чесотки при наличии типичной клинической картины заболевания и больных среди контактов. Обязательное подтверждение чесотки лабораторным методом осуществляется особенно в тех случаях, когда диагноз заболевания затруднителен.
Существуют несколько методов лабораторной диагностики чесотки.
Метод извлечения клеща иглой: под контролем лупы иглой вскрывают слепой конец чесоточного хода на месте буроватого точечного возвышения, затем острие иглы продвигают по направлению чесоточного хода, делая попытку вывести клеща наружу, который своими присосками прикрепляется к игле и легко извлекается. Полученного клеща помещают на предметное стекло в каплю 10 % едкого натрия накрывают покровным стеклом и микроскопируют.
Метод тонких срезов: острой бритвой или маленькими ножницами срезают участок рогового слоя эпидермиса с чесоточным ходом или пузырьком и после обработки 20 % едким натрием в течение 5 минут исследуют под микроскопом. Этот метод позволяет получить не только клеща, но и его яйца, оболочки, экскременты.
Метод соскоба патологического материала: на предметное стекло наносят каплю глицерина или 20 % едкого натрия. Лезвием, ланцетом или ложечкой Фолькмана делают соскоб чесоточного элемента, не затрагивая сосочкового слоя дермы. Содержимое переносят на предметное стекло, накрывают покровным, слегка надавливают, чтобы капля глицерина или щелочи равномерно растеклась под покровным стеклом и через 10 минут микроскопируют.
Метод подслойного соскоба элементов до появления крови: соскобы производят глазной ложечкой с заостренными краями с 3 — 4 однородных свежих элементов до появления крови. Материал помещают на предметное стекло в каплю 20 % едкой щелочи (натриевой или калиевой) с глицерином в равных объемах, накрывают покровным стеклом и микроскопируют через 10 — 20 минут, а при отрицательных результатах еще через 2, 4, 24 часа после приготовления препарата.
Метод «щелочного препарирования кожи» заключается в нанесении 10 % щелочи на чесоточные высыпания на коже. Через 2 минуты мацерированный эпидермис соскабливают скальпелем, переносят на предметное стекло в каплю воды и исследуют под микроскопом.
Метод лабораторной диагностики с применением молочной кислоты*: стеклянной палочкой или глазной ложечкой каплю молочной кислоты наносят на высыпной элемент (чесоточный ход, папулу, пузырек, корочку и т.д.). Через 5 минут разрыхленный эпидермис соскабливается острой глазной ложечкой до появления крови, захватывая и участок на границе здоровой и пораженной кожи. Полученный материал переносят на предметное стекло в каплю молочной кислоты, накрывают покрывным стеклом и микроскопируют.
Способ удобен тем, что молочная кислота используется одновременно и как средство, разрыхляющее эпидермис перед соскобом и препятствующее его рассыпанию, и как вещество, просветляющее и фиксирующее материал для микроскопирования, и как препарат, посредством которого можно снимать остатки красящих веществ, применяемых для прокрашивания чесоточных ходов.
Молочная кислота не обладает раздражающим действием, а бактерицидные ее свойства препятствуют развитию пиогенных осложнений на местах соскобов. Метод отличается быстротой и надежностью диагностики заболевания.
У отдельных больных чесоточные ходы недостаточно выражены. В этих случаях рекомендуется применять смазывание подозрительного элемента йодной настойкой, анилиновыми красителями, тушью или 0,1 % раствором флюоресценатнатрия. Разрыхленный слой эпидермиса на месте чесоточного хода более интенсивно впитывает красящее вещество, вследствие чего более контрастно прокрашивается. После смазывания кожи 0,1 % раствором флюоресценатнатрия и при освещении люминесцентной лампой чесоточные ходы приобретают интенсивное желтоватое свечение.
При подозрении на чесотку целесообразно проводить пробное лечение противочесоточными препаратами. В случае положительного эффекта больной регистрируется, как больной чесоткой, проводятся соответствующие противоэпидемические мероприятия.
* Метод разработан ЦКВИ совместно с кафедрой энтомологии биологического факультета МГУ.
Наибольшее распространение при лечении больных чесоткой получили методы терапии бензилбензоатом и по Демьяновичу, обладающие высокой эффективностью, хорошей переносимостью и быстротой оказываемого действия. Методами выбора являются лечение чесотки серной мазью, мазью Вилькинсона и полисульфидным линиментом.
Независимо от метода терапии необходимо обрабатывать противочесоточным препаратом весь кожный покров, а не только те участки, на которых имеются высыпания. Втирание лекарственных препаратов необходимо проводить в теплом помещении. В тех случаях, когда отсутствует эффект от применения одного препарата, необходимо назначить другой.
Методика лечения больных чесоткой бензилбензоатом, утверждена фармакологическим комитетом Минздрава СССР 18 декабря 1968 г. Бензилбензоат — бензиловый эфир бензойной кислоты (C14H12O2) представляет собой жидкость светло-желтого цвета с приятным запахом, растворимую в спирте и нерастворимую в воде.
Применяется бензилбензоат в виде 20 % свежеприготовленной водно-мыльной суспензии всем больным, а детям до 3 лет в виде 10 % суспензии.
Способ приготовления: 2 г зеленого мыла, а при его отсутствии 2 г измельченного хозяйственного мыла, растворяют в 78 мл теплой кипяченой воды, добавляют 20 мл бензилбензоата и взбалтывают. Получается суспензия молочного цвета со слабым запахом. Бензилбензоат, приготовленный в виде суспензии, хранится в темном месте при комнатной температуре не более 7 суток с момента приготовления. Выпускается во флаконах по 100 г.
Способ применения: больной или медицинский работник, проводящий втирание, перед началом лечения моет руки теплой водой с мылом. Суспензия бензилбензоата перед употреблением тщательно взбалтывается, а затем втирается руками в весь, кроме головы, кожный покров. 10 % суспензию, применяемую для лечения детей до 3 лет, рекомендуется слегка втирать и в кожу волосистой части головы и лица, но так, чтобы препарат не попал в глаза.
Втирание бензилбензоата в кожу должно проводиться в определенной последовательности: начинают с одновременного втирания препарата в кожу обеих кистей, затем в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодичная область и половые органы) и, наконец, в кожу нижних конечностей вплоть до пальцев стоп и подошв.
В первый день проводят два последовательных втирания в течение 10 минут с 10-минутным перерывом между ними для обсыхания кожи. По окончании процедуры больной надевает чистое белье и продезинфицированную верхнюю одежду. Обязательно меняются постельные принадлежности. Лечение должно проводиться в течение 2-х дней. Руки дополнительно обрабатываются после каждого мытья. Через 3 дня после окончания лечения больной принимает душ и вновь меняет нательное и постельное белье. При распространенных и осложненных формах заболевания, когда в процессе лечения врач отмечает появление свежих высыпаний на коже, а больной жалуется на продолжающийся зуд в вечернее и ночное время, рекомендуется удлинить курс лечения до 3-х дней или назначить повторный 2-х дневный курс через 3 дня после окончания первого.
Вышеуказанный метод лечения является общепринятым.
В связи с выходом из ходов большого количества личинок на поверхность рекомендуется купание больного перед каждым втиранием препарата. Установлено, что все подвижные стадии развития клеща (самки, самцы, нимфы, личинки) и яйца с эмбрионами гибнут уже после однократного втирания препарата, но небольшая часть личинок в яйцевых оболочках, готовых к вылуплению, остается неизмененной даже после двухдневного курса. Их вылупление способствует сохранению симптомов заболевания у некоторых больных и требует дополнительного лечения. Поскольку сформировавшиеся личинки выходят из яиц через 1,5 — 2,5 суток и тогда становятся доступными для действия препарата, рекомендуется следующая методика лечения. Длительность курса 6 дней. 20 % водно-мыльная эмульсия бензилбензоата в количестве 100,0 втирается однократно только в первый и четвертый дни курса. Обязательно купание больного перед каждым втиранием препарата. Во время второго и третьего дней курса специфическое лечение не проводится. Эти дни с успехом могут быть использованы для лечения сопутствующих чесотке осложнений. Смена нательного и постельного белья проводится дважды: после первого втирания препарата и через 2 дня после последнего, т.е. в конце курса, когда больной должен повторно вымыться.
Вся одежда больного должна быть продезинфицирована (кипячение, стирка в горячей воде, проглаживание утюгом, особенно с внутренней стороны и т.д.).
Лечение чесотки по методу Демьяновича заключается в последовательном втирании в кожу туловища и конечностей 60 % раствора гипосульфита натрия (раствор № 1) и 6 % раствора концентрированной соляной кислоты (раствор № 2), а у детей концентрации растворов соответственно составляет 40 % (№ 1) и 4 % (№ 2).
Способ приготовления: для приготовления 60 % раствора гипосульфита натрия (раствор № 1) берется 60 г гипосульфита и 40 мл воды. Для ускорения приготовления раствора гипосульфита вода должна быть теплой. Для приготовления раствора № 2 берется 6 мл чистой концентрированной соляной кислоты и 94 мл воды. Растворы готовятся в отдельных бутылках с надписью «раствор № 1 (гипосульфит)» и «раствор № 2 (соляная кислота)». Раствор соляной кислоты необходимо хранить в бутылке с узким горлом и притертой пробкой.
Для лечения детей приготавливают 40 % раствор гипосульфита — № 1 (40 г гипосульфита и 60 мл воды) и 4 % раствор соляной кислоты — № 2 (4 мл чистой концентрированной соляной кислоты и 96 мл воды).
Способ применения: раствор гипосульфита перед употреблением слегка подогревают и втирают в кожу руками в следующей последовательности: 1) в левую верхнюю конечность, 2) в правую верхнюю конечность, 3) в туловище, 4) в ягодичную область и нижнюю конечность с одной стороны, то же на другой стороне. Втирание в каждую область длится 2 минуты (для всех областей 10 минут). После 10-минутного обсыхания на коже появляется масса кристалликов гипосульфита. Второе втирание производится тем же раствором и в той же последовательности.
После повторного 10-минутного перерыва приступают к втиранию в кожу 6 % раствора соляной кислоты, которое осуществляется в том же порядке по одной минуте на каждую область 3 раза с промежутками по 5 минут для обсыхания. В особо запущенных случаях можно произвести четвертое втирание 6 % раствора соляной кислоты в той же последовательности.
Втирание растворов надо производить тщательно, не смешивая их, особенно в местах излюбленной локализации чесотки. Растворы надо брать понемногу, наливая по мере надобности на ладонь. Таким образом, на обработку по методу Демьяновича требуется более часа.
По окончании втирания и после обсыхания кожи больной одевает чистое белье и не моется в течение 3-х дней, но в кисти рук растворы повторно втираются после каждого мытья. Через 3 дня больной моется горячей водой и вновь меняет белье. При недостаточной эффективности курс лечения повторяется.
При лечении детей рекомендуется избегать энергичных втираний. У грудных детей вместо втираний лучше производить смачивание кожной поверхности указанными растворами, повторяя курс лечения через 3 — 4 дня. Лечение рекомендуется проводить менее интенсивно, но более длительно.
Для лечения чесотки можно использовать и противочесоточные мази, содержащие серу: мазь Вилькинсона (дегтя жидкого 15 частей, кальция карбоната 10 частей, серы очищенной 15 частей, мази нафталанной 30 частей, мыла зеленого 30 частей, воды 4 части) или 33 % серную мазь.
Перед началом мазевого лечения больной моется теплой водой с мылом. Мази втирают ежедневно в течение 5 — 7 дней, особенно в участки кожи излюбленной локализации чесоточного клеща (межпальцевые складки рук, область луче-запястья, живот и др.). В области с более нежной кожей (половые органы, околососковая область, пахово-бедренные и другие складки) мазь следует втирать очень осторожно во избежание раздражения кожи. На 6 или 8 день больной моется с мылом и меняет нательное и постельное белье. Для лечения детей следует применять 10 — 15 % серную мазь, мазь Вилькинсона не рекомендуется.
Лечение чесотки полисульфидным линиментом. Действующим началом этого линимента является полисульфид натрия (Na2S4), для приготовления которого берут 600 мл воды, добавляют 200 г чистого едкого натра и сразу же 200 г порошкообразной серы («серный цвет») и помешивают стеклянной палочкой. Полученный раствор прозрачный, желтовато-коричневого цвета. Для получения раствора полисульфида можно взять указанные выше ингредиенты в других весовых количествах, но с сохранением соотношения (вода: NaOH: сера — 3:1:1). Содержание полисульфида в растворе составляет около 27 %. Раствор полисульфида годен к употреблению до 1 года при хранении его в плотно закрытой посуде.
Основой линимента является 5 % мыльный гель. Для его приготовления берут 50 г измельченного мыла (желательно «детское»), подогревают в 1 л воды до полного растворения, затем охлаждают в открытой посуде при комнатной температуре. Полисульфидный линимент применяют 5 % концентрации действующего начала (для детей) и 10 % (для взрослых).
Необходимую концентрацию линимента готовят следующим образом к 100 частям 5 % мыльного геля добавляют 10 частей (для 10 % концентрации) или 5 частей (для 5 % концентрации) раствора полисульфида натрия и 2 части подсолнечного масла. Указанные ингредиенты берутся не в весовых частях, а в миллилитрах. Смесь сильно встряхивают до получения однородной массы желтого цвета.
Способ применения: препарат втирают у детей во всю поверхность кожи, а у взрослых исключение составляют лицо и волосистая часть головы, в течение 10 — 15 минут. На одно втирание необходимо 100 мл линимента. Повторное втирание проводят на второй день. Больной не моется в течение 3 дней с момента первого втирания, а на 4-й день принимает душ или ванну, меняет нательное и постельное белье.
Для лечения чесотки применяется также мыло «К» (смесь в равных объемах пасты «К», т.е. бисэтилксантогена и мыла), которое втирают в кожу в виде 5 % водной эмульсии ежедневно в течение 5 дней, на 7 день больной моется и меняет белье. Следует применять свежеприготовленную эмульсию, возобновляя ее не реже, чем через каждые два дня. При применении более концентрированной эмульсии возможно появление дерматита.
Лечение осложненной чесотки
Методы лечения осложненной чесотки различны в зависимости от характера поражения. Ограниченная пиодермия и незначительная экзематизация не препятствуют применению противочесоточных препаратов в комплексе со средствами, направленными на купирование осложнений. В тех же случаях, когда чесотка осложняется распространенной пиодермией с обилием гнойничков, корок, обширной экзематизацией, лечение ее затрудняется: нельзя проводить интенсивных втираний, так как при этом возможна дисеминация пиогенной инфекции и лечение чесотки менее эффективно ввиду большой толщины корок, мешающих проникновению препарата в эпидермис. Здесь в первую очередь мероприятия должны быть направлены на купирование пустулизации, мокнутия, осторожное удаление корок, по показаниям назначают антибиотики, сульфаниламиды, а местно — анилиновые красители и дезинфицирующие мази.
При резко выраженном дерматите или экзематизации, сопутствующих чесотке, следует проводить лечение, уменьшающее проявления осложнений (внутрь препараты кальция, тиосульфат натрия, димедрол, супрастин, тавегил, пипольфен, диазолин и т.д.).
При дерматите, наступившем в процессе терапии, лечение следует прекратить независимо от метода противочесоточной терапии еще до его окончания и приступить к противовоспалительной терапии (антигистаминные средства, препараты кальция, местно — примочки, взбалтываемые смеси, стероидные мази). При затухании воспалительных явлений лечение чесотки может быть возобновлено, но для предотвращения рецидива дерматита его следует проводить препаратами более слабой концентрации.
Методика лечения осложненной чесотки полисульфидным линиментом та же, что и при неосложненной, так как препарат не вызывает обострения экземы, а на элементы поверхностной пиодермии оказывает положительное терапевтическое действие.
Вопрос о выдаче больничного листа больным чесоткой решается врачом индивидуально в каждом случае с учетом характера работы больного, условий проживания, эффективности лечения, наличия осложнений, распространенности процесса и т.д. Обязательному отстранению от работы с оформлением листа нетрудоспособности подлежат больные, работа которых связана с контактом с населением (работники детских, пищевых, некоторых коммунальных, медицинских учреждений и т.д.) и с выездом в командировки.
Профилактика
Врачи кожно-венерологических диспансеров (отделений, кабинетов, а при их отсутствии врачи, на которых возложена обязанность врача дермато-венеролога) осуществляют раннюю диагностику чесотки, ее регистрацию, выявление источников инфекции и всех лиц, бывших в контакте с больным, лечение, диспансерное наблюдение за больными и контактами в очаге заболевания. Они поддерживают самую тесную связь с работниками СЭС и дезотделений по наблюдению за очагами заболевания, за своевременностью, полнотой и качеством дезинфекционных мероприятий.
Выявление заболевших чесоткой следует проводить активным путем:
а) во время осмотра лиц, бывших в контакте с больным чесоткой;
б) ежемесячно во время профилактических осмотров детских коллективов (школы, детские сады, ясли, пионерские лагеря и т.п.);
в) с августа по октябрь включительно каждые 7 дней следует проводить профилактические осмотры в школах, интернатах, детских дошкольных учреждениях, школах механизации, профессионально-технических училищах;
г) при обращении больных в поликлиники, амбулатории, медсанчасти, во время приема на стационарное лечение в лечебно-профилактические учреждения любого профиля, в том числе и детские;
д) при проведении массовых профилактических осмотров населения, в том числе и среди декретированного контингента;
е) путем медицинского наблюдения за коллективами, проживающими в общежитиях;
ж) в сельской местности по эпидемиологическим показаниям — во время подворных обходов.
На каждого выявленного больного врач (средний медицинский работник) заполняет извещение по форме 089/у и направляет в территориальный кожно-венерологический диспансер, в сельской местности — в кожный кабинет (при его отсутствии в центральную районную больницу). Одновременно врач (средний медицинский работник), выявивший больного чесоткой, пересылает копию извещения в территориальную санитарно-эпидемиологическую станцию.
При выявлении больного в организованном коллективе (детские сады, ясли, школы, интернаты, общежития и др.) наряду с заполнением на него извещения по форме 089/у в срочном порядке (телеграммой, по телефону, нарочным) ставится в известность СЭС с целью безотлагательного проведения необходимых противоэпидемических мероприятий в очаге.
При обнаружении чесотки у школьников и детей, посещающих сады, ясли, они должны быть отстранены от посещения школы или детского учреждения на время проведения полноценного лечения (отсутствие свежих элементов, регрессирование имевшихся высыпаний). Только после проведения всего комплекса лечебно-профилактических мероприятий, подтвержденных справкой от врача дерматовенеролога (или врача, на которого возложены его обязанности), дети могут быть снова допущены в детские коллективы.
Все сведения об источнике, о членах семьи и других лицах, проживающих с больным в одной комнате или имевших с ним бытовой или половой контакт вносятся в медицинскую карту амбулаторного больного (формула № 025/у) и передаются участковым медицинским сестрам для розыска и вызова их на обследование в течение первых 3 суток.
Лечение больного чесоткой осуществляется врачом дермато-венерологом, а в тех случаях, когда его нет, врачом, исполняющим его обязанности. Стационарным больным, находящимся в соматических больницах, лечение проводится на месте, о чем ставится в известность врач дермато-венеролог.
На лечение больные направляются в том же белье и одежде, в которых они находились дома. Всех больных, выявленных в одном очаге, необходимо лечить одновременно.
Лечение больных чесоткой в зависимости от эпидемиологической ситуации может проводиться амбулаторно (в скабиозории) в тех случаях, когда у больного наблюдается нераспространенная, неосложненная форма заболевания и имеются необходимые санитарно-бытовые условия для изоляции его от окружающих лиц на время лечения и диспансерного наблюдения.
Скабиозории для амбулаторного лечения больных чесоткой организуют больницы или кожно-венерологические диспансеры, медсанчасти и другие лечебно-профилактические учреждения с использованием санитарных пропускников (с душем), дезинфекционных камер, имеющихся в лечебно-профилактических и санитарно-противоэпидемических учреждениях.
В штате скабиозория целесообразно иметь: врача дермато-венеролога, медицинскую и патронажную сестру, медрегистратора, двух дезинфекторов и санитарку. При необходимости могут создаваться передвижные скабиозории с дезинфекционной камерой на автошасси. В штате такого скабиозория должен быть врач дермато-венеролог, медицинская сестра, дезинструктор, дезинфектор, санитарка.
Для четкой организации работы скабиозория ведут регистрацию обследуемых лиц (фамилия, имя, отчество, пол, место учебы, работы, должность, домашний адрес, количество контактных лиц, наименование лечебного учреждения, направившего больного).
Лечение больных проводится стационарно, когда этого требуют клинические и эпидемические показания (распространенная, осложненная формы, чесотки, отсутствие возможности изоляции больного от других членов семьи, проживающие в общежитии, асоциальные лица и др.).
Необходимо проводить медицинский контроль излеченности через 3 дня после окончания лечения и в дальнейшем через каждые 10 дней в течение 1,5 месяцев.
Важное значение в эпидемиологическом плане имеет выявление, осмотр и наблюдение за всеми лицами, бывшими в контакте с больными. Указанная работа должна характеризоваться последовательностью и преемственностью. Лиц, бывших в контакте с больными чесоткой, необходимо осматривать через каждые 10 дней в течение 1,5 месяцев.
Как показал опыт прошлых лет, большую роль в организации борьбы с чесоткой имеет профилактическое лечение всех контактных. Вопрос о профилактическом лечении лиц, бывших в контакте с больными чесоткой, должен решаться дифференцированно с учетом эпидемиологической обстановки. К указанному лечению привлекаются те из них, которые находились в половом и тесном бытовом контакте с заболевшим (пользовались его одеждой, предметами санитарно-гигиенического обихода, постельными принадлежностями, общей постелью и т.п.), а также целые группы, классы (детские сады, ясли, школы, учебные заведения и т.п.), где зарегистрировано несколько случаев заболевания чесоткой или, если там в процессе наблюдения за очагом, выявляются свежие случаи чесотки. Контингент пролеченных профилактически может расширяться при неблагоприятной эпидобстановке. В случае лечения больного чесоткой в домашних условиях лечащий врач организует текущую дезинфекцию, которую выполняет сам больной или ухаживающий за ним член семьи. Лечащий врач (средний медицинский работник) обязан дать четкие рекомендации по проведению текущей дезинфекции, являющейся важным моментом в борьбе с распространением чесотки.
У каждого больного обязательно должны быть отдельные кровать, постельные принадлежности и предметы индивидуального пользования (мочалка, полотенце и т.д.).
Обеззараживание постельных принадлежностей, полотенец, нательного белья производится кипячением в 1 — 2 % растворе соды или любом стиральном порошке в течение 5 — 10 минут с момента закипания. Верхнюю одежду (платья, костюмы, брюки, джемпера и т.д.) проглаживают с обоих сторон горячим утюгом, обращая внимание на карманы. Часть вещей (плащи, пальто, шубы, изделия из кожи, замши и т.д.) может быть обеззаражена путем вывешивания на открытом воздухе в течение 5 дней. При дезинфекции некоторых вещей (мягкие детские игрушки, обувь, верхняя одежда) можно пользоваться временным исключением их из пользования на 5 — 7 дней, помещая в отдельный полиэтиленовый мешок.
В комнате больного ежедневно проводится влажная уборка помещения 1 — 2 % мыльно-содовым раствором, включающая мытье пола, протирание предметов обстановки. Уборочный материал после употребления погружают в дезинфицирующий раствор, руки тщательно моют с мылом.
Текущая дезинфекция помещения в скабиозориях, стационарах, изоляторах приводится средним медицинским персоналом в том же порядке и последовательности. Нательное белье, одежду, обувь, снятые с больного, подвергают камерной обработке. После окончания лечения больного камерной дезинфекции должны так же подвергаться матрацы, подушки, одеяла, которыми он пользовался.
Заключительная дезинфекция проводится работниками дезотделений СЭС в очагах чесотки после госпитализации больного или по окончании амбулаторного лечения и обязательного осмотра всех контактных лиц. В случае изоляции больного в общежитии или детском колективе (ясли, сады, школы-интернаты, пансионаты и т.д.) заключительная дезинфекция проводится дважды: после выявления больного — во всей группе, по окончании его лечения — в изоляторе.
Мероприятия, проводимые по борьбе с чесоткой санитарно-эпидемиологической службы
Санитарно-эпидемиологическая служба осуществляет свои мероприятия по борьбе с чесоткой в тесном контакте с территориальными кожно-венерологическими учреждениями.
Главными задачами СЭС (сан-эпид. отделов районных больниц) являются:
1) эпидемиологическое наблюдение за очагами чесотки, зарегистрированными в организованных коллективах в течение 1,5 месяцев;
2) контроль за качеством проведения профилактических осмотров населения по выявлению чесотки, особенно среди детей, подростков и декретированных контингентов;
3) контроль за полнотой и своевременностью привлечения к обследованию всех лиц, бывших в контакте с больным чесоткой;
4) осуществление контроля за качеством проведения текущей дезинфекции в очагах и скабиозориях; профилактической дезинфекции в банях, душевых, парикмахерских, прачечных и других коммунальных учреждениях, а также спортивного и туристского инвентаря (спальных мешков, палаток и т.д.), выдаваемых на прокат;
5) контроль за соблюдением санитарно-гигиенических к противоэпидемических правил в лечебно-профилактических, детских учреждениях, школах, ПТУ, высших и средних учебных заведениях, общежитиях, на промышленных предприятиях, железнодорожном и водном транспорте, в коммунально-бытовых учреждениях и т.д.;
6) организация проведения заключительной дезинфекции во всех очагах чесотки. Заключительная дезинфекция выполняется в городах в сроки не позднее 6 часов после получения уведомления о необходимости ее проведения, а в сельской местности — не позднее 12 часов.
При нарушении санитарно-гигиенического и противоэпидемического режима в указанных выше учреждениях работниками СЭС направляется повестка их руководителям для представления объяснения по форме 313/у, после чего составляется протокол об имеющихся нарушениях по форме 309/у.
Заключительная дезинфекция проводится в соответствии с правилами, утвержденными Главным санитарным управлением Минздрава СССР.
На каждой административной территории (республика, кран, область, город, район) по эпидемиологическим показаниям составляется комплексный план по борьбе с чесоткой.
Зам начальника
Главного Управления
лечебно-профилактической помощи
