Атопический дерматит от белка
Атопический дерматит
Атопический дерматит
АТОПИЧЕСКИЙ ДЕРМАТИТ — одно из самых распространенных заболеваний детского возраста. Болезнь в большинстве случаевначинается в раннем детском возрасте: у 60-70% детей на первом году жизни. Атопический дерматит относится к группе хронических заболеваний; в его основе лежит иммунное воспаление кожи с развитием повышенной чувствительностина внешние и внутренние раздражители. Атопический дерматит развивается у детей с генетической предрасположенностью к аллергии под действием факторов внешней и внутренней среды.
Основные факторы риска развития атопического дерматита:
Эндокринные:
- Наследственность
- Атопия
- Повышенная чувствительность кожи
Экзогенные:
- Причинные факторы
- Аллергенные(пищевые, бытовые, пыльцевые, грибковые, бактериальные, эпидермальные, вакцинальные);
- Неаллергенные (стресс, метеусловия, табачный дым, пищевые добавки ).
- Факторы, усугубляющие действие причинных
- климато-географические условия
- нарушения характера питания
- нарушение ухода за кожей
- бытовые условия
- вакцинация
- стресс
- острые вирусные инфекции
ПИЩЕВЫЕ ФАКТОРЫ, СПОСОБСТВУЮЩИЕ РАЗВИТИЮ ИЛИ ОБОСТРЕНИЮ АТОПИЧЕСКОГО ДЕРМАТИТА
 Аллергическую реакцию у большинства детей первого года жизни может вызвать практически любой продукт. Зарубежными исследованиями показано, что в 93% случаев пищевую аллергию вызывают 8 пищевых продуктов: яйцо, арахис, молоко, соя, лесной орех, рыба, ракообразные, пшеница. Повышенная чувствительность к арахису, ракообразным, лесному ореху, рыбе может сохраняться на протяжении всей жизни.
Аллергическую реакцию у большинства детей первого года жизни может вызвать практически любой продукт. Зарубежными исследованиями показано, что в 93% случаев пищевую аллергию вызывают 8 пищевых продуктов: яйцо, арахис, молоко, соя, лесной орех, рыба, ракообразные, пшеница. Повышенная чувствительность к арахису, ракообразным, лесному ореху, рыбе может сохраняться на протяжении всей жизни.
Первым пищевым продуктом, к которому развивается сенсибилизация, является белок коровьего молока.
На первом году жизни аллергия к белку коровьего молока выявляется у 90 % всех детей, страдающих атопическим дерматитом.
Помимо коровьего молока, выраженными аллергенными свойствами обладают белки куринных яиц (овальбумин, лизоцим, овомукоид). Нередко аллергия к белку куриного яйца сочетаеся с аллергией к куриному мясу.
Нередко дети с пищевой аллергией не переносят злаковые. Чаще всего наблюдается непереносимость ржи, пшеницы, реже овса, риса, кукурузы, гречихи, ячменя.
С возрастом у детей от 2 до 7 лет сенсибилизация к таким продуктам, как коровье молоко, яйцо, пшеница, снижается, в то время как у детей более старшего возраста возрастает роль таких аллергенов, как рыба, сельдерей, арахис, миндаль, лесной орех, кешью, томаты. В старшем возрасте в обострении атопического дерматита приобретает значение контакт с домашней пылью (клещ домашней пыли), домашними животными (кошки, собаки), пыльцой растений, плесенью. Также могут вызывать обострение болезни лекарственные препараты (антибиотики, витамины, аспирин, анальгин
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ АТОПИЧЕСКОГО ДЕРМАТИТА У ДЕТЕЙ РАЗНОГО ВОЗРАСТА
 Клинические проявления атопического дерматита отличаются разнообразием и зависят от возраста ребенка. Все они являюся стадиями одного процесса. Атопический дерматит характеризуются острым и хроническим течением. Вот почему для его предупреждения необходимо организовать правильное лечение даже при минимальных кожных проявлениях заболевания.
Клинические проявления атопического дерматита отличаются разнообразием и зависят от возраста ребенка. Все они являюся стадиями одного процесса. Атопический дерматит характеризуются острым и хроническим течением. Вот почему для его предупреждения необходимо организовать правильное лечение даже при минимальных кожных проявлениях заболевания.
Клинические проявления атопического дерматита в зависимости от возраста:
от 2 — 3 мес. до 3 лет (младенческая форма)
- Проявления на коже: покраснение, отечность, появление пузырьков, наполненных жидкостью, мокнутие, корочки, трещины, шелушение, кожный зуд;
- Локализация: лицо (исключается носогубный треугольник), наружная поверхность конечностей, локтевые и подколенные сгибы, запястье, туловище, ягодицы.
от 3 лет до 12 лет (детская форма)
- Проявления на коже: покраснение, отек, лихенификация (утолщение и усиление кожного рисунка кожи), бляшки, эрозии, расчесы, геморрагические корочки, трещины, сухость кожи, шелушение. Зуд-расчесы-сыпь-зуд;
- Локализация: сгибательная поверхность конечностей, пердне-боковая поверхность кожи, локтевые и подколенные сгибы, тыл костей, запястье.
от 12 лет до 18 лет (подростковая форма)
- Проявления на коже: лихенификация, расчесы, корочки, сильный зуд, нарушение сна, невротические реакции;
- Локализация: лицо (вокруг глаз, рта), область декольте, локтевые сгибы, запястья, тыл кистей.
Атопический дерматит приобретает хроническое течение при воздействии таких неблагоприятных факторов, как:
- наследственная предрасположенность;
- неблагополучное течение беременности (внутриутробная гипоксия плода, инфекция), родов (родовая травма);
- сочетание атопического дерматита с бронхиальной астмой;
- невыполнение рекомендаций врача;
- стрессы, неблагоприятный психологический климат в семье, детском коллективе.
Атопический дерматит — системное заболевание, при котором поражается не только кожа, но страдают все органы и системы организма. У большинства больных при обследовании выявляется сопутствующая патология.
Наиболее часто диагностируются заболевания следующих органов:
- пищеварения (нарушения пищеварения, гастрит, гастродуоденит, колит, эрозивно-язвенное поражение желудка, двенадцатиперстной кишки, реактивные изменения поджелудочной железы);
- дыхания (бронхиальная астма);
- ЛОР- органов (аллергический ринит, риносинусит);
- нервной системы (вегетативная дисфункция, невротические реакции и т.д.);
- мочевой системы (пиелонефрит, инфекция мочевой системы, нефрит, дисметаболическая нефропатия).
Нередко наблюдается также глистная инвазия (лямблиоз, амебиаз, аскаридоз, энтеробиоз и т.д.).
Аллергическое поражение кожи чаще проявляется в виде атопического дерматита, крапивницы, реже — в виде аллергических отеков.
Поражение желудочно — кишечного тракта, связанное с пищевой сенсибилизацией, проявляется болями в животе, коликами, срыгиваниями, рвотой, неустойчивым характером стула, запорами или поносом. В результате таких заболеваний, как аллергический эзофагит, гастрит, дуоденит, энтерит, колит, поражаются различные отделы пищеварительного тракта.
Наиболее серьезными проявлениями аллергии является анафилаксия (немедленная реакция). Установлено, что чаще всего анафилактическую реакцию вызывают арахис, ракообразные, лесной орех и рыба. Следует отметить, что повышенная чувствительность к данным продуктам сохраняется на протяжении всей жизни.
В случае развития атопического дерматита на фоне грудного вскармливания необходима строгая элиминационная диета кормящей женщины. Нужно полностью исключить из ее рациона продукты на основе белка коровьего молока, яиц, рыбы, а также орехи и другие, так называемые «облигатные» аллергены (цитрусовые, клубника, малина, шоколад, мед и др.) Необходимо уменьшить на 20-25% содержание в рационе макаронных изделий, круп, пшеничного хлеба, на 30% — сахара и соли. После коррекции диеты матери обычно наступает улучшение состояния кожи у младенца.
Профилактика атопического дерматита сводится к сохранению на максимально длительный срок грудного вскармливания (хотя бы на 6 месяцев) с соблюдением диеты матерью и к более позднему введению прикорма (после 6 месяцев). Пищевые продукты, содержащие цельное коровье молоко и яйца, рыбу, орехи, шоколад, овощи и фрукты красной и желтой окраски (включая цитрусовые, клубнику), мед, курятину должны быть исключены из рациона кормящей женщины. Необходимо подчеркнуть, что грудное молоко имеет преимущества перед искусственными смесями не только по его пищевой ценности, но и по иммунологическим свойствам.
Важно учитывать также положительное психологическое воздействие грудного вскармливания на мать и ребенка.
Из диеты ребенка до двухлетнего возраста исключаются куриные яйца и рыба.
Немаловажное значение в профилактике атопического дерматита имеет соблюдение таких факторов, как:
- исключение курения во время беременности и в доме, где находится ребенок;
- исключение контакта беременной женщины и ребенка раннего возраста с домашними животными;
- уменьшение контакта детей с химическими средствами в быту;
- предупреждение острых респираторных вирусных и инфекционных заболеваний.
Атопический дерматит не является противопоказанием для вакцинации. Профилактические прививки проводятся в период ремиссии на фоне приема антигистаминных препаратов.
ПРОФИЛАКТИКА МОЖЕТ БЫТЬ ДЕЙСТВЕННОЙ ТОЛЬКО ПРИ УСЛОВИИ СОТРУДНИЧЕСТВА ВРАЧА С РОДИТЕЛЯМИ РЕБЕНКА! НАБЛЮДЕНИЕ РЕБЕНКА С АТОПИЧЕСКИМ ДЕРМАТИТОМ ОСУЩЕСТВЛЯЕТ ПЕДИАТР СОВМЕСТНО С ВРАЧОМ АЛЛЕРГОЛОГОМ-ИММУНОЛОГОМ И ДЕРМАТОЛОГОМ!
Атопический дерматит (аллергия на белок коровьего молока)

Всем привет.Сейчас у меня ребёнок на ИВ. В роддоме 2 недели с рождения докармливали Нутрилоном 1. Дома три недели кормила НАНом. Сначала было всё нормально, потом щёки начали краснеть практически на глазах и появилась корка. Врач аллерголог-иммунолог как-то определила, что это аллергия на белок коровьего молока. И выписала мазь Локоид. И сказала перейти на Нутрилон ГА. Через три недели пришли на прием. Оказалось что Нутрилон ГА нам не подходит. Корка сошла. Но сыпь периодически появляется. Сказала, что нужно купить Нутрилон пепти аллергия. У нас банка 400 гр стоит 860 руб. Её хватает на 4 дня. Подскажите, кто чем кормил ребёнка при аллергии на белок? И точно ли врач может определить на глаз на что аллергия? Если кто знает, напишите пожалуйста, про отвар геркулеса и кефир. Ребёнку сейчас 2 месяца.
Эксперты Woman.ru
Узнай мнение эксперта по твоей теме

Яна Вячеславовна Ром
Психолог, Семейный консультант. Специалист с сайта b17.ru

Саратовцева Елена Викторовна
Психолог, Гипнолог Мастер НЛП. Специалист с сайта b17.ru

Костюжев Артём Сергеевич
Врач-психотерапевт, Врач-сексолог. Специалист с сайта b17.ru

Бажажина Светлана Владимировна
Психолог, Коуч. Специалист с сайта b17.ru

Богородицкая Юлия Кирилловна
Психолог. Специалист с сайта b17.ru

Кирсанова Ирина Владимировна
Психолог. Специалист с сайта b17.ru

Наталья Евгеньевна Походилова
Психолог, Кинезиолог Онлайн-консультант. Специалист с сайта b17.ru

Сокол Лариса Ивановна
Психолог, Гештальт-терапевт. Специалист с сайта b17.ru

Танкова Оксана Владимировна
Психолог, Онлайн- консультант. Специалист с сайта b17.ru

Комарова Светлана Евгеньевна
Психолог. Специалист с сайта b17.ru

У моего сына была аллергия на белок коровьего молока. Врач предложила несколько вариантов на что может быть аллергия потом методом исключения обнаружили что на белок коров.молока.
И сразу перешли на смеси на основе козьего молока. Сейчас сыну уже 3’5 года, аллергии нет уже как год.

я не пойму при чем тут отвар геркулеса и кефир? ребенку до 6 мес. смесь и вода нужна.
Кормите на что нет аллергии, менять смеси не очень хорошо.

определять на что аллергия путем тыканья пальцем в небо (на глаз) — это средневековье, аллергены определяются анализом крови

Автор, была схожая история. Один аллерголог так же на глаз определял и на глаз раздавал советы. Сменила его. Другой врач конкретно послал на анализ крови по аллергенам. Делала его в каком-то профильном медицинском НИИ.
В молоке несколько белков. У нас была аллергия конкретно на казеин, который не испаряется из молока и после 2 часов кипячения (со слов врача).
В общем мыкались так с гипосмесями 2 месяца и к году я вообще перестала давать их. Все прошло. Чуть позже давала и деревенское коровье молоко. Аллергия была минимальна (мелки точки в области паха, без зуда). Но позже вообще все проявления ушли.
Сын обожает молоко. Но заметила, что легкая аллергия даже сейчас проявляется на промышленную молочку (детские йогурты), а на домашнее аллергии нет.

Дорого — а куда деваться, остается только давать гипоаллергенные смеси. Слышала, Фрисо часто дают, который для аллергиков. А фрисолакт, фрисовом. кажется, для аллергиков вообще фрисовом, дорогущая, но единственный выход в таком случае. Ну или если своего молока нет, искать кормилицу, которая будет практически жить с вами или приносить сцеженное молоко раза 3-4 в день, дорого, неудобно, но тоже — куда деваться. Хоть полгода потерпеть как-то, а там начнется прикорм и будет попроще. А смесь на козьем молоке, например, Кабриту пробовали? Может, на коровье молоко аллергия, а козье прекрасно подойдет!

У моего тоже было, мы анализы сдавали в санэпидемстанции. Кормила смесями на основе козьего молока и на прикорм безмолочные каши брала. В полтора года дала ему молочную кашу,себе варила,и ничего не случилось,с того возраста и стала каши на молоке давать,а от покупных он сразу отказался. С младшим таже история. Но у него чуть чуть было. Педиатр сказала либо смесь без лактозы гиппоалергенная,либо на основе козьего. Глянула по ценам они мало отличаются,кормила на козьем Кабритой, большая банка стоит 1400 р у нас,уходило 2 в месяц. В сем месяцев он попробовал молочные каши хайнц и аллергия не вышла,перевела на обычную смесь и вот уже месяц все в порядке,диатеза нет. Вы тоже исключите аллерген,организм ребенка окрепнет,пищеварительная система дозреет и все будет хорошо у вас.
Похожие темы

У меня такой ребенок. Ему 8 лет,но намучалась я с ним-будь здоров как. Смесь СОЕВАЯ. Ничего связанного с молоком. Кефир,в том числе. Говядина,телятина,молоко,кисломолочка,творог, сл.масло,сыр-нельзя.
Руку дам на отсечение,что от геркулеса ребенок покроется такой же коркой.
До 2 лет питание было такое: каша на воде. Рисовая или кукурузная. Свинина или конина. Брокколи,стручковая фасоль,соевая смесь Все.
АД часто переходит в астму. У моего ребенка,так.

У меня и моего сына такая же история! Читаю и плачу, мучаются детишки, откуда такая аллергия вылезла, раньше ничего подобного не было! Нам годик, с 5 месяцев пьем смесь фрисопеп! Почитайте в инете об этой смеси, она не только кормит, но и лечит, по карману бьет, а куда деваться! На сою и козье молоко высыпало. Прикармливани супчиками из говядины и баранины(баранина аллергична, но у нас не высыпает). Кушаем каши хумана безмолочные кукурзно-рисовые, из фруктов банан и грушу. Печенье только детское, развесное. При АтД самое главное увлажняйте кожу, купите липикар бальзам до купания и крем липикар после купания, отлично увлажняет! Воду смягчайте маслом франц. фирмы Мустела. Все это недешево но для ребенка необходимо! Мне прописал врач с самары из центра аллергологии и иммунологии! Выздоравливайте.

Всем привет.Сейчас у меня ребёнок на ИВ. В роддоме 2 недели с рождения докармливали Нутрилоном 1. Дома три недели кормила НАНом. Сначала было всё нормально, потом щёки начали краснеть практически на глазах и появилась корка. Врач аллерголог-иммунолог как-то определила, что это аллергия на белок коровьего молока. И выписала мазь Локоид. И сказала перейти на Нутрилон ГА. Через три недели пришли на прием. Оказалось что Нутрилон ГА нам не подходит. Корка сошла. Но сыпь периодически появляется. Сказала, что нужно купить Нутрилон пепти аллергия. У нас банка 400 гр стоит 860 руб. Её хватает на 4 дня. Подскажите, кто чем кормил ребёнка при аллергии на белок? И точно ли врач может определить на глаз на что аллергия? Если кто знает, напишите пожалуйста, про отвар геркулеса и кефир. Ребёнку сейчас 2 месяца.

у нас очень хороший педиатр и она сказала,что никаго молока и т.д. нужно искать подходящую смесь тем более такой маленький ребеночек,лутше не експерементируйте со здоровьем ребенка!

Не может никакой врач, даже будь он светилом медицины, на глазок определить на что именно у ребенка аллергия. Имхо, бежать надо от такого. Если вы Москве, могу очень хорошего аллерголога посоветовать (очень помогла сыну в свое время) — Фоминых Мария Владимировна, прием ведет в ниармедик на улице Ивановской 23.

нэнни на козьем молоке хорошая смесь!

Нам с неусваемостью очень помог остеопат! Дочка стала намного лучше кушать, не срвгивать, перестали появляться покраснения на коже

Я малыша кормлю адаптированной смесью из козьего молока, недешево получается.Но делать нечего.А корку на щечках убирали с помощью Лостерина.Очень неплохой крем, мне нравится консистенция и эффект, за 7-9 дней, краснота проходила, кожа становилась мягкой.Можно пользоваться кремом даже с 3 месяцев

И мы тоже пользуемся Лостерином не только от высыпаний на щечках, но и когда появляются опрелости в складочках у ребенка. Действительно ,хороший крем, у меня в аптечке он есть всегда.Рекомендую!

Здравствуйте! Я бы хотела поделиться своим положительным опытом по избавлению от аллергии и если это поможет кому-то, то буду очень рада. Моему сыну было 1,10, когда первый раз я заметила на щеках сильное высыпание, педиатр посоветовала попить зостерин ультра, зиртек, попили, но щеки каждый день оставались ярко красными, сильно чесались, начала появляться корочка.Обратились к аллергологу, врач поставила диагноз атопический дерматит (А.Д), сдали кровь из вены на аллергены. Анализ крови показал, что аллергия на коровий белок, показатель «3», а также на творог «2», В итоге аллерголог сказала продолжать пить зиртек, убрать из рациона коровье молоко, говядину, творог. и еще элидел крем прописала.Мы заменили коровью смесь на козью, лечились по схеме, прошло уже три месяца с начала нашей аллергии, а щеки по прежнему каждый день оставались красными + еще и на попе стала появляться аллергия. Уже не зная что делать дальше решили воспользоваться нетрадиционными методами медицины, но обратили свое внимание на следующий момент. Вся смесь, которую пил сын (Нан ( с рождения), потом Симилак., а позже и козья Нэни) содержала в себе казеина намного больше, чем сывороточного белка..и как только мы поняли этот тонкий момент и перевели сына на козью смесь Козочка с не таким большим содержанием казеина. то аллергия сразу же ушла. В нашем случае Козочка оказалась наиболее оптимальной , может кто-то найдет другую, но главное, чтобы казеина было немного, т.к. у нас это была причина возникновения аллергии. Эта ужасная аллергия, которая не давала покоя 3,5 месяца подряд..т.*****. у нас получилось так, что мало того, что аллергия на коровий белок + еще на казеин, что не сразу было понятно. Смесь мы пьем постоянно и с рождения, что тоже ставило в тупик. вроде 1 год и 10 месяцев пил коровью смесь, ел творог и все было в порядке, а тут на тебе. видно накопилось в организме.. вот такая история. сейчас у нас все в порядке Слава Богу!)

определять на что аллергия путем тыканья пальцем в небо (на глаз) — это средневековье, аллергены определяются анализом крови
Советы доктора
Аллергия на белок коровьего молока — наиболее распространенный вид аллергий у грудничков.
Существует аллергия на белок коровьего молока и непереносимость коровьего белка. Аллергия на белок коровьего молока обусловлена тем, что иммунная система рассматривает коровий белок как чужеродный и включает защитную реакцию. А непереносимость коровьего белка является следствием недостатка ферментов, необходимых для его переваривания. Дети, находящиеся на искусственном вскармливании, более подвержены аллергии на коровий белок. Когда ребенок находится на грудном вскармливании, аллергия может возникнуть, если молоко присутствует в рационе мамы.
Проявлениями данной аллергии оказываются, как правило, несколько разнообразных симптомов, одним из самых частых является атопический дерматит (характерные высыпания на теле ребенка). Такие высыпания легко спутать с потничкой, себорейным дерматитом и т.д. Излюбленная локализация атопического дерматита — это лицо (в особенности щеки), подколенные ямки, локтевые сгибы, иногда элементы высыпаний появляются и на туловище. Для первых проявлений характерна сухость кожи, затем с нарастанием симптомов образуются мокнутия, корки.
.jpg)
Ребенок плачет, беспокоится, плохо спит. Кроме того, достаточно часто к кожным проблемам присоединяются и кишечные расстройства: срыгивания, кишечные колики, рвота, понос или запор.
Что же делать? Во-первых — не паниковать! Сейчас эта проблема встречается очень часто и эффективно решается. Почти 90% детей-аллергиков к 6 годам перестают реагировать на белок молока. Но даже если этого и не случится с вашим ребенком, помните — любовь родителей гораздо важнее для вашего малыша, чем молочные продукты.
Для постановки точного диагноза необходим тщательный осмотр педиатра/аллерголога.
Диагноз должен быть поставлен на основе полного анамнеза: оценки симптомов аллергии у ребенка, наличии аллергии у родителей, наличия сопутствующих заболеваний, плохого набора веса.
После сбора анамнеза врач-аллерголог при необходимости назначает аллергопробы для выявления в крови иммуноглобулина Е к коровьему белку.
Одним из этапов диагностики является исключение коровьего белка из рациона ребенка. Для точной постановки диагноза иногда требуется провокационная проба. Она должна проводиться только под пристальным наблюдением медицинского персонала.
Чем раньше вы начнете лечение, тем быстрее решится ваша проблема.
Основным лечением АБКМ (аллергии к белкам коровьего молока) является диета, которая полностью исключает проникновение аллергена в организм ребенка. Сопутствующее лечение — косметические и лечебные наружные средства (мази, крема, эмульсии и т.д.) — необходимо для увлажнения и восстановления целостности кожного покрова, что исключит риск вторичного инфицирования кожи.
Если ребенок находится на грудном вскармливании, то диету необходимо соблюдать маме — никаких молочных и содержащих молоко блюд. Нужно тщательно проверять состав продуктов, ведь молоко содержится во многих полуфабрикатах, печеньях и т.д.
Если ребенок находится на искусственном вскармливании, то необходимо применение лечебных смесей, которые позволят получать вашему малышу все необходимые для роста и развития компоненты и при этом избежать аллергена (белка коровьего молока).
Лечебные смеси можно также добавлять в безмолочные каши, овощные пюре и т.д. Но перед тем, как ввести новый вид прикорма, проконсультируйтесь со специалистом (т.к. прикорм необходимо начинать чуть позже и с самых гипоаллергенных продуктов).
Как же выбрать подходящий продукт?
Смеси на основе высокогидролизированных белков эффективны в случае легкой и среднелегкой АБКМ, но обладают горьким вкусом и специфичным запахом, что в некоторых случаях может служить отказом ребенка от приема пищи.
Смеси на основе аминокислот эффективны при любой степени АБКМ (от легкой до тяжелой), обладают нейтральным вкусом.
Поэтому взвесив все «за» и «против» и желательно со своим лечащим врачом (педиатром/аллергологом), вы можете выбрать продукт для питания своего малыша. Чаще всего необходимости в пожизненной диете, исключающей молочные продукты, нет. Высокоадаптированные специализированные детские смеси, назначаемые с целью лечения аллергии, вводятся на срок 6-12 месяцев, после чего ребенок переводится на обычную смесь. Смена смеси должна проходить под контролем педиатра. И если аллергия проявилась повторно, то лечебная смесь назначается еще на 6 месяцев.
Денисова Анита Робертовна, к.м.н. врач аллерголог-иммунолог
Редакция благодарит NUTRICIA за помощь в подготовке материала.
Пищевая аллергия и атопический дерматит
До 40% детей первого года жизни страдают аллергическими заболеваниями. Наиболее частым проявлением аллергии в этом возрасте является атопический дерматит. При атопическом дерматите появляется покраснение, шелушение, а в более тяжелых случаях образование пузырьков с водянистым содержимым с последующим их вскрытием и корочками кожи щек, подбородка, ягодиц, тыльной поверхности кистей рук, голени. Основная причина подобных проблем – пищевая аллергия, т.е. аллергия на продукты. Коровье молоко, а точнее белок коровьего молока – основной аллерген детей первого года жизни.
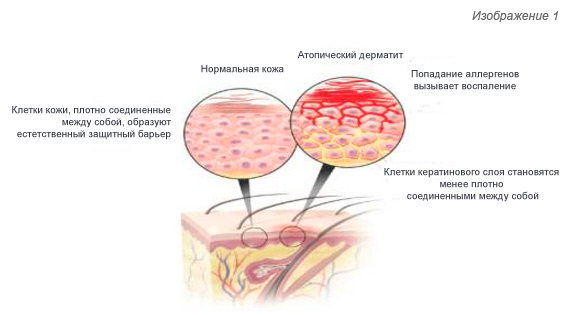
Пищевая аллергия и атопический дерматит
Смеси НЭНННИ производятся на основе натурального козьего молока, белок которого значительно отличается от белка коровьего молока и по составу близок к белку женского молока. В козьем молоке, как и в женском отсутствует основной белок–аллерген коровьего молока – альфа-S1-казеин. Поэтому перевод детей, находящихся на искусственном вскармливании, на смеси НЭННИ дает положительный эффект как у детей с риском развития аллергии так и у детей с проявлениями аллергии на белок коровьего молока.
Преимущество ранней диагностики атопического дерматита
Несвоевременное принятие мер при кожных проявлениях аллергии может послужить причиной прогрессирования атопического дерматита, распространения высыпаний на другие участки кожных покровов, вплоть до тотального поражения всей кожи. Атопический дерматит может беспокоить таких детей и в старшем возрасте, а также служить причиной «атопического марша» — перехода атопического дерматита в других заболевания со схожим механизмом развития – аллергический ринит, бронхиальная астма.
 ЧИТАЙТЕ ТАКЖЕ: Выбор молочной смеси для ребенка
ЧИТАЙТЕ ТАКЖЕ: Выбор молочной смеси для ребенка
Атопический дерматит может быть как у детей на искусственном, так и на грудном вскармливании. Конечно же покраснение щек не повод отказываться от кормления грудью, а причина задуматься над диетой мамы и удалить из рациона продукты, наиболее часто вызывающие аллергию: молоко и молочные продукты, яйца, морепродукты, орехи, шоколад, мед, светлые сорта хлеба. Но молоко – источник кальция, отвечающего за формирование костей ребенка. Поэтому замена молока сухим молочным напитком НЭННИ 3 предотвращает дефицит минерала. НЭННИ 3 – продукт с высокой пищевой ценностью, обогащающий состав грудного молока.
Диета при атопическом дерматите – держим заболевание под контролем
При появлении первых признаков атопического дерматита необходимо обратиться к врачу-педиатру или аллергологу. Первая и основная мера борьбы с пищевой аллергией – устранение из рациона продуктов, вызывающих аллергию, в первую очередь белка коровьего молока. Врач-специалист при необходимости может перевести таких детей на лечебные смеси, имеющие строгие показания и серьезные ограничения в применении. Лечебные смеси – продукт химического расщепления белка или комплекс синтетических аминокислот. Поэтому их назначение без рекомендаций врача недопустимо.
Целесообразно вначале перевести ребенка с непереносимостью белка коровьего молока на смеси на основе козьего молока – НЭННИ, так как белок козьего молока значительно ближе к женскому молоку, в козьем молоке отсутствует основной белок-аллерген коровьего молока. При этом смеси НЭНННИ – натуральный продукт, обеспечивающий полноценный рост и развитие малыша. Во многих случаях именно со смесей НЭННИ начинают подбор диеты врачи.
 ЧИТАЙТЕ ТАКЖЕ: Обычные трудности первых недель. Кожные явления
ЧИТАЙТЕ ТАКЖЕ: Обычные трудности первых недель. Кожные явления
Атопический дерматит – заболевание с наследственной предрасположенностью. Поэтому при наличии аллергических заболеваний у родителей или у старших детей в семье лучше не дожидаться клинических проявлений, а принять превентивные меры в виде ограничения потребления белка коровьего молока. Ведение детей с аллергической предрасположенностью на смесях НЭННИ служит хорошей профилактикой развития аллергии как в первых год жизни, так и в дальнейшем.
Ограничение применения коровьего молока и смесей на его основе имеет особое значение в первые годы жизни. С возрастом большинство детей становятся невосприимчивы к белкам коровьего молока и с трех лет молочные продукты постепенно можно вводить в рацион.
Доктор Комаровский, Атопический дерматит
Тема сегодняшней передачи актуальна для многих семей. И родителям важно разобраться и понять, что к чему, так как помочь ребенку смогут только они своими правильными действиями, правильным уходом. Итак, почему возникает аллергический дерматит, какие способы лечения существуют, как следует ухаживать за кожей ребенка с аллергическим дерматитом, нужны ли лекарства внутрь? Об этом и многом другом расскажет доктор Комаровский. Гости программы — телепродюсер Иванна Дядюра с дочерью Софией.
Аллергия на молоко и непереносимость лактозы
Когда речь заходит о реакции организма на употребление молока коровы и молочных продуктов, обычно происходит смешение понятий «непереносимость коровьего молока вследствие лактазной недостаточности» и «аллергия на белок коровьего молока». Разница состоит в том, что истинная аллергия на пищу проявляется специфической чувствительностью человека к аллергенам, основанная на механизмах ответа иммунитета на раздражитель. Непереносимость пищи чаще вызвана недостатком пищеварительных ферментов в тонком кишечнике и не связана с иммунной реакцией организма.
Как в первом, так и во втором случае организм реагирует после еды, поэтому различить непереносимость пищи и аллергию бывает сложно. Реакцию может вызвать любой продукт, а внешние симптомы патологий одинаковы. Однако необходимо правильно установить диагноз, потому что подходы к лечению, профилактические мероприятия, а также прогнозы этих заболеваний разные.
Аллергия на белок коровьего молока
Аллергия к белкам коровьего молока — это болезненная реакция, которую вызывают продукты, содержащие белок коровьего молока. В ее основе заложен ответ иммунитета организма.
Белок молока коровы ─ ведущий аллерген при развитии реакции в раннем детском возрасте. Максимум заболеваний происходит на первом году жизни – 2 ─ 3% у грудных детей. У детей 1 – 2 лет аллергия на молочный белок проявляется у 4,2%, от 2 до 5 лет ─ у 3,75%.
Большую роль в формировании этого вида аллергии имеет искусственное кормление содержащими большое число аллергенов смесями. Раннее избыточное поступление чужеродного белка, незрелый кишечник формирует иммунный ответ организма. Если ребенок питается смесью, то аллергия на молоко возникает значительно чаще, чем при кормлении грудью.
Цельное коровье молоко содержит около 25 различных протеинов, которые выступают как раздражители и формируют иммунный ответ организма человека. Но сильные аллергические признаки есть только у некоторых из них: казеин (80% от общей массы белка) и сывороточные белки (20%). Характеристика высокоаллергенных белков молока коровы представлена в Таблице 1.
Таблица 1
Также аллергическим потенциалом обладают трансферрин, α2- микроглобулин, лактоферрин, иммуноглобулины, содержащиеся в коровьем молоке.
Аллергия на термоустойчивые белки молока коровы проявляется ответом и на свежее, и на стерилизованное молоко. У 9% детей, страдающих сенсибилизацией к белкам коровьего молока, организм откликается и на говядину. Но половина детей не реагирует на отварное мясо. Возможность употреблять говядину обеспечивается разрушением термически нестойкого бычьего сывороточного альбумина, который содержится и в молоке, и в говядине.
Организм может проявлять чувствительность к одному или нескольким белкам коровьего молока по разным принципам иммунного ответа.
Общие симптомы аллергии
Аллергия на молоко и его продукты – причина ранних и частых заболеваний, вовлекающих в болезненный процесс косвенно или прямо фактически все органы и системы организма.
Клиническая картина разнообразна. На признаки патологии влияют характеристики аллергена, свойства организма и общее состояния органов, в которых происходит аллергическая реакция. Реакции от легкой степени до тяжелой чаще всего наблюдаются со стороны:
- пищеварительной трубки ─ 50 – 60%;
- кожных покровов ─ 50 – 60%;
- органов дыхания ─ 20 – 30%.
Нет ни одного признака, который был бы специфическим, характерным. Это создает определенные трудности для распознавания патологии, так как диагностические возможности ограничены, а симптомы аллергии схожи с болезнями пищеварительного тракта.
Внешние симптомы сенсибилизации к белкам коровьего молока описаны в Таблице 2.
Таблица 2
- замедление роста;
- энтеропатия;
- энтероколит;
- проктоколит;
- железодефицитная анемия
- диарея, затрудненный процесс дефекации, неустойчивый стул;
- срыгивания;
- повышенное газообразование;
- тошнота, рвота;
- боль в животе
- узелковая сыпь;
- раздражение, жжение кожи
- сухость кожи, ее покраснение;
- ангиоотек;
- атопический дерматит;
- крапивница
- воспаление слизистой носа;
- затруднение дыхания, одышка
Повреждение трех и более систем органов повышает возможность медицинского заключения «аллергия на белок коровьего молока».
Иммунный ответ организма на молоко и молочные продукты проходит по двум типам: немедленная и отсроченная. Немедленная реакция возникает чаще при аллергии этого вида и следует через 5 – 10 минут после употребления продукта. Это рвота, отек Квинке, обострение атопического дерматита, крапивница.
Количество коровьего молока, достаточного для развития немедленной реакции, может быть разным – от одной капли до 140 мл и более, так как некоторые больные переносят некоторое количество молока до реагирования.
Другие реакции кожи и пищеварительного тракта (проктоколит, энтеропатия), как правило, отсрочены. Они проявляются через 3 – 4 часа после употребления продукта. Внешние признаки иммунного ответа при «маскированных» формах болезни возникают и позже – через сутки, а то и 10 – 12 дней.
Сама аллергическая реакция продолжается от 2 – 3 часов до 7 – 10 дней. Прием аллергенного продукта от случая к случаю формирует выразительный внешние признаки болезни, которые проходят через 1 – 2 дня. Употребление продукта каждый день вызывает стертый тип болезни.
Симптомы аллергии на коровье молоко у детей
У младенцев аллергический процесс затрагивает пищеварительную систему, кожу, слизистые поверхности половых органов: отказ от приема пищи или беспокойное состояние после еды, кишечная колика, расстройство перистальтики кишечника, слизь и кровь в кале, постоянные опрелости, узелковая сыпь, покраснения кожи, атопический дерматит, крапивница. Единственным признаком аллергии у грудничка может быть железодефицитная анемия. Вовлечение дыхательной системы наблюдается изредка.
У младенцев невозможно различить аллергию на белок коровьего молока и заброс в пищевод желудочного содержимого (рефлюксную болезнь). При затрудненном и болезненном процессе пищеварения, болях в животе непросто разграничить с патологиями пищеводной трубки или лактазной недостаточностью.
Для дошкольно-школьного периода характерны следующие симптомы:
- синдром циклической рвоты
- зуд, высыпания на слизистой рта;
- боли в брюшной полости;
- диарейный синдром;
- аллергия органов дыхания;
- крапивница;
- атопический дерматит;
- анафилаксия.
В подростковом возрасте при аллергии распространены зуд, высыпания во рту, афтозный стоматит, энтероколит, синдром раздраженного кишечника, риноконъюнктивит, атопический дерматит.
Признаки аллергии на белок коровьего молока у взрослых
Аллергия на молоко у взрослых также в основном проявляется через желудочно-кишечный тракт, на коже, реже ─ через дыхательную систему.
Если при аллергии страдает пищеварительный канал, то характерной реакцией называют синдром оральной аллергии ─ реагирование слизистой рта непосредственно после употребления молока или молочных продуктов.
Основные варианты патологий, встречающиеся при аллергии на белок молока, представлены в Таблице 3.
Таблица 3
Диагностирование аллергии
Достоверно признать наличие или отсутствие аллергической реакции на белок молока ни один из тестов, имеющихся в арсенале штатных клиник, не способен.
Основные факты для установления диагноза ─ сведения, полученные при опросе пациента, включая наследственную предрасположенность к аллергии, плюс результаты медицинского обследования. На сенсибилизацию указывают прик-тесты (аллергены вводятся уколом), а также аппликационные накожные тесты (патч-тесты).
Если концентрация специфических иммуноглобулинов Е, ответственных за реакцию, в прик-тестах или сыворотке крови отрицательная, терпимость к аллергену формируется в раннем возрасте, а риск возникновения острой аллергии невысок. Высокая насыщенность реагинами повышает опасность возникновения других патологий, связанных с аллергией: атопического дерматита, астмы, риноконъюнктивита.
Единственным объективным диагностированием аллергии на молоко остается двойной слепой плацебоконтролируемый провокационный тест. Это научное исследование во многих странах является стандартной процедурой. Но тест этот дорогостоящий, для его проведения необходимо много времени и серьезная подготовка. В ходе проведения провокационного теста могут возникнуть тяжелые симптомы аллергической реакции.
Приемлемым методом диагностирования в медицинской практике служит пробная элиминационная диета ─ удаление предполагаемого раздражителя из рациона.
Алгоритм пробной исключающей диеты следующий:
- При лактации из рациона матери исключаются молоко и молочные продукты.
- При вскармливании молочной адаптированной смесью она заменяется на специализированную лечебную смесь.
- Пациент с возможной аллергией на молочный белок на протяжении 14 – 28 суток не ест молоко и продукты из него.
По мере взросления аллергия к белкам молока проходит у 30 – 79% деток.
Аллергия на молоко у ребенка
Козье и овечье молоко по строению белков схоже с белками молока коровы. Поэтому продукты этих животных врачи также называют аллергенными. При этом молоко козы в основном действует как перекрестный аллерген, провоцируя перекрестно-аллергические реакции у людей с аллергией на коровье молоко. Белок козьего молока бывает и изолированным аллергеном, вызывая тяжелые симптомы болезни у пациентов, которые хорошо переносят коровье молоко.
Если у годовалого ребенка есть аллергия на коровье молоко, то с вероятностью 90% будет иметь место перекрестная аллергия на козье и овечье молоко. Соответственно замена коровьего молока козьим, овечьим или кобыльим молоком врачами не рекомендуется. Безопасность употребления молока этих млекопитающих при аллергии на коровье молоко у детей не гарантирована.
Аллергия исключительно к белкам козьего молока при хорошей переносимости белка коровьего молока в России малоизвестна. Это объясняется тем, что козье молоко в стране употребляется редко.
Однако в исследованиях других стран говорится о том, что на продукты из козьего молока бывают тяжелые аллергические реакции. Научные исследования зарубежных клиницистов определили характерные симптомы иммунного ответа на белок козьего молока:
- позднее начало болезни, отсутствие перекрестной реакции на коровье молоко;
- чувствительность сформировалась при абсолютно нормальном принятии молока козы в раннем детстве;
- превалируют тяжелый характер ответного реагирования, более чем в половине случаев случается анафилактический шок;
- провокационные тесты обуславливают реакцию даже на несколько миллилитров молока, поэтому при тестировании следует быть готовыми к возникновению тяжелых симптомов.
Молоко козы плохо изучено аллергологами, так как аллергию на этот продукт сложно диагностировать, делать пробы с ним опасно для здоровья пациента. Широко использовать козье молоко нерационально.
Изготовление адаптированных смесей, произведенных из белка козьего молока, необоснованно. Они не являются гипоаллергенными. Кормить малыша смесью на основе козьего молока при аллергии на коровий белок опасно.
Аллергия на грудное молоко у грудничка
Ответная иммунная реакция на белки коровьего молока формируется не только при питании адаптированными молочными смесями, но и у грудничка. Малышу при лактации аллергены достаются за счет попадания молочных белков в грудное молоко.
Белок коровьего молока не разрушается при нагревании, устойчив к ферментации. Соответственно он попадает в молоко матери в малоизмененном виде. Это формирует иммунный ответ у грудничка и возникают признаки аллергии даже тогда, когда ребенок не употребляет молоко коровы. Факта, что мама употребляет молоко или молочные продукты, достаточно, чтобы малыш получал аллерген при лактации.
В ряде исследований одним из основных аллергенов среди продуктов из молока определен сыр. Около 13% больных с пищевой аллергией отреагировали на этот продукт. Сыр содержит гистамин.
При лактации и появлении аллергической реакции у грудничка первоначально маме стоит вывести из питания молоко, а также понаблюдать за реагированием ребенка при употреблении сыров и другой молочной продукции.
Лечение аллергии на молоко
Для младенцев с аллергией на коровье молоко при вскармливании адаптированными молочными смесями предусмотрены такие этапы лечения:
- Первая ступень предполагает пробную исключающую диету. Обычную смесь заменяют на лечебную, гипоаллергенную. Последняя производится на основе расщепленных сывороточных белков, казеина или других белков. Высокогидролизные смеси проходят клинические испытания и с вероятностью 90% не вызовут аллергическую реакцию у ребенка. Например, Nutrilon Пепти Гастро (Нутриция) или Nutrilon Пепти Аллергия соответствуют международным требованиям лечебной смеси первого выбора.
- При диагностическом рационе помимо молока исключаются также другие высокоаллергенные продукты: куриные яйца, продукты из пшеницы и рыбы, соевый белок, орехи.
- Если на протяжении месяца нет улучшений, назначаются аминокислотные смеси. Эти смеси также используются и тогда, когда ребенок не принимает высокогидролизные смеси из-за их горьковатого вкуса. При обширной аллергии на пищу, тяжелых типах реагирования со стороны пищеварительной трубки аминокислотную смесь (Nutrilon Аминокислоты или Неокейт) назначают сразу. Если нет улучшения, ведется дальнейшее диагностическое исследование.
- Продолжительность исключающей диеты с применением лечебной смеси у младенцев с установленным иммунным ответом на белок коровьего молока определяется врачом. Желательно применение смеси на протяжении полугода или до 9 – 12-тимесячного возраста малыша.
Прикармливать ребенка важно начинать по индивидуальной схеме, учитывая особенности реагирования организма на вводимую пищу.
При терапии применяют разные виды лекарственных средств с определенными принципами действия:
- улучшают способность сыворотки крови связывать гистамин;
- стабилизируют мембраны тучных клеток, замедляют высвобождение гистамина;
- блокируют H₁-гистаминовые рецепторы.
Также назначаются глюкокортикостероиды системного или местного действия, симптоматические средства ─ прессорные амины (адреналин), бронхорасширяющие лекарственные средства, инфузионная терапия, локальная терапия и другое.
Развитие атопического дерматита можно не допустить, вовремя начав элиминационную диету, не дожидаясь обследования и результатов тестов.
Аллергия на лактозу
В медицинской практике нет определения «аллергия на лактозу». Имеется в виду непереносимость молока из-за недостатка пищеварительных ферментов – лактазная недостаточность. Основу патологии составляет нарушение процесса расщепления лактозы, молочного углевода группы дисахаридов, в тонком кишечнике ферментом лактазой, который расщепляет лактозу (углевод).
Большое значение проблема приобретает в младенчестве, так как 80 – 85% компонентов грудного молока состоят из лактозы.
У плода работа фермента лактаза проявляется с 11 недели беременности. С 24 недели наступает его активный рост и доходит до максимума к моменту родов. Непереносимость лактозы классифицируется по 3 типам:
- врожденная лактазная недостаточность взрослого типа;
- вторичная лактазная недостаточность;
- транзиторная лактазная недостаточность.
При врожденной непереносимости молока активность фермента происходит на протяжении шести месяцев жизни младенца, пока он получает основной объем углеводов в виде молока. Но затем действие лактазы медленно снижается и у взрослых составляет только около 8% от начального уровня. Возникает сбой механизма активации фермента. Это врожденная лактазная недостаточность. Болезнь передается по наследству и встречается редко.
При вторичной лактазной недостаточности на активность фермента влияет воспаление слизистой поверхности кишечника. Провоцирующим фактором может стать инфекционное заболевание, аллергия, в том числе и на коровье молоко, а также атрофия слизистой кишечника.
Транзиторная непереносимость лактозы вызывается незрелостью кишечника у грудничка, родившегося недоношенным (до 34 недель).
Степень внешних проявлений при лактазной недостаточности различная и зависит от уровня активности фермента, объема поступающего молока, индивидуальной восприимчивости кишечника, особенностями его функционирования.
Симптомы обычно возникают на 3 – 6-й неделе жизни, так как объем еды увеличивается в этот период. Это диарея, кишечные колики, вздутие живота, срыгивание. Через 3 – 5 минут после начала кормления ребенок начинает вести себя беспокойно, плачет, отказывается от еды.
Испражнения у ребенка при непереносимости лактозы частые, стул пенистый, жидкий, с кислым запахом. У 10% детей бывают запоры из-за спазма кишки. Водянистый стул может привести к обезвоживанию и токсикозу.
Диагноз «лактазная недостаточность» устанавливается по характерным симптомам патологии, в том числе улучшение самочувствия при снижении объема лактозы при кормлении ребенка, по результатам анализов и инструментального исследования.
Лечение лактазной недостаточности
Лечение основывается на сокращении в употреблении лактозных продуктов или применении препаратов лактазы при употреблении лактозосодержащих продуктов. При алактазии взрослого типа у подростков и у взрослых ограничивается/исключается питье молока.
При непереносимости лактозы по причине воспаления или инфицирования кишечника лечится основное заболевание. Больные не едят пищу с присутствием большого количества лактозы, употребляют кисломолочные продукты, твердосычужные сыры, масло.
Младенцам назначают низколактозные смеси, индивидуально корректируется диета, назначаются ферментные препараты, которые добавляются в сцеженное грудное молоко.
При врожденной непереносимости важно соблюдать низколактозную диету постоянно. При вторичной гиполактазии после излечения основного заболевания через два месяца диету начинают расширять, наблюдая за реакцией организма – наличием либо отсутствием метеоризма, поноса.
Наиболее часто аллергия на молоко и непереносимость лактозы отмечается у пациентов с атопическими болезнями, а также с патологией пищеварительного канала.
