Дерматомикозы грибковые кожные заболевания
Тактика лечения дерматомикозов у больных пожилого возраста
Грибковые заболевания кожи и ее придатков распространены повсеместно. Заболеваемость дерматомикозами в общей популяции населения составляет около 20%, а у лиц пожилого и старческого возраста достигает 80%. Причем микозы кожи чаще
Грибковые заболевания кожи и ее придатков распространены повсеместно. Заболеваемость дерматомикозами в общей популяции населения составляет около 20%, а у лиц пожилого и старческого возраста достигает 80%. Причем микозы кожи чаще встречаются у больных, страдающих соматическими и эндокринными заболеваниями, а также у лиц с нарушением периферического кровообращения.
Как правило, заражение происходит в молодом возрасте. В начале развития заболевания микотический процесс носит ограниченный характер, чаще инфицируются межпальцевые складки стоп, ногтевые пластинки первых и пятых пальцев стоп. Спустя многие годы после заражения процесс начинает прогрессировать. Распространение процесса в большей степени наблюдается при декомпенсации фоновых заболеваний. У больных микозами пожилого возраста воспалительная реакция кожи выражена слабо. Клиническая картина стерта и проявляется незначительной эритемой, сглаженностью краев очагов поражения, умеренно выраженным шелушением. Основная причина обращения пациентов к врачу — это значительные субъективные ощущения (зуд, жжение) при слабо выраженной клинической картине. Кроме того, у больных в этой возрастной группе поражение ногтевых пластинок протекает по гипертрофическому типу с образованием онихогрифоза или по гипотрофическому типу, вплоть до онихолизиса ногтевых пластинок. Нормотрофический тип поражения ногтевых пластинок встречается редко. Как правило, дерматомикозы приобретают торпидное относительно антифунгальной терапии течение. Распространенные формы дерматомикозов чаще развиваются у пациентов группы риска, к которой относятся несколько подгрупп.
-
Иммуноскомпрометированные больные: больные СПИДом; больные с длительной нейтропенией (количество нейтрофилов в периферической крови
Л. П. Котрехова
НИИ медицинской микологии им. П. Н. Кашкина ГОУ ДПО СПб МАПО
Дерматомикозы: грибковые заболевания кожи человека
1/07/2017 · Ночничок · Чтение займёт 4 мин. ·
Объектив электронного микроскопа раскрывает нам микромир возбудителей грибковых заболеваний — патогенных грибов — их мицелии, гифы (нитевидные образования), споры. Все эти микроорганизмы — представители растительного мира — приспособились к паразитическому существованию на коже человека.




Несмотря на большую профилактическую работу, грибковые заболевания до сих пор имеют широкое распространение. В зависимости от гриба-возбудителя и клинической картины различают несколько групп заболеваний.
Рубромикоз
Наиболее часто встречается рубромикоз. Он поражает кожу стоп, межпальцевые складки, ногти и пушковые волосы. Возбудитель заболевания — Trichophyton rubrum.
Попадая на кожу, он вызывает воспаление, развивается гиперкератоз, появляется муковидное шелушение. Для рубромикоза характерно поражение всех четырех межпальцевых складок. Кожа воспаляется, появляются трещины. В процессе болезни наступает мацерация (набухание) подошв, появляются эрозии, очертания приобретают фестончатый, гирляндообразный вид. Периферическая кайма становится прерывистой.
Поражение ногтей начинается, как правило, с краев ногтевой пластинки большого пальца. Появляются продольные полосы, характерные охряно-желтые пятна. Интенсивно развивается подногтевой гиперкератоз. Инфекция поражает всю толщу ногтевой пластины, гриб внедряется в ногтевое ложе. Со временем пластинка истончается и отделяется от ложа.
Со стоп заболевание может распространяться на гладкую кожу. Поражаются рубромикозом и ногти рук.
Для подтверждения диагноза грибкового заболевания проводятся микроскопические исследования кожных чешуек кусочков ногтя.
Формы рубромикоза
Различают несколько форм рубромикоза:
Эритемато-сквамозные — круглые и овальные красные шелушащиеся пятна. В развитом виде пятна сливаются и формируют очаги, имеющие отечный вишнево-красный прерывистый периферический валик. Отмечаются папулезные высыпания застойно-красного цвета.
При фолликулярно-узелковой форме папулезные высыпания более выражены и сгруппированы. Болезнь может приобретать диссеминированный характер, то есть распространяться дальше.
Способы заражения
Заболевание распространено повсеместно, оно встречается в любом климате. Наиболее частый способ передачи рубромикоза — бытовой, а именно — близкие контакты в семье, ношение одежды и обуви близкого родственника, а также в организованных коллективах — в армии и на флоте.
Еще один путь передачи болезни — в общественных местах. Обычно им заражаются там, где повышенная влажность — в душе, бассейнах и спортивных залах.
Подробнее о рубромикозе читайте в нашей статье «Рубромикоз: особенности клинических форм заболевания и их лечение».
Эпидермофития
Она поражает кожу стоп, межпальцевые складки, ногти.
Эпидермофития стоп
Возбудитель — гриб Trichophyton interdigitale.
Различают несколько форм эпидермофитии стоп:
Наиболее распространена межпальцевая форма заболевания. Появляется мацерация, разрыхление, трещины, мокнущие эрозии, окаймленные набухшим роговым слоем. Поражение локализуется чаще всего в третьей и четвертой межпальцевых складках.
Вторая форма — дисгидротическая. Она проявляется в виде пузырьков. Пузырьки со временем вскрываются, образуя эрозии и корочки.
При сквамозно-гиперкератотической форме кожа стоп утолщается и покрывается серовато-белыми чешуйками. На подошвах видны резко ограниченные очаги неправильных очертаний. По периферии — отторжение рогового слоя.
Когда происходит поражение ногтей, то в толще пластинки обнаруживаются пятна и полосы, имеющие желтый и грязно-серый цвета. Ноготь утолщается, происходит его разрыхление и разрушение.
Паховая эпидермофития
Паховая эпидермофития также относится к группе дерматомикозов. Возбудитель — Epidermophyton floccosum.
Споры и мицелии гриба локализуются в паховых складках. Кожа в очаге поражения гиперемирована, иногда мокнет, отмечается шелушение, трещины. Пораженные участки имеют четкие края.
Иногда болезнь распространяется за пределы паховых складок. Формируются круглые шелушащиеся пятна розоватого цвета.
Микроспория
Еще одно заболевание, проявляющееся на гладкой коже и волосистой части головы. Ее возбудители — зоофильный гриб Microsporum canis и антропофильный микроспорум Ferrugineum.
Споры и мицелии этих грибов от зараженных домашних животных — кошек, собак — чаще всего передаются детям. На открытых участках гладкой кожи образуются округлые очаги эритематозного характера с четкими границами и несколько возвышающимися краями. В патологический процесс нередко вовлекаются ресницы, брови и границы волосистой части головы.
Характерные очертания — в виде кольца. Периферия очагов — более эритематозна, чем центр. Отмечаются единичные визикулы и пустулы, асбестовидные шелушения.
При поражении волосистой части головы образуется несколько круглых очагов. На поверхности волоса появляются отдельные споры Microsporum canis. Их количество быстро увеличивается. Волосы обламываются в 4-6 мм от поверхности кожи. Очаг поражения инфильтрирован и имеет тенденцию к периферическому росту. Волосы легко удаляются с воспаленных участков. На поверхности хорошо видны круглые споры Microsporum canis.
Возбудитель фавуса — Trihophyton schonleinii.
Основной клинический признак заболевания — щиток скутула. Она имеет блюдцеобразную форму сначала ярко-желтого, а потом белого цвета. Клиническая картина дополняется своеобразным изменением волос и рубцовой атрофией. Значительно реже фавус поражает гладкую кожу. Наблюдаются те же щитки скутулы. Фавус практически ликвидировали еще в Советском Союзе.
Изучение микроструктур грибов-возбудителей и поиск эффективных методов борьбы с ними продолжаются и по сей день.
Дерматомикоз: виды, симптомы и лечение
Дерматомикозами называют обширную группу инфекционных поражений кожи, которые провоцируются различными видами патогенных грибков-дерматофитов. Эти заболевания могут наблюдаться и у взрослых, и у детей, но некоторые из них чаще наблюдаются у определенной возрастной категории. Такая особенность связана с тем, что у разных возрастных групп наблюдаются отличия в характере потоотделения, составе пота, кожного жира и их уровне рН.
В нашей статье мы ознакомим вас с основными разновидностями дерматомикозов, причинами их развития, способами диагностики, лечения и профилактики. Эти знания будут полезны для вас, и вы сможете вовремя заподозрить развитие болезни и совместно с врачом принять необходимые меры. Помните о том, что заниматься самолечением дерматомикозов нельзя, т. к. подобрать необходимый противогрибковый препарат можно только после проведения анализа, который поможет определить вид грибка-возбудителя. При ошибочном выборе того или иного антимикотического средства лечение может быть непродуктивным, заболевание будет усугубляться и станет хроническим.
Возбудителями дерматомикозов являются грибки-дерматофиты:
- Microsporum;
- Epidermophyton (некоторые виды);
- Trichophyton.
В редких случаях дерматомикозы провоцируются различными видами грибков из рода Candida.
Большинство дерматофитов более интенсивно размножаются во влажной нейтральной или щелочной среде при температуре, приближенной к температуре человеческого тела (20-30 °C). Именно поэтому частота заболеваемости дерматомикозами существенно увеличивается в теплое время года.
Среди дерматофитов выделяют такие разновидности грибков:
- антропофильные – паразиты человека;
- зоофильные – паразиты животных;
- геофильные – паразиты, обитающие в почве.
На кожу, волосы или ногти человека попадают споры, кондии или гифы этих грибков и, при наличии благоприятных условий, инфицируют ее. После заражения начинается разрушение пораженного участка эпидермиса, т. к. эти возбудители питаются кератином.
Заражение дерматофитами происходит при непосредственном контакте человека с:
- больным;
- инфицированным животным (кошкой, собакой);
- инфицированными объектами (обувь, полотенца, пол ванной комнаты или бани, ковры и др.).
После контакта здорового человека с дерматофитами заболевание наступает не всегда. Риск развития этих поражений кожи повышается при таких состояниях:
- снижение иммунитета;
- эндокринные заболевания;
- нарушения целостности кожных покровов;
- потливость;
- нарушения обмена веществ;
- нерациональное питание (авитаминозы и гиповитаминозы).
Классификация
Дерматомикозы классифицируются по месту локализации:
- гладкой кожи тела;
- волосистой части головы и бороды;
- ногтей;
- паховой области;
- стоп.
В зависимости от возбудителя дерматомикозы классифицируют на:
- кератомикозы: узловатая микроспория, разноцветный лишай;
- дерматофитии: паховая эпидермофития, эпидермофития стоп, трихофития, черепитчатый микоз, фавус, руброфития;
- глубокие микозы: аспергиллез, хромомикоз, бластомикоз, споротрихоз и др.;
- кандидоз: поверхностный, висцеральный и хронический генерализованный;
- псевдомикозы: актиномикоз, трихомикоз, эритраза и др.
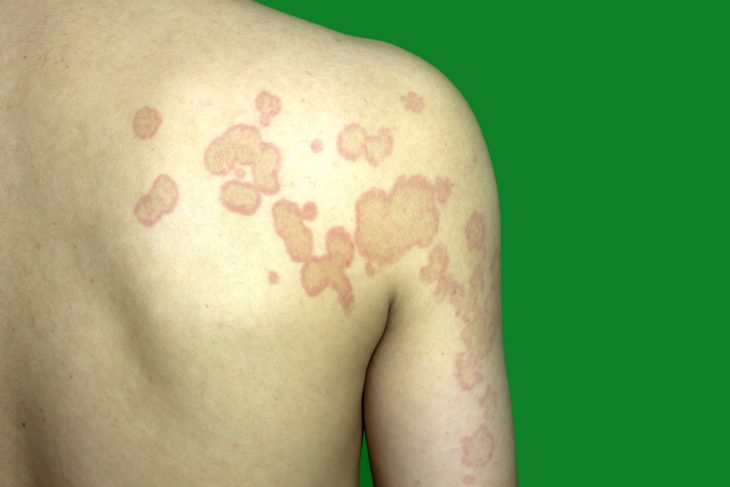
Выраженность клинических признаков при дерматомикозах зависит от формы и длительности заболевания.
Дерматомикоз гладкой кожи тела
Это поражение кожи вызывается грибком трихофитоном и чаще наблюдается в странах с теплым климатом. При дерматомикозе гладкой кожи на любом участке кожных покровов тела могут обнаруживаться такие признаки:
- розовая или красная сыпь, образующая округлые пятна;
- в центре очага появляется участок просветления;
- влажные участки сыпи покрываются корочками;
- края округлого очага покрываются чешуйками, начинают зудеть и шелушиться;
- центр очага очищается, и на коже остается след в виде круга.
При вторичном бактериальном инфицировании очаг сыпи может рубцеваться и оставлять на коже участок с гиперпигментацией.
Дерматомикозы волосистой части головы и бороды
Это заболевание чаще наблюдается у детей и провоцируется грибком микроспорумом или трихофитоном.
В области волосистой части головы наблюдаются такие симптомы:
- появление папулезной сыпи и ее распространение;
- в области сыпи на коже образуются фурункулообразные узлы;
- кожа становится красной, зудит, болит и начинает шелушиться;
- волосы в очагах поражения становятся ломкими и выпадают из-за гнойного расплавления волосяных фолликулов.
При поражении грибком области бороды или усов наблюдаются такие симптомы:
- под волосяным покровом лица появляются пузырьки (папулы и пустулы);
- волосяные фолликулы воспаляются и нагнаиваются из-за вторичного бактериального инфицирования;
- кожа в очаге поражения становится отечной, болезненной и покрывается кровяными корками.
Такие дерматомикозы очень заразны, и больной должен незамедлительно обратиться за врачебной помощью.
Дерматомикоз ногтей
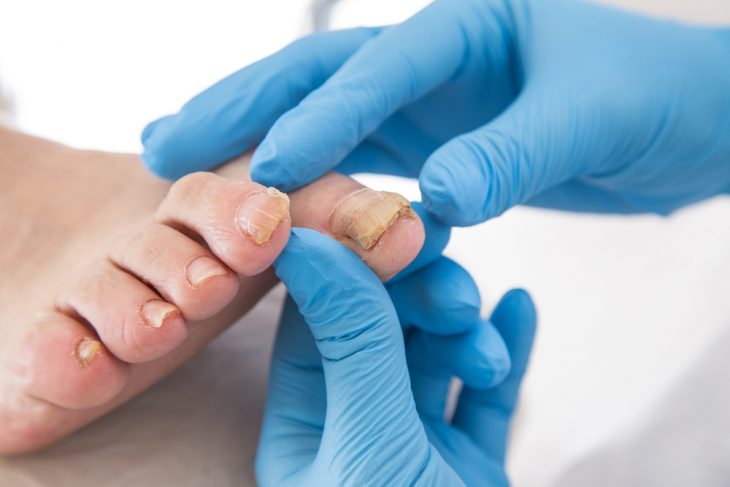
Поражение ногтевых пластин грибком (или онихомикоз) вызывается грибком трихофитоном, который внедряется в зону роста ногтя. У больного появляются такие симптомы:
- утолщение, изменение оттенка и деформация ногтевой пластины;
- скопление под ногтем отмерших клеток;
- отслоение и разрушение ногтя.
Чаще грибковое поражение ногтей наблюдается на пальцах ног, реже – рук.
Дерматомикоз паховой области
Это заболевание может провоцироваться различными грибками: Trichophyton rubrum, Epidermophyton floccosum, Trichophyton mentagrophytes и Candida. У больного появляются такие симптомы:
- на коже в области паховых складок появляются розовые округлые пятна с нечеткими очертаниями, которые в дальнейшем могут распространяться на поверхность бедер, область ануса и промежность;
- при самозаражении такие же пятна могут появляться в складках под молочными железами и других частях тела;
- пятна увеличиваются в размерах и могут сливаться;
- по краю пораженного очага образуются пузырьки, которые зудят, вызывают ощущение жжения и боли, лопаются, покрываются корочками и чешуйками;
- после вскрытия пузырьки могут вторично инфицироваться, и у больного развиваются нагноения кожи (пиодермия);
- пораженная кожа начинает шелушиться, и воспаление постепенно пропадает (особенно если была устранена повышенная влажность пораженной области).
Возбудители могут длительное время оставаться на коже, они вызывают развитие рецидивов пахового дерматомикоза.
Паховый дерматомикоз чаще наблюдается у больных сахарным диабетом и мужчин, страдающих от ожирения. Заболевание может провоцироваться ношением тесной одежды и частой повышенной влажностью в области паха. Заражение может происходить при контакте с больным и через бытовые предметы (постельное белье, полотенца, сидения унитазов, спортивный инвентарь и пр.).
Дерматомикоз стоп
Это заболевание провоцируется трихофитом или эпидермофитоном. Дерматомикоз стоп может протекать в скваматозной, интертригинозной или дисгидротической форме.
При скваматозной форме у больного появляются такие симптомы:
- вначале поражается кожа в межпальцевых складках ног;
- на коже появляются шелушения, которые не сопровождаются другими ощущениями;
- иногда, шелушения более выражены, сопровождаются повелением пузырьков или высыпаний мокнущего характера и зудом;
- область поражения может вторично инфицироваться и нагнаиваться;
- со временем область шелушения распространяется на боковые поверхности стоп;
- очаги поражения сливаются и покрываются чешуйками светлого цвета;
- у больного появляется шелушение, сухость, болезненность и зуд стоп.
При интертригинозной форме у больного в области межпальцевых пространств появляются такие симптомы:
При дисгидротической форме у больного в области межпальцевых пространств появляются такие симптомы:
- многочисленные пузырьки в области подошв, сводов стоп и пальцев;
- пузырьки лопаются и появляются эрозии.
Наиболее часто дерматомикоз стоп наблюдается у молодых мужчин. Дерматологами был отмечен и тот факт, что у молодых пациентов чаще выявляется микоз, сопровождающийся воспалением и мокнутием, а у пожилых – «сухой». Дерматомикозы стоп часто обостряются, осложняются вторичным инфицированием и характеризуются длительным и многолетним течением.
Диагностика
Симптомы дерматомикозов могут быть сходны с другими болезнями кожи (псориаз, экзема) и для назначения адекватной терапии необходимо точно определить вид возбудителя, который вызвал заболевания. Именно поэтому всем больным, которые выявили у себя признаки таких поражений кожи, необходимо обратиться к врачу-дерматологу (или микологу), который сможет точно установить диагноз и составить схему дальнейшего лечения. До визита к врачу нельзя смазывать пораженные участки кожи антисептическими растворами (йодом, зеленкой, перекисью водорода и т. п.) или мазями, т. к. их применение может стать причиной неправильной диагностики.
Для проведения лабораторных анализов врач проведет забор материала, которым могут стать:
- соскобы кожи (корочки или чешуйки с пораженных участков);
- волосы;
- ногти.
Полученный материал исследуется под микроскопом сразу после забора или после посева на питательные среды. Благодаря этим исследованиям врач может точно установить тип возбудителя-грибка и назначить эффективное лечение.
Для диагностики дерматомикозов могут применяться и такие методики:
- дермоскопия;
- анализ крови на выявление антител к грибкам.
Тактика лечения дерматомикозов должна подбираться индивидуально для каждого больного. Врач-дерматолог учитывает такие факторы:
- тип грибка-возбудителя;
- течение заболевания;
- возраст;
- общее состояние здоровья.
Основным способом лечения дерматомикозов является назначение противогрибковых средств для наружного или внутреннего применения. Без применения таких препаратов достичь выздоровления больного невозможно.
Современная фармакологическая индустрия выпускает около 200 наименований противогрибковых средств, но подобрать одно из них можно только после проведения лабораторных анализов, которые определят тип возбудителя дерматомикоза. На начальных стадиях заболевания врач может ограничиться назначением противомикотических препаратов для наружного применения, но при запущенных случаях в схему терапии могут включаться таблетированные формы для приема внутрь. Их дозирование и длительность приема также определяются строго индивидуально.
При необходимости в схему лечения могут включаться антибиотики и гормональные средства для местного или внутреннего применения. Для обработки мокнущих участков кожи применяются антисептические растворы (борной кислоты, марганцовки, хлоргексидина), а для устранения значительных участков ороговения – кератолитические препараты.
В схему лечения дерматомикозов обязательно включаются иммунодуляторы, витаминные препараты и средства для ускорения заживления поврежденных участков кожи.
При выявлении дерматомикоза врач обязательно знакомит больного с методами дезинфекции предметов быта, одежды или обуви и дает рекомендации по предупреждению распространения инфекции.
Профилактика
Грибки-дерматофиты размножаются во влажной и теплой среде, и поэтому лучшей мерой профилактики этих поражений кожи станет содержание тела в чистоте и сухости. Предупредить развитие этих грибковых заболеваний поможет соблюдение таких простых правил:
- Поддерживать свой иммунитет и правильно питаться.
- Не ходить босиком в общественных местах.
- Не надевать чужую обувь или одежду.
- Не пользоваться чужими полотенцами.
- Содержать обувь и одежду в чистоте.
- Носить одежду из натуральных тканей.
- Избегать ношения облегающей одежды из синтетических тканей (особенно в теплое время года).
- Никогда не пользоваться чужими маникюрными принадлежностями, расческами, заколками или резинками для волос.
- Не гладить бродячих и незнакомых животных.
- Следить за здоровьем домашних питомцев и регулярно осматривать их шерсть и кожу на наличие грибковых поражений.
Помните о том, что при появлении первых признаков дерматомикозов необходимо сразу обратиться к дерматологу!
Только врач сможет назначить эффективное лечение, и вы сможете навсегда избавиться от этих неприятных заболеваний. Будьте здоровы!
К какому врачу обратиться
При появлении зуда и шелушения кожи на любом участке тела необходимо обратиться к дерматологу. После диагностики пациент может быть направлен к микологу — специалисту по грибковым заболеваниям.
Довольно часто микозы возникают на фоне сопутствующих заболеваний (сахарного диабета, ожирения) и иммунодефицита. Поэтому иногда возникает необходимость консультации эндокринолога, иммунолога и инфекциониста. Для более точной дифференциальной диагностики микозов и аллергических поражений кожи требуется осмотр аллерголога.
Автореферат и диссертация по медицине (14.00.33) на тему: Медико-организационные аспекты профилактики дерматомикозов на муниципальном уровне


Автореферат диссертации по медицине на тему Медико-организационные аспекты профилактики дерматомикозов на муниципальном уровне
На правах рукописи
БЕНДРИКОВСКАЯ ИРИНА АНАТОЛЬЕВНА
МЕДИКО-ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОФИЛАКТИКИ ДЕРМАТОМИКОЗОВ НА МУНИЦИПАЛЬНОМ УРОВНЕ
14.00.33 — общественное здоровье и здравоохранение
АВТОРЕФЕРАТ диссертации на соискание ученой степени кандидата медицинских наук
Работа выполнена в ФГУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения Минздравсоцразвития Российской Федерации ».
Научный руководитель: доктор медицинских наук
Иванова Маиса Афанасьевна
Официальные оппоненты: доктор медицинских наук, профессор
Сибурина Татьяна Арсеньевна
доктор медицинских наук Гречко Андрей Вячеславович
Ведущая организация: ГОУ ВПО «ММА им.И.М.Сеченова
Минздравсоцразвития Российской Федерации»
Защита диссертации состоится «_»_2009г. в_часов
на заседании Диссертационного Совета Д.208.110.01 ФГУ «ЦНИИОИЗ Росздрава» по адресу: 127254, Москва, ул. Добролюбова, д.11
С диссертацией можно ознакомиться в библиотеке ФГУ «ЦНИИОИЗ Росздрава» по адресу: 127254, Москва, ул. Добролюбова, д.11
Автореферат разослан «_»_2008 г.
Ученый секретарь Диссертационного Совета, кандидат медицинских наук,
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы. Дерматомикозы являются одной из наиболее актуальных проблем здравоохранения в связи с ростом контингента больных (А.А.Кубанова, Н.Н.Потекаев, М.ВЛцуха, Т.В.Рубашева. 2000г.) в различных возрастных и социальных группах населения. Особую актуальность грибковая инфекция приобретает в связи с широким распространением ВИЧ-инфекции и других иммунодефицитных состояний, благоприятствующих развитию грибковых поражений. Известно более 100000 видов грибов, из которых около 500 патогенны для человека (А.Г.Пашинян,2009г.) и могут присутствовать в продуктах питания, в связи с чем, с точки зрения национальной безопасности страны, данная проблема приобретает особую значимость.
Приоритетным направлением здравоохранения и правительства Российской Федерации является оздоровление нации. В рамках оздоровительных мероприятий возможно расширение спортивных залов, бассейнов. Учитывая, что практически четверть взрослого населения Российской Федерации страдает грибковыми заболеваниями стоп (кожи и ногтей), расширение сети спортивных залов и бассейнов повысит интенсивность общения больных со здоровым контингентом, что увеличивает вероятность ожидания роста числа больных. В связи с тем, что наличие атипичных и стёртых форм дерматомикозов затрудняет своевременность их диагностики (Хисматуллина З.Р., Мухамадеева O.P., 2006г.; Степанова Ж.В., Гребенюк В.Н., Воробьёва И.А. и др., 2001). Следовательно, дерматомикозы и разработка мероприятий по их профилактике не теряет своей актуальности (В.Н.Мордовцев, В.Н.Рукавишникова, 2003г.).
Факторами, способствующими развитию грибковой патологии, может послужить ряд причин, в том числе, скученность населения, несоблюдение санитарных норм, личной гигиены и т.д. (Потекаев H.H., 2001; Исаева Т.И. 2009), а также соматическая отягощенность (Мартынов A.A.,
Степанова Ж.В., Козюкова O.A., 2007). Рациональность проведения профилактических мероприятий и своевременное назначение противогрибковой терапии в значительной мере определяет сроки разрешения микотического процесса в очагах поражения (Степанова Ж.В., Лещенко В.М., Самцов A.B.,2 ООО) и возможности инфицирования окружающих.
Все вышеизложенное отражает актуальность региональных научно-исследовательских работ, касающихся медико-социальных проблем дерматомикозов, факторов их распространения и разработки профилактических мероприятий среди групп риска и здорового контингента населения.
Цель исследования — научное обоснование предложений по организации профилактики дерматомикозов на муниципальном уровне на основе анализа эпидемиологической ситуации и определения популяционных факторов риска их распространения. Задачи:
1. Провести анализ и выявить основные тенденции эпидемиологической ситуации по дерматомикозам в Республике Коми за период с 1999 по 2008гг.
2. Провести социологическое исследование среди больных дерматомикозами по изучению их социального статуса и факторов, обуславливающих развитие грибковой патологии.
3. Оценить результаты лабораторных исследований на идентификацию дерматомицетов при выявлении грибковой патологии у дерматологических больных.
4. Разработать предложения по профилактике распространения грибковой инфекции на муниципальном уровне.
Научная новизна диссертационного исследования заключается в том, что впервые:
1. Выявлены основные тенденции в эпидемиологической ситуации по дерматомикозам в динамике за 10 лет в одном из неблагополучных субъектов Северо-Западного федерального округа — Республике Коми;
2. Установлены особенности структуры дерматомикозов в республике с учетом тендерных и возрастных и социальных больных;
3. Выявлены основные популяционные факторы риска распространения грибковой инфекции на региональном уровне, что позволило разработать организационно-функциональную модель профилактики их распространения на муниципальном уровне.
4. Проведена идентификация дерматомицетов при выявлении грибковой патологии, что позволило повысить качество медицинской помощи больным путем подбора адекватной терапии.
Практическая значимость работы
1. Идентификация дерматомицетов при выявлении грибковой патологии позволит повысить качество медицинской помощи больным дерматомикозами путем подбора адекватной терапии.
2. Созданная организационно-функциональная модель профилактики дерматомикозов позволяет принимать адекватные управленческие решения;
3. Результаты исследования нашли применение при подготовке: Руководства для врачей общей практики; разработке предложений по профилактике грибковой инфекции в Республике;
4. Результаты исследования используются в учебном процессе на кафедрах дерматовенерологии Амурской ГМА, Смоленской ГМА и курса дерматовенерологии кафедры детских инфекционных болезней ГОУ ДПО РМАПО, в лечебно-диагностическом процессе ГУЗ «Ухтинский городской кожно-венерологический диспансер» МЗ РФ и ООО «Медицинский центр Авалон» (г. Ухта);
5. Результаты исследования могут быть использованы при подготовке регламентирующих (нормативных) документов по организации медицинской помощи больным дерматомикозами, при разработке учебно-методических пособий для студентов медицинских ВУЗ, врачей последипломного образования и врачей общей практики по разделу микология.
6. Разработана модель первичной профилактики дерматомикозов. Основные положения, выносимые на защиту:
1. Основные тенденции в эпидемиологической ситуации по дерматомикозам в динамике за 10 лет в одном из неблагополучных субъектов Северо-Западного федерального округа — Республике Коми свидетельствуют росте микозов стоп, кистей и онихомикозов.
2. Основные факторы риска распространения грибковой инфекции в различных популяционных группах населения, зависимость контингента больных от поло-возрастных характеристик и социального статуса.
3. Идентификация видов дерматомицетов у исследуемой группы пациентов.
4. Организационно-функциональная модель профилактики дерматомикозов на муниципальном уровне.
Апробация работы. Основные положения диссертационной работы доложены и обсуждены на: II межрегиональной конференции «Новое в дерматологии и дерматокосметологии: наука и практика» (Москва, ноябрь 2005г.); на XI Междисциплинарном сипмозиуме «Новое в дерматологии, андрологии, акушерстве и гинекологии: наука и практика» (Москва, март 2006); на И-м Всероссийском съезде микологов России (Москва, март 2008 г), Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей» (Москва, май 2008г.).
Публикации. По теме диссертации опубликовано 8 научных работ, в том числе 2 в журналах, рекомендуемых ВАК и 1 глава в руководстве.
Структура и объем диссертации. Диссертация состоит из введения, обзора литературы, описания материалов и методов исследования, 6 глав собственных исследований, заключения, выводов, практических рекомендаций, списка литературы (95 — отечественных и 52 — зарубежных источников). Работа изложена на 129 страницах компьютерного текста, иллюстрирована 19 рисунками и 22 таблицами, 4 фотографиями, 3 схемами.
Содержание работы Во введении обозначена актуальность исследования, сформулированы цель, задачи, научная и практическая значимость работы, изложены основные положения, выносимые на защиту.
В первой главе проведен аналитический обзор зарубежных и отечественных источников литературы по проблеме дерматомикозов, контингенту больных и мерах профилактики. Представленный анализ источников литературы позволил выявить нерешенные проблемы, обозначить актуальность исследования и необходимость разработки предложений по их профилактике.
Во второй главе представлены материалы и методика организации исследования (схема. 1). Набор первичного материала проводился на базе Ухтинского кожно-венерологического диспансера и ООО «Медицинский центр Авалон» г. Ухты Республики Коми.
Исследование включало заболевания, входящие в раздел «Дерматофитии» (В 35 — В 49) Международной статистической классификации болезней и проблем, связанных со здоровьем 10-го пересмотра (МКБ-10). Названия нозологических форм дерматомикозов, подвергшихся изучению, приведены в соответствии с данной классификацией. При оценке статистической достоверности полученных результатов определялись стандартные ошибки репрезентативности и
доверительные границы полученных показателей.
Для определения репрезентативности выборочной совокупности использовались методические рекомендации НИИ им. Н.А.Семашко (Е.А. Логинова с соавторами, 1985) и формула бесповторной выборки (А.М.Мерков, 1969; А.М.Мерков, JLE. Поляков, 1974). Оценка достоверности различий между показателями производилась по t-критерию (критерий Стьюдента).
МЕТОДИКА И ОРГАНИЗАЦИЯ ИССЛЕДОВАНИЯ
Провести анализ и выявить основные
тенденции эпидемиологической ситуации по
республике Коми за период с 1999 по 2008гг
Провести социологическое исследование среди больных
дерматомикозами по изучению их социального статуса и факторов, обуславливающих развитие грибковой патологии _
Оценить результаты лабораторных исследований на
идентификацию дерматомицетов при выявлении грибковой патологии у
Разработать предложения по профилактике распространения грибковой инфекции на муниципальном уровне
ЭТАПЫ ВЫПОЛНЕНИЯ ИССЛЕДОВАНИЯ
1 Определение цели и задач исследования;
2) выбор единиц наблюдения;
3) анализ источников литературы;
4) разработка базисной карты больного дерматомикозом
1) монографическое наблюдение за больными дерматомикозами
2) проведение социологического опроса;
идентификацию вида возбудителя у больных дематомикозами;
2)анализ полученных результатов;
1 Определение факторов, влияющих, распространение грибковой патологии;
2 разработка предложений по механизмам выявления и профилактики грибковой инфекции среди различных контингентов населения
ИСТО ЧНИК ИНФОРМАЦИИ И ОБЪЕМ ИССЛЕДОВАНИЯ
Литература, данные федерального статистического наблюдения по дерматовенерологической помощи за исследуемый период.
амбулаторного больного» форма №025/у-1;
«Медицинская карта больного грибковым заболеванием» форма № 065«1/у (360 больных);
Разработано руководство для врачей общей практики и модель первичной профилактики
МЕТОДЫ СБОРА ИНФОРМАЦИИ
Выкопировка сведений из форм федерального статистического наблюдения, медицинских документации больных, социологический опрос, непосредственное клиническое наблюдение, клинико-лабораторное _исследование_
Статистический, эпидемиологический, социологический, лабораторный
ПРАКТИЧЕСКАЯ РЕАЛИЗАЦИЯ РЕЗУЛЬТАТОВ ИССЛЕДОВАНИЯ
Внедрение обязательной идентификации вида дерматомицетов у больных с грибковыми заболеваниями
После завершения анализа исследуемого материала проводилось формирование таблиц и рисунков, облегчающих восприятие и представление полученных результатов исследования, документирующих последние.
Объектами исследования явились: больные с дерматомикозами, выявленные в Республике Коми; контингент населения, имевший контакт с больными; учреждения здравоохранения Республики Коми. Единицей наблюдения послужили случаи заболевания дерматомикозом.
В рамках нашего исследования статистическому наблюдению подверглось население Республики Коми, где проживает 7,2% от общей численности населения Северо-Западного Федерального округа (СЗФО) и 0,7% от населения России в целом. Сельское население Коми составляет 24,3% от общей численности населения республики, 9,9% — от сельского населения СЗФО.
В третьей главе проведен анализ динамики и структуры заболеваемости дерматомикозами в Республике Коми в сравнении с показателями заболеваемости в Российской Федерации в целом за период с 1999 по 2008гг. Показатели заболеваемости трихофитией в целом по Российской Федерации в динамике за 1999-2008 отражены на рис.1, и 2.
Рисунок 1. Заболеваемость трихофитией в Республике Коми в 1999-
1999г. 2000г. 2001г. 2002г. 2003г. 2004г. 2005г. 2006 2007
8,4 V 9,6 9’1 V ,, 8,5
1999г. 2000г. 2001г. 2002г. 2003г. 2004г. 2005г. 2006 2007 2008
Рисунок 2. Заболеваемость трихофитией в Российской Федерации за период с 1999-2008 гг.
Случаи заболеваний трихофитией за анализируемый период в России уменьшились на 34,8%, у детей — на 36,4%. На территориях СЗФО за весь исследуемый период показатель заболеваемости не превышал среднероссийский уровень.
Стабильно высокими были показатели заболеваемости в Южном, Уральском и Сибирском федеральном округах. К концу года общая заболеваемость в округе уменьшилась в 1,7 раза, в том числе в республике Коми — в 2,3 раза. Наиболее благополучным по трихофитии среди территорий СЗФО в 1999 году следует отметить республику Карелия, Ненецкий АО и Псковская область, в 2008 году в Республике Коми и Архангельской области показатель превысил уровень заболеваемости по округу в 1,3 раза. За исследуемый период рост заболеваемости прослеживался в г.С.-Петербурге.
У детей наиболее высокая заболеваемость среди территорий СЗФО прослеживалась в Калининградской области, г.С.-Петербурге и Архангельской области. Рост показателя заболеваемости произошел в г. С.Петербурге. Благополучной территорией по заболеваемости трихофитией следует отметить республику Карелия, Ненецкий АО и Псковскую область
В динамике за последние 10 лет (1999-2008гг.) число больных микроспорией в России в общей популяции уменьшилось на 21,5%, показатель заболеваемости — в 1,3 раза, у детей случаи заболеваний
уменьшились на 22,7%, однако в расчете на 100 ООО соответствующего населения показатель незначительно вырос (рис. 3,4).
44,9 39,3 43,2 40,2 39,3 43,4 38,3 33,6 323 32,
1999г. 2000г. 2001г. 2002г. 2003г. 2004г. 2005г. 2006 2007 2008
Рисунок 3. Заболеваемость микроспорией в Республике Коми в 19992008 гг.
300 250 200 150 100 50 0
233,9 255 244-5 243,4
54 50,8 49 52,5 45,9 41,4
1999г. 2000г. 2001г. 2002г. 2003г. 2004г. 2005г. 2006 2007 2008
Рисунок 4. Заболеваемость микроспорией в Российской Федерации в 1999-2008 гг.
В СЗФО произошло снижение случаев заболевания микроспорией в общей популяции на 37,8%, показатель заболеваемости уменьшился в 1,5 раза, у детей — на 39,2% ив 1,2 раза соответственно.
В 2008 году преимущественная часть больных в общей популяции (24,8%) и среди детского населения (23,4%) СЗФО была выявлена в г. С.-Петербурге, Архангельской — 15,5% и 14,1%, Ленинградской — 13,5% и 14,6%, Вологодской — 11,8 % и 3,3% областях соответственно. В Республике Коми в конце исследуемого периода было выявлено 8,0% больных по округу, что составило 35,8 и 157,6 на 100 000 соответствующего населения.
Среди дерматомикозов также широкое распространение получили микозы стоп и онихомикозы. К концу исследуемого периода в России произошел рост контингента больных на 6% за счет роста случаев заболеваний в Приволжском (на 17,7%), Центральном (9%) и СевероЗападном (на 5,6%) федеральных округах.
В Республике Коми в 2002 году было выявлено — 11,4% больных микозом стоп и кистей по СЗФО, в 2008 году — 19,2 %. Доля больных, выявленных в Республике Коми, к концу исследуемого периода выросла на 7,8%. За исследуемый период в республике произошел рост числа больных на 77,4%, соответственно показатель заболеваемости вырос в 2,8 раза.
Россия -«-СЗФО —Коми
Рисунок 5. Заболеваемость микозом стоп в Республике Коми в 20022008гг.
Россия -И-СЗФО Коми
Рисунок 6. Заболеваемость онихомикозом в Республике Коми в 2002 2008гг.
К концу исследуемого периода случаи заболеваний онихомикозом в целом по России выросли на 23,2%, особенно за счет роста заболеваемости в Северо — Западном ФО (на 20,3%). Преимущественное число больных выявлялось в Центральном, Северо-Западном и Приволжском федеральных округах.
Таким образом, неблагополучная эпидемиологическая ситуация по дерматомикозам в Российской Федерации сохраняется за счет высокой заболеваемости микроспорией детского населения Дальневосточного и Центрального федеральных округов и высокой заболеваемости трихофитией детского населения Южного федерального округа.
В четвертой главе представлены результаты социологического исследования и клинического наблюдения больных дерматомикозами, обратившихся к дерматовенерологам базовых учреждений в связи с поражениями кожи и ее придатков, а также лиц, страдающих хроническими дерматозами (псориаз, атопический дерматит, экзема и др.), ранее не обследованных на наличие грибковой инфекции.
В исследуемой группе пациентов преимущественную часть составили женщины (57,9%), мужчин — 42,1%. По возрасту распределились следующим образом: с 50 до 59 лет — 22,1%, с 40 до 49 лет — 18,6 %, с 30 до 39 лет -12,9%, с 20-29 лет — 11,4%, от 60 до 69 и от 70 и более лет — по 10% соответственно, от 0 до 14 лет — 9,0%, от 15 до 19 лет — 6,0%. Анализ социального статуса пациентов, проведенный на базовой территории, показал преимущественную распространенность грибковой патологии в возрастной группе населения 50 лет и старше.
Среди больных микозами среднее специальное образованием имели 52,1%, высшее — 31,4%, неполное высшее — 12,9%, без образования было 3,6%. Полученные результаты отражают уровень осведомленности населения и понимания социальной значимости проблемы грибковой патологии.
Профессиональная сфера деятельности больных микозами была различной. Основную часть респондентов (25,0 + 1,9) составили работники
промышленности (лесной, нефтеперерабатывающей, газоперерабатывающей, угольной и пр.) и транспорта (13,6% + 1,5). Дети от 0 до 7 лет составили 5,0% + 1,0, работники торговли — 10,2% + 1,4, в том числе коммерческой структуры — 5,8% + 1,0, бытового обслуживания и строительства — по 10,0% + 1,3, сферы образования — 10,6% + 2,2 (в том числе учащиеся — 5,7% + 1,0), неработающее население — 7,8% + 1,2 (в том числе 2,1% + 0,6 -домохозяйки), работники здравоохранения — 5,0% + 1,0, системы МВД -2,1% ± 0,6, сельского хозяйства — 0,7% + 0,4.
Жилищные условия у большинства пациентов расценивались как «удовлетворительные» — у 0,7% ± 0,4, «хорошие» — 56,4% + 2,2 (имели отдельную квартиру). Часть пациентов (36,4% + 2,2) проживали с ближайшими родственниками (родители, бабушки и пр.). Лишь 3,6% + 0,8 респондентов проживали в общежитии, 2,9% + 0,8 — на съемной жилплощади.
Часть пациентов (13,6% + 1,5) с поражением кожи и ногтевых пластинок отметили подобные нарушения у других членов семьи. Длительность заболевания до обращения за медицинской помощью у большинства пациентов составила от 1 до 5 лет (36,4%), от 5-10 лет болели — 19,4%, до года — 18,6%, до месяца — 17,1 %, от 10 и более лет — 8,5%.
Предполагаемые факторы, способствующие развитию заболевания, по результатам беседы с пациентами, были определены как преимущественно экзогенные — 39,6% + 2,2, профессиональные — 26,7% + 2,0, соматогенные -11,2%+ 1,4, хроническая кожная патология — 9,9% + 1,3, преимущественно алиментарные — 0,9% + 0,4. В понятие «экзогенные» входило ношение тесной, либо некачественной обуви, одежды, нерациональный уход за кожей, травматизация.
Представляет интерес распределение больных в зависимости от изменения трудовой адаптации. Распределение больных в зависимости от изменения трудовой адаптации в период заболевания было следующим: у 45,7% +2,2 заболеваемость не отражалась на трудовой деятельности, 35,0% +2,1 — отметили умеренное снижение трудоспособности, что сопровождалось
снижением производительности труда и временным переходом на щадящий режим работы, либо кратковременной утратой трудоспособности, 19,3%+1,8 — резкое снижение трудоспособности, в связи с выраженными клиническими проявлениями заболевания. В отдельных случаях ухудшение общего состояния сопровождалось с более длительной утратой трудоспособности. Ряд пациентов (55,7% + 2,2) отметили выраженные проявления неврозов, депрессий в связи с ограничением пребывания в местах общественного пользования, стеснением своего заболевания (21,4% + 1,8).
У исследуемой группы пациентов был отмечен ряд соматической патологии, что могло усугублять течение микотической инфекции. К примеру, хронический гастрит был у 25,0 + 2,2, язвенная болезнь желудка и 12-перстной кишки — у 16,66 + 1,9, хронический панкреатит — у 38,88 + 2,5, хронический колит — у 13,33 ± 1,7, артериальная гипертензия — у 6,9 + 1,3, хронический пиелонефрит — у 30,0 + 2,4, сердечно-сосудистые заболевания -у 32,2 + 2,4, в том числе нижних конечностей — у 10,27 + 1,5, жировой гепатоз — у 9,7 + 1,5, дискинезия желчевыводящих путей — у 12,5 + 1,7, хронический гепатит — у 6,38 + 1,2, сахарный диабет — у 7,5 + 1,3, неврологические заболевания — у 7,5 + 1,3, хронический бронхит — у 9,16 + 1,5, бронихиальная астма — у 0,55 + 0,3, патология со стороны репродуктивной системы — у 3,6 + 0,9, патология щитовидной железы — у 3,6 + 0,9, ожирение — у 2,77 + 0,8, хронический тонзиллит — у 3,3 + 0,9, онкопатология — у 1,9 + 0,7, заболевания опорно-двигательного аппарата — у 1,9 + 0,7, распространенный остеохондроз — у 1,38 + 0,6, хронический гайморит — у 0,55 + 0,3, психические расстройства — у 3,3 + 0,9, наличие хронической интоксикации — у 5,55 + 1,2.
Анализ полученных результатов свидетельствует о недостаточной информированности о путях заражения грибковой инфекцией и низкой санитарной культуре населения, а также необходимости разработать более дифференцированный подход по оказанию лечебно-профилактической
помощи населению, определить стратегию профилактики микотической инфекции.
В пятой главе представлены результаты лабораторной идентификации возбудителей грибковой инфекции. Установлено, что в 98-ми случаях (27,2% ± 2,3) было сочетание 2-х видов, в 2,2% ± 0,8 — 3-х, в остальных случаях — по одному возбудителю. Очаги поражения в большинстве случаев локализовались в области кистей (27,2 ± 2,3), далее по убывающей на коже стоп (20,8 ±2,1), ногтевых пластинок стоп (20,0 ±2,1), ногтевых пластинок кистей (13,6 ± 1,8) и туловища (9,7 + 1,5).
■ Trichophyton tonsurans fl Trishophyton gypseum
□ Candida H Fusarium
B Mucor □ Aspergillus
S3 Trichophyton rubrum E3 Trichophyton violaceum
Ü Trichophyton menthagrophytes El Microsporum ferrugineum
B Microsporum canis El Trichophyton verrucosum
a Epydermophyton floccosum ■ Sporotrix schenkii
Рисунок 7. Соотношение разновидностей грибков в виде моноинфекции, выявленных у исследуемой группы пациентов
При поражении кожи туловища у большинства больных выявлялись возбудители рода Trichophyton rubrum (28,5 ±2,3), Trichophyton menthagrophytes и Pénicillium (по 11,3 ± 1,6), реже — Microsporum ferrugineum (5,7+ 1,2) и в равной степени Trichophyton tonsurans (2,9±0,8), Trichophyton violaceum (2,9±0,8), Microsporum canis (2,9±0,8), Trichophyton verrucosum (2,9+0,8), Trichophyton floccosum (2,9±0,8).
В ряде случаев Pénicillium присутствовал в сочетании с другими
видами, чаще Pénicillium + Candida (14,2+1,8), реже — в сочетании с
Trichophyton rubrum (2,9±0,8), Candida albicans+ Mucor (2,9±0,8), Candida+
Trichophyton rubrum (2,9+0,8), Trichophyton ferrugineum (2,9+0,8), Trichophyton rubrum+ Mucor (2,9+0,8).
При поражении кожи кистей чаще обнаруживались Candida (32,0 + 2,4), Pénicillium (15,3 + 1,8), Trichophyton rubrum (5,1 + 1,1). В ряде случаев с очагов поражения на коже кистей выявлялась сочетанная инфекция, в том числе Trichophyton violaceum+ Pénicillium £3,1 +0,9) Trichophyton violaceum + Candida (1,0 + 0,5), Trichophyton rubrum+Penicillium (1,0 + 0,5) и др. В трех (3,1 +0,9) случаях было сочетание трех инфекций:
В большинстве случаев в области пораженных ногтевых пластинок кистей обнаруживался Trichophyton rubrum (27,0+ 2,3), Candida (25,0+ 2,2), Pénicillium (20,7+ 2,1). Сочетание двух разновидностей выявлялось несколько реже. К примеру Trichophyton violaceum + Pénicillium — в 2,1+ 0,7 случаях. Сочетание трех возбудителей наблюдалось у двух пациентов (4,2+ 1,0).
При поражении кожи стоп чаще выявлялись Candida (33,3+ 2,4), Trichophyton tonsurans (2,7+ 0,8), Pénicillium (5,4+ 1,1), Trichophyton rubrum (6,7+ 1,3), Epidermophyton floccosum (10,7+ 1,6). Сочетание двух видов грибов выявлялось несколько меньше: Trichophyton rubrum + Pénicillium (2,7+ 0,8), Epidermophyton floccosum+ Pénicillium (1,3+ 0,5), Trichophyton menthagrophytes+ Pénicillium (1,3+0,5), Candida + Trichophyton rubrum (1,3+0,5), Trichophyton violaceum+ Pénicillium (4,0+1,0), Trichophyton violaceum+Candida (1,3+0,5), Candida + Pénicillium (5,4+1,1). Сочетание трех инфекций выявлялось в 2,7+ 0,8 случаях.
При поражение ногтевых пластинок стоп также чаще выявлялись Candida (20,9 + 2,1), Pénicillium (6,9 ± 1,3), Trichophyton rubrum (25,0 + 2,2). Реже выявлялось сочетание двух возбудителей, в том числе Trichophyton rubrum+Penicillium (2,8 + 0,8), Epidermophyton floccosum+Penicillium (1,4+0,6), Candida +Penicillium (1,4 + 0,6). В 1,4 + 0,6 случаях было сочетание трех инфекций. В области крупных складок чаще выявлялась Epidermophyton floccosum (85,7 ± 1,8), реже — Candida +Penicillium (14,3 + 1,8).
Исследуемой группе пациентов предлагались различные методы лечения, в том числе современные системные антимикотики. Выбор метода лечения проводился с соблюдением прав потребителя медицинских услуг. Грибковая патология относится к числу социально значимых заболеваний, поскольку основную часть больных составляет население с низким материальным достатком и уровнем жизни. Поэтому применение более современных антимикотиков было доступным не каждому. В ряде случаев пациенты прерывали начатый курс лечения в связи с рядом обстоятельств, в том числе с отсутствием финансовых возможностей (табл.1).
Число больных, прервавших лечение системными антимикотиками по различным причинам (п=39)
Прошли курс лечения Число больных %
1 Плохая переносимость препарата 9 23,1%
2 Высокие цены препарата 13 33,3%
3 Прочие причины 11 28,2%
4 Наличие побочных действий 6 15,4%
Ряд пациентов с микозами стоп, осложненными вторичной инфекцией с экзематизацией очагов поражения, прерывали лечение на стадии стихания, либо после стихания острых воспалительных явлений, когда еще не происходило полной санации грибковой инфекции. Недолеченный процесс поражения подвергал к риску развития рецидивов инфекции и заражению окружающих.
Разбор случаев обращений данной группы больных за медицинской помощью свидетельствует о безответственном подходе к своему здоровью и окружающих, незнании клинических проявлений и путей передачи грибковой инфекции. По данным социологического опроса, пациенты
зачастую не задумывались о здоровье окружающих и не признавали серьезности проблемы грибковой инфекции.
Результаты исследования свидетельствуют о необходимости индивидуального подбора препаратов с учетом видового состава возбудителя и наличия соматической патологии пациентов, что является чрезвычайно важным для повышения качества оказания медицинской помощи больным дерматомикозами.
Анализ полученных результатов позволит перейти к более дифференцированному подходу организации медицинской помощи населению и снижению контингента больных, разработав общую стратегию профилактики микотической инфекции.
В шестой главе описаны меры профилактики дерматомикозов, как приоритетного направления общественного здравоохранения. Результаты эпидемиологического анализа и социологического опроса, проведенного в рамках данного исследования, свидетельствуют о росте заболеваемости микозом стоп, кистей и онихомикозами. Однако, сложившаяся в последние годы система оказания медицинской помощи населению, расширяет возможности обращения больных в негосударственные медицинские учреждения. Свободная продажа медикаментов и самолечение значительно затрудняют оценку истинной ситуации по данной проблеме.
Стратегическими направлениями в организации медицинской помощи больным дерматомикозами являются: своевременность выявления источников и контактов больных с проведением профилактических мероприятий в очаге инфекции; интеграция работы врачей дерматовенерологов, сотрудников Роспотребнадзора и врачей общей практики (семейных врачей) по профилактике распространения дерматофитий; расширение первичной профилактики дерматофитий среди населения. Необходимо шире публиковать анализ эпидемиологической ситуации по дерматомицетам с учетом региональных особенностей;
проводить мониторинг эпидемиологической ситуации по дерматомикозам с последующей разработкой профилактических мероприятий.
Анализ источников литературы и полученные результаты позволили установить основные факторы, влияющие на качество оказания медицинской помощи больным микозами. К ним относятся: организационные (правильность организации лечебно-диагностического процесса и своевременность проведения профилактических мероприятий в очаге, информирование населения о значимости грибковой инфекции); правовые (отсутствие правовой базы, отвечающей современным требованиям и незнание специалистов нормативно-правовых документов и их незащищенность); социально-экономические (изменения, происходящие в обществе, имеют существенное влияние на качество жизни больных и возможность лечения современными препаратами); технологические (не все медицинские учреждения имеют достаточную оснащенность необходимым оборудованием и т.п); психологические (или человеческий фактор, заключающийся в неумении общаться с пациентами и отсутствии навыков консультирования).
Неблагополучная эпидемиологическая ситуация по дерматомикозам, выявленная в процессе изучения с учетом популяционных факторов ставит задачу выработки комплекса адекватных управленческих решений по профилактике распространения дерматомикозов на муниципальном уровне.
Одним из ключевых механизмов по профилактике распространения дерматомикозов явился Приказ Министерства здравоохранения РСФСР, Министерства С/Х, Министерства жилищно-коммунального хозяйства РСФСР от 26.12.1985 № 884/20 пр/629 «О мерах по усилению борьбы с дерматофитиями в РСФСР», который предусматривал: улучшение качества диагностики микозов с использованием культурального метода исследования; обеспечение подготовки врачей общей лечебной сети по вопросам диагностики, клиники и профилактики дерматофитий; организацию микологических Центров на базе КВД; оборудование КВД с
числом коек 35 и более стационарными дезокамерами. Однако, продолжающаяся тенденция к сокращению числа лабораторий, снижает возможность полноценного исполнения положений.
В современных условиях необходим пересмотр Приказа согласно изменившимся эпидемиологическим и социально-экономическим условиям.
Данные, полученные в результате комплексного научного исследования, позволили предложить организационно-функциональную модель, основанную на системном подходе к организации профилактики дерматомикозов на муниципальном уровне, включающую первичную и вторичную профилактику (схема 2, 3).
Модель профилактики дерматомикозов
Личная гигиена, здоровый образ жизни, контроль здоровья, грамотный контакт с домашними и бродячими животными, п рофил актич еские
мероприятия, индивидуализация предметов
Контроль над работодателя за соответствием санитарным
нормам и правилам на рабочем месте
Средства массовой информации
Обезвреживание возможных путей распространения инфекции (душевые, бани, бассейны, парикмахерские, маникюрные и педикюрные кабинеты)
больных стертыми и маловыраженны ми формами
микозов в коллективах
ских и дезинфекционных
мероприятий в очагах инфекции
Органы местного управления —
контроль за бродячими животными
Модель уровней профилактики дерматомикозов
Контроль за животными в зоомагазинах
Оанп росвет работа (Средства массовой информации)
Органы местного управления —
контроль за бродячими животными
Врачи общей практики
проведение противоэпидемических и дезинфекционных мероприятий в очагах инфекции
1. Эпидемиологическая ситуация по дерматомикозам в республике Коми за период с 1999 по 2008гг. свидетельствует о снижении заболеваемости трихофитией и микроспорией на 42,7% и 37,8% соответственно, росте микоза стоп и кистей — 77,4%, онихомихоза — 66,4%. Высокий уровень заболеваемости дерматофитиями обусловлен заболеваемостью микроспорией и трихофитией детского населения, микозами стоп и онихомикозом — взрослого, особенно в возрасте 50 лет и старше.
2. По социальному статусу основную часть пациентов составили (25,0 + 1,9) работники промышленности и транспорта (13,6% ± 1,5), дети от 0 до 7 лет -5,0%+1,0. Развитию грибковой патологии способствовали организационные, правовые, социально-экономические, технологические, психологические факторы (экзогенные — 39,6% + 2,2 — травматизация, риск заражения от членов семьи, наличие хронической кожной патологии и др; профессиональные — 26,7% + 2,0; соматогенные — 11,2% ± 1,4 — различные соматические заболевания; алиментарные 0,9% + 0,4 — пристрастия к мучному, алкоголю и др.).
3. Социологический опрос пациентов показал недостаточную информированность о путях заражения грибковой патологией, их низкий санитарный и культурный уровень, выражающийся в превалировании личного дискомфорта от заболевания над боязнью заражения других. Нередко грибковая патология влияла на трудовую адаптацию: у 35,0% + 2,1 -было умеренное снижение трудоспособности, у 19,3% + 1,8 — резкое снижение с длительной утратой, сопровождающейся неврозами и депрессией (55,7% + 2,2) в связи с косметическим дефектом кожи (21,4% + 1,8).
4. Анализ результатов лабораторной идентификации дерматомицетов показал частое сочетание двух, либо 3-х видов возбудителей дерматомикозов: в 27,2% + 2,3 случаях было сочетание 2-х видов, в 2,2% + 0,8 — 3-х, в остальных случаях — по одному возбудителю, что является
чрезвычайно важным при подборе антимикотического препарата для повышения качества оказания медицинской помощи. В большинстве случаев преобладали дрожжеподобные и плесневые грибы.
5. Результаты настоящего исследования позволили разработать модель первичной профилактики для выработки адекватных управленческих решений.
1. Необходима интеграция работы всех заинтересованных служб и ведомств по профилактике грибковых заболеваний с целью разработки единой стратегии противоэпидемических и профилактических мероприятий в режиме быстрого реагирования.
2. При проведения антимикотического лечения необходимо проведение идентификации дерматомицетов, что позволит повысить терапевтическую эффективность.
3. С учетом факторов, способствующих распространению грибковой патологии, целесообразно усилить контроль качества проведения дезинфекционных мероприятий в местах общественного пользования, проводить периодический санитарно-гигиенический контроль за объектами повышенного риска (бани, прачечные, парикмахерские и пр.).
4. Усилить ветеринарный надзор за домашними и сельскохозяйственными животными совместно с медработниками детских учреждений, ветеринарными специалистами городских, районных ветеринарных станций и животноводческих комплексов, работниками сферы жилищно-коммунального обслуживания.
5. Выявленных в процессе профосмотра лиц, с подозрением на грибковые заболевания, медработник обязан направить в территориальный кожно-венерологический диспансер для обследования.
6. Контингент населения, занятого в местах общественного пользования (бани, прачечные, сауны, спортивные залы), рекомендовать включить список лиц, подлежащих обязательным медицинским осмотрам
Список опубликованных работ по теме диссертации
1. Бендриковская И.А Заболеваемость дерматомицетами в структуре болезней кожи и подкожной клетчатки в республике Коми/ Иванова М.А, Бендриковская И.А// Сборник тезисов VII Всероссийской научно-практической конференции «Социально значимые заболевания в дерматовенерологии. Диагностика, терапия, профилактика». 6-7 сентября 2007г., Москва С.-40-42.
2. Бендриковская И.А Распространенность дерматомицетов в различных возрастных группах населения Республики Коми /Бендриковская И.А// Материалы пятого Всероссийского Конгресса по медицинской микологии «Успехи медицинской микологии. Том 2., 2007, Москва, С.21-22 .
3. Бендриковская И.А. Нормирование труда врача-дерматовенеролога с учетом новых медицинских технологий — как фактор повышения качества оказания медицинской помощи населению /Иванова М.А, Бендриковская И.А., Никифорова Н.З., Темирджанов С.Ю// Сборник научных трудов ФГУ «ЦНИИОИЗ Росздрава» научно-практической конференции «Новые технологии в современном здравоохранении». М,- 2007.- Часть 2.- С.224-229.
4. Бендриковская И.А. Заболеваемость дерматомицетами в различных округах Российской Федерации в 2003-2006гг./ Иванова М.А., Суворова К.Н., Бендриковская И.А., Мельниченко Н.Е., Ялхороева P.M.// Журнал «Вестник последипломного медицинского образования». В номере: материалы XII Междисциплинарного симпозиума «Новое в дерматовенерологии, андрологии, акушерстве и гинекологии: наука и практика» и VI научно-практической конференции «Новое в эстетической дерматологии: наука и практика». 2007, №3-4. -С.-14-19.
5. Бендриковская И.А Эпидемиологическая ситуация по трихофитии в России в 2003 — 2006 гг. /Иванова М.А.,Бендриковская И.А, Мельниченко Н.Е., Николаев А.И./ Тезисы докладов 2 съезда микологов России, 16-18 апреля, 2008, с.430.
6. Бендриковская И.А. Ситуация по дерматомицетам и качество жизни больных/ Бендриковская И.А.// Тезисы докладов 2 съезда микологов России, 16-18 апреля, 2008, с.413-414.
7. Бендриковская И.А. Эпидемиологическая ситуация по микроспории в Республике Коми в 2003-2006гг./Бендриковская И.А.// Тезисы докладов 2 съезда микологов России, 16-18 апреля, 2008, с.413-415.
8. Бендриковская И.А Динамика заболеваемости дерматомикозами в Российской Федерации в 2003-2007 гг. /Иванова М.А, Огрызко Е.В., Бендриковская И.А., Мельниченко Н.Е, Ялхороева P.M.// Журнал Клиническая дерматология и венерология №2,2009. — С.26-31.
Отпечатано в типографии ФГУ «ЦНИИОИЗ Росздрава» Подписано в печать 23.11.09. Формат 60×84/16. Тираж 100 экз. Заказ 05/11-09
