Степени ожога глаз
Ожоги глаз
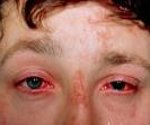
Ожоги глаз – острое травматическое повреждение глазного яблока, защитного и придаточного аппарата глаза агрессивными химическими веществами или физическими факторами. Ожог глаза сопровождается резкой болью, падением зрения, слезотечением, отеком век и конъюнктивы, появлением пузырей на коже. Диагностика ожога глаза проводится с учетом данных анамнеза и наружного осмотра; дополнительно может включать измерение внутриглазного давления, биомикроскопию, офтальмоскопию. Ожог глаза требует немедленного оказания первой помощи – обильного промывания конъюнктивальной полости, инстилляции раствора анестетика, закладывания за веко антибактериальной мази и доставки пациента в стационар, где решается вопрос о дальнейшей тактике.
Ожоги глаз
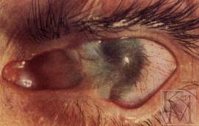
Ожоги глаз составляют в офтальмологии от 5 до 15 % всех глазных травм. Из них 65-75% случаев происходят на производстве, остальные – в быту. Самую большую группу ожогов (60-80%) составляют повреждения глаз химическими агентами (щелочами, кислотами, известью и др.); следующими по частоте возникновения идут термические ожоги пламенем, паром, кипятком, частицами расплавленного металла. Реже ожоги глаз развиваются под воздействием инфракрасных лучей, ультрафиолета, ионизирующего излучения. В первую очередь при ожоге глаза страдает кожа век, конъюнктива, однако травматизации также могут подвергаться слезоотводящие пути, роговица, глубокие структуры переднего и заднего отделов глаза.
Причины ожогов глаз
Более 40% химических ожогов обусловлены попаданием в глаз различных щелочей (аммиака, каустической соды, гашеной извести, этилового спирта, едкого калия и др.), еще 10% — контактом с концентрированными кислотами (уксусной, серной, соляной и т.д.). В остальных случаях ожоги глаз вызываются неосторожным обращением со строительными красками и лаками, бытовыми аэрозолями, средствами индивидуальной самообороны (баллончиками, газовыми пистолетами), краской для окрашивания ресниц, ядовитыми растениями (борщевиком и др.), гербицидами, инсектицидами и пр. Ошибочное закапывание в глаза не предназначенных для этих целей растворов (капель для ушей, спиртовых настоек) также может привести к ожогу.
При попадании в глаза щелочей развивается колликвационный некроз, характеризующийся гидролизом клеточных мембран, гибелью клеток, ферментативной деструкцией тканей. Глубина и размеры образующегося некроза обычно превышают величину зоны непосредственного контакта с агрессивным агентом, поэтому достоверные сведения о тяжести повреждения можно получить только спустя 48-72 ч.
Воздействие на глаз кислотой приводит к коагуляционному некрозу – денатурации клеточных белков и образованию струпа, патологические изменения под которым могут быть выражены слабо или отсутствовать. Дальнейшие повреждения глаза при ожоге кислотой связаны с воспалением, обусловленным токсической реакцией и присоединением вторичной инфекции.
К термическим ожогам приводит воздействие на глаза высокотемпературными агентами – кипящей водой, паром, раскаленным жиром, пламенем, частицами расплавленного металла, зажигательными и легковоспламеняющимися смесями (петардами, фейерверками и др.). Термические травмы глаз часто сочетаются с ожогами кожных покровов. Характер поражения при термическом ожоге глаз — коагуляционный некроз.
К лучевым ожогам относятся повреждения аппарата глаза инфракрасными или ультрафиолетовыми лучами, ионизирующим излучением. Ожоги глаз от инфракрасных лучей встречаются у металлургов, людей, работающих с лазерными источниками и др. В этом случае чаще происходит поражение придатков глаза и переднего отдела глазного яблока; в редких случаях возможно проникновение инфракрасных лучей на глазное дно с развитием отека и последующих дистрофических изменений сетчатки. Поражение глаз ионизирующим излучением обычно происходит при контакте с радиоактивной пылью или другими источниками радиации. Ожоги глаз, связанные с воздействием солнечного света, могут возникать в условиях, когда ультрафиолетовые лучи слабо задерживаются атмосферой, например, в горах: такое поражение глаз называется снежной офтальмией (горной или снежной слепотой). Фотоофтальмии, связанные с излучением электроисточников (электросваркой, использованием кварцевых ламп и др.), носят название электроофтальмии.
Классификация ожогов глаз
Таким образом, с учетом этиологии, ожоги глаз могут быть химическими, термическими, лучевыми и комбинированными.
По глубине повреждающего воздействия на ткани различают четыре степени ожогов глаз:
I степень (легкая) характеризуется гиперемией кожи века и конъюнктивы; отеком и поверхностными эрозиями роговицы, которые определяются при проведении инстилляционной пробы с флюоресцеином. Критерием легкой степени ожога глаза служит бесследное исчезновение названных поражений.
II степень (средняя тяжесть) проявляется повреждением поверхностных слоев кожи век, отеком и неглубоким некрозом конъюнктивы, поражением эпителия и стромы роговицы, ввиду чего поверхность роговой оболочки становится неровной и серовато-мутной. На коже век образуются ожоговые пузыри.
III степень (тяжелая) характеризуется некрозом конъюнктивы и подлежащих тканей – века, хряща, склеры. При тяжелом ожоге глаза конъюнктива приобретает вид желтоватого или серовато-белого струпа с матовой поверхностью. Роговица становится мутной, ее поверхность – сухой. Возможно развитие иридоциклита и катаракты. Отторжение струпа сопровождается рубцеванием дефектов слизистой глаза и роговицы. Повреждение затрагивает не более 50% поверхности глазного яблока.
IV степень (особо тяжелая) протекает с глубоким некрозом или обугливанием не только конъюнктивы, но и склеры. Роговица, вследствие поражения на всю глубину, становится похожей на непрозрачную фарфорово-белую пластинку. Типично развитие тяжелых увеитов, катаракты и вторичной глаукомы; возможна перфорация роговицы.
В зависимости от локализации различают ожоги век и окологлазничной области; ожоги конъюнктивального мешка и роговицы; ожоги, вызывающие разрыв и разрушение глазного яблока; ожоги других частей и придаточного аппарата глаза.
Развитие патоморфологических изменений при ожогах глаз позволяет выделить 4 стадии ожоговой травмы:
Первая стадия ожога глаза длится до 2-х суток. В этот период стремительно нарастает некробиоз тканей, развивается гидратация и набухание роговицы, происходит диссоциация (распад) белково-полисахаридных комплексов.
В течение второй стадии ожога глаза, продолжающейся от 2-х до 18-ти суток, развивается фибриноидное набухание роговицы и выраженные трофические расстройства.
Третья стадия ожога глаза характеризуется трофическими нарушениями, гипоксией тканей и неоваскуляризацией роговицы. Этот процесс занимает 2-3 месяца.
Четвертая стадия ожога глаза может длиться до нескольких лет. В это время идут процессы рубцевания, усиливается синтез коллагеновых белков клетками роговицы.
Оценка глубины и степени поражения в первые часы после ожога глаза весьма затруднительна. Тяжесть ожога глаз зависит от концентрации и времени воздействия повреждающего фактора, а также скорости полноты оказания первой помощи. Прогноз для сохранности зрительной функции при тяжелых и особо тяжелых ожогах глаз неблагоприятный.
Симптомы ожога глаза
При ожоге легкой степени возникает резкая боль в пораженном глазу, покраснение и умеренный отек тканей, ощущение попадания инородного тела, затуманивание зрения. При воздействии термических агентов происходит рефлекторное смыкание глазной щели, поэтому поражение может быть ограничено только тканями век. В случае контакта с пламенем сгорают ресницы, в дальнейшем может отмечаться неправильный рост ресниц — трихиаз.
Тяжелые ожоги глаза приводят к некрозу конъюнктивы и обнажению склеры. В этом случае образуется язвенный дефект, который впоследствии рубцуется, образуя сращения между веком и глазным яблоком. При ожогах роговицы отмечается слезотечение, светобоязнь, блефароспазм; в тяжелых случаях – нейротрофический кератит, помутнение роговицы. В зависимости от тяжести ожога глаза изменения зрительной функции могут проявляться незначительным снижением зрения или его полной потерей.
При поражении тканей радужки и цилиарного тела развиваются ирит и иридоциклит. При тяжелых ожогах глаз происходит помутнение стекловидного тела и хрусталика, повреждаются сосудистая оболочка и сетчатка. Осложнением глубоких ожогов глаз служит развитие вторичной глаукомы. В случае инфицирования тканей глаза возникают эндофтальмит и панофтальмит. Глубокие химические ожоги приводят к прободению роговицы и гибели глаза.
Ожоги глаз могут сочетаться с ожогами других частей лица и тела.
Диагностика ожога глаз
Ожоги глаз диагностируются по анамнезу и клинической картине. При выявлении ожогового повреждения глаза необходимо немедленное оказание неотложной помощи, поэтому специальные офтальмологические исследования в остром периоде не проводятся.
В дальнейшем, для оценки степени повреждения, проводят наружный осмотр глаз с помощью векоподъемников, определение остроты зрения, измерение внутриглазного давления, офтальмоскопию, биомикроскопию с окрашиванием флюоресцеином для выявления язвенных дефектов роговицы и другие исследования по показаниям.
Лечение ожогов глаз
Первая помощь при ожогах глаз должна быть оказана на месте; в дальнейшем необходима госпитализация пострадавшего в офтальмологический стационар.
Неотложными мерами при ожогах глаз являются обильное струйное промывание конъюнктивальной полости физиологическим раствором или водой. Самостоятельное использование нейтрализующих растворов не рекомендуется ввиду возможного непрогнозируемого действия продуктов реакции на поврежденные ткани. В первые часы после ожога глаза производится промывание слезных путей, удаление внедрившихся инородных тел с конъюнктивы и роговицы. В конъюнктивальную полость закапывают капли или закладывают мази местноанестезирующего действия. Показано введение пострадавшему противостолбнячной сыворотки.
В стационаре пациентам с ожогом глаз назначаются инстилляции в глаз цитоплегических средств (атропина, скополамина): они позволяют уменьшить болевые ощущения и вероятность образования спаек. С целью профилактики инфицирования применяются глазные мази и капли, содержащие антибиотики (тетрациклин, левомицетин, ципрофлоксацин), НПВС. При ожогах глаз целесообразно использование заменителей слезной жидкости. Назначаются внутримышечные и парабульбарные инъекции антиоксидантов (метилэтилпиридинола). Для стимуляции регенерации роговицы за веко закладывают глазные гели ( диализат из крови молочных телят или декспантенол). При повышенном ВГД назначаются местные гипотензивные препараты (бетаксолол, дорзоламид). При тяжелых степенях ожогов глаз показано применение глюкокортикоидов (дексаметазона, бетаметазона и др.) в виде парабульбарных или субконъюнктивальных инъекций.
Из немедикаментозных методик при ожогах глаз используются физиотерапия и массаж век.
Хирургическая тактика при ожогах глаз весьма вариабельна и определяется характером и степенью поражения глазных тканей. При попадании химических реагентов в переднюю камеру глаза необходимо проведение парацентеза роговицы и удаление проникших веществ.
При угрозе потери глаза в ранние сроки после ожога глаза могут проводиться оперативные вмешательства на веках или глазном яблоке — некрэктомия конъюнктивы и роговицы, витрэктомия, пластика конъюнктивальной полости, ранняя кератопластика и др.
В дальнейшем может потребоваться выполнение пластических операций на веках — исправление заворота или выворота века, устранение птоза, восстановление ресниц при трихиазе, хирургическое лечение послеожоговой катаракты и пр. При образовании рубцов роговицы в отсроченном периоде производится послойная или сквозная кератопластика; при развитии вторичной глаукомы — антиглаукоматозные операции.
Прогноз и профилактика ожогов глаз
Прогноз при ожогах глаз определяется характером и тяжестью травмы, сроками оказания специализированной помощи, правильностью проведения медикаментозной терапии. Исходом тяжелых ожогов глаз, как правило, служит энтропион, образование бельма, заращение конъюнктивальной полости, атрофия глазного яблока, значительные степени снижения зрительной функции.
По оценкам специалистов, около 90% случаев ожога глаз можно предупредить. Поэтому профилактика ожогов глаз, в первую очередь, требует соблюдения техники безопасности при обращении с химическими и легковоспламеняющимися веществами, бытовой химией; использования защитных очков со светофильтрами. Пациентам с ожогами глаз требуется наблюдение офтальмолога в течение не менее 1 года после травмы.
Ожоги глаз
Этиология и патогенез
Ожоги — один из самых тяжелых видов поражения глаз. Возникают в быту и на производстве от различных причин: физических (высокая температура лучистая энергия) и химических (щелочи, кислоты, различные химически активные вещества и смеси).
Клиника, диагностика
По тяжести, глубине и площади поражения ожоги глаз, как и ожоги кожи, подразделяют на 4 степени. По локализации различают ожоги пек, конъюнктивы и роговицы. Точную диагностику тяжести поражения глаз при ожогах сделать очень трудно, так как в первые часы и сутки после поражения он может выглядеть легким, а через 2-5 суток могут появиться тяжелые необратимые изменения тканей, особенно роговицы, вплоть до ее перфорации и гибели глаза. В связи с этим все больные с ожогами глаз после оказания на месте поражения экстренной доврачебной помощи или неспециализированной медицинской помощи должны быть срочно доставлены в ближайший травматологический пункт, работающий круглосуточно на базе стационарного офтальмологического отделения. Симптомы: светобоязнь, боль в глазу, спазм век, покраснение, отек кожи век и конъюнктивы, снижение зрения при всех степенях ожога.
Ожоги I степени (легкие) характеризуются поверхностным поражением эпителия тканей глаза в виде покраснения и небольшого отека кожи век и конъюнктивы, незначительного отека эпителия роговицы, реже — эрозии эпителия.
Ожоги II степени (средней тяжести) отличаются поражением не только эпителия, но и поверхностных слоев собственно кожи век, субконъюнктивальной ткани и стромы роговицы, что проявляется образованием пузырей на коже, поверхностных пленок и эрозий на конъюнктиве и роговице.
Ожоги III степени (тяжелые) возникают при поражении и некрозе более глубоких слоев тканей глаза и по площади занимают половину и менее поверхности века, конъюнктивы, склеры и роговицы. Некроз тканей выглядит как белый, серый или желтый струп, конъюнктива бледная, ишемичная, отечная, поражается эписклера, роговица имеет вид матового стекла.
Ожоги IV степени (особо тяжелые) характеризуются еще более глубоким некрозом тканей глаза, занимающим всю толщину кожи, конъюнктивы, мышц, хряща века, склеры и роговицы, а по площади поражения — более половины поверхности тканей. Струп некроза выглядит серо-желтым или коричневым, роговица имеет белый фарфоровый вид.
Первая помощь при ожоге глаз
Устранение воздействующего фактора, профилактика инфекции, уменьшение болей и обязательное введение противостолбнячной сыворотки, удаление химических веществ из конъюнктивальной полости влажным тампоном и обильное промывание водой. При ожогах анилиновым карандашом лучше промывать 3%-ным раствором танина для уменьшения распространения красителя. Рекомендуется промывание конъюнктивальной полости нейтрализующими растворами: при ожогах щелочами — 2%-ным раствором борной кислоты или 0,1%-ным раствором уксусной кислоты, при ожогах кислотами — 2%-ным раствором двууглекислой соды. Показаны введение в конъюнктивальный мешок крови больного, инъекция аутокрови под конъюнктиву, частое закапывание 20%-ного раствора сульфацил-натрия, пенициллина, закладывание глазных мазей с антибиотиками или вазелинового масла. Для уменьшения болей — перивазальная новокаиновая блокада по ходу поверхностной височной артерии. Необходима немедленная консультация окулиста.
23.4. Ожоги глаз
Ожоги органа зрения, по данным разных авторов, составляют 6 —38 % всех повреждений глаза.
Ожоги глаз делят на термические и химические, выделяют также лучевые ожоги и ожоги, вызванные отравляющими веществами. В клинической практике выделяют основные этиологические группы: ожоги, вызванные кислотами, щелочами, термические ожоги и их сочетание. В лечении ожогов различают два этапа — оказание первой помощи и лечение осложнений ожоговой болезни.
Термический ожог. Термические ожоги глаз происходят под действием высокой температуры. Это могут быть бытовые и производственные травмы, вызванные расплавленным металлом, горячим шлаком, пламенем, горячей водой и паром.
Термические ожоги паром и горячей водой ввиду ее химической индифферентности можно рассматривать как чисто термические повреждения. Повреждающее действие на роговицу оказывает даже вода, подогретая до 45 °С; при температуре воды 47 °С через 1—2 мин роговичный эпителий становится мутным, при 65 °С страдает строма, наблюдается отек роговичных пластинок, при 80 °С происходят отчетливые изменения в заднем эпителии роговицы, повреждается ткань радужки и хрусталика.
На производстве термические ожоги чаще вызываются горячим металлом. Температура попавшей в глаз капли или стружки металла обычно очень высокая и соответствует точке плавления: 280 °С — для олова, 330 °С — для свинца, 419 °С — для цинка, 960 °С — для серебра, 1083 °С — для меди, 1530 °С — для железа и т. п. Однако в связи с высокой теплопроводностью металла температура попавшей в глаз капли снижается. Между каплей расплавленного металла и поверхностью глаза образуется газообразная прослойка вследствие испарения слезы с поверхности роговицы и конъюнктивы в момент прикосновения горячей капли металла. Эта газообразная прослойка защищает ткани глаза и может несколько уменьшить повреждающее действие металла.
При термическом ожоге возникает очаг некроза клеток, окруженный участками паранекроза, расширяющимися и углубляющимися уже после того, как действие термического агента прекращено. Причиной прогрессирования поражения тканей является нарушение обменных процессов, вызванное потерей эпителиальных клеток, выбросом токсичных продуктов из обломков поврежденных клеток, возникновением новой антигенной структуры белковых молекул, подвергшихся термической денатурации. Это приводит к аутосенсибилизации.
Учитывая особое анатомо-физиологическое положение роговицы, отсутствие в ней кровеносных сосудов, приносящих к тканям необходимые для жизнедеятельности вещества и уносящих от них продукты распада, можно понять, что накопление токсичных продуктов после ожога роговицы бывает более интенсивным, чем после ожога кожи, и вторичное поражающее действие их имеет выраженный характер, несмотря на небольшую площадь поражения.
Кислотный ожог. Тяжесть ожога, вызванного кислотами, зависит от их концентрации и времени действия. Анионы некоторых кислот имеют выраженное сродство к белкам, вследствие чего поражающий эффект наблюдается при не столь уж низких значениях рН. Так, если повреждающее действие соляной кислоты проявляется при рН 2,5, то трихлоруксусная кислота, в состав молекулы которой входит анион с более высоким сродством к белку, поражает ткани при рН 4,5.
В течение 1 ч после ожога серной, соляной и азотной кислотами достаточно высокой концентрации (10— 30 %) на поверхности роговицы еще сохранен эпителий, но при этом он как бы фиксирован. При действии кислоты более высокой концентрации эпителий может оказаться частично поврежденным. В строме изменение роговичных клеток строго соответствует участку ожога, нарушение клеток заднего эпителия также ограничено. Через несколько часов процесс распространяется по поверхности и в глубину, поражаются новые, сохранившиеся вначале клетки, находившиеся в состоянии некробиоза.
Боуменова мембрана превращается в гомогенную массу. При воздействии кислоты высокой концентрации эти нарушения появляются через 8—24 ч после ожога и становятся необратимыми.
Щелочной ожог. Растворы щелочей оказывают непосредственное обжигающее действие на ткани глаза. Омыляя жиры и жироподобные вещества клеточных мембран, щелочи проникают в тело клетки, изменяют рН клеточного вещества, приводят к растворению (колликвации) белков, убивают клетку и проникают глубоко в ткани. При тяжелом ожоге глаза поражаются не только роговица и конъюнктива, но и внутренние оболочки переднего отдела глаза.
Из ожогов глаз щелочами наиболее часто наблюдаются ожоги гидратом окиси кальция (Са(ОН)2). По мнению многих авторов, катион Са2+ имеет особое сродство к белкам роговицы. Вступая во взаимодействие с белками роговицы, он образует Са-альбуминаты или Са-коллагенаты в виде очагов обызвествления в роговице.
23.4.1. Клинические проявления ожогов
Легкие ожоги. В большинстве случаев независимо от этиопатогенети-ческого фактора отмечается одинаковая клиническая картина поражения глаз: гиперемия и незначительный отек кожи век, явления раздражения глаза, гиперемия конъюнктивы и повреждение роговицы на большем или меньшем протяжении в виде дефектов эпителия, которые окрашиваются флюоресцеином.
В области эрозии в самых поверхностных слоях роговицы наблюдается небольшой отек, который бесследно исчезает по мере ее эпителизации. Чувствительность роговицы, как правило, незначительно снижена. Радужка и ресничное тело в процесс не вовлекаются.
Субъективные ощущения при легких ожогах глаз характеризуются светобоязнью, режущими болями в глазу и слезотечением. Снижение остроты зрения бывает небольшим, до нескольких десятых.
Легкие ожоги могут сочетаться с внедрением мелких инородных тел в конъюнктиву и роговицу (при взрыве пороха, карбида и т. д.). Течение таких ожогов благоприятное: через 4—6 дней воспалительный процесс в конъюнктиве заканчивается, дефекты в роговице эпителизируются, происходит восстановление зрительных функций и наступает полное выздоровление. Чувствительность роговицы также полностью восстанавливается. Однако возможны осложнения и при легких ожогах. Присоединение вторичной инфекции может привести к появлению инфильтратов в роговице и развитию воспалительной реакции в радужке. При этом наблюдается более длительное течение процесса.
Нередко отмечается неблагоприятное течение ожога паром. Начавшись как легкое повреждение, в последующем такой ожог характеризуется длительным, рецидивирующим течением и может закончиться значительным снижением зрения.
Ожоги средней тяжести. При ожогах средней тяжести (II степень) кожа век гиперемирована, отечна. На коже век образуются пузыри в результате скопления выпота между слоями эпидермиса. Веки могут быть настолько напряжены, что открыть их удается с трудом (с помощью ве-коподъемника). При асептическом течении ожога через 8—10 дней происходит эпителизация дефектов кожи за счет неповрежденного эпителия с периферии и эпителия, сохранившегося на участке ожога. Присоединение инфекции ведет к образованию рыхлых корочек, сплошь покрывающих веки. Заживление в этих случаях происходит медленнее, но, как правило, рубцов на коже не остается.
 При ожогах средней тяжести конъюнктива отечная, бледная с участками поверхностного некроза. На поверхности конъюнктивы выпотевает фибрин, который рыхло склеивает веки с глазным яблоком. Тяжи фибрина можно легко расслоить стеклянной палочкой. В глубине свода конъюнктива обычно гиперемированная. В 1-е сутки после ожога происходит расширение капиллярных петель перилимбальных и цилиарных сосудов в результате вазомоторного пареза капиллярной сети. В связи с увеличением проницаемости капиллярных мембран развивается значительный отек конъюнктивы, что может привести к сдавливанию капиллярных петель и возникновению обширных участков ишемии конъюнктивы.
При ожогах средней тяжести конъюнктива отечная, бледная с участками поверхностного некроза. На поверхности конъюнктивы выпотевает фибрин, который рыхло склеивает веки с глазным яблоком. Тяжи фибрина можно легко расслоить стеклянной палочкой. В глубине свода конъюнктива обычно гиперемированная. В 1-е сутки после ожога происходит расширение капиллярных петель перилимбальных и цилиарных сосудов в результате вазомоторного пареза капиллярной сети. В связи с увеличением проницаемости капиллярных мембран развивается значительный отек конъюнктивы, что может привести к сдавливанию капиллярных петель и возникновению обширных участков ишемии конъюнктивы.
В первые часы после ожога эпителий роговицы рыхлый, в связи с чем он очень быстро отторгается, приводя к образованию эрозий. При биомикроскопии можно видеть, что отек располагается преимущественно в поверхностных слоях роговицы (рис. 23.16). Острота зрения значительно снижается. Чаще всего она составляет от нескольких сотых до одной-двух десятых и реже бывает выше. Больного беспокоят резкая светобоязнь, слезотечение, боли в глазу, которые проходят по мере ликвидации воспалительного процесса.
К осложнениям ожогов средней тяжести относятся инфильтраты роговицы, рецидивирующие эрозии, экссудативный иридоциклит. Внутриглазное давление, как правило, не повышается. В случае рационального проведения терапии исходы ожогов средней тяжести в подавляющем большинстве случаев благоприятны.
Поверхностные повреждения конъюнктивы заканчиваются полным восстановлением ее нормальной структуры через 1,5—2 нед. В роговице остаются незначительные поверхностные помутнения. При расположении в центре они могут привести к умеренно выраженному снижению остроты зрения.
 В случае присоединения инфекции патологический процесс становится затяжным, создаются условия для развития соединительнотканных рубцов в роговице. В исходе образуются более грубые поверхностные помутнения, а в наиболее неблагоприятных случаях — васкуляризированные бельма, обусловливающие значительное снижение зрения.
В случае присоединения инфекции патологический процесс становится затяжным, создаются условия для развития соединительнотканных рубцов в роговице. В исходе образуются более грубые поверхностные помутнения, а в наиболее неблагоприятных случаях — васкуляризированные бельма, обусловливающие значительное снижение зрения.
Тяжелые и особо тяжелые ожоги. При тяжелых ожогах патологический процесс характеризуется глубокими нарушениями жизненных функций тканей глаза, а осложнения, вызванные этими нарушениями, нередко приводят к полной утрате зрительных функций и инвалидности больного. Клинически тяжелые ожоги проявляются необратимыми изменениями в виде некроза тканей глаза. Многие химические вещества, вызывая тяжелейшие ожоги конъюнктивы и роговицы, оказывают слабое воздействие на кожу (рис. 23.17). Даже наиболее активно действующие вещества (например, едкие щелочи, свежегашеная известь, аммиак и др.) обычно вызывают ожоги кожи не тяжелее II степени. Однако в ряде случаев при термических ожогах, ожогах концентрированными минеральными кислотами возможны глубокие поражения кожи век, при которых требуется более активная терапия, а иногда и оперативное вмешательство.
К тяжелым ожогам век относятся обширные поражения III степени, характерным признаком которых является образование темного струпа в результате коагуляционного некроза тканевого белка, резкого обезвоживания тканей и нарушения их жизнедеятельности. При ожогах III степени повреждаются все слои кожи, при IV поражаются также подлежащая клетчатка, мышцы, хрящ.
После ожога III степени всегда образуются деформирующие рубцы, которые могут быть более грубыми при инфицировании ожоговой раны и вялом течении процессов регенерации, формируется симблефарон (спайки века с глазом) различной степени выраженности (рис. 23.18). Еще более глубокие рубцы оставляют ожоги IV степени, при которых некроз распространяется на все слои века, иногда возможно даже обнажение костей орбиты.
 Ограниченный ожог IV степени, занимающий небольшой участок, относится к тяжелым ожогам. При распространении поражения более чем на 1/2 площади век ожог считается особо тяжелым. Даже ограниченный ожог III или IV степени сопровождается выраженным отеком и гиперемией окружающих участков кожи, а иногда и всего лица.
Ограниченный ожог IV степени, занимающий небольшой участок, относится к тяжелым ожогам. При распространении поражения более чем на 1/2 площади век ожог считается особо тяжелым. Даже ограниченный ожог III или IV степени сопровождается выраженным отеком и гиперемией окружающих участков кожи, а иногда и всего лица.
Поражение конъюнктивы при тяжелых ожогах характеризуется обширной ишемией и наличием участков глубокого некроза. Конъюнктива представляется рыхлой безжизненной тканью, в которой видны только единичные темные сосуды; обычно процесс захватывает эписклеру.
Далеко не всегда сразу после травмы можно точно установить степень ожога и определить его прогноз. Иногда, например при ожогах некоторыми кислотами, тяжелое на первый взгляд поражение глаз может протекать вполне благоприятно, и уже через несколько дней такой ожог можно отнести к группе менее тяжелых повреждений, чем предполагалось в первый момент. Значительно чаше развитие ожогового процесса в глазу характеризуется нарастанием его тяжести, особенно в первые 3 нед после травмы. Проводим сводную таблицу симптомов поражения век и глаза, предложенную Н. А. Пучковской, по которой можно определить степень тяжести ожога (табл. 23.1).
Химический ожог глаза, степени, лечение
Химические ожоги роговицы и конъюнктивы первой степени
Клиника. В глазу умеренная боль, светобоязнь и слезотечение. Острота зрения снижается на несколько десятых. Глазная щель рефлекторно сужена, отмечается светобоязнь и слезотечение.


Конъюнктива век гиперемирована и отечна. На глазном яблоке смешанная инъекция. Роговица отечная, утолщена и тусклая. После закапывания в конъюнктивальный мешок 1% раствора флюоресцеина роговица неравномерно окрашивается в зеленый цвет.
Лечение. При свежем химическом ожоге проводится промывание конъюнктивального мешка дистиллированной водой или физиологическим раствором. Лучше промывать нейтрализующими растворами — 2% раствором бикарбоната натрия при ожогах кислотой и 2% раствором борной кислоты при ожогах щелочами.
После промывания назначают закапывание в конъюнктивальный мешок антибактериальных капель, закладывание за веки глазных антибиотиковой или сульфаниламидных мазей и лекарственных глазных пленок.
Рекомендуется также закапывания в конъюнктивальный мешок кортикостероидов (дексаметазон, гидрокортизон, преднизолон).
Химический ожог роговицы и конъюнктивы второй степени
Клиника. Глазная щель рефлекторно сужена, светобоязнь и слезотечение. Веки отечны и гиперемированы.
Конъюнктива гиперемирована, отечна, местами имеет серовато-белый вид. Роговица отечная, утолщена, шершавая и имеет сероватый вид, полупрозрачная.
Острота зрения снижается до нескольких сотых.


Лечение. Проводится обильное и длительное (5-10 минут) промывание конъюнктивального мешка изотоническим раствором хлорида натрия, дистиллированной или кипяченой водой, чем достигается уменьшение концентрации химически активных веществ и механическое удаление их из конъюнктивальной полости.
Лучше проводить промывание конъюнктивального мешка растворами, которые нейтрализуют и инактивируют действие химически активных веществ и механически удаляют их из конъюнктивального мешка.
При ожоге гашеной известью рекомендуется промыть 2% раствором борной кислоты, 4% раствором тартрата аммония, 5-10% раствором лимонноамонийной соли.
В случаях ожога кислотой промывание рекомендуется проводить 2% раствором гидрокарбоната натрия.
После промывки в конъюнктивальный мешок закапывают антибактериальные капли, закладывают за веки антибиотики или сульфаниламидные мази, лекарственные глазные пленки. Закапывают также мидриатики.
Предоставляя неотложную помощь, необходимо сделать также противостолбнячную прививку (противостолбнячная сыворотка 3000 ЕД со столбнячным анатоксином 1 мл или только столбнячный анатоксин 0,5 мл).
В случаях выраженной ишемии и хемоза конъюнктивы глазного яблока, после эпибульбарной анестезии между прямыми мышцами рекомендуется сделать меридиональные разрезы конъюнктивы к склере в 2-3 мм от лимба длиной 5-7 мм в наиболее пораженных местах и ??шпателем отслоить конъюнктиву от склеры. После этого конъюнктивальный мешок еще раз промыть нейтрализующим раствором. Это будет способствовать лучшему вымыванию и инактивизации и нейтрализации химически активных веществ, вызвавших ожог оболочки глаза.
Если через 15-20 минут после разреза и промывания конъюнктива остается серо-белого цвета и не розовеет или явно видно ее некроз, рекомендуется некротизированную конъюнктиву вырезать и удалить, а склеру прикрыть слизистой губы больного (операция Денига).
Техника операции Денига. После обработки кожи век и прилегающих участков лица и эпибульбарной анестезии проводится инфильтрационная анестезия конъюнктивы 0,5% раствором новокаина. Глазное яблоко фиксируется уздечным швом. После этого пинцетом захватывают конъюнктиву глазного яблока и ножницами вырезают омертвевшую оболочку в пределах здоровой ткани. Некротическую конъюнктиву удаляют ватным тампоном, смоченным 0,25% раствором левомицетина. Через обнаженную эписклеру проводят несколько швов супрамид 8-0 на двух иглах каждый, которые далее будут использованы для фиксации трансплантата. Гемостаз микрокаутером. Обнаженная поверхность склеры накрывается гемостатической губкой, векорасширитель снимают и глазная щель закрывается.
Приступают к вырезанию трансплантата из слизистой оболочки нижней губы, которую протирают 70% спиртом. Под слизистую оболочку вводят 5-6 мл 0,5% раствора новокаина. Губу захватывают окончатый пинцетом и выворачивают. Пользуясь микропинцет и склеротомом с небольшим лезвием, вырезают и отсепаровывают максимально тонкий кусок слизистой оболочки губы. Затем его расправляют на подушечке большого пальца левой руки эпителием к коже пальца и ножницами срезают остатки клетчатки. С губы снимают окончатый пинцет и на дефект внутренней поверхности прикладывают марлевую салфетку, смоченную раствором пенициллина. Швы не накладывают.
Салфетка находится между губой и зубами 3-4 часа, а затем удаляется.
Глазная щель повторно расширяется блефаростатом и снимается гемостатическая губка. Трансплантат переносится на обнаженную поверхность склеры, расправляют и закрепляют ранее наложенными швами. Ножницами трансплантат обрезается по контурам дефекта конъюнктивы с запасом в 2 мм. Край трансплантата и конъюнктивы аккуратно соединяют швами 8-0.
В конъюнктивальный мешок закапывают антибактериальные капли
Накладывают бинокулярную асептическую повязку.
Дальнейшее лечение направлено на предупреждение наслоения гнойной инфекции и улучшение заживления раны.
В конъюнктивальный мешок закапывают антибактериальные капли.
За веки закладывают антибиотики или сульфаниламидные мази, актовегиновое или солкосерилове желе (мазь).
Можно закладывать за веки также и глазные лекарственные пленки. В конъюнктивальный мешок закапывают мидриатики и кортикостероиды.
Проводится общее лечение. Назначают антибиотики и сульфаниламиды в инъекциях или внутрь. Проводят дезинтиксикационную терапию.
Вводят внутримышечно витамин В2 или В6, под кожу биостимуляторы и иммуномодуляторы.
При рубцевании назначают рассасывающие лекарственные средства (гемазу, папаин, фибринолизин и др.). В каплях в конъюнктивальный мешок, субконъюнктивально и путем электрофореза.
В процессе лечения необходимо следить, чтобы не появилось сращения конъюнктивы глазного яблока с конъюнктивой век (симблефарон), разъединяя их ежедневно стеклянной палочкой.
Химический ожог роговицы и конъюнктивы третьей степени
Клиника. Острота зрения снижается до движения руки или счета пальцев.
Веки отечны и гиперемированы. Выраженный блефароспазм и слезотечение. Конъюнктива век, переходных складок гиперемирована, отечная, хемоз, местами темно-серого цвета.
Роговица мутная и имеет вид матового стекла, отечная, утолщена, шершавая. Сквозь мутную роговицу радужку почти не видно. Чувствительность роговицы отсутствует.
Внутриглазное давление нередко повышается.


Лечение. После эпибульбарной анестезии проводят обильное и длительное (5-10 минут) промывание конъюнктивального мешка дистиллированной водой или физиологическим раствором. Лучше промывание сделать растворами, которые нейтрализуют и инактивируют химическое вещество, повлекшей ожог глаза.
Под конъюнктиву рекомендуется ввести 1 мл коктейля следующего состава: аутокрови 0,5 мл, гепарин 1000 ЕД, ацетилхолин 10% 0,2 мл, пенициллин 30000 ЕД в 0,3 мл 0,5% раствора новокаина.
В конъюнктивальный мешок закапывают 1% раствор атропина сульфата.
Необходимо сделать противостолбнячную прививку (противостолбнячная сыворотка 3000 ЕД со столбнячным анатоксином 1 мл или только столбнячный анатоксин 0,5 мл).
Через некоторое время, когда хорошо определятся омертвевшие участки конъюнктивы, необходимо вырезать их и сделать конъюнктивальную пластинку слизистой губы больного по Денигу.
Дальнейшее лечение проводится так же как и при ожогах второй степени.
При тяжелых ожогах поверхностные слои роговицы мертвеют, что угрожает ее перфорации и гибели глаза.
В таких случаях рекомендуется сделать раннюю некрэктомию — снять поверхностные омертвевшие слои роговицы и заменить их донорской роговицей — сделать послойную кератопластики.
В послеоперационном периоде назначают антибиотики и сульфаниламиды в инъекциях и внутрь.
В конъюнктивальный мешок закапывают капли антибиотиков, кортикостероидов и мидриатики.
Назначают антибиотики парабульбарно.
Проводится дезинтоксикационная терапия.
Вводят витамин В2, или В6, подкожно биостимутяторы и иммуномодуляторы.
Химический ожог роговицы и конъюнктивы четвертой степени
Клиника. В глазу сильную боль светобоязнь и слезотечение. Выраженный рефлекторный блефароспазм и отек век.
Острота зрения снижена до движения руки или светоощущения.
На глазном яблоке хемоз. Конъюнктива некротизирована и имеет темно-серый вид. Роговица фарфорно-белого цвета, тотально мутная, отечная, утолщена, чувствительность ее полностью отсутствует. Возможно повышение офтальмотонуса.
Лечение. Аналогичное лечению ожогов третьей степени.
Химический ожог глаза

Воздействие химикатов на глаз может привести к химическому ожогу. По статистике химический ожог глаз составляет 10% всех травм глаза.
Степень тяжести ожога зависит от вида химиката, времени воздействия, способа лечения ожога. Сильнее всего обычно страдает передняя часть глаза – конъюнктива, роговица, реже – хрусталик. При глубоком поражении ожог имеет более тяжелую степень, может осложняться развитием катаракты, глаукомы.
Причины возникновения химического ожога глаз
Химические ожоги глаза чаще всего происходят на производстве.
Химические ожоги глаз делить на:
- ожоги щелочью;
- ожоги кислотой;
- ожоги раздражающими веществами.
Ожоги щелочью наиболее опасны для глаз. Щелочи глубоко проникают внутрь глаза, вызывают повреждения наружных и внутренних (хрусталик) структур глаза. Чем больше щелочность вещества, тем опаснее оно опаснее для глаза. В быту встречаются следующие щелочи: отбеливатели на основе аммиака, удобрения, очистители стока, цемент, очистители для плит и др.
Ожоги кислотой обычно приводят к менее тяжелым последствиям. Кислота проникает не так глубоко, как щелочь, поэтому повреждает только передние отделы глаза. Чаще встречаются ожоги глаз сернистой, серной, соляной, нитритной, азотной, уксусной, плавиковой и хромовой кислотами. В быту данные кислоты содержатся в уксусе, стеклополироли, ацетоне и т.д.
Раздражающие вещества имеют нейтральный рН. Они не вызывают тяжелых повреждений.
Симптомы химического ожога глаз
К симптомам химического ожога глаза относят:
• чувство инородного тела в глазу;
• невозможность открыть глаз;
Диагностика химического ожога глаз
Оценку тяжести химического ожога глаз производят на основе сохранности прозрачности роговицы, выраженности лимбальной ишемии. Также оценивают наполнение поверхностных и глубоких сосудов лимба.
I степень: роговица прозрачная, отсутствует лимбальная ишемия (отличный прогноз).
II степень: ишемия менее 1/3 лимба, помутнение роговицы, но с видимыми деталями радужки (хороший прогноз).
Ill степень: помутнение стромы, полная потеря роговичного эпителия, маскирующее детали радужки, лимбальная ишемия от 1/3 до половины лимба (осторожный прогноз).
IV степень: ишемия более половины лимба, тотально мутная роговица (очень плохой прогноз).
Другие критерии: протяженность потери эпителия роговицы, конъюнктивы, состояние хрусталика, изменения радужки, внутриглазное давление.
Виды заболевания
• ожоги глаз кислотой;
• ожоги глаз щелочью;
• ожоги глаз раздражающими веществами.
Выделяют пять степеней тяжести ожогов глаз. Тяжесть химического повреждения обусловливается объемом, типом, концентрацией, степенью проникновения,длительностью воздействия, температурой химического вещества. Также играют роль предшествующее состояние глаза, возраст пострадавшего (тяжелее ожоги протекают у детей), своевременно ли начато лечение.
Действия пациента при химическом ожоге глаз
Первая помощь при ожоге глаз – сразу же промыть их водой. При промывании нужно стараться не закрывать глаз. Следует обратиться за неотложной медицинской помощью.
Лечение химического ожога глаз
Неотложная терапия химического ожога глаз: промывание глаза с использованием больших объемов жидкости. Для облегчения боли применяются глазные капли с анестетиком. При наличии в глазу инородного тела, его удаляют.
После промывания следует оценить остроту зрения с помощью таблиц. После проводится осмотр глаза, окологлазных структур.
Если ожог глаза нетяжелый, больной может лечиться дома, ему назначают капли с антибиотиком, обезболивающие препараты. В некоторых случаях на глаз накладывают повязку для уменьшения дискомфорта.
Тяжелые ожоги глаз требуют госпитализации в офтальмологическое отделение.
Осложнения химического ожога глаз
Первичные осложнения ожога глаза включают:
• помутнение, отек роговицы;
• острое повышение внутриглазного давления;
• расплавление роговицы, ее перфорацию.
Вторичные осложнения ожога глаза:
• рубцевание конъюнктивальной полости;
• язва роговицы (инфекционной или асептическая природы);
• истончение, перфорация роговицы;
• полное нарушение поверхности, васкуляризация и помутнение роговицы;
• фтизис (субатрофия глазного яблока).
Профилактика химического ожога глаз
Для предупреждения химического ожога глаз необходимо всегда носить защитные очки при работе с опасными веществами – на производстве или дома.
Дети, как правило, получают ожоги глаз, находясь без присмотра взрослых. Все опасные вещества необходимо хранить в недоступном для детей месте.

