Уход за кожейпрофилактика пролежней
4.5. Уход за кожей. Профилактика пролежней
Уход за кожей
Мы уже упоминали о том, что одна из целей ухода — поддержание чистоты кожи.
Чистая кожа нормально функционирует. Для этого ежедневно необходимо проводить ее утренний и вечерний туалет. Способствуют загрязнению кожи выделения сальных и потовых желез, роговые чешуйки, пыль, особенно в подмышечных впадинах, в складках под молочными железами у женщин. Кожа промежности дополнительно загрязняется выделениями из мочеполовых органов и кишечника (рис. 4.21).

Рис. 4.21 . Места образования опрелостей
Пациента следует мыть в ванне или под душем не реже 1 раза в неделю. Если пациент неподвижен и ванна или душ ему противопоказаны, то кроме ежедневного умывания, подмывания, мытья рук перед каждым приемом пищи и после туалета, необходимо ежедневно мыть его по частям (подробно техника мытья пациента, в т. ч. его (ее) подмывания изложена в предыдущей главе). После мытья следует насухо вытирать кожу.
Подмышечные и паховые области, складки кожи под грудными железами следует мыть ежедневно, особенно у тучных людей, страдающих повышенной потливостью, так как на этих участках тела быстро образуются опрелости. Профилактика и уход за пациентом при пролежнях
Пролежни легко образуются у ослабленных пациентов, вынужденных длительно находиться в горизонтальном положении, или сидеть без движения. Пролежень (decubitus) — омертвение (некроз) кожи с подкожной клетчаткой и других мягких тканей (слизистой оболочки) (рис. 4.22).

Рис. 4.22. Места наиболее частого образования пролежней
Пролежни образуются обычно у тяжелых, ослабленных пациентов в положении «на спине» (крестец, область лопаток, локтей, пяток, затылка). В положении «на боку» пролежни могут образовываться в области тазобедренных (рис. 4.23) и коленных суставов.

Рис. 4.23. Пролежень в области тазобедеренного сустава
При длительном пребывании пациента в положении «сидя» пролежни появляются в области копчика и седалищных бугров, в некоторых случаях — на пальцах ног, если «давит» тяжелое одеяло.
Можно ли реально предупредить развитие пролежней? К сожалению, бытует мнение, что большая часть тяжелобольных, неподвижных пациентов обречены на пролежни. Скорее всего такой печальный прогноз обусловлен устаревшими представлениями и о риске развития пролежней, и о механизмах их развития, и о методах профилактики и лечения.
Число пациентов, приобретающих пролежни в лечебных учреждениях, постоянно возрастает. Безусловно, увеличивается стоимость ухода, а физические и эмоциональные страдания этих людей невозможно оценить.
На сегодняшний день сестринская наука располагает достаточными данными, позволяющими использовать эффективные методы и профилактики, и лечения пролежней.
Цели систематической программы, направленной на предупреждение пролежней:
- выявление пациентов, находящихся в зоне риска развития пролежней;
- предупредить или способствовать заживлению пролежней;
- обучение пациента и/или его родственников принципам питания, предупреждающего пролежни;
- обучение пациента и/или его родственников принципам профилактики пролежней, уходу за пролежнями.
4.5. Уход за кожей. Профилактика пролежней.
Число пациентов, приобретающих пролежни в лечебных учреждениях, постоянно возрастает. Безусловно, увеличивается стоимость ухода, а физические и эмоциональные страдания этих людей невозможно оценить.
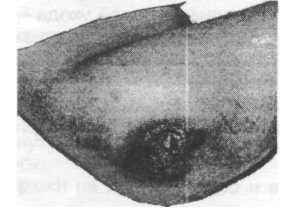
Рис. 4.23. Пролежень в области тазобедеренного сустава.
На сегодняшний день сестринская наука располагает достаточными данными, позволяющими использовать эффективные методы и профилактики, и лечения пролежней.
Цели систематической программы, направленной на предупреждение пролежней:
выявление пациентов, находящихся в зоне риска развития пролежней;
предупредить или способствовать заживлению пролежней;
обучение пациента и/или его родственников принципам питания, предупреждающего пролежни;
обучение пациента и/или его родственников принципам профилактики пролежней, уходу за пролежнями.
Первый фактор, о котором чаще всего упоминают, это давление. Вследствие давления тела происходит сдавливание тканей (кожи, мышц) между поверхностью, на которую оно опирается, и выступами костей. Это сдавливание уязвимых тканей еще более усиливается под действием тяжелого постельного белья, плотных повязок или одежды человека, в том числе обуви у пациентов, сидящих неподвижно.
Второй фактор, о котором практически не упоминается, «срезывающая сила». Разрушение и механическое повреждение тканей происходит под действием непрямого давления. Оно вызывается сдвигом тканей относительно поверхности, или их «срезывания». Сдвиг тканей наблюдается, если человек съезжает в постели с подушек вниз, или подтягивается к изголовью кровати, а также при неправильной технике перемещения пациента персоналом или родственником. Этот фактор может вызвать столь же глубокие повреждения тканей, как и при прямом давлении. В более серьезных случаях происходит даже разрыв мышечных волокон и лимфатических сосудов, что приводит к образованию глубоких пролежней. Причем, глубокие повреждения могут стать заметны лишь спустя некоторое время, так как расположенная над ними кожа в течение двух недель может оставаться неповрежденной.
Третий фактор, о котором также практически не упоминается, «трение» как компонент «срезывающей силы». Оно вызывает отслаивание рогового слоя кожи, приводя к изъязвлению ее поверхности. Трение возрастает при увлажнении кожи. Наиболее подвержены ему люди при недержании мочи, потоотделении, ношении влажного и не впитывающего влагу (синтетического) нательного белья или располагающиеся на не впитывающих влагу поверхностях (пластмассовые стулья, клеенки или нерегулярно меняемые подстилки).
В обычных условиях ни один из этих факторов не приводит к образованию пролежней, однако в сочетании с другими — неподвижность, потеря чувствительности,анемия, депрессия и др. они представляют риск.
Есть и другие причины, предрасполагающие к развитию пролежней на фоне действия давления:
слишком большая или слишком низкая масса тела;
сухость кожи и образующиеся вследствие этого трещины;
недержание мочи и/или кала и чрезмерная влажность;
заболевания сосудов, приводящие к нарушению питания тканей;
ограничение подвижности пациента вследствие:
а) поступления пациента в стационар и отсутствия помощи при перемещении, к которой он привык дома;
б)применения седативных и обезболивающих лекарственных средств;
в)апатии и депрессии;
г) повреждения двигательных центров головного и спинного мозга;
повышения или понижения температуры тела;
недостаточного белкового питания.
Таким образом, наиболее подвержены действию вышеперечисленных факторов: престарелые; пациенты с травмой спинного мозга; получающие седативные и анальгезирующие средства; с повреждением конечностей; в состоянии кахексии; с низкой сопротивляемостью к инфекции; не получающие достаточного количества белковой пищи.
Второстепенные факторы, приводящие к развитию пролежней: недержание мочи и/или кала; влажное нижнее белье; неправильная техника перемещения пациента; жесткие поверхности, на которых сидит (лежит) пациент; длительное сидение в постели (на стуле); неправильное положение тела; неумение (незнание) использования приспособлений, ослабляющих давление.
Именно второстепенные факторы должны быть прежде всего в поле зрения сестринского персонала. Для этого сестре необходимо, во-первых, ясно понимать потенциальную опасность действия этих факторов на пациента, во-вторых, знать принципы профилактики пролежней и свои возможности, а также систему предварительной оценки, позволяющей выявить пациентов, находящихся в зоне риска.
В настоящее время существует несколько шкал для количественной оценки риска развития пролежней. Многие из них основаны на методике, впервые предложенной Нортон для научных исследований в области сестринского ухода за престарелыми пациентами, о которой мы уже подробно писали в «Теоретических основах сестринского дела», ч. 1.
Шкала J.Waterlow, по утверждениям специалистов, применима ко всем категориям пациентов. Работать с этой шкалой достаточно просто: оценив пациента по 10 предложенным параметрам, нужно суммировать полученные баллы.
Запомните! По шкале Нортон: чем меньше баллов (менее 14), тем больше риск. По шкалеWaterlow: чем больше баллов (более 12), тем больше риск.
Шкала оценки Нортон — система подсчета баллов, в основе которой пять критериев: физическое состояние, психическое состояние, активность, подвижность и недержание.
Впоследствии Нортон считала, что пациентов с 16 и более баллами можно также отнести к зоне риска из-за длительного применения антибактериальной терапии, снижающей сопротивляемость организма. Для многих эта шкала удобна в сочетании с картой сестринского наблюдения, в которую ежедневно вносится сумма подсчитанных баллов и предпринятые для профилактики пролежней сестринские вмешательства.
Наиболее универсальной с точки зрения использования в отделениях ЛПУ различного профиля является шкала оценки риска развития пролежней поWaterlow. Онапоставила перед собой цель создать «памятную записку» по вопросам профилактики пролежней. Предложенная ею карта должна была помочь понять факторы, влияющие на возникновение пролежней, дать методику проведения оценки риска развития пролежней и выработать адекватную тактику в отношении профилактики и/или лечения.
Уход за кожей. Профилактика пролежней
Мы уже упоминали о том, что одна из целей ухода — поддержание чистоты кожи.

Чистая кожа нормально функционирует. Для этого ежедневно необходимо проводить ее утренний и вечерний туалет. Способствуют загрязнению кожи выделения сальных и потовых желез, роговые чешуйки, пыль, особенно в подмышечных впадинах, в складках под молочными железами у женщин. Кожа промежности дополнительно загрязняется выделениями из мочеполовых органов и кишечника.
Школа ухода за пациентом
Пройдя школу пациентов в МЦР, Вы сможете:
- Повысить свой уровень медицинской грамотности при уходе за родным человеком.
- Помочь близкому достичь оптимального уровня жизни в привычной для него домашней обстановке.
- Восстановить благоприятную психологическую атмосферу в семье.
- Предотвратить возможные осложнения (возникновение пролежней, застойных явлений в легких, дефицит самообслуживания)
- Научиться использовать технические средства реабилитации.
Тематика занятий:
1. Обучение навыкам общего ухода за тяжелобольными пациентам
В рамках данного занятия родственники обучаются таким навыкам как:
- Грамотная организация быта (выбор и расположение мебели, устройство функциональной кровати, пространства вокруг пациента)
- Смена постельного и нательного белья больного.
- Кормление.
- Помощь в осуществлении личной гигиены (прием ванны и душа, уход за волосами, ногтями, ушами, глазами, носом, обработка полости рта, особенности ухода за съемными протезами, подмывание тяжелобольного, подача судна и мочеприемника, смена подгузников).
- Уход за кожей, профилактика пролежней.
- Перемещение пациента в постели (в положение Фаулера, Симса, на боку, на спине, на животе, пересаживание с кровати на стул или кресло-каталку), применение вспомогательных средств при перемещении.
- Дезинфекция предметов ухода.
- Оценка функционального состояния пациента (определение пульса, измерение артериального давления, подсчет частоты дыхательных движений).
Продолжительность занятия – 6 часов.
2. Обучение уходу за колостомой
В рамках данного занятия рассматриваются вопросы:
- виды калоприемников (однокомпонентный, двухкомпонентный)
- средства и аксессуары ухода за колостомой
- причины дефектов, приводящие к осложнениям стомы и перистомальной кожи, меры их профилактики
Продолжительность занятия – 3 часа.
3. Обучение уходу за трахеостомой
В рамках данного занятия рассматриваются вопросы:
- виды трахеостомических трубок
- современные средства ухода за трахеостомой
- уход за трахеостомической трубкой с манжетой низкого давления
- уход за трахеостомической трубкой с наружной и внутренней канюлей
- особенности ухода за трахеостомической трубкой в домашних условиях.
Продолжительность занятия – 3 часа.
Уход за кожей. Профилактика пролежней
Мы уже упоминали о том, что одна из целей ухода — поддержание чистоты кожи.
Чистая кожа нормально функционирует. Для этого ежедневно необходимо проводить ее утренний и вечерний туалет.

Рис. 4.21. Места образования опрелостей

Рис. 4.22. Места наиболее частого образования пролежней
Пациента следует мыть в ванне или под душем не реже 1 раза в неделю. Если пациент неподвижен и ванна или душ ему противопоказаны, то кроме ежедневного умывания, подмывания, мытья рук перед каждым приемом пищи и после туалета, необходимо ежедневно мыть его по частям (подробно техника мытья пациента, в т. ч. его (ее) подмывания изложена в предыдущей главе). После мытья следует насухо вытирать кожу.
Подмышечные и паховые области, складки кожи под грудными железами следует мыть ежедневно, особенно у тучных людей, страдающих повышенной потливостью, так как на этих участках тела быстро образуются опрелости.
Профилактика и уход за пациентом при пролежнях
Пролежни легко образуются у ослабленных пациентов, вынужденных длительно находиться в горизонтальном положении, или сидеть без движения. Пролежень (decubitus) — омертвение (некроз) кожи с подкожной клетчаткой и других мягких тканей (слизистой оболочки) (рис. 4.22). Пролежни образуются обычно у тяжелых, ослабленных пациентов в положении «на спине» (крестец, область лопаток, локтей, пяток, затылка). В положении «на боку» пролежни могут образовываться в области тазобедренных (рис. 4.23) и коленных суставов. При длительном пребывании пациента в положении «сидя» пролежни появляются в области копчика и седалищных бугров, в некоторых случаях — на пальцах ног, если «давит» тяжелое одеяло.
Можно ли реально предупредить развитие пролежней? К сожалению, бытует мнение, что большая часть тяжелобольных, неподвижных пациентов обречены на пролежни. Скорее всего, такой печальный прогноз обусловлен устаревшими представлениями и о риске развития пролежней, и о механизмах их развития, и о методах профилактики и лечения.

Рис. 4.23. Пролежень в области тазобедренного сустава
На сегодняшний день сестринская наука располагает достаточными данными, позволяющими использовать эффективные методы и профилактики, и лечения пролежней.
Число пациентов, приобретающих пролежни в лечебных учреждениях, постоянно возрастает. Безусловно, увеличивается стоимость ухода, а физические и эмоциональные страдания этих людей невозможно оценить.
Цели систематической программы, направленной на предупреждение пролежней:
• выявление пациентов, находящихся в зоне риска развития пролежней;
• предупредить или способствовать заживлению пролежней;
• обучение пациента и/или его родственников принципам питания, предупреждающего пролежни;
• обучение пациента и/или его родственников принципам профилактики пролежней, уходу за пролежнями.
Три основных фактора приводят к образованию пролежней.
Первый фактор, о котором чаще всего упоминают, это давление. Вследствие давления тела происходит сдавливание тканей (кожи, мышц) между поверхностью, на которую оно опирается, и выступами костей. Это сдавливание уязвимых тканей еще более усиливается под действием тяжелого постельного белья, плотных повязок или одежды человека, в том числе обуви у пациентов, сидящих неподвижно.
Второй фактор, о котором практически не упоминается, «срезывающая сила». Разрушение и механическое повреждение тканей происходит под действием непрямого давления. Оно вызывается сдвигом тканей относительно поверхности, или их «срезывания». Сдвиг тканей наблюдается, если человек съезжает в постели с подушек вниз, или подтягивается к изголовью кровати, а также при неправильной технике перемещения пациента персоналом или родственником. Этот фактор может вызвать столь же глубокие повреждения тканей, как и при прямом давлении. В более серьезных случаях происходит даже разрыв мышечных волокон и лимфатических сосудов, что приводит к образованию глубоких пролежней. Причем, глубокие повреждения могут стать заметны лишь спустя некоторое время, так как расположенная над ними кожа в течение двух недель может оставаться неповрежденной.
Третий фактор, о котором также практически не упоминают, — трение как компонент «срезывающей силы». Оно вызывает отслаивание рогового слоя кожи, приводя к изъязвлению ее поверхности. Трение возрастает при увлажнении кожи. Наиболее подвержены ему люди при недержании мочи, потоотделении, ношении влажного и не впитывающего влагу (синтетического) нательного белья или располагающиеся на не впитывающих влагу поверхностях (пластмассовые стулья, клеенки или нерегулярно меняемые подстилки).
В обычных условиях ни один из этих факторов не приводит к образованию пролежней, однако в сочетании с другими — неподвижность, потеря чувствительности, анемия, депрессия и др., они представляют риск.
Есть и другие причины, предрасполагающие к развитию пролежней на фоне действия давления:
· слишком большая или слишком низкая масса тела;
· сухость кожи и образующиеся вследствие этого трещины;
· недержание мочи и/или кала и чрезмерная влажность;
· заболевания сосудов, приводящие к нарушению питания тканей;
· ограничение подвижности пациента вследствие:
а) поступления пациента в стационар и отсутствия помощи при перемещении, к которой он привык дома;
б) применения седативных и обезболивающих лекарственных средств;
в) апатии и депрессии;
г) повреждения двигательных центров головного и спинного мозга;
• повышения или понижения температуры тела;
• недостаточного белкового питания.
Таким образом, наиболее подвержены действию вышеперечисленных факторов: престарелые; пациенты с травмой спинного мозга; получающие седативные и анальгезирующие средства; с повреждением конечностей; в состоянии кахексии; с низкой сопротивляемостью к инфекции; не получающие достаточного количества белковой пищи.
Второстепенные факторы, приводящие к развитию пролежней: недержание мочи и/или кала; влажное нижнее белье; неправильная техника перемещения пациента; жесткие поверхности, на которых сидит (лежит) пациент; длительное сидение в постели (на стуле); неправильное положение тела; неумение (незнание) использования приспособлений, ослабляющих давление.
Именно второстепенные факторы должны быть прежде всего в поле зрения сестринского персонала. Для этого сестре необходимо, во-первых, ясно понимать потенциальную опасность действия этих факторов на пациента, во-вторых, знать принципы профилактики пролежней и свои возможности, а также систему предварительной оценки, позволяющей выявить пациентов, находящихся в зоне риска.
В настоящее время существует несколько шкал для количественной оценки риска развития пролежней. Многие из них основаны на методике, впервые предложенной Нортон для научных исследований в области сестринского ухода за престарелыми пациентами, о которой мы уже подробно писали в «Теоретических основах сестринского дела», ч. 1.
Шкала J. Waterlow, по утверждениям специалистов, применима ко всем категориям пациентов. Работать с этой шкалой достаточно просто: оценив пациента по 10 предложенным параметрам, нужно суммировать полученные баллы.
Запомните! По шкале Нортон: чем меньше баллов (менее 14), тем больше риск.
По шкале Waterlow: чем больше баллов (более 12), тем больше риск.
Шкала оценки Нортон — система подсчета баллов, в основе которой пять критериев: физическое состояние, психическое состояние, активность, подвижность и недержание.
При сумме баллов 14 и менее пациент попадает в зону риска, при сумме баллов менее 12 — в зону высокого риска.
Впоследствии Нортон считала, что пациентов с 16 и более баллами можно также отнести к зоне риска из-за длительного применения антибактериальной терапии, снижающей сопротивляемость организма. Для многих эта шкала удобна в сочетании с картой сестринского наблюдения, в которую ежедневно вносится сумма подсчитанных баллов и предпринятые для профилактики пролежней сестринские вмешательства.
Наиболее универсальной с точки зрения использования в отделениях ЛПУ различного профиля является шкала оценки риска развития пролежней по Waterlow. Она поставила перед собой цель создать «памятную записку» по вопросам профилактики пролежней. Предложенная ею карта должна была помочь понять факторы, влияющие на возникновение пролежней, дать методику проведения оценки риска развития пролежней и выработать адекватную тактику в отношении профилактики и/или лечения.
Следует помнить, что повреждение тканей часто наступает до поступления пациента в лечебное учреждение, в результате заболевания (несчастного случая), произошедшего с ним ранее. Сидячий пациент также находится в зоне риска.
Пролежни — серьезная проблема в сестринском деле, они дорогостоящее бремя на плечах системы здравоохранения и доставляют много беспокойств для пациентов и их близких. Поэтому все, что может помочь спрогнозировать и определить степень риска развития пролежней у пациентов, полезно, поскольку позволяет своевременно начать адекватный уход.
К сожалению, в нашем практическом здравоохранении еще нет практики проведения оценки риска развития пролежней.
Запомните! Какую бы шкалу вы ни выбрали для оценки риска развития пролежней, подсчет баллов следует проводить регулярно, а также всякий раз, когда в состоянии пациента наблюдаются изменения. Иначе это пустая трата времени.
Waterlow утверждает, если пациент попадает в любую из вышеперечисленных категорий риска, следует немедленно начинать проводить профилактические мероприятия, которые потребуют определенных умений и навыков сестринского персонала, и применения профилактических и вспомогательных средств.
Профилактические и вспомогательные средства при риске
развития пролежней (по J. Waterlow)
• при сумме 10 и более баллов использовать специальные поролоновые матрацы;
• при сумме 15 и более баллов — специальные противопролежневые матрацы в сочетании с кроватями специальной конструкции;
• при сумме 20 и более баллов — специальные кровати, противопролежневые водные (гелевые) матрацы, матрацы, заполненные воздухом (постоянно или с периодическим поддувом).
Подушки. Ни один пациент, пользующийся креслом-каталкой, инвалидной коляской не должен сидеть в кресле без подушки:
• при сумме 10 и более баллов пациент сидит на поролоновой подушке толщиной около 1 0 см;
• при сумме 15 и более баллов желательно использовать подушку, содержащую гель, в крайнем случае — поролон;
• при сумме 20 и более баллов — подушка — «ложемент», легко принимающая форму конкретного пациента.
Постельное белье. Категорически противопоказаны простыни из синтетического волокна, особенно в сочетании со специализированными (притовопролежневыми) матрацами и кроватями, поскольку в этом случае простыни сводят к нулю эффект противопролежневого матраца и специальной кровати. Одеяло также должно быть в хлопчатобумажном пододеяльнике.
Валики для рук, ног и подушки из поролона применяют в качестве прокладок, овечья шерсть используется как вспомогательное средство.
Для того, чтобы обеспечить динамическое наблюдение за пациентом и преемственность ухода, мы рекомендуем следующую форму документации:
к плану ухода при риске развития пролежней
Время начала реализации плана
Пролежни относятся к категории ран, поэтому их лечение не отличается от лечения любых ран.
С такими пациентами необходимо немедленно начать профилактические мероприятия. Документирование оценки позволяет осуществить преемственность при уходе.
При обнаружении побледневших или покрасневших участков кожи немедленно начинайте профилактические и лечебные (по назначению врача) мероприятия.
Обмывайте уязвимые участки не менее 1раза в день, если необходимо соблюдать обычные правила личной гигиены, а также при недержании мочи, сильном потоотделении. Пользуйтесь мягким и жидким мылом. Убедитесь, что моющее средство смыто, высушите этот участок кожи.
Если кожа слишком сухая, пользуйтесь увлажняющим кремом. Мойте кожу теплой водой.
Трещины на коже способствуют проникновению микроорганизмов.
Положение Фаулера; положение Симса; на левом боку; на правом боку; на животе (по разрешению врача). Виды положений зависят от заболевания и состояния конкретного пациента.
Положение Фаулера планировать для приема пищи.
Поролон эффективнее защищает кожу от давления.
Смещаются точки, находящиеся под давлением.
Планируются и развиваются умения и навыки самопомощи.
• регулярно изменять положение тела; •использовать приспособления, уменьшающие •давление тела;
•соблюдать правила приподнимания и
• осматривать кожу не реже 1 раза в день; •осуществлять правильное питание и
• адекватный прием жидкости.
Влажная загрязненная кожа вызывает зуд, расчесы и инфицирование.
Рекомендуемый план ухода при риске развития пролежней (у лежачего пациента)*
(результаты ухода регистрируются в протоколе к плану ухода)
2. Изменять положение пациента каждые 2 ч:
• 8 —10 ч — положение Фаулера;
• 10—12 ч — на левом боку;
• 12—14 ч — на правом боку;
• 14—16 ч — положение Фаулера;
• 16—18 ч — положение Симса;
• 18—20 ч — положение Фаулера;
• 20—22 ч — на правом боку;
• 22—24 ч — на левом боку;
• 0 — 2ч — положение Симса;
• 2 — 4 ч — на правом боку;
• 4 — 6 ч — на левом боку;
• 6 — 8ч — положение Симса
*) Выбор положения и их чередование могут изменяться в зависимости от заболевания и состояния пациента
3. Ежедневно утром в . ч обмывать следующие участки
4. Проверять состояние постели при перемене положения (каждые 2 ч).
5. Обучить родственников технике правильного перемещения (приподнимая над кроватью).
6. Определять количество съеденной пищи (количество белка не менее 120 г в сутки).
7. Обеспечить употребление не менее 1,5 л жидкости в сутки: с 9.00—13.00 —700 мл:
с 13.00—18.00 —500 мл; с 18.00—22.00 —300 мл.
8. Использовать поролоновые прокладки под.
исключающие давление на кожу.
9. При недержании мочи: менять памперсы каждые 4 ч.
При недержании кала:
менять памперсы немедленно после
дефекации с последующей бережной гигиенической процедурой.
10. При усилении болей — консультация врача.
11. Поощрять пациента изменять положение в постели (точки давления) с помощью перекладин, поручней и других приспособлений.
Итак, пролежень — это некроз мягких тканей в результате их длительного сдавливания, сдвига относительно друг друга, а также трения.
Из-за тяжести состояния пациента не всегда удается добиться заживления пролежней. Но улучшить качество жизни пациента, избавив его от боли и неприятного запаха, под силу сестринскому персоналу и всем, осуществляющим уход.
Лечение пролежней зависит от:
• тяжести (степени) поражения (I, II, III, IV);
• наличия воспалительного экссудата и связанного с этим запаха. Профилактика и лечение пролежней — процесс длительный и кропотливый, требующий участия многих людей. Унифицированная документация позволит добиться необходимой преемственности в уходе и лечении. Лист сестринской оценки степени тяжести пролежней и стандартный план ухода позволят объективно оценить эффективность проводимого лечения пролежней.
Лист сестринской оценки степени тяжести пролежней
Ф. И. О. пациента________________________________________________________
Степень 2: поверхностное (неглубокое) нарушение целостности кожных покровов с распространением на подкожную клетчатку. Стойкая гиперемия. Отслойка эпидермиса.
Степень 3: разрушение кожного покрова вплоть до мышечного слоя с проникновением в мышцу. Пролежень выглядит как рана. Могут быть жидкие выделения.
Степень 4: поражение всех мягких тканей. Наличие полости, обнажающей нижележащие ткани (сухожилия, вплоть до кости). Цель ухода: способствовать оптимальным условиям для заживления.
Инструмент (материалы), специальные средства:
При первичной оценке состояния пролежней обратите внимание на локализацию, размер, степень тяжести, наличие запаха и боли (оценку интенсивности боли или адекватность обезболивания провести по шкале, принятой в данном лечебном учреждении).
Планируя совместно с пациентом и его близкими уход, необходимо предусмотреть мероприятия для профилактики пролежней: специальный матрац, вспомогательные средства (валики, подушки, поролон), комфортное постельное и нижнее белье (хлопчато-бумажное, без складок, пуговиц и т. д.).
Для перемещения следует составить конкретный график: смена положения — через каждые 2 ч (график должен быть записан в плане ухода). Целесообразно совместить положение Фаулера с временем приема пищи, чтобы исключить дополнительные изменения положения, создающие трудности как пациенту, так и тем, кто его перемещает. Выбор положения, особенно «на животе», нужно согласовать с врачом, так как, например, при отеках, одышке оно противопоказано.
При пролежнях III и IV степени главный метод — хирургический: вскрытие.
Все лица, принимающие участие в перемещении пациента, должны владеть техникой перемещения. Основные требования: приподнимание пациента над постелью (исключается трение и «срезывающая сила»), правильная биомеханика тела людей при осуществлении перемещения (исключается риск травмы спины).
Нужно предусмотреть любую возможность для пациента самостоятельно уменьшать давление на ткани (например, поручни или кольца под кроватью). Пациент должен осознать необходимость этих процедур.

Планируя пищевой рацион в условиях стационара, возможна консультация врача- диетолога. Пациенту необходимо большое количество белка, повышенное содержание углеводов и жиров, достаточное количество минеральных солей и витаминов. Блюда должны выглядеть аппетитно и быть вкусными, поскольку аппетит, как правило, снижен. Обязательно следует учитывать количество съеденной за день пищи, проводить коррекцию диеты. Прием пищи расписывают по часам в плане ухода.
Важен в профилактике и лечении пролежней и режим питья. Пациент должен выпивать в день не менее 1,5 л жидкости (в том числе фрукты и овощи). Уменьшение количества жидкости приводит к повышению концентрации мочи, что увеличивает риск инфекции мочевыводящих путей, а при недержании вызывает зуд в области промежности и изъязвление кожи.
Количество жидкости также распределяют по часам (2/3 объема — до 19 ч, 1/3 — после 19 ч) и записывают в плане ухода. Учитывая степень неподвижности пациента, нужно предусмотреть возможность полного удовлетворения его потребности в питье.
При уходе в связи с недержанием мочи женщинам рекомендуют применение памперсов, мужчинам — наружный мочеприемник. При недержании кала и мочи можно использовать как памперсы, так и непромокаемые пеленки. При смене памперсов (пеленок) обязательна гигиеническая обработка всех загрязненных участков. Мытье проводят жидким мылом и теплой водой (трение исключено!). После мытья кожа тщательно просушивается промокательными движениями.
Лечение пролежней осуществляют по назначению врача.
При пролежнях I степени может быть использован солкосерил (мазь), улучшающий реэпителизацию кожи, биооклюзионные повязки (с солкосерилом), поддерживающие необходимую влажность кожи, уменьшающие трение и связанную с этим боль, способствующие эпителизации. Одновременно назначается солкосерил в/м и в/в.
При пролежнях II степени также целесообразны биооклюзионные повязки с использованием солкосерила-желе, а затем мази; системная терапия солкосерилом.
При пролежнях III и IV степени главный метод — хирургический: вскрытие полости с последующей дезинфекцией и удалением некротизированной ткани.
Хирургическое лечение пролежней III и IV степени тяжести наиболее эффективно, поскольку предусматривает полное иссечение всей нежизнеспособной ткани и фиброзной массы, окружающей рану. В результате такой санации дно раны остается чистым и кровоточащим, что позволяет развиться грануляциям. Но хирургическое лечение пролежней требует общей анестезии, что не всегда возможно из-за тяжести состояния пациента. В то же время местная анестезия не рекомендуется, поскольку инъекции «продвигают» еще глубже возбудителей инфекции.
В настоящее время для лечения пролежней III и IV степени тяжести имеется более щадящий способ: применение химических веществ, ферментных препаратов и гигроскопических агентов.
Перед вскрытием пролежня убирают неприятный запах и боль. Для удаления запаха выпускаются патентованные пластины с активированным углем, а также могут использоваться цветочные дезодоранты и воздушные фильтры. Более эффективен в качестве дезодоранта хлорофилл в готовых патентованных повязках для ран.
Необходимые обезболивающие средства вводятся по назначению врача перед вскрытием пролежня.
Промывают пролежни большим количеством физиологического раствора или стерильной дистиллированной воды.
Не рекомендуется использовать в качестве антисептика раствор калия перманганата, поскольку он сушит и «дубит» кожу, способствуя инокуляции возбудителей.
После орошения раны хирург иссекает весь некротический материал, включающий всю нежизнеспособную ткань, белую, серую и пропитанную влагой, а также мягкие и твердые черные некротические струпья.
После удаления отслоившейся некротической ткани для очищения раны рекомендуются ферментные мази (например, ируксол), а также биологически активные — солкосерил-желе (до появления грануляций), а затем — солкосерил-мазь (до появления эпителизации раны). Солкосерил (желе, мазь) лучше использовать в виде биооклюзионных повязок.
Нельзя держать рану открытой в связи с высокой вероятностью ее инфицирования.
Для фиксации повязки лучше использовать бумажную липкую ленту, поскольку обычный лейкопластырь с трудом отделяется от кожи при смене повязки, травмируя ее.
Протокол к плану ухода и лечения пролежней [1]
Время начала реализации плана___________________________________________
Время окончания реализации плана________________________________________
Причины возникновения пролежней как дистрофических или язвенно-некротических изменений тканей у лежащих, ослабленных больных. Места образования пролежней. Классификация пролежневых язв. Клинические проявления пролежней, их профилактика и лечение.

Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
HTML-версии работы пока нет.
Cкачать архив работы можно перейдя по ссылке, которая находятся ниже.
Подобные документы
Понятие пролежней, причины и места их возникновения у пациентов; факторы риска, клинические проявления. Характеристика стадий пролежней; осложнения, осмотр, диагностика и лечение. Уход и профилактика пролежней у больных в деятельности медицинского брата.
курсовая работа [36,4 K], добавлен 27.04.2014
Пролежни как дистрофические, язвенно-некротические изменения мягких тканей, причины возникновения. Места возможного образования пролежней. Клиническая картина и особенности диагностики заболевания. Рекомендуемые планы ухода при риске развития пролежней.
презентация [1,0 M], добавлен 13.02.2014
Причины образования пролежней и опрелостей, меры их профилактики. Определение степени риска возникновения пролежней по шкале Ватерлоу. Места возможного образования пролежней, их клиническая картина и особенности диагностики. Уход за лежачим пациентом.
презентация [800,0 K], добавлен 28.05.2014
Особенности ухода за больными хирургического профиля. Гигиенические мероприятия по уходу за кожей. Профилактика и лечение пролежней. Наружные и внутренние экзогенные пролежни. Стадии развития пролежней. Клинические проявления пролежней при заболевании.
контрольная работа [21,8 K], добавлен 10.03.2012
Клиническая картина, классификация, причины возникновения пролежней. Определение риска образования пролежней. Очищение и защита кожи. Выбор вида повязки. Организация сестринского ухода по профилактике пролежней. Противопоказания к кожной пластике.
реферат [704,4 K], добавлен 25.03.2017
Изучение потенциальных мест образования пролежней. Характеристика факторов, ослабляющих способность кожи к восстановлению и способствующих развитию пролежней. Основные стадии и степени пролежней. Организация сестринского ухода по профилактике пролежней.
презентация [1,4 M], добавлен 05.04.2017
Проблемы и осложнения, сопровождающие пролежни. Частота развития пролежней у госпитализированных больных. Дистрофические, язвенно-некротические изменения кожи, подкожной клетчатки и других мягких тканей, развивающиеся вследствие их длительного сдавления.
презентация [1,5 M], добавлен 03.06.2011
Причины образования пролежней. Клиническая картина и профилактика пролежней. Особенности ухода за пациентом. Абсорбирующие средства, гигиеническая продукция марки «ТЕНА». Создание санитарно-гигиенической обстановки в палате и медицинская документация.
дипломная работа [6,1 M], добавлен 25.11.2011
Экзогенные и эндогенные пролежни, факторы риска их возникновения. Сепсис, инфекции костей и суставов. Хирургическое лечение пролежневых язв. Послеоперационные осложнения. Особенности ухода за пациентом. Особенности оценки степени риска пролежней.
курсовая работа [56,5 K], добавлен 16.05.2015
Заболевания, при которых наиболее часто образуются пролежни, их клинические проявления и провоцирующие факторы. Принципы и подходы к профилактике данной патологии, используемые современные методики и приемы. Формирование схемы лечения пролежней.
реферат [20,6 K], добавлен 06.09.2015
Методические рекомендации для преподавателя ПМ 04 на тему «Уход за кожей, профилактика пролежней»

ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ПРОФЕССИОНАЛЬНОЕ
ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ «МЕДИЦИНСКИЙ ТЕХНИКУМ № 2»
Методические рекомендации преподавателю
Профессиональный модуль 04
Выполнение работ по профессии
«Младшая медицинская сестра по уходу за больными»
по специальности 34.02.01 «Сестринское дело» (базовая подготовка)
Квалификация: медицинская сестра /медицинский брат
Форма обучения: очная; очно-заочная
Профиль получаемого профессионального образования: естественнонаучный
Составитель: Баннова О В
_______________ Баннова О.В
«_____» _______________ 2016 г.
Применение комплекса методов обучения:
воспроизводящие, тренировочные упражнения;
проблемно-поисковые методы (решение задач);
частично-поисковые методы — самостоятельная работа;
метод проблемного изложения – сочетание словесной информации с элементами проблемности;
индивидуальные имитационные методы (имитационные упражнения, анализ конкретных ситуаций).
Дальнейшее формирование знаний о уходе за кожей.
Работа с алгоритмами (Профилактика пролежней, мытье головы, стрижка ногтей, мытье ног. ).
Раскрытие роли медицинской сестры в уходе за кожей пациента
Формирование умений при профилактике пролежней.
Воспитание профессиональной аккуратности исполнительности, ответственности к порученному делу.
Воспитание у студентов наиболее важных личностно-профессиональных качеств медицинского работника:
умение осознавать ответственность за жизнь пациента;
умение анализировать свое поведение;
воспитание умения работать по стандартам, алгоритмам.
Формирование у студентов:
навыка анализа и синтеза изучаемого материала;
способности осуществлять внутрипредметные связи;
способности применять межпредметные связи.
Умение решать проблемные и ситуационные задачи.
Развитие умений анализировать ошибки.
Место занятия: Медицинский техникум № 2
Продолжительность занятия: 4 час
Специальность: 34.02.01 « Сестринское дело»
Студент должен знать:
1. Места образования пролежней , стадии развития. Факторы. Профилактика. (ПК 4.8. Участвовать в санитарно-просветительской работе среди населения; ПК 4.4. Консультировать пациентов и его окружение по вопросам ухода и самоухода; ПК 4.7 Обеспечивать инфекционную безопасность )
2. Проведение туалета тяжелобольного человека: мытье головы, стрижка ногтей, мытье ног ( ПК 4.7 Обеспечивать инфекционную безопасность; ПК 4.8. Участвовать в санитарно-просветительской работе среди населения; ПК 4.4. Консультировать пациентов и его окружение по вопросам ухода и самоухода; )
Студент должен уметь:
1. О бтирать кожу с легким массажем спины, обрабатывать естественные складки кожи с целью профилактики опрелостей (ПК 4.8. Участвовать в санитарно-просветительской работе среди населения; ПК 4.4. Консультировать пациентов и его окружение по вопросам ухода и самоухода)
2. Стричь ногти на руках и ногах, брить лицо пациента, мыть голову и ноги (ПК 4.8. Участвовать в санитарно-просветительской работе среди населения; ПК 4.4. Консультировать пациентов и его окружение по вопросам ухода и самоухода)
3. Обучить пациента и его семью элементам гигиены, осуществлять с/п при нарушении удовлетворения потребности личной гигиены, смене одежды на примере клинической ситуации (ПК 4.8. Участвовать в санитарно-просветительской работе среди населения; ПК 4.4. Консультировать пациентов и его окружение по вопросам ухода и самоухода)
Методические указания для преподавателя по этапам занятия
отметка отсутствующих студентов, выяснение причины;
проверка внешнего вида студентов (соблюдение формы одежды);
проверка готовности студентов к занятию (наличие дневников и тетрадей манипуляций).
организует и дисциплинирует студентов;
воспитывает актуальность, ответственность;
воспитывает требовательность к себе;
ознакомление с темой, планом, целью занятия;
обоснование значения данной темы занятия в будущей практической деятельности
создает рабочую обстановку;
активизирует внимание студентов;
формирует познавательный интерес к занятию.
Актуализация опорных знаний .
Контроль исходного уровня знаний :
Фронтальный опрос по теме: «Уход за кожей.» (Приложение №1).
воспроизведение ранее изученного материала;
выявление уровня самостоятельного мышления.
Формирование новых знаний и умений :
Поэтапное изложение нового материла
1. Пролежни, места образования, стадии развития.
(Приложение №2, 2а )
2. Причины возникновения пролежней
3 Факторы риска развития пролежней
4. Профилактика пролежней (Приложение №5).
Студентам предлагается поэтапная запись плана в дневники.
Преподаватель, используя таблицы, схемы
поэтапно излагает новый материал
информирует студентов о новых элементах знаний, умений
объясняет наиболее важные моменты
организует текущий контроль знаний для усвоения материала.
2) Демонстрация преподавателем обучающих фильмов с алгоритмами манипуляций: «Профилактика пролежней»; «Проведение туалета тяжелобольного человека: мытье головы, стрижка ногтей, мытье ног.»
3) Самостоятельная работа студентов:
Отработка манипуляций (согласно алгоритмам)
«Проведение туалета тяжелобольного человека: мытье головы, стрижка ногтей, мытье ног.» (см. алгоритмы в м/т)
4) Закрепление темы:
демонстрация манипуляционной техники
позволяет излагать новый материал в логической последовательности с разъяснением понятий и сути;
позволяет устанавливать связь нового материала с ранее изученным;
закрепляет знания по теме;
развивает зрительную память;
развивает познавательный интерес у студентов;
подводит обучаемых к пониманию проблемы;
углубляет знания по теме;
формирует умения работать по набору правил;
воспитывает чувства ответственности и собственной ориентации по вопросу приоритета своего здоровья;
закрепляет использование здоровье сберегающих технологий в рабочем процессе.
Работа студентов малыми группами (по 2-3 человека):
— закрепляет навыки самостоятельной работы с алгорипмами;
— активизирует интерес к занятию;
— побуждает к активной учебно-познавательной деятельности;
— совершенствует умение работать в коллективе.
Текущий контроль знаний для оценки усвоения материала :
отметить на картинке места образования пролежней (картинки прилагаются)
(Приложение № 6, 6а)
выявляет умение применять полученные знания на практике;
определяет уровень профессионального мышления.
Подведение итогов занятия:
определяется достижение целей занятия;
комментируются ошибки, положительные и отрицательные моменты в работе;
разрешаются возникшие вопросы;
выставляется поурочный балл. (Пример таблицы в приложение №8, таблицы прилагаются отдельно).
Нацеливает студентов на использование знаний, умений и опыта, приобретенных на занятии в дальнейшей работе.
Задание к следующему занятию :
Основы сестринского дела: практикум. /Т.П Обуховец, О.В. Чернова — Ростов н/Д: Феникс, 2013. — 766 с. — стр 327-329, 330-331, 329-330, 326-327
Закрепление пройденного материала
3. Подготовиться к проверочной работе на тему: «Пролежни»
для расширения самообразования;
формирует принцип сознательности и активности.
1. Пролежни, места образования
2. Стадии развития пролежней
3. Факторы развития пролежней
4. Профилактика пролежней
Пролежни, места образования, стадии развития.
Пролежни – это изменения тканей дистрофического и язвенно-некротического характера. Пролежни появляются на подвергающихся систематическому давлению участках тела. Также они образуются вследствие различных нейротрофических нарушений, у лежащих достаточно долго пациентов. У таких больных создается длительная нагрузка на определенные участки тела, вследствие чего и наблюдается нарушение трофики тканей.
Места образования пролежней Участки тела над костными выступами, которые соприкасаются с твердой поверхностью, наиболее подвержены образованию пролежней. Это объясняется практически полным отсутствием в этих местах подкожно-жировой клетчатки, которая способна снизить давление на ткани. Если человек длительное время лежит на спине, то пролежни образуются на крестце, седалищных буграх, лопатках, затылке, пятках и локтях. При лежании на боку пролежни образуются на бедрах в области большого вертела, на коленях и лодыжках. Длительное положение на животе приводит к образованию некроза на лобке и скулах.
Различают эндогенные и экзогенные пролежни у больного. В причине развития экзогенных пролежней определенную роль играет фактор сильного длительного сдавливания мягких тканей. Определяют внутренние и наружные экзогенные пролежни. Наружные пролежни зачастую появляются в тех местах, где между подвергающимся давлению кожным покровом и подлежащей костью практически нет мышечных волокон. К примеру, к таким местам можно отнести: затылок, лопатки, мыщелки бедра, область локтевого отростка, крестец и пр. Обычно, эти пролежни наблюдаются у больных после операций или после травм, которые длительно вынуждены находиться в определенном положении, как правило, лежачем. К основным причинам экзогенных пролежней относят: неправильно зафиксированные гипсовые шины или гипсовые повязки, некорректно подогнанные протезы, лечебные ортопедические аппараты и корсеты, а также тугие повязки, складки одежды и простыни. Внутренние экзогенные пролежни развиваются под жесткими катетерами или дренажами, которые длительно пребывают в раневой полости или в органе.
Эндогенные пролежни появляются при интенсивных нарушениях кровообращения и нейротрофических расстройствах. Определяют эндогенные смешанные и нейротрофические пролежни. Смешанные пролежни наблюдаются у ослабленных больных, которые не могут самостоятельно изменить положение конечности или тела. Длительная неподвижность приводит к ишемии кожного покрова, нарушению микроциркуляции в области выступов костных и развитию пролежней. Эндогенные нейротрофические пролежни появляются у пациентов с повреждением спинного мозга, крупных нервов, инсультом, опухолью головного мозга. Из-за нарушения иннервации начинают развитие стойкие расстройства нейротрофического характера в тканях. Для развития нейротрофических пролежней бывает достаточно веса собственной кожи над костными выступами. К примеру, над реберными дугами, над верхне – передними остями подвздошных костей.
Факторами риска в возникновении пролежней у больного служат: неполноценное питание и недостаточное поступление жидкости в организм, лишний вес или истощение, заболевания сердечно-сосудистой системы, сахарный диабет, недержание мочи, травмы и переломы спины, загрязненный кожный покров, крошки и мелкие предметы под лежачим больным на постели, складки и швы на одежде. Стадии пролежней Как сказано выше, пролежни образуются в тех местах, которые долго подвержены длительному давлению и процесс кровоснабжения в таких местах нарушен. Разделяют квалификацию пролежней, как правило, по степени поражения ими мягких тканей в глубину; так сказать, оценивают состояние пораженных тканей и их глубину.
Различают 4 стадии развития пролежней:
— Первая стадия пролежней характеризуется уплотнением тканей в месте пораженного участка и его гиперемией, может наблюдаться отечность. В этой стадии пролежни очень хорошо подвергаются антибактериальной терапии с применением ранозаживляющих лекарственных препаратов.
— Вторая стадия пролежней характеризуется образованием в области пораженных участков эрозий и язв. Но, на этапе этой стадии еще не происходит должного поражения ткани. Поражен исключительно верхний слой эпидермиса. Вторая стадия также удачно подлежит терапии и при хорошо подобранной и проведенной тактике возможно стойкое улучшение состояния у больного с пролежнями.
— Третья стадия пролежней характеризуется глубоко интенсивными поражениями тканей, которые находятся под кожным покровом. Происходит повреждение слоя подкожного, что, в итоге, приводит к необратимым некротическим поражениям. Эта стадия крайне тяжело поддается терапии.
— Четвертая стадия характеризуется чрезмерными повреждениями и некротическими изменениями мягких тканей, а также нарушением кровообращения в данных местах. Такие изменения могут привести, в конечном счете, к сильнейшей интоксикации всего организма и дальнейшему заражению крови (сепсису).
Клинические проявления пролежней у больного появляются на фоне главного, зачастую крайне тяжелого заболевания и зависят от разновидности патогенной микрофлоры и характера некроза. В первой стадии определяют умеренную локальную болезненность и незначительное чувство онемения. При травматизации спинного мозга, области некроза могут образоваться уже через сутки, в иных случаях переход пролежней во вторую стадию процесса протекает медленнее. При развитии пролежней в виде сухого некроза состояние пациента особо не изменяется, потому как, интоксикация организма не сильно выражена. Мумифицированный пораженный участок заканчивается демаркационной линией, потому что сухой некроз не распространяется. Другая клиническая картина может наблюдаться при появлении пролежней в виде влажного некроза. Из-под тканей некротического характера выделяется зловонное содержимое; в результате интенсивного размножения патогенной и гнилостной флоры начинает стремительно распространяться гнойно-некротический процесс. Появившаяся в результате этого декубитальная гангрена провоцирует развитие гнойно-резорбтивной лихорадки и выраженной интоксикации организма. Определяются подъем температуры тела до 40˚С, бред, угнетение сознания, озноб, тахикардия, поверхностное дыхание, снижение артериального давления, увеличение селезенки и печени, и пр. Тяжелейшая интоксикация сочетается с протеинурией, пиурией, анемией и прогрессирующей диспротеинемией. В крови выявляется значительное повышение лейкоцитов с нейтрофилезом со сдвигом влево, увеличение СОЭ.
Причины возникновения пролежней
Причина пролежней состоит в следующем. Наше тело сплошь пронизано маленькими кровеносными сосудами. По этим сосудам – капиллярам – кровь поступает к различным органам тела. Если происходит передавливание кровеносных сосудов, то кровь перестает поступать к тканям, вследствие чего ткани омертвляются.
Если человек находится в неподвижном состоянии в течение двух часов, его кровеносные сосуды сдавливаются и кровь перестает поступать в отдельные участки тканей тела. Поэтому образуются пролежни. Помните, что очень опасно долго сидеть или лежать неподвижно.
Также пролежни образуются, если из-под больного человека часто вытягивают мокрую простыню. При этом происходит разрыв кровеносных сосудов. Это совсем незаметно человеческому глазу. Но после разрыва кровеносных сосудов к тканям перестает поступать кровь. Образуются пролежни.
Также кровеносные сосуды могут порваться, если человек не может, например, ходить и постоянно сам сползает, чтобы принять другое положение.
Кроме того, на возникновение пролежней оказывают влияния такие факторы как:
