Сыпь на руках и животе причины
Почему чешется живот и как бороться с зудом?
Кожные покровы можно сравнить с лакмусовой бумажкой – она отражает состояние организма и любые нарушения в нем. Именно поэтому при появлении зуда кожи живота необходимо сразу же обращаться к врачу, так как он может свидетельствовать о наличии опасного заболевания. Не стоит самостоятельно пытаться избавиться от дискомфорта, в особенности если он сопровождается сыпью, ведь можно усугубить ситуация, в частности это касается детей.
Зуд бывает разным

Стоит отметить, что чаще всего зуд возникает вместе с высыпаниями, и именно по характеру последних можно более точно и быстро установить причины данного явления. К примеру, сыпь различают по внешнему виду – на теле могут возникнуть крупные или небольшие пятна, сливающиеся между собой или одиночные.
Не менее важен и цвет зудящей кожи – она может быть обесцвечена или покрасневшая, при этом пятна могут быть не только багровыми, но и белыми, розоватыми. Если на животе появились пузырьки, наполненные жидкостью, покрытые корочками или чешуйками, значит, нужно обращаться к врачу для определения их причины.
Сразу нужно задать себе несколько вопросов: какие новые продукты употреблялись, где были, с кем общались, какие косметические/бытовые средства использовались?
Почему чешется верх или низ живота

- Аллергическая реакция. Данное состояние может проявляться зудом и высыпаниями по всему телу или только на определенных его участках. Помимо этих симптомов, присутствуют и другие признаки аллергии – вялость, сонливость, слезотечение. Негативная реакция со стороны организма может возникнуть на любые вещества, например, шерсть животных, или домашнюю пыль, продукты питания, средства личной и бытовой гигиены, медикаменты, синтетическую одежду и т. д.;
- Псориаз. Данное заболевание в первую очередь характеризуется появлением специфических высыпаний. Способствует его развитию затяжной стресс, сильная эмоциональная напряженность, а также неправильное питание. Прыщи на животе чешутся, кожа шелушится, при этом симптомы могут распространяться на другие участки тела;
- Герпес. Если заболевание возникло в области спины и живота, то его называют опоясывающим герпесом. Поражения кожных покровов выглядят как пузырьки, наполненные прозрачным содержимым. Как правило, кожа поражается в области ребер;
- Если на животе появились красные мелкие прыщи и чешутся, можно подозревать чесотку. Стоит отметить, что помимо этого заболевание быстро распространяется по кожным покровам, и чаще всего локализуется еще на груди и между пальцев рук и ног. Элементы высыпаний находятся друг от друга на небольшом расстоянии. Заболевание сопровождается мучительным зудом, который значительно усиливается на ночь;
- Вторичный сифилис. В данном случае речь идет о болезненном поражении кожи живота. Элементы сыпи могут иметь разную форму и размер (маленькие узелки или обширные раны).
Чешется живот у ребенка
В первую очередь у детей, в особенности у грудничков, зуд возникает по причине аллергии. Это может быть негативная реакция на молочную смесь, либо на продукты питания, которые употребляла кормящая грудью мать. В дальнейшем такое часто происходит при введении прикорма. Кожа может пострадать в любой части тела, но в первую очередь на лице и животе. Как правило, аллергическая реакция сопровождается зудом.
Не стоит исключать и такой вид высыпаний, как потничка. Данное состояние характеризуется мелкой сыпью. Красные прыщи возникают в местах, которые длительное время контактировали с мокрым бельем или подгузником, обычно это шея, животик, спинка, ручки и ягодицы.

Такое заболевание, как корь, тоже сопровождается появлением сыпи на животе. Однако оно характеризуется темно-красными пятнами. Помимо этого, у ребенка повышается температура и шелушатся кожные покровы.
Низ живота и пах страдает при скарлатине – довольно распространенном среди детей заболевании. Поражение кожи представлено мелкой красной сыпью, которая имеет тенденцию к сливанию. Причинами зуда могут являться проявления ветряной оспы (ветрянки).
Сначала на кожных покровах возникает мелкая сыпь. Затем ее элементы наполняются прозрачной либо слегка мутноватой жидкостью. При этом они вызывают сильный зуд.
Лечение зуда: что делать, когда чешется живот?
В обязательном порядке необходимо установить точную причину дискомфорта. Одновременно с этим приступают к купированию неприятных симптомов. В противном случае заболевание будет прогрессировать. Когда причиной становится аллергическая реакция, нужно сразу же исключить все контакты с аллергеном, а в дальнейшем, после терапии, постараться по возможности ограничить таковые. Аллергия требует приема антигистаминных препаратов. Это может быть «Супрастин» , «Кларитин» , «Тавегил» , «Фенистил» и т. п.
Если причиной является чесотка, то лечение обязательно комплексное и в нем должны участвовать все члены семьи. Терапия довольно длительная. Необходимо провести полную дезинфекцию квартиры и всех вещей, особенно принадлежащих больному человеку.

В такой ситуации, как правило, лечение предполагает сразу несколько препаратов – бензилбензоат, эсдепаллетрин, аэрозоль «Спрегаль» .
Часто зуд возникает при инфекционных заболеваниях или как негативная реакция организма на прием антибиотиков. Если никакие антибактериальные средства не принимаются, то для борьбы с инфекцией назначаются именно таковые, а в дополнение необходимо применять антигистаминные препараты. Также больному могут понадобиться иммуномодулирующие средства и жаропонижающие.
Лечение зуда народными средствами
Стоит отметить, что купировать симптомы могут и различные натуральные средства. Однако таковые не могут являться основной лечения. Их действие направлено только на устранение дискомфорта, но не на причину заболевания, которое привело к неприятным ощущениям. Кроме того, по поводу их применения всегда нужно консультироваться с врачом: хоть различные растения и являются на первый взгляд абсолютно безопасными, они имеют множество противопоказаний.
Также всегда нужно учитывать, что к травам и другим растениям может иметься индивидуальная непереносимость:

- Зуд можно снять настоем определенных трав – крапивы, цветков репейника, валерьяны, корня солодки. Все растения должны быть хорошо высушены. Каждого из них нужно взять по 2 ст. л. Ингредиенты хорошо перемешиваются. На 2 ч. л. получившегося сбора нужно взять ½ л горячей, кипяченой воды. Принимают настой по столовой ложке трижды в сутки;
- Хорошо себя зарекомендовал чай из мелиссы. Он благоприятно влияет на деятельность нервной системы, успокаивая ее, соответственно, снижая выраженность зуда;
- Рекомендуется во время лечения обогатить рацион продуктами, богатыми витамином А, к примеру, семенами тыквы, облепихой;
- Справиться с дискомфортом помогут компрессы с соком каланхоэ. Для этого необходимо сложить кусочек марли в несколько слоев, смочить его в соке растения и прикладывать к пораженному месту.
Что делать, если зуд и сыпь появились у ребенка?
Главная задача – установить причину появления этих симптомов. Самостоятельно делать этого ни в коем случае нельзя. Единственное верное решение – обратиться к участковому педиатру. Если родители обнаружили у ребенка подобные состояния, можно вызвать врача на дом. При отсутствии возможности обращаются непосредственно в поликлинику.
Пока врач не приехал, не стоит использовать какие-либо препараты, мазь пораженные места и т. д. Подобные манипуляции могут затруднить диагностику. Чтобы хоть как-то снизить зуд, стоит снять с малыша одежду, укрыть его мягкой пеленкой или покрывальцем. Врачу нужно рассказать все подробности прошедших дней: что малыш ел, когда начались высыпания и зуд, где были, с кем общались и т. д.
При банальной потничке необходимость в вызове врача отпадает.
Справиться с таковой можно самостоятельно, но при появлении следующих симптомов необходимо вызвать карету скорой помощи:

- Высыпания быстро распространяются дальше по телу;
- На коже возникают гнойнички, пятна;
- Температура тела повышается;
- Малыш стал вялым, сонным, апатичным.
Чтобы избежать подобных заболеваний, необходимо всегда следить за состоянием своего здоровья, обращаться к врачу при появлении малейших тревожных признаков заболеваний.
Более тщательно родители должны следить за состоянием и гигиеной своих детей.
Правильный уход за кожей и соблюдение мер профилактики заболеваний существенно снижают вероятность развития проблем с кожей.
Сыпь на животе

Являясь самым большим органом в теле человека, кожа выполняет довольно большое количество функций. Одной из них является секреторная. Кожный покров отвечает за деятельность потовых и сальных желез, а также осуществляет выделительную функцию. Кроме того, кожа ежедневно подвергается огромному количеству воздействий, как внешней среды, так и в результате работы органов организма, и некоторые из этих факторов могут вызывать появление сыпи.
Причины появления сыпи на животе у взрослых
Появление сыпи на животе может быть обусловлено различными причинами.
Наиболее вероятной причиной мелкой сыпи на животе становится аллергическая реакция организма. Она может быть вызвана внешними и внутренними раздражителями:
- ношением одежды из определенных материалов;
- воздействием косметических средств;
- лекарственными препаратами;
- определенными продуктами питания.
Как правило, аллергическая сыпь на животе чаще всего чешется. Зуд в таком случае проходит после принятия антигистаминного средства.
Крапивница является одним из самых распространенных кожных проявлений аллергии. При ней появляются мелкие высыпания на коже, которые со временем объединяются в крупную папулу.
Повышенное потоотделение может стать причиной возникновения потницы – красной сыпи на животе и в паху, которая чешется. Кроме того, потница возникает при активном физическом труде, ношении синтетических материалов, при использовании жирных кремов. После устранения причины, такая сыпь через несколько часов бледнеет и полностью исчезает через несколько дней, при соблюдении правил гигиены и применении специальных средств.
Еще одной возможной причиной появления сыпи в области живота у взрослого человека может стать вторичная стадия сифилиса. При этом сыпь может выглядеть по-разному, иногда она настолько мелкая и не вызывает никаких ощущений, что человек замечает ее только на приеме у врача.
При кожных заболеваниях сыпь является главным симптомом. Например, сыпь и зуд на животе могут стать признаками дерматита или псориаза.
Инфицирование чесоточным клещом может вызвать не только появление красной сыпи на животе, но и высыпаний между пальцами рук, в сгибах локтей и коленей.
Колебания гормонального фона могут вызвать сыпь на животе у беременных женщин, которая проходит после родов.
Вирус герпеса, который находится в организме большинства людей, в период активизации может вызвать высыпания в виде пузырчатой сыпи в области живота по линии нижнего ребра.
Несмотря на то, что многие заболевания, вызывающие сыпь на животе считаются детскими, иногда они могут появиться и во взрослом возрасте при сниженном иммунитете. Корь, скарлатина, ветрянка – эти вирусные заболевания характеризуются высыпаниями не только на животе, но и на всем теле. Например, скарлатина сопровождается появлением сильного зуда и сыпи внизу живота. Через несколько дней зуд утихает, а кожа в этом месте начинает шелушиться. А при ветрянке сыпь может распространяться по всему телу. Кроме кожных проявлений, у человека ухудшается общее состояние, поднимается высокая температура. Вирусная сыпь, как правило, имеет яркую окраску и выраженную структуру.
Лечение сыпи на животе
Лечение сыпи на животе, как, впрочем, и на других частях  тела, следует начинать только после консультации с врачом-специалистом. При кожных заболеваниях лучше обратиться к врачу-дерматологу.
тела, следует начинать только после консультации с врачом-специалистом. При кожных заболеваниях лучше обратиться к врачу-дерматологу.
Лечение сыпи, как правило, начинается с устранения первопричины ее появления и сопровождается применением местных наружных средств:
Возможно применение иммуномодулирующих и противовоспалительных средств.
У вас появилась сыпь? Это может быть сигналом опасной болезни!


О чем могут говорить высыпания на коже? На какие признаки следует обратить внимание, если у вас появилась сыпь? Стоит ли относиться к сыпи серьезно и какие именно заболевания могут стать причиной появления сыпи? В каких случаях появление сыпи представляет угрозу жизни человека?
Бывает ли сыпь без причины?
Сыпь может появиться у любой возрастной группы и указывать на относительно легкие заболевания – грибковые инфекции (скажем, стригущий лишай или контактный дерматит); заболевания умеренной тяжести: аллергию, ветряную оспу, крапивницу или паразитарные инфекции кожи (например, чесотку). Сыпь может иметь место и в некоторых серьезных, даже опасных для жизни случаях: при менингите или тяжелых аллергических реакциях, которые включают анафилаксию и аллергическую пурпуру.
В зависимости от причины, сыпь бывает краткосрочной и быстро исчезает, например, после бритья или восковой депилляции. Она может также возникать внезапно, будучи вызвана воздействием аллергенов – химических веществ или растений, таких, как ядовитый плющ. Причинами более затяжной сыпи бывают, например, ветряная оспа или хроническая экзема.
А вот плохо заживающая сыпь на ногах – классический признак хронического заболевания, например недиагностированного сахарного диабета, как 2-го, так и 1-го типа.
Симптомы и диагностика
Высыпания отличаются по времени появления, характеру элементов и сопутствующим симптомам. Сыпь может возникнуть сама по себе или в сочетании с другими проявлениями основного заболевания. К другим симптомам можно отнести лихорадку, насморк, покраснение глаз, кашель, чихание и др.
Диагностику сыпи и ее причин начинают с изучения истории болезни (аллергены, инфекции и т.д). Также проводится комплексный медицинский осмотр.
Если как причину сыпи подозревают аллергию – для точности диагноза проводятся кожные тесты. Так к коже пациента приклеивают небольшие количества аллергенов, чтобы определить, какие вещества запускают аллергические реакции. С той же целью может быть сделан радиоаллергосорбентный тест (РАСТ) крови. При подозрении на пищевую аллергию, пациенту могут предложить вести журнал для записи тех продуктов, которые вызывают аллергическую реакцию, включающую сыпь.
Постановка диагноза также подразумевает ряд других тестов, для обнаружения основных и потенциальных заболеваний, таких как менингит и другие инфекции. Диагностика может включать в себя полный анализ крови, который определит наличие инфекционного процесса. При подозрении на менингит проводится спинномозговая пункция.
Сыпь – проявление опасных заболеваний
Некоторые из болезней, которые могут быть причиной сыпи, потенциально опасны или смертельны, если оставить их недиагностированными. Вот некоторые из них с описанием возможного характера высыпаний:
- Аллергические реакции – экземы
- Аллергия на пищевые продукты – крапивница
- Латексная аллергия – высыпания, зуд, отек
- Химическая аллергии – экзема
- Менингококковая инфекция – сыпь в виде пятен на коже
- Волчанка – сыпь на щеках в форме бабочки
- Сахарный диабет – сыпь
- Геморрагические лихорадки – сыпь
- Скарлатина – сыпь по всему телу
- Синдром токсического шока – сыпь, похожая на загар
- Острый лимфобластный лейкоз – петехии (точечные кровоизлияния)
- Кровотечение надпочечников у новорожденных – сыпь
- Альвеолярный эхинококкоз – аллергическая сыпь
- Аутоиммунный гепатит – сыпь
- Бактериальный эндокардит – петехии (точечные кровоизлияния)
- Калифорнийский энцефалит – сыпь
- Болезнь Крона– сыпь
- Декомпрессионная болезнь – сыпь
- ВИЧ/СПИД – стойкая сыпь на коже
- Инфекционный эндокардит – петехии (крошечные красные пятна)
- Воспалительный рак молочной железы – сыпь на груди
- Аллергия на укус насекомого – крапивница
- Лейкемия – крошечные красные пятна (петехии), идущие под кожу
- Менингококковая инфекция – сыпь
- Миелодиспластический синдром – петехии (точечные кровоизлияния)
- Миокардит – сыпь
- Первичные расстройства иммунодефицита – экземы
- Сифилис – экземы в районе гениталий или сыпь, напоминающая прожилки мрамора (в зависимости от стадии болезни)
- Т-клеточный острый лимфобластный лейкоз – петехии (точечные кровоизлияния)
- Токсемия – сыпь
- Диабет 2-го типа – сыпь
Лечение
Лечение включает в себя диагностику сыпи, лечение основного заболевания и его причин. Обычно применяют антибактериальные (юнидокс), противомикробные, противогрибковые и иммуностимулирующие препараты. Некоторые болезни могут быть легко и успешно вылечены, в то время как другие потребуют более интенсивного лечения.
Сыпь на руках и животе причины
К кому обращаться: врач-дерматолог.
Сыпь — это внезапное появление на коже и слизистых оболочках разнообразных изменений, отличающихся от нормальной кожи по цвету и внешнему виду и часто сопровождающихся покраснением и зудом.
Появление сыпи может быть местной реакцией кожи на какой-либо внешний раздражитель, или же она может являться одним из симптомов какого-либо общего заболевания человека. Существуют несколько десятков кожных, инфекционных и других болезней, при которых сыпь бывает всегда, и несколько сотен, при которых она тоже может появиться.
Существует несколько групп болезней, при которых на коже или слизистых может появляться сыпь.
· Болезни крови и сосудов.
Наиболее частая причина сыпи — инфекционные болезни (корь, краснуха, ветряная оспа, скарлатина, герпес, инфекционный мононуклеоз, инфекционная эритема и др.). Помимо сыпи, обязательно присутствуют другие признаки: контакт с инфекционным больным, острое начало, повышение температуры тела, потеря аппетита, озноб, боли (горло, голова, живот), насморк, кашель, или понос.
Сыпь, как симптом аллергии также не редкость. Аллергическую сыпь можно заподозрить при отсутствии признаков инфекции и возможном контакте с источником аллергии. Это могут быть продукты (цитрусовые, шоколад, яйца, мед и др.), лекарства, химические вещества (краска, духи, стиральный порошок и др.), животные (кошки, собаки). Таким образом сыпь может быть проявлением основных видов аллергии — пищевой, лекарственной, дыхательной (респираторной) и контактной.
При болезнях крови и сосудов сыпь может возникать по двум основным причинам.
- Уменьшение количества или нарушение функций тромбоцитов, которые участвуют в процессе свертывания крови.
- Нарушение проницаемости сосудов.
1. Пузырек около 0,5 см в диаметре, заполненный жидкостью. Высыпания с пузырьками могут быть признаком таких заболеваний, как герпес, экзема, аллергический дерматит, ветряная оспа, опоясывающий лишай.
2. Гнойничок — элемент, заполненный гнойным содержимым. Образованием гнойничков проявляются фолликулиты, фурункулез, импетиго, пиодермии, различные виды угрей.
4. Волдырь обычно возникает при аллергической реакции и проходит самостоятельно через несколько минут или часов после появления. Наблюдается при укусах насекомых, ожоге крапивой, крапивнице, токсикодермиях.
5. Пятнами характеризуется изменение цвета (покраснение или обесцвечивание) отдельных участков кожи и наблюдается при сифилитической розеоле, дерматитах, токсикодермиях, лейкодерме, витилиго, брюшном и сыпном тифе. Родинки, веснушки и загар являются пигментированными пятнами.
6. Эритема — слегка возвышающийся, резко ограниченный участок кожи ярко красного цвета. Часто возникает у лиц с повышенной чувствительностью к пищевым продуктам (клубника, земляника, яйца и т. д.), медикаментам (никотиновая кислота, антибиотики, антипирин, хинидин и т. д.), после ультрафиолетового облучения, при рожистом воспалении. В случаях инфекционных заболеваний и ревматизма встречается множественная экссудативная эритема, а также узловатая эритема.
7. Пурпура — кожные кровоизлияния различных размеров (от мелких, точечных до крупных синяков). Наблюдается при гемофилии (нарушение свертывания крови), болезни Верльгофа (нарушение длительности кровотечения), капилляротоксикозе (нарушение проницаемости капилляров), лейкозах (болезнь крови), при цинге (дефицит витамина С).
6. Узелок характеризуется изменением цвета, рельефа и консистенции кожи. Размеры составляют от 1-3 мм до 1-3 см в диаметре. Сопровождают псориаз, красный плоский лишай, бородавки, атопический дерматит, папилломы, экзему.
7. Узел отличается от узелка размерами, может достигать 10 см в диаметре, и глубоким расположением в коже. После исчезновения узла, как правило, на коже остается рубец.
· При появлении сыпи после приема каких-либо препаратов необходимо срочно обратиться к врачу-аллергологу.
· Если появление сыпи сочетается с повышением температуры и недомоганием нужна консультация врача-инфекциониста.
· Обратитесь к врачу-дерматологу, если сыпь сопровождается ощущением жжения, покалывания, кровоточивостью или образованием пузырей.
· Если внезапно возникают сильная головная боль, сонливость или появляются небольшие черные или пурпурные пятна на большой площади кожи – безотлагательно вызывайте скорую помощь.
· Если сыпь в виде кольца распространяется из одного центрального красного пятна, спустя какое-то время после укуса клеща (даже через несколько месяцев) срочно обратитесь к врачу-инфекционисту.
· Если такая же сыпь появилась еще у нескольких членов вашей семьи срочно обратитесь к врачу-инфекционисту.
· При появлении высыпаний красного цвета, с резкими очертаниями, напоминающими по форме бабочку, выступающих над поверхностью кожи, располагающихся на щеках и над переносицей необходима консультация врача-ревматолога.
В случае появления формы сыпи, представляющей значительные трудности для диагностики, будьте готовы к продолжительному обследованию у врача-дерматолога.
Домашние средства для уменьшения сыпи.
Чтобы уменьшить проявления сыпи и успокоить зуд, можно попробовать следующие способы:
· если нет признаков инфекции, можно нанести 1%-ный крем с гидрокортизоном на участки кожной сыпи; обращайтесь к врачу, если через пять или шесть дней не произойдет улучшения;
· носить гладкую одежду из натурального хлопка, чтобы избежать раздражения;
· использовать для мытья детское мыло или гель для душа;
· исключить вещества, которые раздражают кожу или могут вызвать аллергическую реакцию – украшения, духи, косметику, стиральные порошки, дезодоранты.
Сыпь на руках и животе причины
Сыпью называются множественные изменения на коже и слизистых: элементы, отличающиеся от нормальной кожи по цвету, текстуре и внешнему виду. Высыпания могут быть на животе, груди, лице, руках, ногах. Пациенты описывают высыпания как пятна, покраснения, прыщики, пупырышки, мурашки, пузырьки, волдыри, гнойнички, комариные укусы и т.п. Вид сыпи иногда может указывать на заболевание, но ставить себе диагноз по внешнему виду высыпаний нельзя, необходимо обратиться к врачу.
Как выглядит сыпь (виды сыпи)
Наиболее часто сыпь на коже образуют следующие элементы:
- пятна. Пятно – это покрасневший участок, не выступающий над уровнем окружающей его кожи. Покраснение связано с избыточным приливом крови. При надавливании на него пальцем пятно исчезает, а после прекращения давления появляется снова;
- узелки (папулы) – уплотненные участки, немного выступающие над уровнем кожи. Чаще всего папулы бывают округлыми или конической формы. Папулы могут сливаться между собой, образуя бляшки, иногда достаточно большие по площади (например, величиной с ладонь). При надавливании папула также теряет свою окраску;
- пузырьки (везикулы). Пузырёк – это элемент, как правило, округлой формы, возвышающийся над уровнем кожи и представляющий собой полость, заполненную прозрачной, мутной или кровянистой жидкостью;
- гнойнички (пустулы). Пустула – это пузырёк с гнойным содержимым. Кожа у основания пустулы также может быть затронута воспалением;
- волдыри – бесполостные элементы круглой или овальной формы, немного возвышающиеся над уровнем кожи, возникающие в результате ограниченного и остро протекающего отека.
Вышеперечисленные элементы называются первичными, поскольку возникают на чистой коже.
В процессе болезни на месте сыпи появляются и вторичные элементы:
- участки гиперпигментации или депигментации (кожа теряет свою естественную окраску, становясь либо темнее, либо обесцвечиваясь);
- шелушения (образуются чешуйки – частицы отмирающего верхнего слоя кожи);
- эрозии (поверхностное повреждение кожи, возникающее в результате вскрытия пузырька и гнойничка). В тяжелых случаях могут возникнуть язвы – нарушение целостности кожи, захватывающие все слои кожи – до подкожной жировой клетчатки;
- при расчесах – ссадины, как поверхностные, так и глубокие;
- корка (образуется в результате высыхания отделений мокнущей поверхности – например, на месте лопнувших пузырьки, гнойничков, а также язв и эрозий);
- участки лихенификации (уплотнения кожи с усилением её рисунка) и др.
Сыпь при инфекционных заболеваниях
Появление сыпи на коже типично для инфекционных заболеваний, которыми преимущественно болеют дети: ветряной оспы (ветрянки), краснухи, скарлатины, кори.
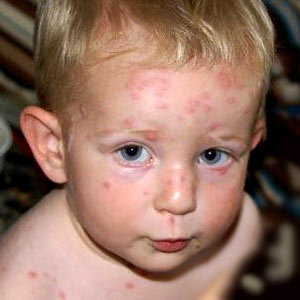
При ветряной оспе высыпания обнаруживаются по всему телу, в том числе и на волосистой части головы, на слизистых оболочках, а иногда – даже на ладонях и стопах. Элементы сыпи выглядят сначала как пятнышки розового или красного цвета округлой формы. Потом в этом месте образуются пузырьки. Через 2-3 дня пузырьки подсыхают, после них образуются корочки. Одновременно на теле могут соседствовать элементы сыпи на разных стадиях. В целом высыпания продолжаются 5-10 дней.
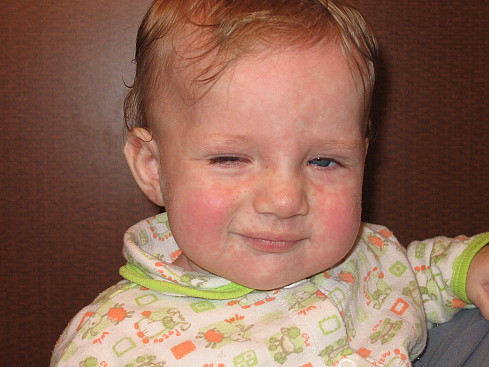
При краснухе сыпь образуют мелкие розово-красные пятна круглой или овальной формы. Обычно сыпь появляется сначала на лице, а потом распространяется по всему телу. Сыпь держится обычно от 2-х до 4-х дней (иногда до 7-ми дней), затем исчезает – без пигментации и шелушения.
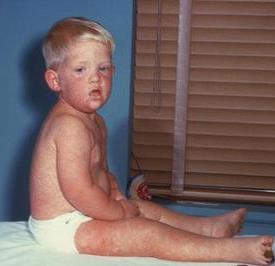
Корь характеризуется темно-красной (багровой) сыпью. В отличие от сыпи при краснухе, элементы коревой сыпи могут сливаться. Сыпь проявляется последовательно: сначала – на лице, шее и за ушами; на следующей день – на туловище, на третий день сыпь покрывает разгибательные поверхности рук и ног, включая пальцы. Кожа, пораженная сыпью, становится шероховатой. С четвертого дня после появления сыпь начинает угасать в том же порядке, что и возникала. На месте сыпи ещё в течение полутора недель остаются бурые шелушащиеся пятна.
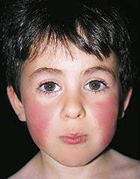
Сыпь при скарлатине проявляется как многочисленные очень мелкие красные точки, выделяющиеся на фоне покраснения кожи. Сыпь покрывает всё тело, однако наиболее интенсивна в местах естественных складок кожи, внизу живота и по бокам туловища. Характерной особенностью скарлатины является нормальный цвет кожи и отсутствие высыпаний в так называемом носогубном треугольнике (области, образуемой основанием переносицы и уголками рта). Сыпь угасает через 3-7 дней, не оставляя после себя пигментации. После исчезновения сыпи, кожа начинает шелушиться, а на ладонях и стопах сходит пластами.
Также сыпь на теле наблюдается при герпесе, энтеровирусной инфекции, сифилисе, туберкулезе и некоторых других инфекционных заболеваниях.
В случае если сыпь вызвана инфекционным заболеванием, высыпаниям на коже обычно сопутствуют другие симптомы, прежде всего, повышение температуры и интоксикация. Однако не следует пытаться поставить диагноз самостоятельно, в том числе и по виду сыпи. В настоящее время заболевания довольно часто протекают в атипичных («смазанных») формах, многие симптомы могут отсутствовать, проявления сыпи могут быть выражены слабо. Однако само появление сыпи на фоне других симптомов указывает на серьёзность заболевания.
Наиболее тревожно появление геморрагической сыпи. Подобные высыпания обусловлены разрывом поверхностных капилляров и представляют собой точечные кровоизлияния. При надавливании элементы геморрагической сыпи не исчезают и даже не бледнеют. Такая сыпь может свидетельствовать о менингококковой инфекции (менингококковом сепсисе – заражении крови). Это заболевание смертельно опасно, а развивается стремительно. Его начальные симптомы похожи на грипп (высокая температура, рвота). Если на этом фоне обнаруживается сыпь, следует незамедлительно вызвать скорую помощь.
Сыпь на коже при аллергических заболеваниях
Сыпь является распространённой аллергической реакцией. Аллергическую природу имеет сыпь в виде красных припухлых пятен на животе груди, конечностях, реже – на лице, быстро возникающих, меняющих форму и расположение, и сопровождающихся сильным зудом. Это заболевание называется крапивницей. Контактный дерматит проявляется в виде сыпи в тех местах, где кожа контактировала с веществом-аллергеном. Пищевая аллергия и аллергия на лекарственные препараты (антибиотики, препараты сульфаниламидной группы, гормональные препараты, витамины и др.) также может проявляться в виде сыпи на коже.
Сыпь при кожных заболеваниях
Сыпь на теле также может быть проявлением таких кожных заболеваний, как:
- акне (угревая сыпь) – проявляется в виде папул и гнойничков на коже лба, щек, носа и подбородка;
- псориаз;
- грибковые заболевания;
- чесотка (вызывается микроскопическими паразитами).
Покраснение кожи вызывается также потницей (для грудных детей – типичная реакция на перегревание), укусами насекомых и т.д.
Куда обращаться с сыпью
Пытаясь самостоятельно определить природу сыпи, легко ошибиться. Поэтому в случае высыпаний на коже необходимо обратиться за консультацией к врачу-дерматологу или врачу общей практики (педиатру, семейному врачу или терапевту).
Если есть достаточные основания предполагать аллергическое происхождение сыпи, следует показаться аллергологу-иммунологу. Самостоятельно принимая антигистаминные препараты, можно добиться исчезновения высыпаний на коже, но стоит помнить, что в этом случае причина аллергии остаётся неустановленной, комплексного лечения не проводится, а значит, скорее всего, в дальнейшем следует ожидать более острых аллергических реакций.
Обратившись в «Семейный доктор», Вы получите квалифицированную помощь опытных дерматологов, аллергологов-иммунологов, и педиатров которые установят причину сыпи и назначат эффективный курс лечения.
Сыпь у ребенка: фото с пояснениями

Как разобраться, что за сыпь у ребенка? Ниже вы найдете фото с пояснениями по основным кожным заболеваниям у детей.
Вас не раз заставали врасплох детские высыпания под подгузниками? Или красные точки на ладошках малыша? Теперь у вас не будут возникать вопросы, что именно за сыпь у вашего ребенка.

Ветрянка
Ветрянка начинается с маленьких, красных, зудящих бугорков. Они быстро переходят в форму небольших, наполненных розовых волдырей, которые со временем превращаются в коричневые сухие корочки. Сыпь чаще всего начинается с кожи головы, лица и груди, и после распространяется по всему телу. Когда болезнь прогрессирует, высыпание возобновляется с новой силой, обычно достигая количества от 250 до 500 волдырей, хотя бывает, что их намного меньше, особенно, если ребенок был привит. Также у ребенка может быть небольшой жар. Ветрянка редко встречается у детей до года.

Простуда на губах
Сыпь у ребенка выглядит как маленькие наполненные жидкостью волдыри на губе или около нее. Ранка может становиться больше, прорывать и обсыхать. Волдыри могут появляться по одному или в сосредоточении. Простуда на гудах редко встречается у детей младше 2-х лет.
На фото показана сыпь на губах взрослого человека, но у детей симптомы идентичные.

Себорейный дерматит
Эта сыпь у детей характеризуется облупленной, сухой кожей головы, с наличием желтоватых корочек. Также может возникать вокруг ушей, бровей, подмышек и в шейных складках. Иногда вызывает потерю волос. Эта болезнь распространена среди новорожденных и проходит в течение первого года жизни ребенка.

Опрелость
Сыпь у детей характеризуется красноватой, припухлой кожей в области подгузников. Сыпь может иметь плоский или бугроватый характер. При смене подгузника вызывает дискомфорт. Наиболее распространена среди детей до года.

Грибковый пеленочный дерматит
Красные бугорки в области подгузников, не исключено, что с наличием гнойников. Больше всего сыпь у детей проявляется в складках кожи, а также с небольшими одиночными высыпаниями вне сосредоточения основной сыпи. Не проходит за несколько дней и не поддается лечению обычным кремом от опрелостей для малышей. Чаще всего встречается у детей, принимавших антибиотики.

Экзема
Сыпь у детей, характеризующаяся зудом, обычно возникает в локтевых и коленных сгибах, а также на щеках, подбородке, волосистой части головы, груди и спине. Начинается с появлением чешуйчатого уплотнения кожи красноватого оттенка или же с появлением красных высыпаний, которые бывает как влажными, так и сухими. Наиболее часто встречается экзема у детей, предрасположенных к аллергиям или астме. Обычно появляется в годовалом возрасте и проходит до 2-х лет, но есть случаи, когда экзема преследует человека и во взрослой жизни.


Токсическая эритема
Сыпь характеризуетсямаленькими желтыми или белыми высыпаниями на покрасневшем участке кожи. Может появляться в любом месте на теле ребенка. Сыпь сама по себе исчзает за две недели, часто встречается у новорожденных, обычно на 2-й- 5-й день их жизни.

Инфекционная эритема (Пятая болезнь)
На начальной стадии появляется жар, ломота и симптомы простуды, а в последующие дни появляются яркие розовые пятна на щеках и красная зудящая сыпь на груди и стопах.
Чаще всего такая сыпь встречается у дошкольников и первоклассников.

Фолликулит
Вокруг волосяных фолликул возникают прыщи или пустулы, покрытые коркой. Они, как правило, расположены на шее, в подмышечной или паховой области. Редко встречаются у детей до 2-х лет.

Высыпания на руках, ступнях и около рта
Характеризуются жаром, отсутствием аппетита, больным горлом, а также болезненными ранами-волдырями во рту. Сыпь может возникнуть на ступнях, ладошках и иногда на ягодицах. Вначале, высыпание имеет вид небольших плоских красных точек, которые могут превратиться в бугорки или волдыри. Случается в любом возрасте, н наиболее распространено среди дошкольников.

Крапивница
Приподнятые, красные участки кожи, характеризующиеся зудом, могут появляться и исчезать сами по себе. Обычно проявляются от нескольких часов до нескольких дней, но бывают случаи, когда затягиваются до недель или месяцев. Могут появиться в любом возрасте.

Импетиго
Маленькие красные бугорки, которые могут чесаться. Часто появляются около носа и рта, но могут распространиться на другие участки тела. Со временем бугорки становятся гнойниками, которые могут нарывать и покрываться мягкой желто-коричневой коркой. Как результат, у ребенка может подняться температура и напухнуть лимфатические узлы на шее. Наиболее часто импетиго встречается у детей от 2-х до 6-ти лет.

Желтуха
Сыпь у детей характеризуется желтым оттенком кожи. У темнокожих детей желтуху можно определить по белкам глаз, по ладошкам или ступням. Наиболее часто встречается у детей на первой и второй неделе жизни, а также у недоношенных детей.

Корь
Эта болезнь начинается с лихорадки, насморка, красным слезящихся глаз и кашля. Спустя несколько дней на внутренней стороне щек появляются маленькие красные точки с белым основанием, а затем сыпь появляется на лице, переходит на грудь и спину, руки и ноги со ступнями. На начальной стадии сыпь имеет плоский красный характер, постепенно становясь бугроватой и зудящей. Так продолжается приблизительно 5 дней, а потом высыпание принимает коричневый оттенок, кожа подсыхает и начинает шелушиться. Наиболее распространены среди не привитых от кори детей.

Миля
Миля — это маленькие белые или желтые бугорки-шарики на носу, подбородке и щеках. Часто встречается у новорожденных. Симптомы проходят сами по себе в течение нескольких недель.

Контагиозный моллюск
Высыпания имеют полушаровидную форму. По цвету совпадают с нормальной окраской кожи или слегка розовее, имея розовато-оранжевый оттенок с перламутровой верхушкой. В середине полусферы имеется вдавление, чем-то напоминающее человеческий пупок.
Несвойственно детям до года.

Папулезная крапивница
Это маленькие приподнятые высыпания на коже, которые со временем обретают плотность и становятся красновато-коричневого оттенка. Они возникают на месте старых укусов насекомых и обычно сопровождаются сильным зудом. Могут появляться в любом возрасте.

Ядовитый плющ или сумах
Вначале появляются небольшие участки или звеньев опухших и зудящих красных пятен на коже. Проявление наступает после 12–48 часов с момента контакта с ядовитым растением, но бывают случаи появления сыпи и в течение недели после контакта. Со временем сыпь переходит в волдырь и покрывается коркой. Сумах нехарактерен для детей до года.

Краснуха
Как правила первым симптомом является резкое повышение температуры (39.4), которая не спадает первые 3–5 дней. Затем появляется розовая сыпь на торсе и шее, позже распространяющаяся на руки, ноги и лицо. Ребенок может нервничать, рвать или проявлять симптомы поноса. Чаще всего возникает в возрасте от 6-ти месяцев до 3-х лет.

Стригущий лишай
Сыпь в виде одного или нескольких красных колец, размером от копейки номиналом от 10 и до 25 копеек. Кольца, как правило, сухие и чешуйчатые по краям и гладкие в центре, со временем могут разрастаться. Также может проявляться в виде перхоти или небольших проплешин на коже головы. Наиболее часто встречается у детей 2-х лет и старше.

Коревая краснуха
Ярко-розовая сыпь, которая проявляется сначала на лице, а потом переходит на все тело и длится 2–3 дня. При этом у ребенка может быть жар, увеличившиеся лимфатические узлы за ушами, заложенный нос или насморк, головная боль и боль в горле. Вакцинация уменьшает риск заражения коревой краснухой.

Чесотка
Красные высыпания, которые сопровождаются сильным зудом, как правило, возникают между пальцами, вокруг запястья, в области подмышек и под подгузником, вокруг локтей. Может также появиться на коленной чашечке, ладонях, подошвах, волосистой части головы или лица. Сыпь может провоцировать появление белых или красных следов-сеточек , а также возникновение небольших волдырей на участках кожи около высыпаний. Наиболее интенсивно зуд проявляется после принятия горячей ванны или в ночное время, не давая ребенку спать. Может возникать в любом возрасте.

Скарлатина
Сыпь начинается в виде сотен крошечных красных точек на подмышечных впадинах, шее, груди и паху и быстро распространяется по всему телу. На ощупь сыпь напоминает наждачную бумагу, и может вызывать зуд. Также, может сопровождаться температурой и покраснением горла. На начальной стадии инфекции, язык может иметь белый или желтоватый налет, которое позже станет красным. Шероховатости на языке увеличиваются и производят впечатление сыпи. Такое состояние обычно называют клубничный язык. Миндалины ребенка могут опухнуть и покраснеть. По мере исчезновения сыпи, наступает шелушение кожи, особенно в области паха и на руках. Скарлатина редко встречается у детей до 2-х лет.

Бородавки
Небольшие бугорки, похожие на зернышки, появляются по одному или группами, как правило, на руках, но могут переходить на все тело. Бородавки обычно имеют оттенок близкий к оттенку кожи, но могут быть немного светлее или темнее, с черной точкой посередине. Маленькие плоские бородавки могут появляться по всему телу, но у детей чаще всего появляются на лице.
Существуют также подошвенные бородавки.
Такие дефекты исчезают сами по себе, но этот процесс может занять от нескольких месяцев до нескольких лет. Бородавки не свойственны детям до 2-х лет.

