Профилактика кожных заболеваний чесотка
Профилактика, диагностика и лечение чесотки
Чесотка — заразное заболевание, вызываемое чесоточным клещом. Является самым распространенным паразитарным заболеванием кожи. Однако оно не всегда правильно диагностируется. Поэтому нередки случаи, когда больные длительное время безуспешно лечатся от других кожных заболеваний со схожими симптомами.
Эпидемиология
Заражение происходит при соприкосновении с кожей больного человека. На одежде и постельном белье клещи способны прожить более двух суток, поэтому возможен и контактно-бытовой путь заражения.
В подавляющем большинстве случаев возбудитель чесотки вносится в семью одним из ее членов, реже — родственником или знакомым, не живущим в семье. Более половины первоисточников заражения составляет возрастная группа от 17 до 35 лет, по семейному положению — дети разного возраста и мужья.
Непрямой путь заражения (через предметы обихода, постельные принадлежности и т. п.) в семье встречается редко. Интересно, что заболеваемость в семье зависит от возраста детей — чем они младше, тем она выше.
Заражение чесоткой в банях, поездах, гостиницах редки и реализуются непрямым путем при последовательном контакте потока людей с предметами (постельные принадлежности, предметы туалета), на которых может некоторое время сохраняться возбудитель.
Общая морфология клещей
Клиническую картину заболевания определяют самки, т. к. самцы, оплодотворив их, вскоре погибают. Размеры самки около 0,3 мм в длину и 0,25 мм в ширину. С помощью коготков, находящихся на концах ее передних ног, оплодотворенная самка проникают в кожу и проделывают в ней ходы.
Самки живут четыре-шесть недель, по ночам роют ходы, а днем откладывают яйца. В ходах они прогрызают «вентиляционные шахты» для доступа воздуха к отложенным яйцам и последующего выхода личинок. Каждая самка проделывает в эпидермисе только один ход, длина которого может достигать 10 см.
Основные симптомы чесотки
Больные жалуются на сильный распространенный зуд, как правило, страдает все тело, за исключением головы и шеи. Зуд обычно усиливается вечером или ночью и не дает спать.
При первичной инфекции зуд появляется через несколько недель (21 сутки), при повторном заражении — в течение суток.
Высыпания обусловлены жизнедеятельностью клещей, аллергическими реакциями, постоянными расчесами и растираниями, вторичными бактериальными инфекциями. Однако у некоторых больных сыпи может не быть.
Локализация ходов: участки кожи, на которых почти нет волосяных фолликулов, а роговой слой эпидермиса тонкий и мягкий — межпальцевые промежутки кистей, запястья, локтевые ямки, стопы, наружные половые органы, ягодицы, подмышечные впадины и другие. У грудных детей могут быть поражены голова и шея.
В случае подозрения на чесотку, врачи рекомендуют не заниматься самолечением, а обратиться к дерматологу. В настоящее время разработаны эффективные препараты для борьбы с этим заболеванием.
Профилактика
Клещ может проникнуть в кожу примерно за 20—25 минут контакта. Особенно велика вероятность заражения в ночные часы, так как клещ активен именно в это время.
Для профилактики заболевания следует быть разборчивым в выборе половых партнеров, так как клещ передается от одного человека другому через контакт «кожа к коже», поэтому презерватив от заражения не предохраняет.
Во внешней среде клещ быстро погибает (при 21 градусе Цельсия и влажности 40-80% паразит гибнет через 24—36 часов), и чем теплее и суше — тем быстрее. Активность клещ утрачивает еще раньше. Однако он не восприимчив к воде или мылу, поэтому чесотка не связана с низким уровнем гигиены. При ежедневном приеме водных процедур количество клещей и вероятность заражения не снижаются. Впрочем, это не повод отказаться от гигиенических процедур.
Нужно с осторожностью относиться к постельным принадлежностям и другим вещам общественного пользования (белье в поездах и т. п.), и по возможности использовать индивидуальные.
Если же человек контактировал с больным чесоткой, ему необходимо провести однократную профилактическую обработку кожи противоклещевыми препаратами.
Чесотка — причины, симптомы, лечение и профилактика заболевания
Болезнь чесотка возникает в результате заражения клещами – возбудителями, которые распространяются по всему телу. Обычно заболевание сопровождается острым зудом, усиливающимся ночью. Как такового временного промежутка чесотка не имеет; она определяется возрастом клещей. Так, при взрослых особях чесотка у людей начинается спустя 3-4 часа, в противном случае инкубационный период может достигать до двух недель.
О болезни
Как передаётся чесотка? Данная болезнь является заразной и может переходить от человека к человеку путём соприкосновения отдельных частей тела, чаще всего через рукопожатия, и прочих контактов (поручни в общественных местах, лестничные перила), в которых задействованы руки. Поэтому в первую очередь появляется чесотка на руках. Также имеется риск заражения людей такой болезнью при половом контакте. Иногда чесоточный клещ находится на теле домашних животных, что тоже не исключает риск возникновения заболевания людей.
После возвращения домой с улицы в первую очередь следует тщательно вымыть руки и умыться.
Проявления чесотки
Как выглядит чесотка? В силу того, что подобное заболевание у людей можно часто спутать с другими кожными болезнями, необходимо как можно раньше выявить первые признаки чесотки:
- усиливающийся кожный зуд в ночное время суток;
- наличие на коже ходов (имеют серый цвет), которые делают чесоточные клещи;
- проявление папул и пузырьков, покрытых сухой корочкой;
- большое скопление аллергической сыпи на животе, между пальцами, на локтевых сгибах, внешней части бёдер, ягодицах, у женщин – на груди, у мужчин – на половых органах.
Для быстрой диагностики чесотки у взрослых в медицине принято различать эпонимические признаки болезни:
- признаки Арди;
- симптомы чесотки по Горчакову;
- признаки Михаэлиса;
- симптомы чесотки по Сезари.
При болезни чесотка, симптомы которой не имеют ярко выраженного характера, следует немедленно обратиться к врачу-дерматологу для выяснения точного диагноза. Болезнь чесотка является заразной, поэтому больному следует ограничить общение со здоровыми людьми.
Осложнение течения болезни
Расчёсанные ранки являются очагом заражения бактерий, которые могут привести к пиодермии. Она в свою очередь несёт плачевные последствия в виде проявления фурункулов и абсцессов. Также чесотка у взрослых может развиваться в осложнённой форме и характеризоваться наличием экземных бактерий или аллергических дерматитов, которые возникают у 50% больных.
При интенсивном развитии болезни не исключается риск и других осложнений:
- рожистое воспаление;
- пиогенная пневмония;
- регионарный лимфаденит;
- импетиго и прочее.
Норвежская чесотка
Норвежская чесотка – это акариаз, который образуется от осложнённой формы обычной чесотки. Такая болезнь характеризуется тяжёлым течением, которое сопровождается серыми слоистыми наростами на теле, заполненными клещами.
Норвежская чесотка является одним из самых продолжительных заболеваний, длящихся до 40 лет. На начальной стадии такого рода чесотки симптомы проявляются в виде опухолей пальцев рук, полным отсутствием зуда, а также имеется риск развития эритродермии.
Тело больного полностью покрыто сухими корками; при их счёсывании или специальном удалении появляются кровоточащие ранки, сопровождающиеся болью и пощипыванием.
Норвежская чесотка также поражает голову, лицо, шею и волосяные покровы человека. Количество клещей-возбудителей исчисляется миллионами: на 1 см² приходится около 200 особей.
Как правило, норвежская чесотка проявляется у людей, страдающих иммунодефицитом, ВИЧ-инфицированных, носителей СПИДа, у лиц с синдромом Дауна. При несвоевременном лечении чесотки у взрослых могут возникнуть необратимые последствия вплоть до летального исхода.
Лечение
Как лечить чесотку? Чесотка у человека – достаточно распространённое заболевание, которое поддаётся лечению при использовании специальных препаратов. Все они отличаются по стоимости и продолжительности терапии. Зачастую возможно лечение чесотки в домашних условиях, но только после предварительной консультации лечащего врача.
- Препарат бензилбензоат – выпускается в виде мази и эмульсии. Он является один из самых распространённых лекарств от чесотки; лечение в этом случае занимает до четырёх дней.
- Перметрин – выпускается в виде гелей, мазей, спреев и лосьонов. Стоимость препарата немного выше, чем бензилбензоата, однако, за два дня терапии можно полностью избавиться от болезни.
- Спрегаль – один из самых дорогих препаратов, выпускаемых во Франции. Данный аэрозоль очень прост и удобен в применении: не оставляет следов на одежде и практически не имеет запаха. Чаще всего дерматологи рекомендуют проводить двукратную обработку препаратом с интервалом в 3 дня.
Народные средства лечения
Существует множество народных рецептов и методов, которые активно борются с болезнью. Однако потребуется немного больше времени, так как быстро вылечить чесотку можно только специальными лекарственными препаратами.
В любом случае при заболевании следует обратиться к дерматологу, так как вылечить чесотку быстро и эффективно можно лишь по рекомендации специалиста.
Важно: при болезни чесотка, лечение должно проводиться строго по рекомендациям и советам врача. Любой препарат перед применением необходимо проверить на наличие аллергической реакции.
Чесотка при беременности
Чесотка у беременных женщин возникает относительно нечасто. Если будущая мама обратилась к врачу при первых симптомах заболевания и вовремя пролечилась, то опасность для плода исключается. Единственным минусом является то, что чесотка при беременности доставляет огромный дискомфорт, не даёт женщине отдохнуть и расслабиться перед родами.
В противном случае, когда болезнь чесотка перерастает в запущенную форму с появлением гнойных инфекций, имеется риск патологического развития плода; на ранних сроках может произойти выкидыш.
Симптомы
Чесотка при беременности имеет такие же признаки, как и при обычном состоянии женщины:
- зуд, проявляющийся в большей степени ночью;
- появление водянистых пузырьков;
- наличие ходовых каналов клеща.
Чесотка у беременных должна излечиваться до родов во избежание заражения малыша. В случае если родовой процесс уже наступил, то ребёнка следует сразу же обследовать и выявить точный диагноз. При ошибочной диагностике у младенца могут начаться осложнения, которые сопровождаются длительным лечением и реабилитационным периодом.
Чесотка у беременных женщин лечится специальными мазями, гелями и аэрозолями, назначенными врачами.
Профилактика
Профилактика чесотки необходима, если с больным в одном помещении находятся здоровые люди. Она заключается в постоянной смене постельного белья, на котором спит заражённый человек (бельё следует прокипятить в растворе соды); частая смена одежды и постоянная влажная уборка всех комнат. Как правило, при болезни чесотка профилактика должна проводиться несколько раз в день.
Следует протирать влажной тряпкой все поверхности, а затем обработать мебель 1%-м содовым раствором.
Профилактика чесотки также заключается в полном обследовании всех членов семьи. При необходимости им следует пройти лечение.
Стоить помнить, что частое медицинское обследование взрослых и детей, а также постоянное соблюдение личной гигиены может существенно сократить риск развития такого рода болезни.
Чесотка. Знать, чтобы не бояться
 Несмотря на успехи в диагностике и терапии чесотки, проблема заболеваемости этим дерматозом сохраняет актуальность. Согласно официальным статистическим данным, в России заболеваемость чесоткой в последние годы составляет около 100 случаев на 100000 населения. Однако этот показатель фактически значительно больше, так как не все случаи регистрируются, достаточно высокий процент самолечения заболевания.
Несмотря на успехи в диагностике и терапии чесотки, проблема заболеваемости этим дерматозом сохраняет актуальность. Согласно официальным статистическим данным, в России заболеваемость чесоткой в последние годы составляет около 100 случаев на 100000 населения. Однако этот показатель фактически значительно больше, так как не все случаи регистрируются, достаточно высокий процент самолечения заболевания.
Причинами высокого уровня заболеваемости чесоткой в настоящее время являются социальные (бедность, несоблюдение надлежащих мер санитарии и гигиены, ранняя половая жизнь, миграция, рост числа путешествий), медицинские (контагиозность инкубационного периода, атипичная форма чесотки) и главным образом, иммунологические (уменьшение иммунных реакций у людей по отношению к чесоточным клещам (Sarcoptes scabiei hominis).
Первые описания чесотки выполнены более 2500 лет назад. Чесотка описана в Ветхом Завете и в трудах Аристотеля. В древней Греции чесотку относили к группе кожных заболеваний объединенных термином «псора». В древнем Риме чесотку называли «скабиес», это название сохранилось до наших дней. В средневековых трактатах выдвигались предположения о паразитарной природе чесотки. Достоверные доказательства роли чесоточных клещей в развитии заболевания появляются только после создания оптического микроскопа. В 1687 г. итальянский врач Джован Козимо Бономо и аптекарь Дьячинто Честони впервые описали связь между чесоточными клещами и типичными кожными симптомами, развивающимися вслед за заражением. Именно они впервые установили, что болезнь может быть вызвана микроскопическим организмом. Полное и достоверное описание этиологии и патогенеза дал в 1844 г. немецкий дерматолог Фердинанд Гебра. Это руководство было в 1876 году переведено на русский язык А. Г. Полотебневым.
Чесотка заболевание, вызываемое клещом (Sarcoptes scabiei), способным паразитировать в коже человека. Чесоточный клещ распространен повсеместно, и в мире ежегодно регистрируется не менее 300 млн. больных.
Заражение происходит от больных чесоткой, а также при контакте с одеждой и постельным бельем, на которых находятся клещи.
После оплодотворения самки самец погибает, а самки в коже человека пробуравливают ходы, в которых откладывают до 50 яиц. Развитие клещей от яйца до половозрелых паразитов происходит в течение 4 недель. Взрослые особи живут до 2 месяцев и питаются тканями хозяина, т.е. кожей. При этом поражаются участки нежной кожи. На человеке могут также паразитировать зерновые клещи, а также клещи лошадей, свиней, собак, овец, коз, кошек, птиц. Клещи животных на коже людей длительно не паразитируют.
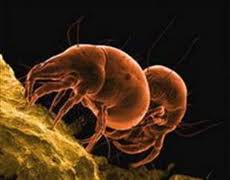
Клиническая картина
Скрытый период от момента попадания клеща на кожу и до клинических симптомов болезни может быть от 7-10 дней до 4-6 недель. Его продолжительность зависит от массивности первичного заражения.
Ведущим клиническим симптомом чесотки является зуд кожных покровов, особенно по ночам, когда больной согревается. Самка чесоточного клеща проделывает ходы в коже в виде продольных или извилистых серовато-белых линий с двумя черными точками в месте входа и выхода чесоточного клеща. Длина хода 3-10 мм, и поэтому заметно их попарное расположение. На месте входа чесоточного клеща может быть узелок, пузырек или красноватая корочка. При расчесах занесении вторичной инфекции появляются гнойничковые высыпания. Излюбленная локализация поражений кожи при чесотке: живот, боковые поверхности тела, кожа между пальцами рук, боковые поверхности пальцев.
У маленьких детей процесс нередко захватывает ладони, подошвы, волосистую часть головы, лицо и шею, где можно обнаружить чесоточные ходы.
При расчесах ходы вскрываются ногтями и клещи разносятся по всему телу.
Заболевание без лечения может продолжаться в течение нескольких лет. Могут быть и стертые формы болезни, когда слабо выражен зуд и небольшое количество элементов сыпи в нетипичных местах.
Диагностика
Наличие сильного кожного зуда в типичных местах с характерными высыпаниями является основанием для подозрения на чесотку. Окончательный диагноз поставит врач-дерматолог после специального обследования. Это необходимо делать в связи с тем, что под маской чесотки могут протекать и другие кожные заболевания: нейродермит, экзема, почесуха, крапивница, аллергические высыпания, токсикодермия и др.
Профилактика
Необходимо выделять личную и общественную профилактику инвазии. Личная предусматривает соблюдение гигиенических правил при общении с животными и больными людьми, а также соблюдение личной гигиены при посещении общественных мест. Больных изолируют и не допускают в детский коллектив до полного излечения от чесотки. Необходимо осматривать на чесотку и других членов семьи.
Общественная профилактика заключается в своевременном выявлении и эффективном лечении больных, противоэпидемических мероприятиях в банях, общежитиях, детских садах, а также санитарно-просветительная работа. Белье больных нужно кипятить, а одежду и постельные принадлежности обрабатываются в дезинфекционных камерах.
Для оказания квалифицированной медицинской помощи пациентам с высыпаниями на коже можно обратиться в СПб ГБУЗ КВД №11в отделения по адресам:
Профилактика кожных заболеваний чесотка
Свое выступление мне хотелось бы начать со слов «не могу молчать». Дело в том, что Вы –не первые мои слушатели. А реакции на мои слова были самые неожиданные, от смеха … до угроз. Самым разумным, на мой взгляд, было слово Халемина Я.С., директора Свердловского НИКВИ. Он сказал: «будь это на Западе, идеи, идущие с низов, из самой гущи практики, там хватают, начинают, по ним работать и …достигают результатов, на которые мы потом равняемся. Над нами же, резонно добавил он, лежит план научных исследований…».
Оригинальной была реакция моего учителя, профессора зав. кафедрой дерматологии и венерологии Пермского медицинского института Дацковского Б.М. Он недвусмысленно дал понять, что мне предпочтительнее было бы обратиться к психиатру. Его можно было понять. Ведь идея и впрямь, сумасшедшая. Но еще Нильс Бор сказал, что идея, если она гениальная, должна обладать некоей сумасшедшинкой.
Возникла идея в 1986 г., когда я познакомилась со статьей группы московских ученых Федоровской Р.Ф., Соколовой Т.В., Морозовой Л.Н. под названием «Некоторые особенности современного течения чесотки», напечатанной в сборнике «Патогенез и терапия кожных и венерических заболеваний», Минск.1984 г. Высыпания, наблюдаемые при чесотке они разделили на 3 группы: 1) чесоточные ходы (ЧХ) 2) элементы, приуроченные к нахождению на коже неполовозрелых стадий чесоточного клеща 3) аллергические высыпания.
Что касается чесоточных ходов, то авторы описали их более 1,5 десятков разновидностей. Кто из тех, что не ознакомился с монографией « Чесотка», знает об этом? Хотелось бы подробнее остановиться на этом кардинальном для диагностики чесотки симптоме. В I-ю группу вошли исходный тип хода и варианты, появление которых связано со способностью кожи на данном участке и организме в целом реагировать возникновением тех или иных первичных морфологических элементов (везикулы, папулы, пузыри), на внедрение самки клеща и ее жизнедеятельность в процессе прокладывания хода. Содержимое таких ходов представлено полным набором паразитарных элементов (самка, яйца с эмбрионами, личинки, опустевшие яйцевые оболочки, экскременты самки ). II-ю группу, составили ходы, образующиеся из клинических разновидностей ходов I-ой группы в процессе естественного регресса самих ходов и превращения приуроченных к ним первичных морфологических элементов во вторичные. III-я группа ходов обусловлена присоединением вторичной инфекции к экссудату полостных элементов первой группы. Исходным является типичный, развитой ЧХ, не осложненный какими-либо морфологическими элементами. Встречается примерно в 64 % случаев ( на кистях, запястьях, стопах–наиболее часто ). II-ой вариант хода–цепочка везикул (42.6 %). Наиболее частая локализация та же: кисти, стопы, запястья. III-й вид хода–исходный вид хода с везикулой, чаше располагается на конечностях (имеется в виду, кроме кистей, стоп и запястий ), туловище, половых органах мужчин и грудных железах женщин. IV-й вид хода–в покрышке пузыря. Локализация–типичная для исходного. V-я в покрышке везикулы–кисти, стопы. VI-й вид хода–в лентикулярной папуле, 41.6 % – туловище, на половых органах мужчин и молочных железах женщин. VII-й вид хода–в виде трещины – 41 % ( кисти, запястья ). VIII-й вид хода–точечные серозные корочки–17,9 % или линейная серозная корочка. IX-й вид хода. X-й вид хода в виде ракетки – 33,7 %—конечности, нередко ладони. XI вид хода–исходный тип хода с корочкой. XII-й – в виде веретена, XIII-й тип хода в виде цепочки пустул, XIV-й – исходный тип хода с пустулой, XV-й вид хода в покрышке пустулы. Ходы довольно часто локализуются на локтях – 15,8 %, там же можно наблюдать симптом Арди – 7.3 %, ход протекает в покрышке пустул, при подсыхании, которых образуются гнойные корки.
Основными клиническими симптомами чесотки являются зуд, усиливающийся в вечернее время, наличие чесоточных ходов, полиморфизм высыпаний, характерная локализация клинических проявлений. Но, скажите, кто-то предполагал о таком разнообразии чесоточных ходов? Я – нет.
Морфологические элементы вне ходов, обусловленные неполовозрелыми формами клеща. Первичные: папулы фолликулярные, везикулы (на кистях, в основном );волдыри; вторичные–точечные кровянистые корочки, эрозии, линейные расчесы. В числе типичных локализаций высыпаний в области кистей, запястий, стоп, локтевых суставов—передняя и задне-подмышечная складки, область ахиллова сухожилия, ладони и подошвы у младенцев . Типичным для чесотки элементом является симптом Горчакова–наличие точечных и кровянистых корочек на локтях и их окружности. По мере увеличения продолжительности заболевания, число больных, у которых удается его выявить, возрастает до 72,4 %. Клиническими особенностями данного симптома являются значительное преобладание единичных корок –7 8,2 % над множественными – и более частая их локализация в окружности только одного локтя. Высыпания в виде импетигинозных элементов, пузырьков, корочек, располагающихся в области межъягодичной складки -основание, получили название симптом треугольника или ромб Михаэлиса. Иногда здесь можно обнаружить эктимы, разрешающиеся рубцовой атрофией. После специфического лечения на данных участках остаются пигментные пятна, свидетельстельствующие о перенесенной чесотке. Это данные уже из монографии « Чесотка» Т.В. Соколова, Р.Ф. Федоровская, А.Б. Ланге.
Третий вид высыпаний – аллергические. И это было откровением для меня. Аллергическая природа высыпаний при чесотке в настоящее время доказана. Даль (1983 г.) различает 4 типа иммунологических реакций при чесотке, обусловливающих развитие клинической картины.
Реакции I-го типа – островоспалительные–возникают на местах внедрения клеща и обусловлены воздействием антигена с иммуноглобулином Е на тканевых базофилах. Клинически эти реакции проявляются уртикарными высыпаниями. Реакции II-го типа–типичные цитотоксические, генерируемые комбинацией иммуноглобулин G и иммуноглобулин М с антигеном, которые часто бывают, опосредованы через систему комплемента и фагоцитоз.
Реакции III-го типа являются следствием клеточного иммунитета.
Увеличение содержание иммуноглобулина Е в сыворотке крови у больных отмечено многими авторами. Установлена корреляция между уровнем иммуноглобулина Е и степенью выраженности патологического процесса. (Отметим в скобках, что наиболее высокое содержание иммуноглобулина Е – у больных атопическим дерматозом). Вторичные поражения при чесотке можно рассматривать и как результат воздействия циркулирующих иммунных комплексов.
У больных чесоткой отмечена повышенная встречаемость HLA–HLA–11. Данные о роли клеточного иммунитета в патогенезе чесотки останутся только предположением до тех, пока не будет получен очищенный клещевой антиген.
«…Осложнения нередко маскируют истинную клиническую картину чесотки, приводя зачастую к диагностическим ошибкам…». Суть идеи в том, что для большинства кожных заболеваний первоосновой является чесотка.
Вспоминается девочка К. Надя, 3-х лет с диагнозом детская экзема, чесоточный ход у нее на пупке обнаружила перевязочная медсестра нашего кожного отделения Катюхина Т. Н.. Помню тот неожиданный успех от назначенного противочесоточного лечения. Это было в 1985 г.
В последующие годы было множество других «открытий» такого рода, особенно их стало много после той статьи, о которой я уже говорила в начале. Так начала складываться эта « копилка». В ней сейчас практически все кожные болезни, которые мне довелось видеть: экзема, нейродермит (атопический дерматит с начальными проявлениями, называемыми экссудативный диатез, аллергический дерматит, токсикодермия, ТЭН, крапивница, пруриго, лимфома, пиодермии, склеродермия, витилиго, облысения (и тотальное, в том числе), пузырчатка, дерматит Дюринга, угри, кейлоиды, а потом и грибки, и опоясывающий лишай и др. Наибольшее потрясение я испытала, когда в этот список попал псориаз. Не скрою, съездила даже в Пермь на консультацию.… Да, я посчитала себя ненормальной. Но, какого же было мое удивление, когда однажды при подготовке к лекциям для учащихся мед. училища в учебнике Кожевникова П.В. я обнаружила, что все это не ново! Воистину говорят: « Все новое – это хорошо забытое старое». Оказывается, еще 150 лет назад Фердинанд Гебра и его научная школа считали, что все кожные болезни, кроме сифилиса, начинаются с чесотки. Они широко использовали эту идею на практике. А результаты лечения самых разных дерматозов – удивительные! Сегодня практически всех больных, кроме псориатиков, я лечу так: привычные для каждого дерматолога ( то, чему меня когда-то учили), назначения перемежаю (можно ли так выразиться?) или чередую с акарицидным ( и для взрослых и для детей ) и 20 % мазь бензил-бензоата натрия по схеме Федоровской – Соколовой–Ланге, т. е. 1 раз в 3 дня. Здесь учитывается биология клеща: личинки из яиц вылупляются на 4-е сутки; поэтому нет необходимости применять акарицидные средства ежедневно. 2 дня между обработками, (а их может быть много! ) можно больного лечить, чем душе угодно. Помнить, что каждое смазывание серной мазью 33 % (или бензил-бензоатом 20 %) проводится после мытья с обязательной сменой белья. Лечение только сочетанное, комплексное. Обязательно лечение у стоматолога и прочих специалистов. Кстати, нахожу, что на фоне кариеса эффекта убедительного не достичь даже при лечении обыкновенной чесотки-рецидивирует!
За прошедшие годы ушли из–под наблюдения, (не поступают с рецидивами), больные хр. крапивницей, экземой, нейродермитом, хроническими пиодермиями, трофическими язвами и т. д. Сложнее дело обстоит с атопическим дерматозом. Здесь: стоит родителям узнать, что ребенка лечат от чесотки – возникает невольный протест. Да, это и понятно: ведь в сознании людей закрепилось, что чесотка–это грязь. Термин же «чесотка чистоплотных»—малоизвестен, да и вообще, неудобоварим, скажем так. Сознание людей менять сложней всего, это хорошо известно.
Хотелось бы с вами поделиться своим опытом наблюдений, касающихся клиники чесотки. Мне представляется, что к типичным для чесоточных высыпаний областям, следует отнести область проекции мечевидного отростка грудины и 7-го шейного позвонка. В моей практике, кроме того, встречаются высыпания в типичночесоточных местах (и при наличии других проявлений чесотки) в виде геморрагий, иногда на фоне узелка и в сочетании с ним. Подобный элемент, например, я обнаружила у больной с диагнозом энтеропатический акродерматит в обл. правого локтя (там, где обычно наблюдается симптом Горчакова при хр. чесотке). У нас, в Кудымкаре, есть один такой больной. После того, как был установлен диагноз, лечился в ЦНИКВИ; сейчас на фоне приема препаратов цинка у него обнаруживаются и элементы обыкновенной чесотки. Возможно, удалось бы добиться устойчивой ремиссии, рискни я применить акарицидное лечение.
Таким образом, в течение этих лет, при встрече с каждым, практически, больным, я убеждалась все более и более в верности возникшей идеи, хотя, как выяснилось, и не открыла Америки.
Естественно, возникает вопрос: может ли такое быть, чтоб одна чесотка была причиной всех кожных заболеваний? Создается впечатление, что она как бы готовит почву для всех остальных. Надо, очевидно, помнить о возможном сочетанном воздействии 2-х или нескольких возбудителей. ( Нередко, например, у больных псориазом, я наблюдала появление высыпаний простого пузырькового лишая в процессе лечения).
Как сложно устроен наш организм, все мы представляем. А нельзя предположить, что при одной исходной величине, (да, и в самом начале развития их – 2, это микро- и макроорганизм) разные «поломки», дефекты в деятельности того или иного органа (фермента, клетки и т. д.), вносят свою лепту в конечную картину заболевания.
Выдвинута новая теория группой ученых (статья в народном университета здоровья), которая утверждает, что медицина не в состоянии вылечить ни одну инфекционную болезнь. Я солидарна с ними, т.к. пришла к выводу, что чесотку мы также не вылечиваем. Имеется в виду не клиника, а сохранение клеща в организме человека. В монографии Т.В. Соколовой, Р.Ф. Федоровской, А.Б. Ланге, «Чесотка» сказано, «…в типичном случае у acariformis имеются личинка, три нимфальные и взрослая стадии.. У свободноживущих acaridii одна из нимфальных стадий, а именно дейтонимфа, стала специальной «переживающей» и расселительной стадией, так называемый гипопус ,в которую превращается протонимфа при неблагоприятных условиях (высыхание, недостаток пищи и т.д.». Не здесь ли кроется разгадка проблемы?
Я вспоминаю больного К-ва В.А., 64-х лет. Его псориазу 12 лет; в возрасте 22 лет, будучи на службе в армии, он переболел чесоткой. Многие больные вспоминают о подобном эпизоде из своей жизни, многие, но не все. А если учесть, что чесотка бывает разной? Нераспознанной, (это чесотка на фоне применения наружно или внутрь стероидов), малосимптомной, чесоткой чистоплотных, – когда не удается обнаружить чесоточных ходов, чесоткой без зуда, сколько случаев чесотки осталось не установленными? Все это дает немало пищи для размышлений, согласитесь.
По-моему, о факте перенесенной чесотки (в какой угодно форме) могут говорить изменения в области локтевых суставов, которые можно было бы назвать маркеры перенесенной чесотки – МПЧ. Это усиление тонкого рисунка кожи, более или менее выраженное отрубевидное шелушение, папулы типа «гусиной кожи» (как при болезни Дарье) и др.
Сведения о больных, пролеченных с помощью акарицидных средств
Заразные кожные заболевания
Вот и наступила осень, а вместе с ней окончилась пора отпусков и летних каникул. Все вернулись в город с мест отдыха, студенты заселились в общежития. И именно в этот период специалисты учреждений здравоохранения отмечают рост выявления заразных кожных заболеваний.
Все кожные болезни можно условно делить на заразные и незаразные. К заразным кожным заболеваниям относится распространенные паразитарные и грибковые заболевания: чесотка, педикулез, микозы (грибковые заболевания кожи). Распространению заразных заболеваний способствует миграции населения, увеличение контактов людей, скученность и большая плотность населения, некоторые социальные причины, недостаточная просвещенность людей о болезни, а также немаловажную роль играет самолечение и т.д. Даже чистоплотный человек может привезти насекомых из командировки, заражение может произойти в поезде, гостинице, а дети традиционно доставляют это «сокровище» из лагерей, туристических походов, летних дач. Родители со спокойной душой отправляют своих чад туда на лето, а потом собирают «урожай», нередко заражаются сами и бегут в аптеку в поисках спасительного средства.
Микроспория
Микроспория – это наиболее распространенное заразное заболевание кожи человека и животных. Она получила свое название от малой величины спор, которые образуют ее возбудители. Возбудителями микроспории являются грибы – дерматофиты (дословно – растущий на коже) рода Microsporum, которые располагаются в поверхностных слоях кожи и волосах. Возбудители микроспории могут сохранять жизнеспособность до 10 лет во внешней среде. Они очень живучи, хорошо переносят жару и мороз, но погибают под воздействием дезинфицирующих веществ и при кипячении в мыльных растворах.
Грибы, вызывающие микроспорию, распространены среди бродячих животных: кошек, реже собак, болеют и домашние коты, собаки и такие животные как хомяки, морские свинки и др. Но чаще всего основным источником заражения являются бродячие кошки. Они, бегая по улицам, с одного двора в другой заражаются друг от друга.
Заражение происходит:
- при контакте с больным животным (в редких случаях с больным человеком),
- через инфицированные ими предметы обихода: личные вещи, постельное белье, банные принадлежности, ковры, мягкую мебель, подстилки для животных, детские коляски, оставленные на лестничной клетке, и другие предметы,
- объекты внешней среды: пыль на лестничных площадках, подвалах жилых домов и мусоросборников, песок на детских площадках и др.,
- парикмахерские приборы: расчески, машинки для стрижки волос, пеньюары, кисти для бритья.
Инкубационный период от 5-7 дней до 5-6 недель.
У больных животных заметны участки выпадения шерсти (плешинки) в виде округлых или овальных пятен чаще всего в области головы (на морде, внутренней поверхности уха), шее, конечностей. Эти участки представляют собой очаги облысения с редкими обломанными шерстинками, покрытыми чешуйками и корочками. Сливаясь, они могут охватывать большую поверхность тела животного, теряя свои первоначальные формы. Иногда животное может выглядеть здоровым, но быть носителем микроспории.
У человека может поражаться гладкая кожа и волосистая часть головы. При поражении гладкой кожи, появляются очаги круглой или овальной формы розовато — красного цвета. Поверхность их покрыта чешуйками, пузырьками и тонкими корочками по периферии. Размеры их обычно не превышают 1 – 2 см в диаметре. Количество их бывает разным от одного до множества. Иногда очаги сливаются. На волосистой части головы обычно развиваются единичные очаги поражения круглой или овальной формы. Пораженные волосы обламываются и выступают над уровнем кожи на 4 – 8 мм, в основании покрыты беловатыми чешуйками.
При грибковых заболеваниях очень важно своевременное обращение к врачу-дерматологу. Ни в коем случае нельзя заниматься самолечением, вы рискуете не только «смазать» картину заболевания, но и продлить время лечения.
Чтобы предупредить заражение микроспорией необходимо строго соблюдать правила:
- не разрешайте детям играть с бездомными животными, подбирать их и нести в дом;
- не пускайте на детские площадки животных;
- при выгуливании домашних животных не допускайте их контакта с бездомными животными;
- держите домашних животных в специально отведенных местах, не берите их в постель, регулярно проверяйте животных у ветеринара;
- не выбрасывайте заболевших животных на улицу, доставьте их в ветлечебницу;
- приобретая животных, обязательно проверьте их у ветеринара;
- соблюдайте правила личной гигиены – тщательно мойте руки с мылом после контакта с животными,
- не пользуйтесь чужими головными уборами, одеждой, расческами, полотенцами.
Помните, что самое главное в профилактике всех заболеваний является соблюдение правил личной гигиены.
Чесотка
Чесотка – одно из часто встречающихся заразных паразитарных заболеваний кожи, вызываемое микроскопическим чесоточным клещом Sarcoptes scabiei. Единственным хозяином Sarcoptes scabiei является человек. Следует отметить, что чесоточные клещи животных (кошек, собак, свиней, лошадей и др.) в коже человека не приживаются и не могут быть причиной развития истинной чесотки у людей (поражения кожи животных клещами называют саркоптозом). После прекращения контакта с больным животным у человека наступает самоизлечение.
Чесотка стала известна более 4000 лет назад в древнем Вавилоне, Китае, Ассирии, Египте. В древнем Риме чесотку назвали «скабиес», в древней Греции – «псора». В своих трудах Аристотель описывал находку чесоточных клещей, как «наличие мельчайших животных в пузырьках с прозрачным содержимым». И, только, после создания оптического микроскопа была доказана роль чесоточных клещей в развитии заболевания.
Заражение обычно происходит при тесном телесном контакте, как правило, при совместном пребывании с больным в постели в ночное время. Днем клещи находятся в состоянии покоя, а вечером и ночью становятся активными (самка прогрызает ходы и откладывает яйца, молодые взрослые клещи выходят на поверхность кожи, где происходит их спаривание, а личинки выходят наружу и рассеиваются по ее поверхности, чтобы потом опять внедрится внутрь).
Чесоткой можно заразиться также и через нательное, постельное белье, одежду. Наибольшее распространение чесотка приобретает при скученности людей, нарушении норм общественной и личной гигиены (редкая смена белья, нерегулярное мытье, пользование одним полотенцем, мочалкой и др.).
Длительность инкубационного периода (период от заражения до появления первых признаков заболевания) составляет в среднем до 2 недель.
Основным симптомом заболевания является:
- кожный зуд, усиливающийся в ночное время;
- появление чесоточных ходов на кистях, запястьях, локтях, стопах, молочных железах женщин, половых органах мужчин;
- появление узелковых и пузырьковых высыпаний, расчесов, кровянистых корочек на туловище (живот, ягодицы, грудная клетка), передне-боковой поверхности бедер.
Характерной особенностью заболевания у взрослых является отсутствие проявлений заболевания на коже лица, шеи, подошв, межлопаточной области и подмышечных ямок, у детей чесоточные элементы могут располагаться повсюду.
При появлении вышеперечисленных симптомов у Вас или членов Вашей семьи необходимо обязательно обратиться к врачу-дерматологу. Не надо заниматься самолечением, это приведет к стертости клинической картины заболевания и затруднит постановку правильного диагноза. Более того, неправильное лечение приводит к затяжному характеру течения болезни, нарушает общее состояние здоровья больного, и самое главное, к заражению близких людей. Своевременное квалифицированное лечение и выполнение рекомендаций врача приводит к полному выздоровлению.
Для профилактики повторного заражения чесоткой очень важно, чтобы лечение,которое получает больной, было адекватным и полноценным. При попытках самолечения чесотки часто бывает так, что внешние признаки заболевания устраняются, а клещи остаются в коже больного и продолжают размножаться и заражать других людей. Поэтому обращение за профессиональной медицинской помощью необходимо не только для того, чтобы избавиться от неприятного заболевания самому, но и для того, чтобы оградить от чесотки своих родных и близких.
Большое значение для профилактики чесотки имеет соблюдение правил личной гигиены: своевременное мытье, опрятность и другие навыки чистоплотности.
Педикулез
Это заразное паразитарное заболевание, вызываемое вшами. Различают три вида вшей: головную, платяную и лобковую. Заражение чаще всего происходит при тесном бытовом контакте или использовании вещей больного.
При укусе вшей возникает сильный зуд, что, в свою очередь, приводит к появлению множественных линейных расчесов, которые могут осложняться вторичной инфекцией. При лобковом педикулезе характерно наличие на местах укусов сыпи с красновато-синеватым оттенком.
Лечение педикулеза и чесотки у каждого конкретного больного должно осуществляться одновременно с противоэпидемическими мероприятиями (дезинсекция головных уборов, одежды, постельных принадлежностей и помещения и др.)
Рекомендации для родителей с целью предупреждения данного заболевания:
1. Попросите ребенка не меняться личными вещами с другими детьми на улице, в детском саду, школе.
2. Для уменьшения контакта с предметами и другими людьми избегайте находиться с распущенными волосами.
3. Используйте в бассейне резиновую шапочку.
4. В случае заражения вшами кем-то из членов семьи, необходимо незамедлительно обратиться за медицинской помощью, для назначения адекватного лечения
Проверьте сухие волосы на наличие вшей и гнид:
1.Расчешите сухие волосы при хорошем освещении и тщательно, очень внимательно проверяйте прядь за прядью. Помните, вши почти прозрачны и быстро передвигаются, поэтому обнаружить их довольно сложно. Гнид отыскать легче: они неподвижны и крепко прикреплены к корням волос.
2. Особенно тщательно проверяйте волосы за ушами и на затылке, так как именно в этих местах особенно часто встречаются вши и гниды.
3. После каждого прочесывания протрите гребень белой салфеткой. В случае заражения, на ней хорошо будут видны паразиты.
Заведующая консультативно-диагностическим отделением ГУЗ «ЛОКВД» Филина Елена Викторовна
