Опрелости после поноса у ребенка
Красные пятна на тельце малыша, тем более до года, выглядят ужасающе и пугающе. У многих матерей вызывая чувство страха и беспокойства. Что с ребенком? Опрелость? Аллергия? Или может инфекционное заболевание такое как корь или краснуха. Как же отличить простую опрелость от более серьезного заболевания? Что такое опрелость и откуда она берется? Как предотвратить опрелость и надо ли обращаться к врачу?
Первые признаки – легкое покраснение кожи без нарушения целостности кожи.
Обратитесь к врачу если, опрелость держится более 2-3-х дней и обычные средства не помогают.
Целостность кожи нарушена: трещины, гнойники, язвы.
Если не нарушена целостность кожи
-ежедневно купать малыша с использованием отвара отрубей ромашки и чабреца
— своевременная смена подгузников
— воздушные ванны по 10-20 минут после смена подгузника или каждые 3-4 часа.
Известно, что кожа малыша очень нежная и чувствительная, поэтому даже небольшой избыток влаги или трения может вызвать покраснения кожи, а именно в таких местах, где тепло и влажно часто возникает воспаление. Избыточная влага удаляет естественную смазку кожи делая ее беззащитной перед бактериями, грибками и инфекциями, а трение сильнее повреждает ее.
Не вовремя сменили подгузник, плохо подмыли малыша после туалета или вообще не подмыли после перепеленания, использовали не стиранные или плохо стиранные пеленки, понос(фекалии раздражают кожу вокруг анального отверстия) все это может вызвать раздражение или опрелость кожи.
Так же причиной опрелость может быть вызвана аллергической реакцией на новый введенный продукт питания. Чаще такая опрелость образует воспалительное кольцо на попе вокруг заднего прохода.
Основными местами высыпания опрелости является пах, ягодицы, межягодичные впадины, подмышки, шея, уши и нижняя часть живота
Всего различают три степени опрелости:
Первая степень – легкое покраснение кожи без нарушения целостности. Ее лечить легче всего достаточно ежедневно купать малыша с использованием отвара отрубей ромашки и чабреца, вовремя менять подгузники, используя присыпку, т.к она хорошо впитывает воду) и устраивать воздушные ванны по 10-20 минут после смены подгузника или каждые 3-4 часа.
В случае если данные мероприятия не помогли в течение суток, можно использовать так же кремы и мази например бепантен или драполен.
Опрелость первой степени обычно проходит в течение 2-3 –х дней при соблюдении выше описанных мер.
Если опрелость не исчезла и появилась тенденция к ее распространению появлению трещин, пузырьков или гнойничков ( 2-ая степень опрелости) вам лучше обратиться к врачу. Оценив ситуацию врач может прописать «болтушку» они изготавливаются в аптеке по рецепту врача, ванну с марганцовкой.( Внимание: разводить марганцовку лучше не в ванночке, а в отдельной посуде, чтоб растворились все кристаллики, и только потом вливать раствор в ванну.) и даже супрастин, если опрелость носит аллергический характер.
Третья степень опрелости с трудом поддается лечению. Поэтому лучше своевременно принять меры. Третья степень- это выраженное покраснение кожи, гнойнички, мокнущие трещины, эрозии и язвы.
Все три степени могут сопровождаться зудом, жжением, болью.
Будьте внимательны к вашему малышу и тщательно соблюдайте правила гигиены.
понос и опрелости после приема антибиотика
Доброго всем дня. Моя дочь (9,5 мес.) заболела с высокой температурой, мы пили Амоксиклав в течении пяти дней и теперь у дочери понос (третий день), пьем Энтерофурил, но понос все равно есть, хотя и не такой жуткий, как в первый день, так еще и сильная опрелость на половых органах. Помогите, как избавиться от поноса и вылечить опрелость. Спасибо.
Комментарии к записи
Только зарегистрированные пользователи могут комментировать.
Антисептический крем Судокрем — отзыв

![]()
Спас дочуркину попу при поносе
У меня двое деток, ни одному, ни второму с рождения ничего под подгузник не мазала. И никаких опрелостей не было.
Но многое слышала об этом Судокреме, поэтому в доме банка крема была. Я уж думала ее отдать, но она все-таки пригодилась. Очень помог мне этот крем вот при каких обстоятельствах.
У дочки в 4 месяца был отит, начали пить антибиотик, сразу же начался понос. Причем какашки после антибиотиков не просто жидкие, они еще и очень ядовитые. Кожу просто выжигают.
К сожалению, вернее к моему ужасу, отит стал гнойным, мы стали колоть другой антибиотик, легли в больницу. Уши вылечили, но в больнице подцепили какую-то заразу, которая перешла сразу же в абструктивный бронхит. Т.е еще одна ударная доза антибиотиков. Получается, что 5 недель давали малышке эту гадость. 7 недель жуткого поноса (5 недель антибиотиков + 2 недели восстановления микрофлоры), днем памперс даже не одевала, т.к. только водички попьет или грудь пососет, сразу из попы льется.
Вот тут Судокрем сделал настоящее чудо. Безусловно, при таком поносе попа была красная и воспаленная. Но, поверьте, я видела многих других деток, у которых при поносе кожи просто не было на попе — одна сплошная рана, кровоточащая и облазящая местами. Мы обошлись лишь просто краснотой. Мазала буквально после каждого покакивания.
Кстати, места от уколов тоже смазывала этим кремом. Они зажили гораздо быстрее.
Вообще в больнице доктор посоветовала мазь триакутан. Стоит она практически столько же, как и большая банка крема Судокрем, но получаешь малюсенький тюбик. Попробовали мазать, очень щипала, пришлось вымыть попу (пробовали раза 3, потом отказались из-за невыносимых душераздирающих дочкиных криков). Судокрем же никаких болевых ощущений не приносил.
Вопрос: Как снять раздражение на попке у ребенка от поноса?
Как снять раздражение кожи на попке у ребёнка от поноса?
При длительном поносе и несоблюдении правил личной гигиены на попке ребенка могут появляться раздражения и опрелости. Причиной их появления становятся такие заболевания кожи, как:
Лечение пеленочного дерматита
Как правило, для лечения пеленочного дерматита бывает достаточно строго соблюдать правила личной гигиены:
- памперсы менять после каждого акта дефекации, не реже 4-5 раз в сутки;
- регулярно подмывать ребенка после каждого мочеиспускания и акта дефекации, используя теплую воду и мыло с нейтральным pH;
- перед надеванием памперса или одежды использовать специальные мази или кремы для создания защитного барьера кожи (Бепантен, Д-Пантенол, Банеоцин, Дестин и др.);
- на мокнущие участки кожи наносить присыпки или подсушивающие мази (SANOSAN Baby, BUBHEN, JOHNSON BABY, Наша Мама, цинковая мазь и др.);
- проводить воздушные ванны не менее 4 раз в день;
- одевать ребенка согласно температурному режиму помещения или улицы.
Лечение кандидоза промежности
Наиболее частым осложнением при поносе, вызванном приемом антибиотиков или другими причинами, становится кандидоз кожи промежности. Для его лечения применяются препараты и средства, которые направлены на уничтожение грибков рода Candida:
- для обработки пораженных участков кожи: 2% раствор соды или 0,25% раствор буры, или 1-2% раствор танина;
- местное или внутреннее применение противогрибковых препаратов (Нистатин, Кандид, Пимафуцин и др.).
Методы борьбы с опрелостями у ребенка: действенные и бесполезные. Как можно предотвратить появление опрелостей?
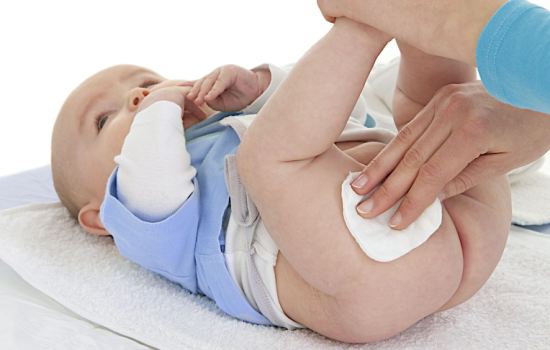
Кожа новорожденного – это один из самых ранимых его органов, ведь она такая нежная и тонкая. Она легко проницаема для инфекций и вредных веществ и не очень хорошо справляется с функцией терморегуляции. Вот почему малыши так легко перегреваются и потеют. Все эти факторы часто приводят к пеленочному дерматиту, который называют также опрелостями. Они появляются там, где кожа долгое время находилась в условия повышенной влажности или трения. Как правило, это происходит в кожных складочках малыша: паховых, подмышечных и т. д. Идеальная среда для появления опрелостей – кожа ягодиц и промежности, долгое время находящаяся в подгузниках.
Как появляется пеленочный дерматит
К основным причинам относятся:
Неправильный уход за малышом: редкая смена подгузников, подмывание и купание.
Перегрев, случающийся при излишнем укутывании ребенка.
Грубая или тесная одежда, использование в одежде ребенка синтетических тканей.
Достаточно длительный (в течение нескольких часов) контакт кожи ягодиц и промежности с мочой и калом. Их сочетание высвобождает вещества, раздражающие и разъедающие нежную кожу малыша (аммиак, каловые ферменты). Если у ребенка понос, то испражнения становятся кислыми и оказывают еще более раздражающее действие. Кроме того, дефекация и раздражение кожи происходят гораздо чаще обычного.
Аллергическая реакция на компоненты стиральных порошков, детской косметики и т. д.
Избыточный вес ребенка, приводящий к повышенной потливости. У полных детей очень много кожных складочек, где задерживается пот.
Бактериальные и грибковые инфекции.
Симптомы и классификация
К основным симптомам опрелостей относятся покраснение кожи, зуд и жжение, приводящие к повышенной плаксивости и капризности малыша. Могут быть небольшие ранки и трещинки, иногда гнойнички. Врачи выделяют несколько степеней опрелостей:
Первая. Кожа покрасневшая, целостность ее сохраняется.
Вторая. Кожа в месте опрелости очень красная, видны небольшие ранки и трещины.
Третья. Трещины достаточно большие, могут образоваться язвочки и нагноения, малыш беспокоится и капризничает из-за сильной боли и жжения.
Лечение опрелостей
Если опрелость выражена несильно, то хватит обычной гигиены. Нужно тщательнее обычного подмывать малыша во время смены подгузника, а если он покакал, то мыть следует обязательно с детским мылом или специальным средством для подмывания. Влажную кожу следует тщательно промокнуть мягкой тканью (не вытирать, а именно промокнуть) и подсушить. Очень полезно оставить ребенка без подгузника хотя бы на 10 минут, чтобы проветрить и подсушить раздраженную кожу. Перед одеванием чистого подгузника нужно нанести специальный крем, детское масло (можно использовать прокипяченное растительное) или присыпки. Использовать нужно что-то одно: либо крем, либо присыпки.
При опрелостях второй степени может понадобиться использование специальных мазей или облучение ультрафиолетом. Все это назначает врач. В случае появления пеленочного дерматита третьей степени по назначению врача используются особые дезинфицирующие примочки и бактерицидные эмульсии. Если на коже есть гнойнички и прыщики, нельзя использовать жирные кремы. Они помешают подсыханию мокнущей кожи и ее заживлению. После снятия воспаления следует наносить на кожу малыша ранозаживляющие кремы или мази (с оксидом цинка, пантенолом и т. д.).
Для подсушивания и дезинфекции кожи стоит на время вернуться к купанию малыша в растворе марганцовки или отваре коры дуба. Также помогает нанесение на пораженную кожу отвара эвкалипта, купание в настое череды или ромашки. Гнойнички можно обрабатывать зеленкой.
Профилактика опрелостей
Чтобы сберечь кожу малыша здоровой, нужно обязательно соблюдать некоторые гигиенические правила:
Необходимо тщательно подбирать одноразовые подгузники. При малейших признаках раздражения кожи при соблюдении прочих условий нужно сменить производителя подгузника.
Даже самые лучшие подгузники менять нужно часто (в идеале – через 3-4 часа). Обязательно следует поменять подгузник после испражнения.
После снятия использованного подгузника малыша подмывают проточной водой. Затем нужно бережно промокнуть кожу и дать ей подсохнуть на открытом воздухе. Если приходится менять подгузник на прогулке, то необходимо тщательно протереть загрязненное место детскими влажными салфетками (предпочтительнее использовать специальные дезинфицирующие).
Кожу следует смазать кремом, использовать присыпку или обычный крахмал, а затем одеть новый подгузник.
Одежда малышей должна быть сделана из натуральных тканей, для самых маленьких – со швами наружу. Стирать ее нужно специальными средствами для детей и очень тщательно выполаскивать.
Ребенка следует одевать, ориентируясь на погоду и правило «+1», которое гласит: на малыше должно быть одежды на один слой больше, чем на взрослом.
Средства, применяемые для ухода за ребенком, должны быть качественными, гипоаллергенными, с минимумом добавок.
Регулярно осматривайте кожу малыша на предмет обнаружения покраснений и раздражений. Особенно внимательно следует осмотреть кожу шеи, область паха и ягодиц, за ушами.
Ежедневные воздушные ванны не только уберегут кожу ребенка от опрелостей, но и поспособствуют закаливанию.
Соблюдение этих простых правил сохранит здоровой кожу малыша, а также нервы его родителей.
MagdaLenka
Караул..попа у ребенка. как ошпареная

Запись опубликована menja zdes net · 16 июня 2012
20 333 просмотра
Девочки, две проблемы у нас уже больше 2 недель ребенок какает как машинка. после каждого кормления раза по 2-3. около 12-15 раз в сутки. я вешаюсь. нам 11 месяцев. началось все после приема антибиотиков Сумамеда..но до его приема еще мы перестали есть грудь. и теперь не поймем в чем причина такого частого стула, он достаточно жидкий. раньше были уже и оформившиеся каки, а сейчас пюре яблочное. И еще проблема, сейчас жарко и с нашими каками наша попа стала как кипятком ошпареная. сын плачет, мажу бепантеном и мою водичкой без мыла. То проходит то снова. Сейчас даю ему бифиформ, неделю давала смекту. пока ничего не помогает. Поделитесь мнениями.
Опрелости после поноса у ребенка

На фото Уле больше года, просто нравится фотография))
Как же быстро наши детки растут. Вот еще совсем недавно плавали в животике и пинали папочку ночью в спину из маминого животика, а теперь во всю бегаем, болтаем и балуемся. Еще с самого рождения Ульяны я хотела завести дневник и писать в нем все ее достижения. Но, к сожалению, так и не смогла это сделать. Теперь хочу попробовать восстановить в памяти важные события, и примерное время, когда они произошли. Совет молодым мамам — найдите время купите альбом новорожденного, или хотя бы записывайте где-нибудь успехи вашего малыша. (далее…)
Отдых с ребенком

Отдыхать мы любили всегда. После появления Ульянушки отдых стал более спокойным. Обычно, мы едем отдыхать в дом отдыха Абзаково. Шикарная природа, чистый воздух, аквапарк, зоопарк, лечебные процедуры, обустроенные номера и вкусная еда – что еще нужно для отличного отдыха с ребенком. (далее…)
Лечение поноса у ребенка
С этим неприятным заболеванием мы сталкивались неоднократно. Первый раз в девять месяцев, затем после года. (далее…)
Опрелости у новорожденного

Как я писала ранее , Ульяна родилась достаточно крупным ребенком. И с проблемой лечения опрелостей мы столкнулись сразу же после выписки из роддома.
В мокрых и грязных пеленках дочь не находилась, в книгах чаще всего именно эту причину называют их возникновения, но у нас было много складочек и дома было жарко. А кожа у Ули чувствительная. (далее…)
Выбираем имя
Кем только не была наша Уленька, пока мирно плавала у мамы в животике. Викторией, Варварой, Евой, Евангелиной. Папе нашему нравилось имя Лизонька, а мне – Ангелина. Но, прочтя трактовку имени, я сразу передумала. (далее…)
Стричь или нет…ребенка в год

Мы Ульяну в год не стригли, хотя намеки со стороны дедушек и бабушек были. (далее…)
Стул младенца: «дневник наблюдений»
Какие молодые родители не разглядывают с трепетом содержимое детского подгузника? Действительно ли «это» способно ответить на многие вопросы о здоровье крохи, которые беспокоят родителей? Давайте разберемся.
Какие молодые родители не разглядывают с трепетом содержимое детского подгузника? Действительно ли «это» способно ответить на многие вопросы о здоровье крохи, которые беспокоят родителей? Давайте разберемся.
Что считать нормой?
После того как младенец появился на свет, в течение первых двух-трех дней его стул представлен меконием. Это темно-оливковая масса, накопившаяся в кишечнике малыша за долгие девять месяцев внутриутробного развития. Тут и слущенные клетки слизистой кишечника, и заглоченные околоплодные воды. Меконий имеет дегтеобразную консистенцию и практически лишен запаха. В норме он начинает выделяться из кишечника наружу после рождения крохи.
После того как весь накопившийся объем мекония покинет кишечник, у малютки может не быть стула до тех пор, пока у мамы не прибудет много молока, так как молозиво, которым питается кроха в первые дни, усваивается практически полностью. Иногда стул есть, но в малом количестве и имеет зеленый цвет. Это является нормой, такой стул называется переходным.
После установления у мамы активной лактации у младенца появляется «зрелый» стул, который сохранится до введения прикорма или докорма. Он представляет собой однородную желтую кашицу консистенции негустой сметаны с запахом кислого молока. Такой стул свидетельствует о хорошем переваривании материнского молока. Что касается нормальной частоты стула, большинство новорожденных опорожняют кишечник чуть ли не после каждого кормления, то есть число дефекаций в сутки может достигать 5-8, а иногда даже 10.
Однако имеется редкий вариант нормы, когда материнское молоко настолько полностью переваривается, что практически ничего в кишечнике не остается, и опорожнение кишечника может происходить 1 раз в несколько дней, иногда даже 1 раз в неделю. Но нормой подобное состояние может считаться только на фоне полностью грудного вскармливания и при условии хорошего самочувствия малыша (нормальном поведении, отсутствии болей в животе и значительного натуживания при дефекации). Как правило, такая особенность развивается у некоторых грудничков не ранее 3 месяцев жизни.
При искусственном вскармливании стул может быть таким же, как и при естественном, или иметь более густую консистенцию и более темную, коричневатую, окраску. Дефекация обязательно должна происходить не реже 1 раза в сутки, все прочее считается запором.
Вышеописанное — это идеал, но, к сожалению, от этого «правильного» состояния бывают те или иные отклонения. О чем способны рассказать они?
«Неправильный» цвет
Бывает, что «зрелый» стул долго не устанавливается, он длительное время имеет характер переходного — с зеленью, иногда с примесью слизи. Причин может быть несколько:
- недоедание из-за нехватки молока у матери, недостаточно активного сосания, тугой груди, втянутых и плоских сосков или по другим причинам (так называемый «голодный стул»);
- преобладание в рационе мамы фруктов и овощей в сравнении с остальными продуктами;
- воспаление слизистой оболочки кишечника.
Последнее состояние часто наблюдается после перенесенной в родах или во время беременности гипоксии, так как слизистая кишечника страдает от недостатка кислорода и сложно восстанавливается впоследствии. Также воспаление может быть вызвано влиянием синтетических веществ — ароматизаторов, консервантов, красителей, присутствующих в рационе мамы. Еще одной причиной воспаления слизистой является нарушение нормальной микрофлоры кишечника. В этом случае воспаление обусловлено агрессивным воздействием на слизистую патогенных микробов.
Разумеется, прием антибиотиков малышом или мамой значительно увеличивает риск развития кишечного дисбиоза (нарушение нормальной микрофлоры). Случается также, что в материнском молоке имеет место рост болезнетворных микроорганизмов, которые нарушают рост нормальной микрофлоры в кишечнике крохи.
Как помочь малышу?
Что делать в случаях, когда у ребенка долго не может установиться нормальный стул? В первую очередь, следует ориентироваться на самочувствие самого младенца. Даже здоровые дети, находящиеся исключительно на грудном вскармливании, могут иметь затяжной период переходного стула. Дело в том, что человеческий организм — сложная система, где все происходит по своим собственным правилам и с индивидуальной скоростью. Заселение кишечника дружественными человеческому организму микробами — дело небыстрое и непростое. Поэтому считается вполне допустимым, если в течение первого месяца жизни грудной малыш будет иметь переходный стул — при условии хорошего самочувствия и достаточной прибавки в росте и весе. Что это значит? Согласно рекомендациям ВОЗ, минимально допустимой является прибавка в весе 500 г за месяц или, соответственно, 250 г за 2 недели. Оценка прибавки в весе за меньший период времени считается некорректной.
И даже если впоследствии подобная тенденция (зелень в стуле) сохранится, это состояние далеко не всегда требует активного лечения. Если малыш здоров и весел, не страдает от болей в животе, нормально набирает рост и вес, правильнее будет оставить все как есть. Еще не придумали средства лучшего, чем грудное молоко, для создания условий к правильному заселению кишечной слизистой полезными микроорганизмами — в том случае, если в молоке нет болезнетворных микроорганизмов.
Заниматься лекарственным решением этой проблемы следует лишь в том случае, если страдает самочувствие крохи; например, его мучают сильные кишечные колики, у него отмечаются кожные аллергические реакции, в частности сыпь, зуд, или он недостаточно набирает вес и растет.
Диета. Последовательность действий в такой ситуации должна быть следующей: при необходимости сначала определяют прибавку веса за последние две недели, затем тщательным образом выверяют и устанавливают материнскую диету . Исключаются: избыток овощей и фруктов; продукты, содержащие в своем составе искусственные добавки (йогурты с фруктовыми наполнителями, сосиски и колбасные изделия, любые консервы, соки промышленного изготовления, кондитерские изделия, а также синтетические витаминные препараты, в том числе специальные комплексы для кормящих). Лишь после этого проводятся обследования — копрологическое исследование (микроскопическое и химическое исследование кала) и анализ кала на флору.
Обследования. Первый анализ кала новорожденного покажет, как идут процессы переваривания, а также позволит исключить или подтвердить наличие воспалительного процесса в кишечнике (о нем могут свидетельствовать повышенное число лейкоцитов, резко кислая реакция кала, выявление скрытой крови в нем). В анализе кала на флору следует ориентироваться в первую очередь на присутствие патогенных микробов, которые в норме вообще не должны присутствовать в кишечнике, или же их количество не должно превышать определенных границ.
Число нормальных микроорганизмов — бифидо- и лактобактерий — может отражать реальную картину кишечной флоры только в том случае, если анализу был подвергнут свежий кал — не позже чем через 2 часа после дефекации. Это вызывает определенные трудности для родителей, ведь им придется после дефекации ребенка мчаться в соответствующую лабораторию. Если же кал сдан в более поздние сроки, число нормальных микроорганизмов непоказательно, и обращать внимание стоит только на число патогенных микробов.
Если в кале выявляется рост патогенного стафилококка (золотистого или гемолитического), проводится посев материнского молока, так как именно эти микробы могут жить в млечных протоках и попадать в молоко.
Лечение. При выявлении роста патогенных микробов в молоке обязательно определяется их чувствительность к тем или иным антибиотикам, т.е. какие антибактериальные препараты будут наиболее эффективны для устранения этих микробов, и проводится соответствующее лечение мамы (иногда на этот период следует прекратить грудное вскармливание), Как правило, после выздоровления мамы проходят проблемы и у малыша, что можно подтвердить при помощи повторной сдачи анализа кала на флору. Повторные исследования следует проводить через две-три недели после окончания курса антибактериальной терапии у матери.
Для лечения серьезного кишечного дисбиоза — нарушения нормальной микрофлоры — применяют, как правило, фаги (препараты специальных вирусов, уничтожающих определенный вид патогенных микроорганизмов и не влияющих на флору в целом) и препараты для восстановления нормальной микрофлоры.
Наличие «белых комочков»
Иногда в кале ребенка имеется примесь белых комочков, словно к нему примешали домашнего творога. Если при этом малыш нормально набирает вес, подобное состояние означает некоторое переедание. Обычно это случается, если малютке предлагают грудь часто, чтобы успокоить его, независимо от причины, вызвавшей беспокойство, и от того, когда кроха кушал в последний раз. В этом нет ничего плохого, просто некоторое количество белков и жиров молока в этом случае недопереваривается и образует подобный «осадок» в каловых массах.
Если же такой особенности кала сопутствует плохой набор веса, скорее всего, дело в недостаточном количестве или сниженной активности ферментов, выделяемых пищеварительными железами. Если отставание в весе значительное и не имеет тенденции к уменьшению, проводят терапию ферментными препаратами.
Лактазная недостаточность
В некоторых случаях кал имеет более жидкую, чем обычно, водянистую консистенцию, отличается более кислым запахом. Если малышу случится опорожнить кишечник на хлопчатобумажной пеленке, вы сможете заметить зону обводнения вокруг калового пятна. Часто при этом состоянии кал небольшими порциями может выделяться даже при отхождении газов. Цвет каловых масс при этом, как правило, желтый или горчичный. Подобная симптоматика может наблюдаться при недостаточном переваривании углеводов. Непереваренные углеводы, оставаясь в кишечнике в неизмененном состоянии, «притягивают» в просвет его большое количество воды, поэтому кал и становится более жидким. Более кислая реакция кала при недостаточной гигиене ребенка может служить причиной развития опрелостей.
Наиболее часто встречается непереваривание лактозы — молочного сахара. Это обусловлено несоответствием количества поступающей с молоком лактозы и фермента лактазы, требующейся для ее переваривания, и носит название лактазной недостаточности. Это не всегда означает недостаточную выработку соответствующего фермента в желудочно-кишечном тракте малыша. Возможно, у мамы отмечается генетически обусловленное высокое количество лактозы или оно повышено из-за перегрузки ее рациона молочными продуктами, особенно свежим молоком. В некоторых случаях выраженная лактазная недостаточность идет нога в ногу с кишечным дисбиозом: более кислая реакция кишечного содержимого может препятствовать росту нормальной кишечной флоры, а недостаточное число дружественных микроорганизмов, в свою очередь, затрудняет переваривание углеводов.
Для подтверждения диагноза необходимо проведение анализа кала на углеводы. Для решения вопроса о правильной тактике в данном случае необходимо учитывать, опять же, самочувствие крохи. Не стоит волноваться, если, несмотря на «неправильный» вид кала, ваш маленький человечек не страдает коликами и нормально набирает вес. Вмешательство в ситуацию оказывается необходимым, если лактазная недостаточность является причиной значительного отставания в весе или серьезных колик. В первую очередь, следует отрегулировать диету мамы: первым шагом должно стать исключение из рациона свежего молока, при недостаточной эффективности этого — значительное снижение количества кисломолочных продуктов (за исключением сыра, в котором практически нет молочного сахара). Если названных мер оказывается недостаточно, проводится лечение с использованием фермента лактазы.
Запоры при естественном вскармливании
Когда можно говорить о том, что у малыша запор? Помимо отсутствия стула более суток (кроме оговоренных случаев полного переваривания молока), к запорам можно отнести состояния, не позволяющие малышу самостоятельно опорожнить кишечник или значительно затрудняющие опорожнение.
Как правило, при грудном вскармливании единственной причиной запоров бывает спазм анального сфинктера и — реже — неправильная диета мамы. Поскольку в этом случае затруднено не только опорожнение кишечника, но и отхождение газов, такие малютки мучаются выраженными коликами. Причем, стул может быть и жидким, но редким.
Основными причинами подобного состояния бывают лактазная недостаточность и родовые травмы с последующим неблагополучием со стороны нервной системы, вызывающие изменение тонуса не только скелетной мускулатуры, но и мышц сфинктеров. В этом случае стул можно спровоцировать постановкой газоотводной трубочки, то есть аккуратной стимуляцией ануса. (Берем трубочку самого маленького диаметра, смазываем наконечник вазелином и вводим в анальное отверстие на глубину до 1,5-2 см. Положение ребенка — на спине или на боку.) Лечение, назначенное неврологом по поводу изменения мышечного тонуса и других неврологических заболеваний, часто способно со временем улучшить или вовсе нормализовать ситуацию. Попытки же применить слабительные средства зачастую не дают нужного эффекта.
Если вы кормите малыша грудью и наблюдаете у него трудности с опорожнением кишечника, в первую очередь обратите внимание на собственный рацион. С помощью определенных продуктов (чернослив, курага, персики, отварная свекла, свежий кефир) вы можете попробовать повлиять на стул крохи. Если этого недостаточно, можно предлагать малютке отвар и пюре из чернослива, но лучше все же подождать с этим хотя бы до 4-месячного возраста, так как до 6 месяцев (в крайнем случае — до 4) детям вводить фруктово-овощные прикормы и соки нецелесообразно.
Запоры при искусственном вскармливании
При искусственном вскармливании запоры случаются, к сожалению, намного чаще, поскольку переваривание молочных смесей представляет трудность для незрелой пищеварительной системы новорожденных и грудничков. В первую очередь, можно посоветовать примерно половину объема суточного питания заменить кисломолочной смесью (это возможно после 3-недельного возраста, когда организм ребенка будет способен переварить кисломолочные смеси), чаще всего этого бывает достаточно.
Во всех остальных случаях запора, как при искусственном, так и при естественном вскармливании, вы можете использовать (разумеется, только после консультации с наблюдающим малыша доктором!) СВЕЧИ С ГЛИЦЕРИНОМ (доза в первом полугодии жизни составляет 1/4-1/2 свечи), микроклизмы МИКРОЛАКС, ДЮФАЛАК. Как правило, ситуация разрешается после введения овощного прикорма в рацион малыша, однако прикорм лучше не вводить ранее 6 месяцев.
Стул и ведение прикорма
Когда ребенок подрастет, появление зелени в стуле может происходить при введении новых блюд в рацион малыша. Как к этому относиться?
Прежде всего, следует помнить, что одной из частых причин нарушения кишечного биоценоза является неоправданно раннее назначение блюд прикорма или витаминной дотации. При чисто грудном вскармливании неоправданно ранним является предложение любых других блюд, кроме грудного молока, ранее 6 месяцев жизни. При искусственном вскармливании эти сроки могут быть сдвинуты к более раннему назначению, но не более чем на 1-1,5 месяца. К тому же диетологи все настойчивее выступают против назначения фруктовых соков в качестве первого дополнительного блюда (в отличие от более ранних взглядов, согласно которым назначение соков считалось правильным чуть ли не со второго месяца жизни!). Соки богаты фруктовыми кислотами, которые могут оказывать излишне агрессивное воздействие на слизистую кишечника, даже провоцируя ее воспаление.
Если после назначения нового блюда, особенно овощного, имеющего зеленый цвет, вы наблюдаете появление зеленой окраски стула без других симптомов (вздутия и болей в животе, кожной сыпи, изменения поведения), можно не беспокоиться. Если же появление зелени в стуле сопутствует названным симптомам, дальнейшее употребление блюда следует прекратить. Такая реакция на новое блюдо может означать развитие аллергической реакции или трудности его переваривания и усвоения.
Бывает, что при введении в рацион каш, содержащих глютен (все, кроме риса, гречки и кукурузы), наблюдается изменение стула. Стул становится очень светлым, серовато-желтоватым, пенистым, а кроха, вопреки ожиданиям, начинает не прибавлять, а, напротив, терять в весе. Это может свидетельствовать о непереносимости глютена — целиакии. В этом случае следует обязательно обратиться к педиатру и провести дообследование.
