Лечение чесотки грудных детей
Чесотка у детей: симптомы и лечение
Чесотка – паразитарная заразная болезнь, вызываемая чесоточным клещом. Он паразитирует исключительно на человеке, поэтому винить в заражении животных не следует: на них чесоточный клещ не живет. Заболеть может ребенок в любом возрасте.
Общие сведения
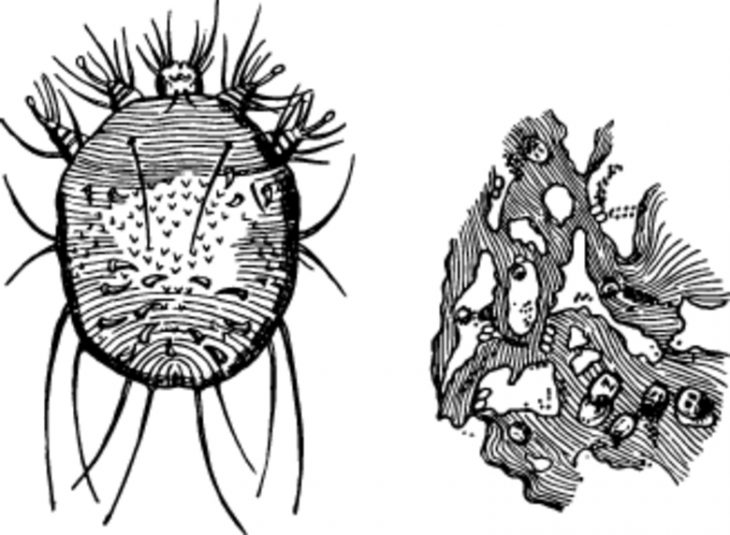
Чесоточный клещ – маленькое насекомое, которое невозможно увидеть невооруженным глазом, ибо его величина 0,25 х 0,35 мм. Источником заражения может быть только больной человек при близком контакте (прямой путь заражения) или через предметы (непрямой путь). В течение непродолжительного времени клещ может находиться на постельном белье, одежде, полотенцах, дверных ручках, одежде.
Самка клеща откладывает около 50 яиц всего лишь за 1 месяц. Чесотку можно отнести к социальным болезням: чем ниже доходы населения, тем более распространена чесотка. Дети более подвержены этой болезни, чем взрослые. Отмечается сезонность заболевания: дети чаще болеют в весенне-осенний период.
Способствуют распространению болезни скученность детей, несоблюдение санитарных норм при уборке помещений и нарушения правил личной гигиены.
Могут возникать семейные очаги заболевания и вспышки в детских коллективах (в детских садах, школах, больнице). Чем меньше возраст ребенка, тем выше опасность заражения. Внеочаговое заражение (в бане, гостинице, поезде) встречается редко.
Клещ проходит 3 стадии развития: яйцо, личинка, зрелая особь. Заразить человека может только самка клеща. Попадая на кожу и прогрызая ее поверхностный слой, она создает внутри кожи ход в виде тоннеля, где и откладываются яйца. Спустя 3-4 дня из них вылупляются личинки, которые через 2 недели становятся уже зрелыми особями.
Чесоточный тоннель имеет 2 отверстия: одно пошире (вход) и второе узкое (для выхода личинок). При образовании клещом чесоточных ходов возникает сильный зуд. Расчесывая кожу, дети разносят яйца и личинки на другие участки тела.
Начинает проявляться болезнь примерно спустя 2 нед. после заражения. Первым и наиболее характерным признаком чесотки является сильнейший, просто нестерпимый кожный зуд. Особенно он выражен в ночное время (ночами самка наиболее активна).
На коже видны чесоточные ходы от 1 мм до нескольких сантиметров. Они имеют белый или грязно-серый цвет с черной точкой на одном конце – это просвечивает самка клеща. Характерной для заболевания является также сыпь: мелкоузелковая или в виде пузырьков розового цвета. При расчесывании сыпь может инфицироваться, в результате чего появляются гнойничковые элементы.
Из-за ночного зуда нарушается сон ребенка. Утром невыспавшийся ребенок вялый, капризничает. В дневное время зуд менее выражен, поэтому родители могут не выявить своевременно болезнь у малышей.
Типичной локализацией высыпаний являются межпальцевые промежутки, лучезапястные сгибы, низ живота, ягодицы, внутренняя поверхность бедер. В далеко зашедших случаях сыпью покрываются грудь, подмышечные впадины, лицо.
Учитывая тот факт, что у маленьких деток кожные покровы нежные, роговой слой недостаточно развит, чесоточные тоннели при расчесывании легко повреждаются, и яйца с личинками быстро разносятся на другие участки. Поэтому у грудничков чесотка быстро распространяется на головку, лицо, шею, что менее характерно для детей старшего возраста.
Малыши капризничают, мало спят, часто даже отказываются от груди. При значительном распространении болезни отмечается увеличение лимфоузлов (подмышечных, паховых, подчелюстных). При инфицировании высыпаний развивается вторичная инфекция кожи, пиодермия, в этом случае может повышаться температура.
У старших детей сыпь локализуется чаще на кистях рук, в локтевых сгибах и внизу живота. Обращает на себя внимание парное расположение элементов: вход и выход в чесоточном ходе. При длительном течении болезни сыпь чаще выглядит как пузырьки с прозрачной жидкостью.
Невыносимый зуд приводит к множественным расчесам. Кроме сыпи, появляется покраснение, возникающее в связи с аллергической реакцией на токсины и экскременты клеща. Пузырьки могут сливаться в большие пузыри (буллы). При расчесах буллы и пузырьки могут вскрываться, а их содержимое после подсыхания образует корочку.
Диагностика
Часто диагностика чесотки вызывает затруднения, особенно у детей с аллергическим дерматитом: болезнь расценивается как обострение аллергии, и назначается соответствующее лечение (противоаллергические препараты, гормональные мази и т.д.). Но эффекта от такого лечения нет, состояние усугубляется.
У малышей затруднения с диагностикой связаны еще и с тем, что практически с первых дней присоединяется вторичная инфекция, и типичная сыпь чесоточная маскируется другими элементами высыпаний.
Визуальная диагностика чесотки основывается на совокупности проявлений: парное расположение элементов сыпи, типичная локализация высыпаний, сильный зуд. Дополнительными данными в пользу чесотки являются отсутствие эффекта от проводимой противоаллергической терапии и возникновение других случаев болезни в окружении заболевшего ребенка (производится осмотр ближайшего окружения малыша).
Подтвердить диагноз можно лабораторным исследованием соскоба в области высыпаний, произведенного стерильным лезвием, или клеща, извлеченного стерильной иглой из чесоточного хода. На предметное стекло наносится капля молочной кислоты или щелочи, в которую помещается соскоб. При изучении соскоба под микроскопом обнаруживаются фрагменты клеща или целый клещ, яйца.
Можно применить и метод экспресс-диагностики: пораженный участок кожи смазывается раствором йода, он проникнет в чесоточные ходы и окрасит их более интенсивно, чем окружающие ткани. Благодаря такой окраске чесоточные ходы будут четко видны.
Лечение детей проводится в домашних условиях. Назначаемые процедуры оказывают губительное действие на возбудителя болезни. Следует использовать только медицинские препараты, а не средства и рекомендации народной медицины (применять чистотел, марганцовку, мочу и т.д.). Они не только не излечат ребенка, а могут способствовать наслоению вторичной инфекции.
Современные лечебные средства (Спрегаль, Бензилбензоат, Преметрин) действуют и на половозрелые особи клеща, и на яйца, и на личинки. В лечении важными являются два момента: обработка кожных покровов ребенка и смена белья (постельного и нательного).
Обработку следует проводить после принятой ванны: вода будет способствовать разрушению ходов клеща, и поэтому станут более доступными действию препарата яйца и личинки. Рекомендуется такая последовательность обработки: руки, лицо, шея, туловище, нижние конечности.
Баллончик с аэрозолем Спрегаль при обработке держат на расстоянии 20-30 см от обрабатываемого участка кожных покровов. Его наносят на кожу однократно. Через 12 час. нужно сменить белье и принять душ. Однако Спрегаль не устраняет кожный зуд, который может беспокоить малыша еще в течение недели.
Перметрин (Медифокс) готовят для обработки непосредственно перед употреблением: треть флакона надо смешать со 100 мл кипяченой воды, охлажденной до комнатной температуры. Обработку проводят по 1 р. в день в течение 3 дней подряд. На 4-й день меняют постельное и нательное белье, ребенка моют под душем.
 Суспензию применяют для детей
Суспензию применяют для детей
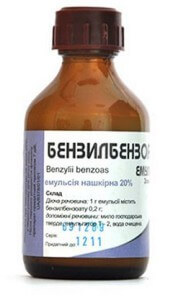
Суспензию Бензилбензоата (10% для детей) необходимо применять дважды: на первый и четвертый день лечения после ванны. Она легко наносится тонким слоем на кожу и быстро подсыхает, не имеет запаха. Белье (нательное и постельное) надо сменить в первый и шестой день лечения, после чего также принять ванну.
Кроме того, необходимо учитывать возрастные ограничения в лечении: для грудничков имеются специальные высокоэффективные средства для однократной обработки: лосьон Ландан, Перментин.
Аэрозоль Спрегаль можно применять после года, а суспензию Бензилбензоат – с 3 лет. Для детей грудного возраста разрешается применять и 3-5% серную мазь, но у нее неприятный запах, и она загрязняет одежду.
Обработку лучше всего проводить перед сном. Малышам после обработки лучше надеть распашонку с зашитыми рукавами или специальные варежки. Это необходимо для того, чтобы ручками с лекарством ребенок не потер глазки или не взял пальцы в рот. Если это все же случилось, то надо промыть рот, глаза и носовые ходы водой.
Лекарство наносится рукой в одноразовой перчатке, а не салфеткой или ватным тампоном. Средство остается на коже не менее 12 часов.
Если после лечения отмечается зуд, но нет свежих высыпаний, то он связан с аллергией на продукты жизнедеятельности клеща. Повторная обработка в этом случае не требуется, и больной не заразен для окружающих. Для облегчения состояния рекомендуются противоаллергические препараты (Адвантан) или средства для увлажнения кожи (Топикрем).
Лечение всех членов семьи проводится одновременно для предотвращения повторного заражения. Белье нательное и постельное необходимо кипятить (5 мин.) и прогладить горячим утюгом. Верхнюю одежду тоже следует прогладить с двух сторон.
Ежедневную влажную уборку помещения следует проводить с 1-2% мыльно-содовым раствором. После окончания лечения проводится заключительная дезинфекция постельных принадлежностей с помощью аэрозоля А-ПАР. Его распыляют по полу и на тех изделиях, которые не подлежат кипячению (одеяла, матрас, подушка, верхняя одежда).
Таким же способом обрабатываются те предметы, с которыми контактировал больной (ручки дверей, мягкая мебель и т.д.). Текстильные изделия обрабатывают с двух сторон. Изделия после обработки не нужно стирать, использовать их можно уже через несколько часов. Помещение после обработки следует проветрить.
Профилактика
Для предупреждения распространения заболевания следует выявлять и своевременно лечить больных детей. С этой целью проводятся профилактические осмотры детей в детских учреждениях и школах, в поликлинике и в стационаре.
В случае появления в детском коллективе новых случаев болезни проводится профилактическое лечение всем, кто контактировал с зараженными. Больного ребенка на время лечения отстраняют из детского коллектива. Допуск ребенку после лечения дает врач-дерматолог.
Резюме для родителей
Чесотка является заразным заболеванием, которое может поражать детей любого возраста. При обнаружении высыпаний на коже ребенка следует обращаться к дерматологу или педиатру для установления правильного диагноза и своевременного лечения.
Способствуют возникновению и распространению этого паразитарного заболевания антисанитарные условия и нарушения гигиенических правил.
Выбрать средство для лечения должен врач. Современные лекарственные средства дают возможность избавиться от заболевания в короткий срок. Но после окончания лечения необходима заключительная дезинфекция, которую можно провести самостоятельно.
Доктор Комаровский о чесотке и вшах:
Чесотка у детей: симптомы и лечение
Чесотка – паразитарная заразная болезнь, вызываемая чесоточным клещом. Он паразитирует исключительно на человеке, поэтому винить в заражении животных не следует: на них чесоточный клещ не живет. Заболеть может ребенок в любом возрасте.
Общие сведения

Чесоточный клещ – маленькое насекомое, которое невозможно увидеть невооруженным глазом, ибо его величина 0,25 х 0,35 мм. Источником заражения может быть только больной человек при близком контакте (прямой путь заражения) или через предметы (непрямой путь). В течение непродолжительного времени клещ может находиться на постельном белье, одежде, полотенцах, дверных ручках, одежде.
Самка клеща откладывает около 50 яиц всего лишь за 1 месяц. Чесотку можно отнести к социальным болезням: чем ниже доходы населения, тем более распространена чесотка. Дети более подвержены этой болезни, чем взрослые. Отмечается сезонность заболевания: дети чаще болеют в весенне-осенний период.
Способствуют распространению болезни скученность детей, несоблюдение санитарных норм при уборке помещений и нарушения правил личной гигиены.
Могут возникать семейные очаги заболевания и вспышки в детских коллективах (в детских садах, школах, больнице). Чем меньше возраст ребенка, тем выше опасность заражения. Внеочаговое заражение (в бане, гостинице, поезде) встречается редко.
Клещ проходит 3 стадии развития: яйцо, личинка, зрелая особь. Заразить человека может только самка клеща. Попадая на кожу и прогрызая ее поверхностный слой, она создает внутри кожи ход в виде тоннеля, где и откладываются яйца. Спустя 3-4 дня из них вылупляются личинки, которые через 2 недели становятся уже зрелыми особями.
Чесоточный тоннель имеет 2 отверстия: одно пошире (вход) и второе узкое (для выхода личинок). При образовании клещом чесоточных ходов возникает сильный зуд. Расчесывая кожу, дети разносят яйца и личинки на другие участки тела.

Начинает проявляться болезнь примерно спустя 2 нед. после заражения. Первым и наиболее характерным признаком чесотки является сильнейший, просто нестерпимый кожный зуд. Особенно он выражен в ночное время (ночами самка наиболее активна).
На коже видны чесоточные ходы от 1 мм до нескольких сантиметров. Они имеют белый или грязно-серый цвет с черной точкой на одном конце – это просвечивает самка клеща. Характерной для заболевания является также сыпь: мелкоузелковая или в виде пузырьков розового цвета. При расчесывании сыпь может инфицироваться, в результате чего появляются гнойничковые элементы.
Из-за ночного зуда нарушается сон ребенка. Утром невыспавшийся ребенок вялый, капризничает. В дневное время зуд менее выражен, поэтому родители могут не выявить своевременно болезнь у малышей.
Типичной локализацией высыпаний являются межпальцевые промежутки, лучезапястные сгибы, низ живота, ягодицы, внутренняя поверхность бедер. В далеко зашедших случаях сыпью покрываются грудь, подмышечные впадины, лицо.
Учитывая тот факт, что у маленьких деток кожные покровы нежные, роговой слой недостаточно развит, чесоточные тоннели при расчесывании легко повреждаются, и яйца с личинками быстро разносятся на другие участки. Поэтому у грудничков чесотка быстро распространяется на головку, лицо, шею, что менее характерно для детей старшего возраста.
Малыши капризничают, мало спят, часто даже отказываются от груди. При значительном распространении болезни отмечается увеличение лимфоузлов (подмышечных, паховых, подчелюстных). При инфицировании высыпаний развивается вторичная инфекция кожи, пиодермия, в этом случае может повышаться температура.
У старших детей сыпь локализуется чаще на кистях рук, в локтевых сгибах и внизу живота. Обращает на себя внимание парное расположение элементов: вход и выход в чесоточном ходе. При длительном течении болезни сыпь чаще выглядит как пузырьки с прозрачной жидкостью.
Невыносимый зуд приводит к множественным расчесам. Кроме сыпи, появляется покраснение, возникающее в связи с аллергической реакцией на токсины и экскременты клеща. Пузырьки могут сливаться в большие пузыри (буллы). При расчесах буллы и пузырьки могут вскрываться, а их содержимое после подсыхания образует корочку.
Диагностика
Часто диагностика чесотки вызывает затруднения, особенно у детей с аллергическим дерматитом: болезнь расценивается как обострение аллергии, и назначается соответствующее лечение (противоаллергические препараты, гормональные мази и т.д.). Но эффекта от такого лечения нет, состояние усугубляется.
У малышей затруднения с диагностикой связаны еще и с тем, что практически с первых дней присоединяется вторичная инфекция, и типичная сыпь чесоточная маскируется другими элементами высыпаний.
Визуальная диагностика чесотки основывается на совокупности проявлений: парное расположение элементов сыпи, типичная локализация высыпаний, сильный зуд. Дополнительными данными в пользу чесотки являются отсутствие эффекта от проводимой противоаллергической терапии и возникновение других случаев болезни в окружении заболевшего ребенка (производится осмотр ближайшего окружения малыша).
Подтвердить диагноз можно лабораторным исследованием соскоба в области высыпаний, произведенного стерильным лезвием, или клеща, извлеченного стерильной иглой из чесоточного хода. На предметное стекло наносится капля молочной кислоты или щелочи, в которую помещается соскоб. При изучении соскоба под микроскопом обнаруживаются фрагменты клеща или целый клещ, яйца.
Можно применить и метод экспресс-диагностики: пораженный участок кожи смазывается раствором йода, он проникнет в чесоточные ходы и окрасит их более интенсивно, чем окружающие ткани. Благодаря такой окраске чесоточные ходы будут четко видны.
Лечение детей проводится в домашних условиях. Назначаемые процедуры оказывают губительное действие на возбудителя болезни. Следует использовать только медицинские препараты, а не средства и рекомендации народной медицины (применять чистотел, марганцовку, мочу и т.д.). Они не только не излечат ребенка, а могут способствовать наслоению вторичной инфекции.
Современные лечебные средства (Спрегаль, Бензилбензоат, Преметрин) действуют и на половозрелые особи клеща, и на яйца, и на личинки. В лечении важными являются два момента: обработка кожных покровов ребенка и смена белья (постельного и нательного).
Обработку следует проводить после принятой ванны: вода будет способствовать разрушению ходов клеща, и поэтому станут более доступными действию препарата яйца и личинки. Рекомендуется такая последовательность обработки: руки, лицо, шея, туловище, нижние конечности.
Баллончик с аэрозолем Спрегаль при обработке держат на расстоянии 20-30 см от обрабатываемого участка кожных покровов. Его наносят на кожу однократно. Через 12 час. нужно сменить белье и принять душ. Однако Спрегаль не устраняет кожный зуд, который может беспокоить малыша еще в течение недели.
Перметрин (Медифокс) готовят для обработки непосредственно перед употреблением: треть флакона надо смешать со 100 мл кипяченой воды, охлажденной до комнатной температуры. Обработку проводят по 1 р. в день в течение 3 дней подряд. На 4-й день меняют постельное и нательное белье, ребенка моют под душем.
 Суспензию применяют для детей
Суспензию применяют для детей
Суспензию Бензилбензоата (10% для детей) необходимо применять дважды: на первый и четвертый день лечения после ванны. Она легко наносится тонким слоем на кожу и быстро подсыхает, не имеет запаха. Белье (нательное и постельное) надо сменить в первый и шестой день лечения, после чего также принять ванну.
Кроме того, необходимо учитывать возрастные ограничения в лечении: для грудничков имеются специальные высокоэффективные средства для однократной обработки: лосьон Ландан, Перментин.
Аэрозоль Спрегаль можно применять после года, а суспензию Бензилбензоат – с 3 лет. Для детей грудного возраста разрешается применять и 3-5% серную мазь, но у нее неприятный запах, и она загрязняет одежду.
Обработку лучше всего проводить перед сном. Малышам после обработки лучше надеть распашонку с зашитыми рукавами или специальные варежки. Это необходимо для того, чтобы ручками с лекарством ребенок не потер глазки или не взял пальцы в рот. Если это все же случилось, то надо промыть рот, глаза и носовые ходы водой.
Лекарство наносится рукой в одноразовой перчатке, а не салфеткой или ватным тампоном. Средство остается на коже не менее 12 часов.
Если после лечения отмечается зуд, но нет свежих высыпаний, то он связан с аллергией на продукты жизнедеятельности клеща. Повторная обработка в этом случае не требуется, и больной не заразен для окружающих. Для облегчения состояния рекомендуются противоаллергические препараты (Адвантан) или средства для увлажнения кожи (Топикрем).
Лечение всех членов семьи проводится одновременно для предотвращения повторного заражения. Белье нательное и постельное необходимо кипятить (5 мин.) и прогладить горячим утюгом. Верхнюю одежду тоже следует прогладить с двух сторон.
Ежедневную влажную уборку помещения следует проводить с 1-2% мыльно-содовым раствором. После окончания лечения проводится заключительная дезинфекция постельных принадлежностей с помощью аэрозоля А-ПАР. Его распыляют по полу и на тех изделиях, которые не подлежат кипячению (одеяла, матрас, подушка, верхняя одежда).
Таким же способом обрабатываются те предметы, с которыми контактировал больной (ручки дверей, мягкая мебель и т.д.). Текстильные изделия обрабатывают с двух сторон. Изделия после обработки не нужно стирать, использовать их можно уже через несколько часов. Помещение после обработки следует проветрить.
Профилактика
Для предупреждения распространения заболевания следует выявлять и своевременно лечить больных детей. С этой целью проводятся профилактические осмотры детей в детских учреждениях и школах, в поликлинике и в стационаре.
В случае появления в детском коллективе новых случаев болезни проводится профилактическое лечение всем, кто контактировал с зараженными. Больного ребенка на время лечения отстраняют из детского коллектива. Допуск ребенку после лечения дает врач-дерматолог.
Резюме для родителей
Чесотка является заразным заболеванием, которое может поражать детей любого возраста. При обнаружении высыпаний на коже ребенка следует обращаться к дерматологу или педиатру для установления правильного диагноза и своевременного лечения.
Способствуют возникновению и распространению этого паразитарного заболевания антисанитарные условия и нарушения гигиенических правил.
Выбрать средство для лечения должен врач. Современные лекарственные средства дают возможность избавиться от заболевания в короткий срок. Но после окончания лечения необходима заключительная дезинфекция, которую можно провести самостоятельно.
Доктор Комаровский о чесотке и вшах:
Чесотка у детей: симптомы и лечение
Чесотка – паразитарная заразная болезнь, вызываемая чесоточным клещом. Он паразитирует исключительно на человеке, поэтому винить в заражении животных не следует: на них чесоточный клещ не живет. Заболеть может ребенок в любом возрасте.
Общие сведения

Чесоточный клещ – маленькое насекомое, которое невозможно увидеть невооруженным глазом, ибо его величина 0,25 х 0,35 мм. Источником заражения может быть только больной человек при близком контакте (прямой путь заражения) или через предметы (непрямой путь). В течение непродолжительного времени клещ может находиться на постельном белье, одежде, полотенцах, дверных ручках, одежде.
Самка клеща откладывает около 50 яиц всего лишь за 1 месяц. Чесотку можно отнести к социальным болезням: чем ниже доходы населения, тем более распространена чесотка. Дети более подвержены этой болезни, чем взрослые. Отмечается сезонность заболевания: дети чаще болеют в весенне-осенний период.
Способствуют распространению болезни скученность детей, несоблюдение санитарных норм при уборке помещений и нарушения правил личной гигиены.
Могут возникать семейные очаги заболевания и вспышки в детских коллективах (в детских садах, школах, больнице). Чем меньше возраст ребенка, тем выше опасность заражения. Внеочаговое заражение (в бане, гостинице, поезде) встречается редко.
Клещ проходит 3 стадии развития: яйцо, личинка, зрелая особь. Заразить человека может только самка клеща. Попадая на кожу и прогрызая ее поверхностный слой, она создает внутри кожи ход в виде тоннеля, где и откладываются яйца. Спустя 3-4 дня из них вылупляются личинки, которые через 2 недели становятся уже зрелыми особями.
Чесоточный тоннель имеет 2 отверстия: одно пошире (вход) и второе узкое (для выхода личинок). При образовании клещом чесоточных ходов возникает сильный зуд. Расчесывая кожу, дети разносят яйца и личинки на другие участки тела.

Начинает проявляться болезнь примерно спустя 2 нед. после заражения. Первым и наиболее характерным признаком чесотки является сильнейший, просто нестерпимый кожный зуд. Особенно он выражен в ночное время (ночами самка наиболее активна).
На коже видны чесоточные ходы от 1 мм до нескольких сантиметров. Они имеют белый или грязно-серый цвет с черной точкой на одном конце – это просвечивает самка клеща. Характерной для заболевания является также сыпь: мелкоузелковая или в виде пузырьков розового цвета. При расчесывании сыпь может инфицироваться, в результате чего появляются гнойничковые элементы.
Из-за ночного зуда нарушается сон ребенка. Утром невыспавшийся ребенок вялый, капризничает. В дневное время зуд менее выражен, поэтому родители могут не выявить своевременно болезнь у малышей.
Типичной локализацией высыпаний являются межпальцевые промежутки, лучезапястные сгибы, низ живота, ягодицы, внутренняя поверхность бедер. В далеко зашедших случаях сыпью покрываются грудь, подмышечные впадины, лицо.
Учитывая тот факт, что у маленьких деток кожные покровы нежные, роговой слой недостаточно развит, чесоточные тоннели при расчесывании легко повреждаются, и яйца с личинками быстро разносятся на другие участки. Поэтому у грудничков чесотка быстро распространяется на головку, лицо, шею, что менее характерно для детей старшего возраста.
Малыши капризничают, мало спят, часто даже отказываются от груди. При значительном распространении болезни отмечается увеличение лимфоузлов (подмышечных, паховых, подчелюстных). При инфицировании высыпаний развивается вторичная инфекция кожи, пиодермия, в этом случае может повышаться температура.
У старших детей сыпь локализуется чаще на кистях рук, в локтевых сгибах и внизу живота. Обращает на себя внимание парное расположение элементов: вход и выход в чесоточном ходе. При длительном течении болезни сыпь чаще выглядит как пузырьки с прозрачной жидкостью.
Невыносимый зуд приводит к множественным расчесам. Кроме сыпи, появляется покраснение, возникающее в связи с аллергической реакцией на токсины и экскременты клеща. Пузырьки могут сливаться в большие пузыри (буллы). При расчесах буллы и пузырьки могут вскрываться, а их содержимое после подсыхания образует корочку.
Диагностика
Часто диагностика чесотки вызывает затруднения, особенно у детей с аллергическим дерматитом: болезнь расценивается как обострение аллергии, и назначается соответствующее лечение (противоаллергические препараты, гормональные мази и т.д.). Но эффекта от такого лечения нет, состояние усугубляется.
У малышей затруднения с диагностикой связаны еще и с тем, что практически с первых дней присоединяется вторичная инфекция, и типичная сыпь чесоточная маскируется другими элементами высыпаний.
Визуальная диагностика чесотки основывается на совокупности проявлений: парное расположение элементов сыпи, типичная локализация высыпаний, сильный зуд. Дополнительными данными в пользу чесотки являются отсутствие эффекта от проводимой противоаллергической терапии и возникновение других случаев болезни в окружении заболевшего ребенка (производится осмотр ближайшего окружения малыша).
Подтвердить диагноз можно лабораторным исследованием соскоба в области высыпаний, произведенного стерильным лезвием, или клеща, извлеченного стерильной иглой из чесоточного хода. На предметное стекло наносится капля молочной кислоты или щелочи, в которую помещается соскоб. При изучении соскоба под микроскопом обнаруживаются фрагменты клеща или целый клещ, яйца.
Можно применить и метод экспресс-диагностики: пораженный участок кожи смазывается раствором йода, он проникнет в чесоточные ходы и окрасит их более интенсивно, чем окружающие ткани. Благодаря такой окраске чесоточные ходы будут четко видны.
Лечение детей проводится в домашних условиях. Назначаемые процедуры оказывают губительное действие на возбудителя болезни. Следует использовать только медицинские препараты, а не средства и рекомендации народной медицины (применять чистотел, марганцовку, мочу и т.д.). Они не только не излечат ребенка, а могут способствовать наслоению вторичной инфекции.
Современные лечебные средства (Спрегаль, Бензилбензоат, Преметрин) действуют и на половозрелые особи клеща, и на яйца, и на личинки. В лечении важными являются два момента: обработка кожных покровов ребенка и смена белья (постельного и нательного).
Обработку следует проводить после принятой ванны: вода будет способствовать разрушению ходов клеща, и поэтому станут более доступными действию препарата яйца и личинки. Рекомендуется такая последовательность обработки: руки, лицо, шея, туловище, нижние конечности.
Баллончик с аэрозолем Спрегаль при обработке держат на расстоянии 20-30 см от обрабатываемого участка кожных покровов. Его наносят на кожу однократно. Через 12 час. нужно сменить белье и принять душ. Однако Спрегаль не устраняет кожный зуд, который может беспокоить малыша еще в течение недели.
Перметрин (Медифокс) готовят для обработки непосредственно перед употреблением: треть флакона надо смешать со 100 мл кипяченой воды, охлажденной до комнатной температуры. Обработку проводят по 1 р. в день в течение 3 дней подряд. На 4-й день меняют постельное и нательное белье, ребенка моют под душем.
 Суспензию применяют для детей
Суспензию применяют для детей
Суспензию Бензилбензоата (10% для детей) необходимо применять дважды: на первый и четвертый день лечения после ванны. Она легко наносится тонким слоем на кожу и быстро подсыхает, не имеет запаха. Белье (нательное и постельное) надо сменить в первый и шестой день лечения, после чего также принять ванну.
Кроме того, необходимо учитывать возрастные ограничения в лечении: для грудничков имеются специальные высокоэффективные средства для однократной обработки: лосьон Ландан, Перментин.
Аэрозоль Спрегаль можно применять после года, а суспензию Бензилбензоат – с 3 лет. Для детей грудного возраста разрешается применять и 3-5% серную мазь, но у нее неприятный запах, и она загрязняет одежду.
Обработку лучше всего проводить перед сном. Малышам после обработки лучше надеть распашонку с зашитыми рукавами или специальные варежки. Это необходимо для того, чтобы ручками с лекарством ребенок не потер глазки или не взял пальцы в рот. Если это все же случилось, то надо промыть рот, глаза и носовые ходы водой.
Лекарство наносится рукой в одноразовой перчатке, а не салфеткой или ватным тампоном. Средство остается на коже не менее 12 часов.
Если после лечения отмечается зуд, но нет свежих высыпаний, то он связан с аллергией на продукты жизнедеятельности клеща. Повторная обработка в этом случае не требуется, и больной не заразен для окружающих. Для облегчения состояния рекомендуются противоаллергические препараты (Адвантан) или средства для увлажнения кожи (Топикрем).
Лечение всех членов семьи проводится одновременно для предотвращения повторного заражения. Белье нательное и постельное необходимо кипятить (5 мин.) и прогладить горячим утюгом. Верхнюю одежду тоже следует прогладить с двух сторон.
Ежедневную влажную уборку помещения следует проводить с 1-2% мыльно-содовым раствором. После окончания лечения проводится заключительная дезинфекция постельных принадлежностей с помощью аэрозоля А-ПАР. Его распыляют по полу и на тех изделиях, которые не подлежат кипячению (одеяла, матрас, подушка, верхняя одежда).
Таким же способом обрабатываются те предметы, с которыми контактировал больной (ручки дверей, мягкая мебель и т.д.). Текстильные изделия обрабатывают с двух сторон. Изделия после обработки не нужно стирать, использовать их можно уже через несколько часов. Помещение после обработки следует проветрить.
Профилактика
Для предупреждения распространения заболевания следует выявлять и своевременно лечить больных детей. С этой целью проводятся профилактические осмотры детей в детских учреждениях и школах, в поликлинике и в стационаре.
В случае появления в детском коллективе новых случаев болезни проводится профилактическое лечение всем, кто контактировал с зараженными. Больного ребенка на время лечения отстраняют из детского коллектива. Допуск ребенку после лечения дает врач-дерматолог.
Резюме для родителей
Чесотка является заразным заболеванием, которое может поражать детей любого возраста. При обнаружении высыпаний на коже ребенка следует обращаться к дерматологу или педиатру для установления правильного диагноза и своевременного лечения.
Способствуют возникновению и распространению этого паразитарного заболевания антисанитарные условия и нарушения гигиенических правил.
Выбрать средство для лечения должен врач. Современные лекарственные средства дают возможность избавиться от заболевания в короткий срок. Но после окончания лечения необходима заключительная дезинфекция, которую можно провести самостоятельно.
Доктор Комаровский о чесотке и вшах:
Чесотка у детей. Чем лечить чесотку у детей?
Когда у ребенка появляется сыпь, кожный зуд, беспокоящий малыша в ночное время, родители начинают сетовать на то, что у крохи, скорее всего, аллергия, но мало кто задумывается о том, что причина беспокойства крохи такое заразное заболевание, как чесотка. Ведь большинство из нас привыкло считать чесотку «социальной болезнью», которой уж точно не может заболеть ребенок из благополучной семьи. Однако это не так. Даже в наши дни чесотка достаточно распространена, как среди взрослого населения, так и среди детей.

Откуда берется чесотка у детей?
Это очень заразное заболевание, которое вызывает чесоточный клещ, паразитирующий на теле человека и «принести» такой «подарок» для всей семьи можно откуда угодно. Все мы пользуемся общественным транспортом, контактируем с другими людьми, путешествуем, наши дети посещают садик или школу, общаются с ребятишками на детской площадке, поэтому риск заболеть чесоткой есть у всех детей.
Как мы писали выше, чесотку у детей вызывает чесоточный клещ, который паразитирует на теле человека. В отличие от вшей его не видно невооруженным взглядом, и выявить данное заболевание можно путем исследований соскоба, взятого с небольшого участка кожи. Дети заражаются чесоткой через непосредственный контакт с другими детьми, через чужие игрушки, через постельное белье и вещи личной гигиены. Чесотка у детей может стать результатом поездки в общественном транспорте, а также пребывания в местах, где обычно наблюдается большое скопление людей. В большинстве случаев именно так самка клеща попадает на тело ребенка и начинает откладывать там яйца. Через полтора месяца из них вылупляются взрослые особи, которые продолжают непрерывно размножаться, прорывая все новые ходы под кожей. Первые симптомы чесотки появляются у детей примерно через две недели после заражения.
Симптомы чесотки у детей
Чесотку у детей выявляют при помощи специального анализа, соскоба, который назначает врач-дерматолог, заподозрив данное заболевание. Однако, признаки чесотки вы можете распознать и самостоятельно, внимательно понаблюдав за поведением малыша.
Для чесотки характерен сильный зуд, который мучает детей преимущественно в ночное время. Ведь именно тогда начинается наибольший период активности чесоточного клеща. Еще одним отличительным симптомом чесотки у детей является наличие сыпи, расположенной попарно в виде мелких точек, которые являются выходом и входом чесоточного клеща.
Признаки чесотки у грудных детей
У грудных детей чесотка протекает намного скоротечнее, поскольку верхние слои кожи у малышей намного нежнее, а сыпь локализуется на щеках, шее и голове. Чтобы диагностировать чесотку у детей постарше, врач в первую очередь посмотрит на ладошки малыша, именно там в большинстве случаев обнаруживаются локальные высыпания, а, следовательно, и чесоточный клещ. Подобная сыпь также может появиться на животе, на локтевых и коленных складках.
Чем опасна чесотка у детей
Встречаются случаи, когда чесотку у детей путают с аллергией. Нередко грешат этим и дерматологи, а между тем, мази, призванные лечить аллергические высыпания, могут только усугубить ситуацию. Поэтому если у вас возникают сомнения, попросите врача направить вас на дополнительные исследования. Это следует сделать хотя бы для того, чтобы перестраховаться от неприятных последствий чесотки у ребенка, таких как воспалительные процессы кожных покровов, вызванные токсичными веществами, которые выделяет клещ.
Чем лечить чесотку у детей
Для лечения чесотки у детей используются специальные растворы и мази, содержащие губительные для чесоточного клеща вещества. Самым распространенным их них является Бензилбензоат. Как правило, клещи исчезают после первого применения данного средства, однако, для профилактики врачи советуют воспользоваться им несколько раз.
Мазь или эмульсию для лечения чесотки следует наносить вечером, непременно на чистую кожу, сразу после мытья, когда поры будут раскрыты. Процедуру следует повторить спустя два дня. После пройденного лечения врач назначит повторный анализ.
Профилактика чесотки у детей
В целях профилактики чесотки обработку раствором Бензилбензоата следует провести и остальным членам семьи. Мебель и прочие принадлежности ребенка подлежат дезинфекции, которою проведут работники Санэпидемстанции.
После перенесенной чесотки, у детей еще некоторое время может сохраняться аллергия, вызванная продуктами жизнедеятельности клеща. Для снятия ее симптомов может потребоваться прием специальных антигистаминных препаратов, а также применение мазей, снимающих зуд.
Чесотка у детей: симптомы и лечение
Чесотка – паразитарная заразная болезнь, вызываемая чесоточным клещом. Он паразитирует исключительно на человеке, поэтому винить в заражении животных не следует: на них чесоточный клещ не живет. Заболеть может ребенок в любом возрасте.
Общие сведения

Чесоточный клещ – маленькое насекомое, которое невозможно увидеть невооруженным глазом, ибо его величина 0,25 х 0,35 мм. Источником заражения может быть только больной человек при близком контакте (прямой путь заражения) или через предметы (непрямой путь). В течение непродолжительного времени клещ может находиться на постельном белье, одежде, полотенцах, дверных ручках, одежде.
Самка клеща откладывает около 50 яиц всего лишь за 1 месяц. Чесотку можно отнести к социальным болезням: чем ниже доходы населения, тем более распространена чесотка. Дети более подвержены этой болезни, чем взрослые. Отмечается сезонность заболевания: дети чаще болеют в весенне-осенний период.
Способствуют распространению болезни скученность детей, несоблюдение санитарных норм при уборке помещений и нарушения правил личной гигиены.
Могут возникать семейные очаги заболевания и вспышки в детских коллективах (в детских садах, школах, больнице). Чем меньше возраст ребенка, тем выше опасность заражения. Внеочаговое заражение (в бане, гостинице, поезде) встречается редко.
Клещ проходит 3 стадии развития: яйцо, личинка, зрелая особь. Заразить человека может только самка клеща. Попадая на кожу и прогрызая ее поверхностный слой, она создает внутри кожи ход в виде тоннеля, где и откладываются яйца. Спустя 3-4 дня из них вылупляются личинки, которые через 2 недели становятся уже зрелыми особями.
Чесоточный тоннель имеет 2 отверстия: одно пошире (вход) и второе узкое (для выхода личинок). При образовании клещом чесоточных ходов возникает сильный зуд. Расчесывая кожу, дети разносят яйца и личинки на другие участки тела.

Начинает проявляться болезнь примерно спустя 2 нед. после заражения. Первым и наиболее характерным признаком чесотки является сильнейший, просто нестерпимый кожный зуд. Особенно он выражен в ночное время (ночами самка наиболее активна).
На коже видны чесоточные ходы от 1 мм до нескольких сантиметров. Они имеют белый или грязно-серый цвет с черной точкой на одном конце – это просвечивает самка клеща. Характерной для заболевания является также сыпь: мелкоузелковая или в виде пузырьков розового цвета. При расчесывании сыпь может инфицироваться, в результате чего появляются гнойничковые элементы.
Из-за ночного зуда нарушается сон ребенка. Утром невыспавшийся ребенок вялый, капризничает. В дневное время зуд менее выражен, поэтому родители могут не выявить своевременно болезнь у малышей.
Типичной локализацией высыпаний являются межпальцевые промежутки, лучезапястные сгибы, низ живота, ягодицы, внутренняя поверхность бедер. В далеко зашедших случаях сыпью покрываются грудь, подмышечные впадины, лицо.
Учитывая тот факт, что у маленьких деток кожные покровы нежные, роговой слой недостаточно развит, чесоточные тоннели при расчесывании легко повреждаются, и яйца с личинками быстро разносятся на другие участки. Поэтому у грудничков чесотка быстро распространяется на головку, лицо, шею, что менее характерно для детей старшего возраста.
Малыши капризничают, мало спят, часто даже отказываются от груди. При значительном распространении болезни отмечается увеличение лимфоузлов (подмышечных, паховых, подчелюстных). При инфицировании высыпаний развивается вторичная инфекция кожи, пиодермия, в этом случае может повышаться температура.
У старших детей сыпь локализуется чаще на кистях рук, в локтевых сгибах и внизу живота. Обращает на себя внимание парное расположение элементов: вход и выход в чесоточном ходе. При длительном течении болезни сыпь чаще выглядит как пузырьки с прозрачной жидкостью.
Невыносимый зуд приводит к множественным расчесам. Кроме сыпи, появляется покраснение, возникающее в связи с аллергической реакцией на токсины и экскременты клеща. Пузырьки могут сливаться в большие пузыри (буллы). При расчесах буллы и пузырьки могут вскрываться, а их содержимое после подсыхания образует корочку.
Диагностика
Часто диагностика чесотки вызывает затруднения, особенно у детей с аллергическим дерматитом: болезнь расценивается как обострение аллергии, и назначается соответствующее лечение (противоаллергические препараты, гормональные мази и т.д.). Но эффекта от такого лечения нет, состояние усугубляется.
У малышей затруднения с диагностикой связаны еще и с тем, что практически с первых дней присоединяется вторичная инфекция, и типичная сыпь чесоточная маскируется другими элементами высыпаний.
Визуальная диагностика чесотки основывается на совокупности проявлений: парное расположение элементов сыпи, типичная локализация высыпаний, сильный зуд. Дополнительными данными в пользу чесотки являются отсутствие эффекта от проводимой противоаллергической терапии и возникновение других случаев болезни в окружении заболевшего ребенка (производится осмотр ближайшего окружения малыша).
Подтвердить диагноз можно лабораторным исследованием соскоба в области высыпаний, произведенного стерильным лезвием, или клеща, извлеченного стерильной иглой из чесоточного хода. На предметное стекло наносится капля молочной кислоты или щелочи, в которую помещается соскоб. При изучении соскоба под микроскопом обнаруживаются фрагменты клеща или целый клещ, яйца.
Можно применить и метод экспресс-диагностики: пораженный участок кожи смазывается раствором йода, он проникнет в чесоточные ходы и окрасит их более интенсивно, чем окружающие ткани. Благодаря такой окраске чесоточные ходы будут четко видны.
Лечение детей проводится в домашних условиях. Назначаемые процедуры оказывают губительное действие на возбудителя болезни. Следует использовать только медицинские препараты, а не средства и рекомендации народной медицины (применять чистотел, марганцовку, мочу и т.д.). Они не только не излечат ребенка, а могут способствовать наслоению вторичной инфекции.
Современные лечебные средства (Спрегаль, Бензилбензоат, Преметрин) действуют и на половозрелые особи клеща, и на яйца, и на личинки. В лечении важными являются два момента: обработка кожных покровов ребенка и смена белья (постельного и нательного).
Обработку следует проводить после принятой ванны: вода будет способствовать разрушению ходов клеща, и поэтому станут более доступными действию препарата яйца и личинки. Рекомендуется такая последовательность обработки: руки, лицо, шея, туловище, нижние конечности.
Баллончик с аэрозолем Спрегаль при обработке держат на расстоянии 20-30 см от обрабатываемого участка кожных покровов. Его наносят на кожу однократно. Через 12 час. нужно сменить белье и принять душ. Однако Спрегаль не устраняет кожный зуд, который может беспокоить малыша еще в течение недели.
Перметрин (Медифокс) готовят для обработки непосредственно перед употреблением: треть флакона надо смешать со 100 мл кипяченой воды, охлажденной до комнатной температуры. Обработку проводят по 1 р. в день в течение 3 дней подряд. На 4-й день меняют постельное и нательное белье, ребенка моют под душем.
 Суспензию применяют для детей
Суспензию применяют для детей
Суспензию Бензилбензоата (10% для детей) необходимо применять дважды: на первый и четвертый день лечения после ванны. Она легко наносится тонким слоем на кожу и быстро подсыхает, не имеет запаха. Белье (нательное и постельное) надо сменить в первый и шестой день лечения, после чего также принять ванну.
Кроме того, необходимо учитывать возрастные ограничения в лечении: для грудничков имеются специальные высокоэффективные средства для однократной обработки: лосьон Ландан, Перментин.
Аэрозоль Спрегаль можно применять после года, а суспензию Бензилбензоат – с 3 лет. Для детей грудного возраста разрешается применять и 3-5% серную мазь, но у нее неприятный запах, и она загрязняет одежду.
Обработку лучше всего проводить перед сном. Малышам после обработки лучше надеть распашонку с зашитыми рукавами или специальные варежки. Это необходимо для того, чтобы ручками с лекарством ребенок не потер глазки или не взял пальцы в рот. Если это все же случилось, то надо промыть рот, глаза и носовые ходы водой.
Лекарство наносится рукой в одноразовой перчатке, а не салфеткой или ватным тампоном. Средство остается на коже не менее 12 часов.
Если после лечения отмечается зуд, но нет свежих высыпаний, то он связан с аллергией на продукты жизнедеятельности клеща. Повторная обработка в этом случае не требуется, и больной не заразен для окружающих. Для облегчения состояния рекомендуются противоаллергические препараты (Адвантан) или средства для увлажнения кожи (Топикрем).
Лечение всех членов семьи проводится одновременно для предотвращения повторного заражения. Белье нательное и постельное необходимо кипятить (5 мин.) и прогладить горячим утюгом. Верхнюю одежду тоже следует прогладить с двух сторон.
Ежедневную влажную уборку помещения следует проводить с 1-2% мыльно-содовым раствором. После окончания лечения проводится заключительная дезинфекция постельных принадлежностей с помощью аэрозоля А-ПАР. Его распыляют по полу и на тех изделиях, которые не подлежат кипячению (одеяла, матрас, подушка, верхняя одежда).
Таким же способом обрабатываются те предметы, с которыми контактировал больной (ручки дверей, мягкая мебель и т.д.). Текстильные изделия обрабатывают с двух сторон. Изделия после обработки не нужно стирать, использовать их можно уже через несколько часов. Помещение после обработки следует проветрить.
Профилактика
Для предупреждения распространения заболевания следует выявлять и своевременно лечить больных детей. С этой целью проводятся профилактические осмотры детей в детских учреждениях и школах, в поликлинике и в стационаре.
В случае появления в детском коллективе новых случаев болезни проводится профилактическое лечение всем, кто контактировал с зараженными. Больного ребенка на время лечения отстраняют из детского коллектива. Допуск ребенку после лечения дает врач-дерматолог.
Резюме для родителей
Чесотка является заразным заболеванием, которое может поражать детей любого возраста. При обнаружении высыпаний на коже ребенка следует обращаться к дерматологу или педиатру для установления правильного диагноза и своевременного лечения.
Способствуют возникновению и распространению этого паразитарного заболевания антисанитарные условия и нарушения гигиенических правил.
Выбрать средство для лечения должен врач. Современные лекарственные средства дают возможность избавиться от заболевания в короткий срок. Но после окончания лечения необходима заключительная дезинфекция, которую можно провести самостоятельно.
Доктор Комаровский о чесотке и вшах:
