Ламиктал сыпь
Обсуждения
ЛАМИКТАЛ (Ламотриджин)
626 сообщений




У меня с этим препаратом неприятная история.
Я не аллергик, но:
1 августа с.г. я была на консультации у профессора К.
К моей терапии (депакин хроно 500) назначили еще ламотриджин, как назначил врач, начала пить с 2 августа.
1. С 10 августа и у меня появились побочные эффекты со стороны нервной системы: сильная головная боль, повышенная утомляемость, головокружение, сонливость и иногда бессонница, раздражительность, агрессивность, тревожность, спутанность сознания.
2. Примерно с 13 августа со стороны пищеварительной системы: тошнота, рвота, нет аппетита после обеда.
3. С 14 августа температура начинает подниматься после 16:00 до 38,7 градусов.
4. Аллергические реакции появились с 17 августа: подкожные высыпания по всему телу в виде красных-белых точек.
В конце концов резкая отмена препарата, слава богу без происшествий. Кроме каждодневной усталости (склоняюсь просто из-за большой нагрузке на работе).
Вот так, врач сказал еще бы чуть чуть могло было быть хуже
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина — Ламиктал: поли- и монотерапия эпилепсии
П репарат “Ламиктал” назначается при лечении эпилепсии уже более десяти лет, в зарубежных клиниках проведено значительное число исследований по эффективности и переносимости ламиктала, а также накоплен важный опыт его применения. В нашей стране такой опыт ограничен, публикации единичны, а практические врачи по непонятной причине редко назначают ламиктал больным.
В настоящее время основной принцип лечения эпилепсии может быть сформулирован следующим образом: максимум терапевтической эффективности при минимуме побочных эффектов (ПЭ) [1]. Больные, страдающие эпилепсией, часто вынуждены применять антиэпилептические препараты (АЭП) в течение многих лет. Важнейшим требованием к терапии является полный контроль над приступами и высокое качество жизни пациентов. В связи с этим в настоящее время продолжается поиск новых эффективных средств, обладающих высокой антиэпилептической активностью с минимальными ПЭ.
Одним из новых АЭП, применяющихся в течение последних 10 лет, является ламотриджин (ламиктал). Противосудорожный эффект ламиктала обусловлен главным образом двумя механизмами. Как и большинство других АЭП, препарат стабилизирует пресинаптическую нейрональную мембрану, блокируя вольтаж-зависимые натриевые каналы. Кроме того, ламиктал ограничивает высвобождение возбуждающих нейромедиаторов – глутамата и аспартата [14].
Ламиктал имеет линейную фармакокинетику. Пик концентрации препарата устанавливается спустя 1–3 ч после перорального приема. Период полувыведения при монотерапии составляет 24–41 ч; связываемость с белками плазмы не высока – 55%. Препарат метаболизируется в печени, однако не стимулирует глюкуронилтрансферазную систему, поэтому при длительном приеме его концентрация в крови сохраняется на прежнем уровне. При синдроме Жильбера период полувыведения ламиктала превышает нормативные показатели на 37%. На метаболизм ламиктала значительно влияют другие АЭП. При совместном применении с АЭП, вызывающими индукцию ферментов печени (барбитураты, карбамазепин, фенитоин), метаболизм препарата ускоряется и период полувыведения может укорачиваться до 15 ч. Вальпроаты замедляют выведение препарата, и период полувыведения удлиняется до 60 ч [14, 18].
Ламиктал в лечении эпилепсии у детей и подростков
Ламиктал обладает широким спектром терапевтического действия и эффективен практически при всех видах эпилептических приступов. Однако его эффективность при различных типах приступов различна. В последние годы появилось большое количество исследований, посвященных дифференцированному применению ламиктала в педиатрической эпилептологии; сравнительному анализу его эффективности и переносимости у детей; частоте и характеру побочных эффектов. Исследование, проведенное O.Dulac (1994 г.) [14], показало, что препарат особенно эффективен при атипичных (в рамках синдрома Леннокса–Гасто) и типичных (пикнолептических) абсансах. При детской абсансной эпилепсии (ДАЭ) препарат был эффективен в купировании абсансов в 73% случаев, а генерализованных судорожных приступов (ГСП) – лишь в 30%.
F.Besag и соавт. (1997 г.) [6] констатировали высокую эффективность ламиктала у 12 пациентов при статусе абсансов (пик-волновом ступоре). Препарат оказывал выраженный клинический эффект и вызывал редукцию генерализованной пик-волновой активности на электроэнцефалограмме (ЭЭГ).
L.Frank и соавт. (1997 г.) [18] сообщили о высокой эффективности ламиктала в виде монотерапии при купировании детских и юношеских абсансов. Препарат применяли в дозе 5–15 мг/кг/сут. При применении двойного слепого метода эффективность ламиктала составила 64% (полная ремиссия), а при применении плацебо – 21% (р=0,015). Однако следует учитывать, что сравнительного исследования по эффективности и безопасности ламиктала и вальпроатов при абсансных формах эпилепсии не проводилось.
S.Wallace (1990 г.) [40] у 18 детей в возрасте 5–11 лет при назначении ламиктала отмечено значительное снижение частоты миоклонических абсансов.
A.Arzimanoglou (2002 г.) [2] рекомендует назначение ламиктала в качестве дополнительного препарата в небольших дозах в комбинации с вальпроатами для купирования типичных абсансов у пациентов, резистентных к монотерапии вальпроатами, или при непереносимости терапевтических доз вальпроатов.
Отмечена возможность применения ламиктала при юношеской миоклонической эпилепсии (ЮМЭ) для лечения резистентных к терапии абсансов, а также эффективность препарата в комбинации с вальпроатами в лечении эпилепсии с миоклонически-астатическими приступами.
A.Arzimanoglou (2002 г.) рекомендует назначение ламиктала в комбинации с вальпроатами при синдроме Леннокса–Гасто и подчеркивает, что это наиболее рациональная комбинация при данном заболевании [2].
C.Akman, G.Holmes (2003 г.) отметили при применении ламиктала у детей и подростков с различными формами эпилепсии, резистентной к антиэпилептической терапии, улучшение основной активности фонового ритма (21,9%), уменьшение выраженности интериктальной пароксизмальной активности (37,8%) и эпилептиформных изменений на ЭЭГ (41,1%) наряду с клиническим улучшением.
При миоклонических и фокальных приступах терапевтический эффект ламиктала ниже (О.Dulac, 1994) [14], однако различается по разным данным. Согласно наблюдению O.Dulac (1994 г.) [14] урежение фокальных приступов при лечении ламикталом достигалось у 29% больных, причем ремиссия наблюдалась лишь в единичных случаях.
M.Brodie и соавт. (1996 г.) провели двойное слепое исследование эффективности и переносимости ламиктала и карбамазепина при различных видах эпилептических приступов. Эффективность обоих препаратов в купировании фокальных приступов, а также первично- и вторично-генерализованных пароксизмов была абсолютно идентичной. Вместе с тем переносимость ламиктала была лучше, в частности кожная сыпь возникала достоверно чаще при применении карбамазепина. Кроме того, у некоторых больных при приеме карбамазепина наблюдались симптомы угнетения центральной нервной системы (ЦНС) (сонливость, вялость, снижение концентрации внимания), которых лишен ламиктал.
В исследовании E.Schlumberger и соавт. (1992 г.) [34] положительный эффект при применении ламиктала (редукция приступов на 50% и более) был достигнут у 1/3 больных, страдающих фокальной эпилепсией. Учащение приступов наблюдалось в 7% случаев.
O.Dulac (1994 г.) [14] сообщает о низкой эффективности ламиктала при эпилепсии с миоклоническими приступами (форма не уточнена) и указывает на возможность экзацербации миоклонических пароксизмов на фоне терапии (12,7% пациентов).
A.Arzimanoglou (2002 г.) [2] сообщает о возможности учащения миоклонических приступов вследствие назначения ламиктала при тяжелой миоклонической эпилепсии младенчества (синдром Драве), что согласуется с данными P.Genton (2000 г.). E.Ben-Menachem (2003 г.) [5] указывает на возможность учащения миоклонических приступов при ЮМЭ при назначении ламиктала (а также карбамазепина, окскарбазепина, габапентина, фенитоина, тиагабина и вигабатрина).
Имеются публикации, свидетельствующие, что у отдельных пациентов при применении ламиктала могут учащаться фокальные приступы (A.Petrukhin и соавт., 1996; E.Schlumberger и соавт., 1992) [31, 34].
Учитывая, что ламиктал применяется в эпилептологии сравнительно недавно и практически отсутствуют серьезные сравнительные исследования по эффективности действия ламиктала и других АЭП, препарат в педиатрической практике назначается главным образом как дополнительный – при недостаточной эффективности базовых АЭП.
Однако, по данным ряда исследований, ламиктал эффективен и в монотерапии у детей. E.Solowiej и соавт. (2000 г.) [35] отметили высокую эффективность монотерапии ламикталом в лечении фокальных приступов у детей: уменьшение частоты приступов на 50% и более или наступление ремиссии, а блокирование эпилептиформной активности на ЭЭГ зарегистрировано в 61% случаев (в исследовании участвовали небольшое число пациентов – 19 детей и подростков с фокальными формами эпилепсии). В исследовании T.Barron (2000 г.) [4] монотерапия ламикталом проведена 83 пациентам (43 – с фокальными, 32 – с генерализованными и 8 пациентов с неклассифицируемыми формами эпилепсии). Ремиссия была достигнута в 45% случаев (из них 44% – фокальные эпилепсии и 36% – генерализованные формы эпилепсии). В исследовании G.Coppola и соавт. (2004 г.) [10] подтверждается эффективность ламиктала в лечении абсансных форм эпилепсии в виде монотерапии. Из 20 пациентов детского возраста у 11 (55%) детей была достигнута ремиссия, у 4 (20%) – урежение приступов более чем на 75% и еще у 5 (25%) – снижение частоты приступов более чем на 50%.
При проведении антиэпилептической терапии у детей очень важно влияние АЭП на когнитивные функции, поведение и отсутствие седативного эффекта препаратов. Большинство АЭП могут оказывать неблагоприятное влияние на функцию ЦНС. Наиболее нейротоксичными препаратами считаются барбитураты, гидантоины и бензодиазепины (M.Ferrari, G.Barabas, W.Matthews, 1983; M.Harbord, 2000; M.Trimble и соавт., 1988, 1989 [37, 38]; E.Hirsch и соавт., 2003). Считается, что наибольший риск развития когнитивных нарушений и нарушения поведения имеется при приеме препаратов, усиливающих ГАМКергическое торможение.
Ламиктал не оказывает угнетающего влияния на нейрональную активность (E.Schlumberger и соавт., 1992) [34], что делает его особенно привлекательным в педиатрической эпилептологии. Более того, имеются многочисленные исследования, свидетельствующие о стимулирующем действии ламиктала на когнитивные функции. J.Gibbs и соавт. (1992 г.) [20] констатировали, что при назначении ламиктала наблюдается улучшение концентрации внимания и школьной успеваемости. Данный эффект не зависит от противоэпилептической эффективности препарата. Авторы предположили, что стимулирующий эффект ламиктала в отношении когнитивных функций может быть обусловлен снижением продолжительности постприступного периода или снижением частоты субклинических разрядов на фоне лечения. Данный эффект препарата особенно важен при лечении пациентов, страдающих криптогенной генерализованной и симптоматической фокальной эпилепсией и эпилептическими энцефалопатиями, так как расстройство когнитивных функций – почти облигатный клинический признак этих синдромов. По данным E.Hirsch и соавт. (2003 г.), даже у пациентов с резистентными формами эпилепсии при добавлении к терапии ламиктала отмечено улучшение внимания, активности, выравнивание настроения.
Положительное влияние ламиктала на когнитивные функции, аффективную сферу и поведение [2, 5, 8, 13, 20] также крайне важно в лечении пациентов подросткового возраста, у которых существует наиболее высокий риск появления поведенческих расстройств, эмоциональной лабильности, аффективных нарушений, небрежность в приеме АЭП. Последнее зачастую определяет неэффективность антиэпилептической терапии в этой возрастной группе.
Многие авторы подчеркивают хорошую переносимость ламиктала, в том числе в педиатрической практике (E.Ben-Menachem, 2003; A.Arzimanoglou, 2002) [2, 5].
Ламиктал в лечении эпилепсии у женщин
При лечении эпилепсии у женщин и девочек подросткового возраста врач встречается с проблемой, не свойственной другим категориям пациентов: это проблема репродуктивного здоровья женщины и здоровья ее потомства. Влияние АЭП на гормональный обмен и обусловленные этим влиянием нейроэндокринные нарушения становятся очевидными уже в подростковом возрасте и не теряют своего значения у женщин не только зрелого, но и пожилого возраста. Таким образом, при проведении антиэпилептической терапии у женщин необходимо учитывать следующие особенности:
• возможность негативного влияния АЭП на репродуктивную функцию женщин детородного возраста, течение беременности и родов, а также здоровье потомства и лактацию;
• возможность влияния гормональных изменений во время менструального цикла, в течение беременности и в период менопаузы на концентрацию АЭП в крови, а следовательно, и на антиконвульсантную активность препаратов;
• влияние АЭП на гормональную контрацепцию;
• влияние АЭП на метаболизм костной ткани и повышение риска развития остеопороза;
• повышение частоты депрессий у женщин, страдающих эпилепсией, и возможность коррекции аффективных нарушений при помощи АЭП.
У женщин, страдающих эпилепсией, повышен риск нарушений репродуктивной функции, включая аменорею, олигоменорею, гиперандрогенизм, патологическое изменение продолжительности (удлинение, сокращение) менструального цикла, ановуляцию, поликистозные изменения в яичниках и синдром поликистозных яичников (который включает кроме изменения структуры яичников и частые ановуляторные циклы, эндокринные нарушения и ассоциирован с повышенным риском развития рака матки и молочных желез, диабета и атеросклероза); возможно изменение сексуальной функции (гипосексуальность). Это связано как с гормональными изменениями, обусловленным основным заболеванием (эпилептическими приступами), так и негативным влиянием АЭП (M.Morrell и соавт., 2002) [25]. Нейроэндокринные нарушения могут приводить к бесплодию и осложнениям течения беременности и родов.
У женщин, страдающих эпилепсией (особенно идиопатической генерализованной) и получающих вальпроаты, чаще встречается увеличение массы тела, гиперандрогения, аменорея, олигоменорея, ановуляторные циклы (до 55%) и поликистозные изменения в яичниках (до 40%), по данным M.Morell, G.Montouris, 2004 [26], что подтверждается и исследованиями других авторов (P.Genton, 2001; J.Isojarvi, J.Tapanainen, 2000) [21]. Увеличение массы тела, обусловленное влиянием вальпроатов на углеводный обмен и развитием гиперинсулинемии (M.Morell, G.Montouris, 2004) [26], наблюдается чаще у женщин и девочек с исходно повышенной массой тела (до начала терапии) и склонностью к конституциональному ожирению (наследственный метаболический синдром) и наиболее выражено в первые 6 мес терапии (G.Novak и соавт., 1999) [28]. Увеличение массы тела, чаще связанное с приемом вальпроатов и реже — карбамазепина (E.Demir и соавт., 2000) [11], а также другие косметические побочные эффекты АЭП (ассоциированные с приемом фенитоина гирсутизм, гиперплазия десен, огрубение черт лица; и алопеция – при приеме вальпроатов и карбамазепина) могут снижать комплаентность терапии и служить причиной отказа от приема препарата, особенно у девочек-подростков и молодых женщин.
Прием ламиктала сочетается со “стабильной массой тела” (O.Devinsky и соавт., 2000) [12], что, с одной стороны, повышает комплаентность терапии у подростков, с другой – позволяет избежать медикаментозных осложнений (в том числе развитие поликистозных изменений в яичниках), патогенетически связанных с избыточной массой тела.
Риск возникновения гиперандрогении, ожирения и поликистоза яичников повышается, если лечение вальпроатами начинается ранее 20-летнего возраста, особенно в пубертатном периоде (M.Morell, G.Montouris, 2004 [26]; J.Isojarvi и соавт., 2000 [21]; P.Genton, 2001 [19]; K.Mikkonen и соавт., 2004 [24]; L.Vainionpaa; J.Rattya, M.Knip и соавт., 1999 [39]). Поликистозные изменения в яичниках могут претерпевать обратное развитие после отмены вальпроатов (M.Morell, G.Montouris, 2004) [26].
Ламиктал не влияет на гормональный статус, не вызывает повышение массы тела и развитие нейроэндокринных нарушений; препарат не оказывает негативного влияния на формирование репродуктивной функции в подростковом периоде. Это является важным преимуществом ламиктала в лечении эпилепсии у женщин и девочек подросткового возраста.
АЭП, индуцирующие или ингибирующие ферменты печени, могут оказывать влияние на уровень женских и мужских половых гормонов (пролактина, эстрадиола, тестостерона, лютеинизирующего и фолликулостимулирующего гормонов). Индукторы ферментов (фенобарбитал, карбамазепин, фенитоин) усиливают метаболизм андрогенов и эстрогенов и уменьшают их концентрацию (что может способствовать развитию гипосексуальности), ингибиторы ферментов печени (вальпроаты), напротив, повышают уровень андрогена (что патогенетически связано с повышением массы тела и развитием синдрома поликистозных яичников, K.Mikkonen и соавт., 2004) [24]. Половые гормоны в свою очередь могут оказывать влияние на уровень АЭП. Этим обусловлено колебание концентрации ферментиндуцирующих АЭП во время менструального цикла; в то время как стабильная концентрация АЭП в крови способствует достижению эффективного контроля над приступами, что особенно важно при эпилепсии, обусловленной циклическими гормональными изменениями – катамениальной эпилепсии (N.Foldary-Schaefer, 2004) [17].
Ламиктал не метаболизируется с участием цитохрома P-450, следовательно, не влияет на уровень половых гормонов, что является важным преимуществом ламиктала в лечении эпилепсии у женщин.
АЭП, индуцирующие ферменты печени (фенобарбитал, примидон, фенитоин, карбамазепин, а также, по данным некоторых авторов, топирамат), уменьшают надежность гормональных контрацептивов с низким содержанием эстрогенов. В отличие от вышеперечисленных АЭП ламиктал не снижает уровня надежности гормональной контрацепции.
Известно, что антиэпилептическая терапия во время беременности повышает риск пороков развития у плода в целом в 2 раза (4–6% против 2–4% у женщин, не страдающих эпилепсией). Наибольший риск пороков развития плода существует при приеме АЭП в I триместре беременности и в некоторой степени зависит от дозы препарата (M.Yerby и соавт., 2004) [41]. Ни один из АЭП не является абсолютно безопасным при беременности, поэтому лечение проводится с учетом соотношения риска антиэпилептической терапии для плода и риска, ассоциированного с эпилептическими приступами, для плода и матери. Тем не менее риск развития мальформаций и врожденных аномалий значительно выше при политерапии, чем при монотерапии, и резко отличается при разных АЭП. Известно, что фенобарбитал, фенитоин, вальпроаты и, в меньшей степени, карбамазепин обладают более выраженным тератогенным эффектом; прием некоторых АЭП во время беременности может приводить к появлению специфических аномалий (например, пороки развития нервной трубки наиболее часто возникают при терапии вальпроатами).
По данным различных исследований, риск пороков развития при приеме ламиктала во время беременности в виде монотерапии не высок и не превышает популяционный риск (2–3%). По результатам самого крупного исследования влияния терапии ламикталом на исход беременности риск врожденных аномалий составляет 1,8% при монотерапии ламикталом (P.Tennis и соавт., 2002) [36], и не описано грубых врожденных пороков (мальформаций). Не замечена также связь приема ламиктала во время беременности с развитием каких-либо определенных аномалий. Большинство из этих редких сообщений свидетельствует о наличии рудиментарных дополнительных пальцев кистей рук (А.С.Петрухин, 2001). A.Sabers (2004 г.) [33] отмечает, что в связи с безопасностью ламиктала этот препарат применяется у беременных женщин чаще, чем другие АЭП.
На фоне антиэпилептической терапии возможно развитие остеопороза у женщин как в климактерическом периоде, так и в молодом возрасте. Индукторы ферментов печени (фенобарбитал, фенитоин, карбамазепин) и, в меньшей степени, ингибиторы ферментов (вальпроаты) могут оказывать негативное влияние на метаболизм костной ткани и повышать риск развития остеопороза и переломов костей (P.Penovich и соавт., 2004) [30].
Ламиктал не оказывает негативного влияния ни на одно из звеньев метаболизма костной ткани и не увеличивает риска развития остеопороза (A.Pack и соавт., 2004) [29].
У женщин, страдающих эпилепсией, повышен риск возникновения аффективных нарушений (депрессии), что обусловлено полом (у женщин депрессия встречается в 2 раза чаще, чем у мужчин), психосоциальными ограничениями, связанными с хроническим заболеванием, и негативным воздействием некоторых антиконвульсантов – особенно барбитуратов (G.Barabas, W.Matthews, 1988) и вигабатрина (F.Besag, 2004) [8].
Ламиктал является корректором настроения (O.Devinsky, 2002). Улучшение настроения и антидепрессивный эффект ламиктала подтверждены в многочисленных исследованиях (D.Kalogjera-Sackelldies, 2002; K.Edwards и соавт., 2001; J.Cramer и соавт., 2004) [15, 22]. В настоящее время зарегистрированы дополнительные показания назначения ламиктала при биполярных расстройствах.
Целью исследования, проведенного на кафедре неврологии педиатрического факультета Российского государственного медицинского университета, являлось изучение клинической эффективности ламиктала при дополнительной терапии в лечении отдельных форм эпилепсии у детей и подростков, а также частоты и характера ПЭ.
Мы наблюдали 72 пациента с различными формами эпилепсии в возрасте от 5 мес до 14 лет (средний возраст 7,9±1,5 года, 39 мальчиков и 33 девочки). Изучали влияние ламиктала на частоту приступов: полная ремиссия (катамнез от 1 года до 4 лет), значительное улучшение (урежение приступов на 50% и более), незначительное улучшение или отсутствие эффекта. Также проводили анализ ПЭ терапии. Препарат назначали в дополнительной терапии при недостаточной эффективности монотерапии базовыми АЭП.
Диагноз эпилепсии устанавливали в стационаре на основании клинических и электроэнцефалографических данных, видео-ЭЭГ-мониторирования и нейровизуализационных исследований (КТ, МРТ). Всем больным проводили клинический анализ крови (с определением уровня тромбоцитов) и стандартный биохимический анализ крови в динамике (с определением уровня ферментов печени). Исследовали фармакокинетику АЭП. Выбор АЭП производили в соответствии с формой эпилепсии (К.Ю.Мухин, А.С.Петрухин, 1998) согласно рекомендациям рабочей группы ILAE (Ben Menachem и соавт., 2003).
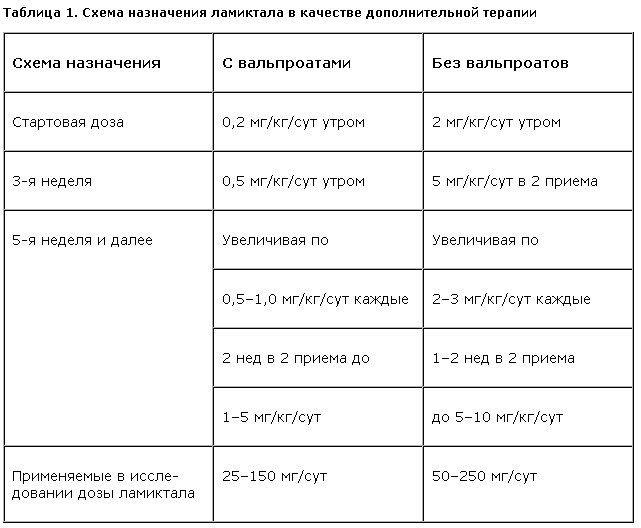
Назначение ламиктала начинали с суточной дозировки 2 мг/кг, с постепенным увеличением в течение 2–4 нед до 5 мг/кг в 2 приема. При добавлении ламиктала к препаратам вальпроевой кислоты начальную дозу уменьшали в 10 раз – до 0,2 мг/кг с постепенным увеличением до 2–3 мг/кг в 1 или 2 приема (табл. 1).
Исследование дало следующие результаты.
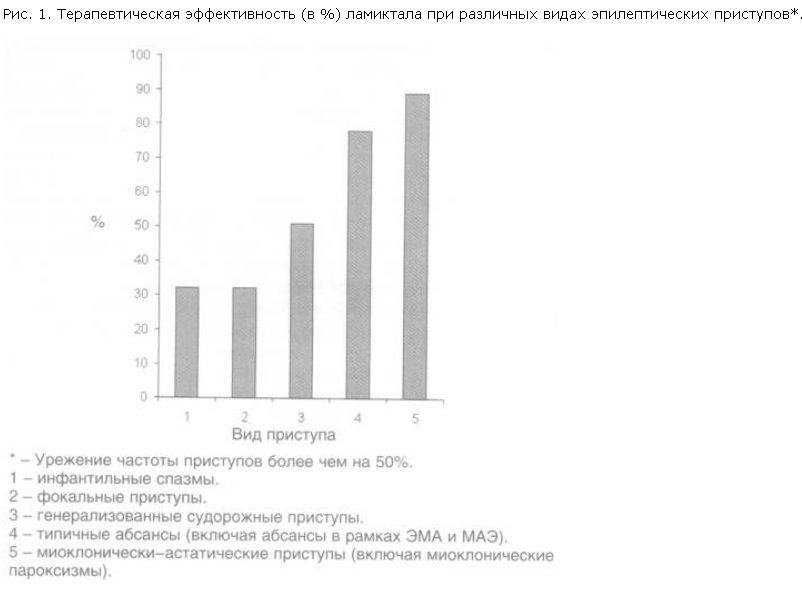
1. Полная терапевтическая ремиссия у пациентов с резистентными формами эпилепсии при добавлении ламиктала достигнута в 26,4% случаев, и значительное снижение частоты приступов наблюдали у 43,1% больных. Терапевтический эффект был минимальным или полностью отсутствовал только у 30,1% пациентов. Эффективность ламиктала существенно колебалась в зависимости от формы эпилепсии (табл. 2) и характера приступов (рис. 1). 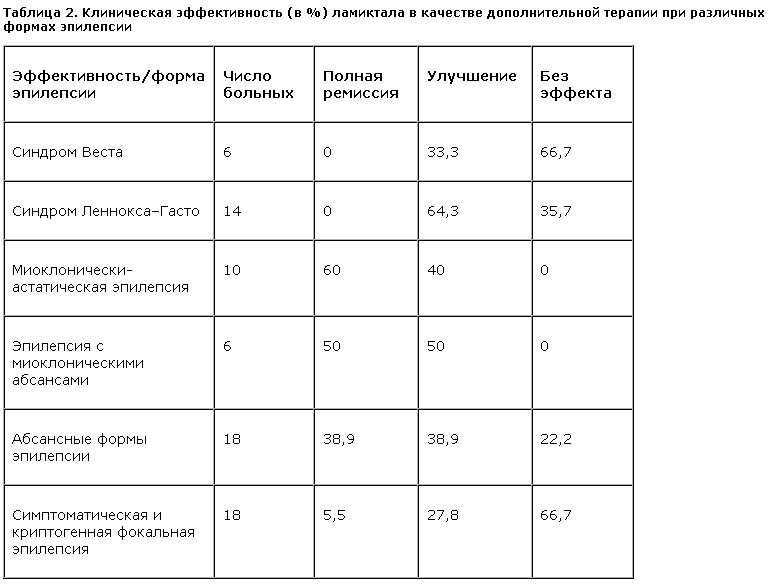
2. Наиболее позитивный эффект при добавлении ламиктала был достигнут в лечении резистентных форм криптогенной генерализованной эпилепсии: миоклонически-астатической эпилепсии (МАЭ) и эпилепсии с миоклоническими абсансами (ЭМА). Обращало на себя внимание, что ламиктал был высокоэффективен во всех случаях криптогенной генерализованной эпилепсии с достижением полной терапевтической ремиссии в 60 и 50% случаев при МАЭ и ЭМА соответственно.
Таким образом, ламиктал вызывает аггравацию миоклоний только при злокачественных формах эпилепсии и ЮМЭ, что свидетельствует о различной патофизиологии миоклонических приступов. При лечении криптогенной генерализованной эпилепсии ламиктал применяли в комбинации с вальпроатами или вальпроатами и бензодиазепинами. Достижение стойкой ремиссии при добавлении ламиктала позволяло в дальнейшем постепенно снизить дозу или отменить бензодиазепины, что способствовало значительному улучшению когнитивных функций.
3. При абсансных формах эпилепсии (детской и юношеской абсанс-эпилепсии) ламиктал применяли в случае неэффективности монотерапии вальпроатами или непереносимости препаратов вальпроевой кислоты при монотерапии. Согласно нашим исследованиям примерно у 15% пациентов с абсансными формами эпилепсии наблюдается резистентность к производным вальпроевой кислоты или возникают реакции идиосинкразии при приеме данных препаратов (А.С.Петрухин и соавт., 1996) [1, 31, 32]. Монотерапия этосуксимидом приводит к урежению абсансов на 25% при ЮАЭ и в 11% случаев при ЮМЭ. Кроме того, назначение этосуксимида в виде монотерапии противопоказано при сочетании абсансов с ГСП.
Добавление ламиктала существенно снижало частоту абсансов у 38,9% больных и приводило к стойкому их исчезновению также в 38,9% случаев. Вместе с тем 22,2% больных по-прежнему оставались резистентными к лечению. Ламиктал также был недостаточно эффективен в купировании сопутствующих абсансам ГСП.
4. Синдромы Веста и Леннокса–Гасто были представлены главным образом резистентными к антиэпилептической терапии тяжелыми формами. Клиническое и электроэнцефалографическое улучшение при добавлении ламиктала наблюдали у 33,3% пациентов с синдромом Веста и у 64,3% пациентов с синдромом Леннокса–Гасто. Эффективность воздействия ламиктала повышается при генерализованных формах с большей зрелостью нейрональных систем.
5. Фокальная эпилепсия была представлена преимущественно симптоматическими формами, резистентными к моно- и политерапии базовыми и резервными АЭП. Клиническое улучшение было достигнуто у 1/3 общего числа больных: ремиссия – всего в 5,5% случаев и достоверно значимое урежение приступов – у 27,8% пациентов. У большинства пациентов (66,7%) терапевтический эффект отсутствовал или был незначительным. У 16,7% больных при добавлении ламиктала наблюдали учащение приступов (этот эффект был констатирован только в группе пациентов, страдающих фокальной симптоматической эпилепсией). В лечении фокальной эпилепсии ламиктал применяли в сочетании с карбамазепином и реже – с барбитуратами.
Исследование подтвердило широкий спектр антиэпилептической активности ламиктала и эффективность препарата при различных видах эпилептических приступов. Терапевтическая эффективность ламиктала при различных видах эпилептических приступов представлена на рис. 1. Как видно из табл. 3, наибольшая эффективность препарата отмечена при миоклонически-астатических приступах и абсансах, а наименьшая – при инфантильных спазмах и фокальных приступах.
6. Положительное влияние ламиктала на поведение пациентов и когнитивные функции было отмечено в 45,8% случаев. Наблюдали улучшение самочувствия, уменьшение апатии и сонливости, выравнивание настроения. Важным достоинством ламиктала являлось значительное уменьшение выраженности, а в ряде случаев и исчезновение гиперактивности, дефицита внимания, а также улучшение школьной успеваемости.
7. Клиническая эффективность ламиктала сочеталась с позитивными изменениями ЭЭГ. Исчезновение эпилептиформной активности на ЭЭГ, особенно заметное при идиопатической и криптогенной генерализованной эпилепсии, при добавлении ламиктала зафиксировано у 58,3% больных, у которых имелись патологические изменения на ЭЭГ. В 31,3% отмечено уменьшение индекса медленных волн.
8. Побочные эффекты терапии при добавлении ламиктала наблюдали у 31,9% больных (рис. 2). Основным ПЭ являлась кожная сыпь, напоминающая таковую при краснухе.
Ламиктал 0,025 n30 табл
Инструкция по применению

Взрослые и дети старше 12 лет
Для монотерапии начальная доза Ламиктала составляет 25 мг 1 раз/ в течение первых 2 недель с последующим повышением дозы до 50 мг 1 раз/ в течение следующих 2 недель. Затем дозу следует увеличивать на 50-100 мг каждые 1-2 недели, пока не будет достигнут оптимальный терапевтический эффект. Стандартная поддерживающая доза для сохранения оптимального терапевтического эффекта составляет 100-200 мг/ в 1-2 приема. Некоторым пациентам для достижения терапевтического эффекта требуется назначение Ламиктала в дозе 500 мг/
В составе комбинированной терапии при совместном применении Ламиктала с препаратами вальпроевой кислоты в сочетании с другими противоэпилептическими препаратами (ПЭП) или без них начальная доза Ламиктала составляет 25 мг через день в течение первых 2 недель; в дальнейшем – по 25 мг 1 раз/ в течение следующих 2 недель. Затем дозу следует увеличивать максимально на 25-50 мг/ каждые 1-2 недели, пока не будет достигнут оптимальный терапевтический эффект. Стандартная поддерживающая доза для сохранения оптимального терапевтического эффекта составляет 100-200 мг/ в 1-2 приема.
В составе комбинированной терапии при сопутствующей терапии ПЭП или другими препаратами, индуцирующими глюкуронизацию ламотриджина (фенитоин, карбамазепин, фенобарбитал и примидон), в сочетании или без других ПЭП (за исключением препаратов вальпроевой кислоты) начальная доза Ламиктала составляет 50 мг 1 раз/ в течение первых 2 недель, в дальнейшем в течение следующих 2 недель – 100 мг/ в 2 приема. Затем дозу повышают на 100 мг каждые 1-2 недели, пока не будет достигнут оптимальный терапевтический эффект. Стандартная поддерживающая доза составляет 200-400 мг/ в 2 приема. Некоторым пациентам для достижения терапевтического эффекта может потребоваться доза 700 мг/
В составе комбинированной терапии с окскарбазепином в сочетании с какими-либо другими индукторами или ингибиторами глюкуронизации ламотриджина или без них начальная доза Ламиктала составляет 25 мг 1 раз/ в течение первых 2 недель, в дальнейшем — 50 мг/ в 1 прием в течение следующих 2 недель. Затем доза увеличивается максимально на 50-100 мг каждые 1-2 недели, пока не будет достигнут оптимальный терапевтический эффект. Стандартная поддерживающая доза составляет 100-200 мг в сутки в 1 или 2 приема.
Передозировка
Сообщалось об однократном введении Ламиктала в дозе, превышающей максимальные терапевтические в 10-20 раз. При этом наблюдались следующие симптомы: нистагм, атаксия, нарушение сознания и кома.
Лечение: рекомендуется госпитализация и проведение поддерживающей терапии в соответствии с клинической
Лекарственная форма
Таблетки светлого желто-коричневого цвета, квадратные, с закругленными углами, с выдавленной надписью «GSEC7» на одной стороне и выпуклым квадратом с выдавленной цифрой «25» — на другой
Эпилепсия для взрослых и детей старше 12 лет — эпилепсия (парциальные и генерализованные припадки, включая тонико-клонические судороги, а также припадки при синдроме Леннокса-Гасто) в составе комбинированной терапии или монотерапии. для детей от 2 до 12 лет — эпилепсия (парциальные и генерализованные припадки, включая тонико-клонические судороги, а также припадки при синдроме Леннокса -Гасто) в составе комбинированной терапии (после достижения контроля эпилепсии на фоне комбинированной терапии, сопутствующие противоэпилептические препараты могут быть отменены и прием ламотриджина продолжен в монотерапии); — монотерапия типичных абсансов. Биполярные расстройства для взрослых (18 лет и старше) — для предупреждения нарушений настроения (депрессии, мании, гипомании, смешанных эпизодов).
Лекарственное взаимодействие
Влияние прочих пероральных контрацептивов и заместительной гормональной терапии не изучалось, хотя они могут оказывать подобное влияние на фармакокинетические показатели ламотриджина. Вальпроевая кислоты, которая подавляют глюкуронирование ламотриджина, снижает скорость его метаболизма и удлиняет его средний T1/2 почти в 2 раза. Некоторые противоэпилептические препараты (такие как фенитоин, карбамазепин, фенабарбитал и примидон), которые индуцируют микросомальные ферменты печени, ускоряют глюкуронирование ламотриджина и его метаболизм. Сообщалось о развитии нежелательных явлений со стороны ЦНС, включавших головокружение, атаксию, диплопию, нечеткость зрения и тошноту у пациентов, начавших принимать карбамазепин на фоне терапии ламотриджином. Эти симптомы обычно проходили после снижения дозы карбамазепина. Аналогичный эффект наблюдался при приеме ламотриджина и окскарбазепина здоровыми добровольцами, результат снижения доз не изучался.
ламотриджин25 мг Вспомогательные вещества: лактозы моногидрат, целлюлоза микрокристаллическая, натрия крахмала гликолат (тип А), повидон, магния стеарат, железа оксид желтый (Е172).
Противопоказания
повышенная чувствительность к ламотриджину или любому компоненту препарата
Побочное действие
У пациентов с эпилепсией Со стороны кожи и подкожно-жировой клетчатки: очень часто — кожные высыпания; редко — синдром Стивенса-Джонсона, очень редко — токсический эпидермальный некролиз. В двойных слепых клинических исследованиях у взрослых, где ламотриджин применялся в качестве комбинированной терапии, частота развития кожной сыпи у пациентов, принимавших ламотриджин, составляла 10%, а у пациентов, принимавших плацебо, — 5%. В 2% случаев возникновение кожной сыпи послужило причиной отмены ламотриджина. Сыпь, в основном макуло-папулезного характера, обычно появляется в течение первых 8 недель с момента начала терапии и проходит после отмены препарата. Имеются сообщения о редких случаях развития тяжелых, потенциально опасных для жизни поражений кожи, включающих синдром Стивенса-Джонсона и токсический эпидермальный некролиз (синдром Лайелла). Хотя в большинстве случаев при отмене препарата происходило обратное развитие симптомов, у некоторых больных остались необратимые рубцы, а в редких случаях были зарегистрированы смертельные исходы, связанные с приемом препарата. Общий риск развития сыпи в значительной степени был связан с высокой начальной дозой ламотриджина и превышением рекомендуемых темпов наращивания доз ламотриджина, с сопутствующим назначением вальпроевой кислоты. Развитие сыпи также рассматривалось как проявление синдрома гиперчувствительности, связанного с различными системными проявлениями.
Особые указания
Имеются данные о развитии кожных высыпаний, которые обычно отмечались в течение первых 8 недель после начала лечения Ламикталом. В большинстве случаев кожные высыпания выражены незначительно и проходят самостоятельно, но вместе с тем иногда отмечались серьезные случаи, требующие госпитализации пациента и отмены Ламиктала (например, синдром Стивенса-Джонсона и синдром Лайелла). Тяжелые кожные реакции у взрослых, принимающих Ламиктал в соответствии с общепринятыми рекомендациями, развиваются с частотой примерно 1 на 500 больных эпилепсией. Примерно в половине этих случаев зарегистрирован синдром Стивенса-Джонсона (1 на 1000). У больных с биполярными расстройствами частота тяжелых кожных высыпаний по данным клинических исследований составляет приблизительно 1 на 1000 больных У детей риск развития тяжелых кожных высыпаний выше, чем у взрослых. По имеющимся данным частота кожных высыпаний, потребовавших госпитализации, у детей, больных эпилепсией, составляла от 1 на 300 до 1 на 100 детей. У детей начальные проявления сыпи могут быть ошибочно приняты за инфекцию, поэтому следует принимать во внимание возможность реакции детей на препарат, проявляющейся развитием сыпи и лихорадки в первые 8 недель терапии. Кроме того, суммарный риск развития сыпи в значительной мере связан с высокой начальной дозой Ламиктала и превышением рекомендуемой скорости повышения его, а также с сочетанным применением с препаратами вальпроатами Осторожность необходима при назначении пациентам, имеющим в анамнезе аллергические реакции или сыпь в ответ на прием других противоэпилептических препаратов, поскольку частота развития сыпи (не классифицировавшейся как серьезная) у пациентов с таким анамнезом наблюдалась в 3 раза чаще при назначении ламотриджина, чем у пациентов с неотягощенным анамнезом. При обнаружении сыпи все пациенты (взрослые и дети) должны быть сразу осмотрены врачом. Прием ламотриджина должен быть немедленно прекращен за исключением тех случаев, когда очевидно, что развитие сыпи не связано с приемом препарата. Не рекомендуется возобновлять прием ламотриджина в случаях, когда его предшествующее назначение было отменено в связи с развитием кожной реакции, если только ожидаемый терапевтический эффект от применения препарата не превышает риск побочных эффектов. Сообщалось, что сыпь может быть частью синдрома гиперчувствительности, связанного с различными системными проявлениями, включая лихорадку, лимфаденопатию, отечность лица и нарушения со стороны крови и печени. Тяжесть проявления синдрома варьирует в широких пределах и в редких случаях может приводить к развитию ДВС-синдрома и полиорганной недостаточности. Необходимо отметить, что ранние проявления синдрома гиперчувствительности (т.е. лихорадки, лимфаденопатии) могут наблюдаться, даже если нет явных проявлений сыпи. При развитии подобных симптомов пациент должен быть немедленно осмотрен врачом и, если не будет установлена другая причина симптомов, ламотриджин должен быть отменен.
Ламотриджин (Lamotrigine)
Русское название
Латинское название вещества Ламотриджин
Химическое название
Брутто-формула
Фармакологическая группа вещества Ламотриджин
Нозологическая классификация (МКБ-10)
Характеристика вещества Ламотриджин
Порошок от белого до бледно-кремового цвета, мало растворим в воде.
Фармакология
Стабилизирует нейрональные мембраны посредством влияния на пресинаптические потенциалзависимые Na + — каналы, подавляет патологическое высвобождение глутаминовой кислоты (аминокислота, играющая ключевую роль в развитии эпилептических припадков), а также ингибирует деполяризацию, вызванную глутаматом.
Быстро и достаточно полно абсорбируется из ЖКТ. После приема внутрь Cmax достигается через 2,5 ч. Прием пищи замедляет процесс всасывания, но не влияет на его эффективность. В сосудистом русле циркулирует в связанном с белками виде (не более 55% всосавшегося количества). Плазменный клиренс варьирует в пределах 0,2–1,2 мл/мин/кг массы тела, объем распределения — 0,9–1,3 л/кг. Метаболизируется в печени путем глюкуронирования. Т1/2 у взрослых здоровых добровольцев — 24–35 ч. Т1/2 у детей обычно меньше, чем у взрослых. На величину Т1/2 ламотриджина большое влияние оказывают совместно принимаемые ЛС (см. «Взаимодействие»). Выводится преимущественно почками (в виде глюкуронидов, менее 10% — в неизмененном виде), около 2% — через кишечник.
Применение вещества Ламотриджин
Парциальные и генерализованные припадки, включая тонико-клонические судороги, а также припадки при синдроме Леннокса-Гасто у взрослых и детей старше 12 лет — дополнительная или монотерапия эпилепсии;
— парциальные и генерализованные припадки, включая тонико-клонические судороги, а также припадки при синдроме Леннокса-Гасто у детей от 2 до 12 лет — дополнительная терапия эпилепсии (после достижения контроля эпилепсии на фоне комбинированной терапии сопутствующие противоэпилептические препараты могут быть отменены и прием ламотриджина продолжен в качестве монотерапии);
— монотерапия типичных абсансов;
— профилактика нарушений настроения (депрессия, мания, гипомания, смешанные эпизоды) у больных старше 18 лет с биполярным расстройством.
Противопоказания
Гиперчувствительность, беременность, грудное вскармливание, детский возраст (до 2 лет).
Ограничения к применению
Почечная недостаточность (в связи с возможной кумуляцией глюкуронидного метаболита), детям в качестве препарата выбора при монотерапии эпилепсии.
Применение при беременности и кормлении грудью
Прием во время беременности противопоказан, за исключением случаев, когда ожидаемая польза для матери превышает потенциальный риск для плода. Ввиду ингибирующего воздействия ламотриджина на редуктазу дигидрофолата вероятно развитие мальформаций плода в случае лечения беременных, однако имеющиеся данные для определения степени безвредности ламотриджина для беременных недостаточны.
Категория действия на плод по FDA — C.
По предварительным данным ламотриджин проникает в грудное молоко, концентрация в грудном молоке может составлять 40–60% от концентрации в плазме матери. Немногочисленные наблюдения показывают, что концентрация препарата в сыворотке младенцев, матери которых принимали препарат в период грудного вскармливания, достигала терапевтического уровня. Необходимо соотносить потенциальную пользу от кормления грудным молоком и потенциальный риск развития побочных эффектов у ребенка.
Побочные действия вещества Ламотриджин
Со стороны нервной системы и органов чувств: головная боль, повышенная утомляемость, головокружение, сонливость или бессонница, раздражительность, агрессивность, тремор, тревожность, спутанность сознания, диплопия, нечеткость зрительного восприятия, конъюнктивит, нарушение равновесия.
Со стороны органов кроветворения: лейкопения, тромбоцитопения.
Со стороны органов ЖКТ: тошнота, рвота.
Аллергические реакции: кожные высыпания, чаще макулопапулезные (обычно в течение первых 8 нед терапии), проходящие после отмены препарата, реакции гиперчувствительности (лихорадка, лимфаденопатия, отек лица, гематологические нарушения, включая анемию, нарушение функций печени, редко — ДВС-синдром и полиорганная недостаточность); редко — злокачественная экссудативная эритема (синдром Стивенса-Джонсона), токсический эпидермальный некролиз (синдром Лайелла).
Взаимодействие
Вальпроевая кислота/вальпроаты, конкурентно блокируя ферменты печени, подавляют глюкуронизацию ламотриджина, снижают скорость его метаболизма и удлиняют его средний T1/2 до 70 ч.
Противоэпилептические ЛС — индукторы метаболизирующих ферментов печени ( в т.ч. фенитоин, карбамазепин, фенобарбитал, примидон), а также парацетамол — ускоряют глюкуронизацию ламотриджина и его метаболизм; при одновременном применении средний T1/2 ламотриджина снижается приблизительно в 2 раза (до 14 ч). Сообщалось о развитии нежелательных эффектов со стороны ЦНС, включавших головокружение, атаксию, диплопию, нечеткость зрения и тошноту у больных, начавших принимать карбамазепин на фоне терапии ламотриджином (эти симптомы обычно проходили после снижения дозы карбамазепина). Аналогичный эффект наблюдался при назначении ламотриджина и окскарбазепина здоровым добровольцам, результат снижения доз не изучался.
Ламотриджин не вытесняет другие противоэпилептические средства из их связи с белками плазмы.
Прием комбинированных пероральных контрацептивов, содержащих 30 мкг этинилэстрадиола и 150 мкг левоноргестрела, вызывает приблизительно двукратное повышение клиренса ламотриджина (после его приема внутрь), что приводит к снижению AUC и Cmax ламотриджина в среднем на 52 и 39% соответственно. В течение недели, свободной от приема активного препарата, наблюдается повышение плазменной концентрации ламотриджина, при этом концентрация ламотриджина, измеренная в конце этой недели перед введением следующей дозы, в среднем в 2 раза выше, чем в период активной терапии.
Рифампицин повышает клиренс ламотриджина и снижает его T1/2 благодаря стимуляции печеночных ферментов, ответственных за глюкуронизацию. У больных, получающих рифампицин в качестве сопутствующей терапии, режим назначения ламотриджина должен соответствовать схеме, рекомендуемой при совместном назначении ламотриджина и средств, стимулирующих глюкуронизацию.
Взаимодействие с оланзапином
В исследовании у здоровых мужчин-добровольцев (n = 16) при приеме оланзапина (15 мг ежедневно) и ламотриджина (200 мг ежедневно) AUC и Cmax оланзапина существенно не отличались от таковых в группе здоровых мужчин-добровольцев, получавших только оланзапин (n = 16).
Значения AUC и Cmax ламотриджина были меньше на 24 и 20% в группе, принимавшей сочетанно оланзапин и ламотриджин, по сравнению с таковыми в группе добровольцев, получавших только ламотриджин. Эти изменения, видимо, не являются клинически значимыми.
Источник информации
Взаимодействие с окскарбазепином
В исследовании у здоровых мужчин-добровольцев (n = 13) при приеме окскарбазепина (600 мг дважды в день) и ламотриджина (200 мг один раз в день) AUC и Cmax окскарбазепина и его активного метаболита — 10-моногидрокси-окскарбазепина существенно не отличались от таковых в группе здоровых мужчин-добровольцев, получавших только окскарбазепин (n = 13).
Аналогично AUC и Cmax ламотриджина были сходными как в группе, принимавшей сочетанно окскарбазепин и ламотриджин, так и в группе, получавшей только ламотриджин.
Ограниченные клинические данные свидетельствуют о более высокой частоте возникновения головной боли, головокружения, тошноты и сонливости при одновременном применении ламотриджина и окскарбазепина по сравнению с отдельным приемом только ламотриджина или только окскарбазепина.
Передозировка
Симптомы: атаксия, нистагм, головокружение, сонливость, головная боль, рвота, коматозное состояние.
Лечение: госпитализация, промывание желудка, назначение активированного угля, симптоматическая и поддерживающая терапия.
Пути введения
Меры предосторожности вещества Ламотриджин
Начальная, возрастающая и поддерживающая дозы должны быть уменьшены приблизительно на 50% у пациентов с умеренной степенью печеночной недостаточности (класс В по Чайлд-Пью) и на 75% — у пациентов с тяжелой (класс C по Чайлд-Пью) печеночной недостаточностью. Увеличение дозы и поддерживающая доза должны корректироваться в зависимости от клинического эффекта.
При отмене сопутствующих противоэпилептических средств, переводе на терапию ламотриджином или назначении на фоне приема ламотриджина других ЛС или противоэпилептических препаратов необходимо принимать во внимание то, что это может оказывать влияние на фармакокинетику ламотриджина.
Следует иметь в виду, что резкое прекращение лечения ламотриджином при эпилепсии провоцирует эпилептические приступы, вплоть до эпилептического статуса. Поэтому, за исключением особых случаев (например появление кожной сыпи), требующих немедленного прекращения лечения, отмена препарата должна проводиться постепенно, с плавным (в течение 2 нед), снижением дозы.
Кожная сыпь. В первые 8 нед лечения возможно развитие кожных реакций. Кожные высыпания обычно бывают легкой степени выраженности, спонтанно исчезают, однако возможны и тяжелые формы, требующие госпитализации и прекращения терапии ламотриджином, например синдром Стивенса-Джонсона и токсический эпидермальный некролиз. Высокие начальные дозы и ускорение предписанных темпов увеличения дозы ламотриджина, а также одновременный прием вальпроата способствуют появлению кожной сыпи. Во избежание появления кожной сыпи следует строго соблюдать указанные дозы и темпы их повышения. У детей риск развития тяжелых кожных высыпаний выше, чем у взрослых. По имеющимся данным, частота кожных высыпаний, обусловивших необходимость госпитализации, у детей, больных эпилепсией, составляет 1:300–1:100. Ранние симптомы аллергической сыпи легко спутать с инфекционной сыпью, поэтому, если высокая температура и сыпь возникают в первые 8 нед лечения, следует предположить развитие лекарственной реакции.
При обнаружении сыпи больного, независимо от возраста, следует немедленно тщательно обследовать. Прием ламотриджина должен быть немедленно прекращен за исключением тех случаев, когда очевидно, что развитие сыпи не связано с приемом препарата. Не рекомендуется возобновлять прием ламотриджина в случаях, когда его предшествующее назначение было отменено в связи с развитием кожной реакции, если только ожидаемый терапевтический эффект от применения препарата не превышает риск побочных эффектов.
При лечении больных с почечной недостаточностью, находящихся на гемодиализе, следует иметь в виду, что во время 4-часового гемодиализа из организма в среднем выводится 20% ламотриджина.
В литературе имеются сообщения о том, что тяжелые судорожные приступы, включая эпилептический статус, могут привести к развитию рабдомиолиза, нарушению функций многих органов, а также диссеминированной внутрисосудистой коагулопатии, иногда со смертельным исходом. Подобные случаи наблюдались и при лечении больных ламотриджином.
Ламотриджин может вызвать выраженную сыпь, требующую госпитализации и прекращения лечения. Частота возникновения сыпи, включая синдром Стивенса-Джонсона, приблизительно 0,3-0,8% у педиатрических пациентов (в возрасте от 2 до 17 лет) и 0,08-0,3% у взрослых, получающих ламитриджин. Зафиксирован один летальный случай, связанный с сыпью, в проспективном когортном исследовании у 1983 педиатрических пациентов (в возрасте от 2 до 16 лет), страдающих эпилепсией и принимающих ламотриджин при адъюнктивной терапии. В опыте постмаркетинговых наблюдений во всем мире были зарегистрированы редкие случаи токсического эпидермального некролиза и/или связанной с сыпью смерти у взрослых пациентов и детей, но их число очень мало, чтобы дать точную оценку частоты возникновения.
