У ребёнка сыпь на животе и спине лечение
Cыпь на животе у ребенка

Сыпь на теле у ребенка встречается довольно часто. Причин для ее появления очень много, также как и разновидностей. Рассмотрим основные виды.
1. Пятна (макулы), различаются по цвету:
- красные – розеолы;
- коричневые – ограниченная гиперпигментация или веснушки;
- белые – витилиго;
- голубоватые – гематомы.
Такие пятнышки не выступают над кожей, а просто окрашивают ее.
2. Волдыри (уртикарии) – плоские, плотные и немного приподнятые высыпания, которые также называют «крапивницей».
3. Узелки (папулы) – крошечные возвышения кожи.
4. Пузырьки и большие пузыри (везикулы и буллы) – прыщики, заполненные прозрачной жидкостью или слизью.
5. Пустулы (гнойные пузыри).
Причины появления высыпаний на теле ребенка
Сыпь на животе у новорожденного
- Токсическая эритема – самый первый вид сыпи, который может появиться у грудничка на всем теле, в том числе и на животе. Высыпания красного цвета (макулы) с узелками-папулами. В самих узелках иногда могут появляться и пузырьки-везикулы. Наблюдается такая сыпь чаще всего в первые дни жизни и проходит через пару дней. На месте этих высыпания кожа может шелушиться, но и это пройдет, после гигиенических процедур.
- Пузырчатка. Встречается чаще всего на бедрах и животе. Начинается с легкого покраснения, на котором в скором времени появляются пузыри. Размер пузырей варьируется от самой маленькой крошки, до пятикопеечной монеты. Содержимое таких пузырей мутное. После того, как они лопаются, становится заметным их красное основание.
- Отслаивающийся дерматит (болезнь Риттера) – более серьезная разновидность предыдущего заболевания. Начинается также как пузырчатка, но очень быстро распространяется по всему телу. Появляются большие пузыри, наполненные жидкостью, которые затем лопаются.
- Рожистое воспаление – начинается с области вокруг пупка и быстро распространяется вокруг. Причина такого воспаления – бактериальная микрофлора.
Сыпь на животе у грудничка
- Аллергия. Может появиться как на питание мамы, так и на прием различных лекарственных препаратов. Часто встречается аллергическая сыпь на животе, появляющаяся от контакта с вещями, постиранными в аллергенном для ребенка порошке. Нужно установить аллерген и оградить от него ребенка. При необходимости врач может назначить мазь или капли от аллергии.
- Потничка – мелкая сыпь на животе, груди и других частях тела, которая появляется при перегревании ребенка. При правильном уходе проходит достаточно быстро: не допускайте перегрева малыша и меняйте как можно чаще одежду. Воду для купания чередуйте с травками и слабым бледно-розовым раствором марганцовки.
- Инфекции, при которых помимо сыпи на спине и животе у ребенка может подняться температура, и появятся прочие недомогания (кашель, боль в горле, тошнота, потеря аппетита, усталость).
- ветрянка – красные пятна, превращающиеся в прыщики с жидкостью. Сыпь на животе и теле сопровождается зудом;
- корь – быстро темнеющие пятна. У ребенка повышается температура и наблюдается шелушение кожи;

- скарлатина – сыпь в виде мелких точек, которых больше всего внизу живота у ребенка;
- чесотка – сильно зудящая сыпь.
Если вы заметили, что на животе вашего ребенка появилась сыпь, то постарайтесь не паниковать. Если это обычная аллергия (а при ней кроме сыпи может быть еще и краснота на щечках), то постарайтесь быстренько попасть на прием к аллергологу. Если обычная потничка, то тоже ничего страшного. А вот если вы подозреваете что-нибудь другое из предоставленного выше списка, то сразу же вызывайте врача на дом. В поликлинику везти ребенка в таком состоянии нельзя. Во-первых, оно может ухудшиться, а во-вторых, вы можете заразить других деток.
Скарлатина у детей: «детсадовская» болезнь со взрослыми последствиями

Что за «зверь» такой – скарлатина?
Скарлатина – это острое инфекционное заболевание, которое возникает благодаря активности микроба с причудливым названием бета-гемолитический стрептококк. Помимо скарлатины он вызывает еще великое множество неприятных болячек горла – в том числе и всевозможные ангины.
Микроб бета-гемолитический стрептококк не погибает при температуре ниже 70°C , поэтому даже не смотря на резкое повышение температуры тела при скарлатине у детей, болезнь не отступает.
Скарлатина относится к числу чрезвычайно опасных болезней, особенно когда речь идет о детях. Причем, опасен здесь не сам микроб-стрептококк, а вещество эритротоксин, которое вырабатывается микробом в процессе жизнедеятельности. Именно этот токсин, распространяясь по всему организму с током крови, способен вызвать тяжелейшие поражения сердца, печени и почек. И именно эритротоксин – главный виновник появления характерной мелкой сыпи при скарлатине.
Скарлатина у детей: симптомы
К наиболее характерным симптомам скарлатины у детей относятся:
- Лихорадка (температура тела может «подскакивать» до предельных величин 39.5 — 40°C);
- Головная боль;
- Специфическая мелкая красная сыпь, которая поражает значительные участки тела (но сперва сыпь всегда появляется в горле – поражая слизистую, не выходя за границы поверхности миндалин и мягкого неба);
- Воспалительные процессы в горле (а соответственно – боль и затрудненное глотание);
- Увеличение лимфоузлов;
- Красные «шишки» на языке (гипертрофированные и ярко-окрашенные вкусовые сосочки);
Первым делом болезнь поражает область носоглотки, а значит первыми появляются симптомы воспаления горла. В общем и целом на начальной стадии скарлатину у детей можно принять за обыкновенную ОРВИ. Затем появляется жар и явные признаки ангины, и только спустя 1-2 дня – специфическая сыпь на коже (внешне похожая на интенсивную крапивницу).
При адекватном лечении сыпь проходит довольно быстро – обычно в течение 5-6 дней.
Почему и как дети заболевают скарлатиной
Передается скарлатина воздушно-капельным путем. По сути дела, один заболевший ребенок способен заразить все группу детского сада (или, если он уже школьник — большинство своих одноклассников).
Через верхние дыхательные пути бета-гемолитический стрептококк попадает в организм, «оседая» на поверхности миндалин, где и начинает размножаться, поражая слизистую. Однако, далеко не все дети, «схватившие» микроб, непременно заболевают скарлатиной. А только те, кто раньше ею не болел, кто отличается ослабленным иммунитетом, или те, у кого есть предрасположенность.
К факторам предрасположенности относятся:
- Хронический тонзиллит;
- Атопический дерматит;
- Диатез или другие формы кожной сыпи;
- Патологии эндокринной системы;
- Болезни носоглотки – синуситы, фарингиты и прочие;
- Болезни, вызывающие имуннодефицит;
У деток младше года скарлатина почти не диагностируется. Однако если такое случается, малюток помещают в инфекционные стационары под постоянное наблюдение – так как в столь нежном возрасте скарлатина у детей может вести себя очень непредсказуемо.
Подавляющее большинство деток успевают переболеть скарлатиной в детсадовском возрасте. Небольшой процент заболевают в младших классах школы, и крайне редко дети дорастают до подросткового возраста, ни разу в жизни не «подцепив» скарлатину.
Лечение скарлатины у детей
При адекватном лечении скарлатина у детей длится около 20 дней. Как только врач подтвердит диагноз (с помощью внешних признаков и специальных анализов – клинического анализа крови, мазка из зева и других), он назначит антибактериальную терапию.
Несмотря на то, что антибиотики при скарлатине в большинстве случаев очень быстро облегчают состояние ребенка, назначенный курс приема препарата (обычно до 10 дней) необходимо выдержать полностью! Только в этом случае микроб будет полностью «побежден», а не останется «гулять по организму», будучи лишь «раненым».
Чтобы сбить высокую температуру у ребенка, врачи обычно назначают парацетамол. Кроме того, при лечении скарлатины полезно регулярно полоскать горло (можно просто водой комнатной температуры, а можно – с добавлением соды) и соблюдать питьевой режим.
Страшна не болезнь, а ее осложнения
Особенность бета-гемолитического стрептококка состоит в том, что если лечение скарлатины у детей проводить неправильно (либо не проводить вовсе), этот микроб способен дать очень серьезные осложнения на сердце, печень и почки ребенка.
Наиболее вероятные осложнения, которые могут возникнут при скарлатине:
- Шейный лимфаденит и аденофлегмона (тяжелые осложнения со стороны лимфатических узлов);
- Отит;
- Пневмония;
- Диффузный гломерулонефрит (тяжелое поражение почек);
- Поражения суставов (например, суставной ревматизм);
- Заболевания сердца (например, поражение сердечных клапанов);
- Хорея Сиденгама (поражение мозга);
Любое из этих осложнений может перерасти в сильнейшую патологию и даже привести к летальному исходу.
Когда ребенку можно обратно в садик после скарлатины?
Несмотря на то, что антибактериальная терапия при скарлатине у детей достаточно быстро справляется с болезнью, врачи не советуют торопиться отдавать ребенка обратно в садик сразу после выздоровления, считая, что повторная встреча с потенциально опасным стрептококком может быть опасна для ослабленного ребенка. Как правило, педиатры советуют возвращать малыша в детский коллектив не раньше, чем спустя 3 недели с момента начала болезни.
Профилактика скарлатины у детей
Увы, самого главного оружия профилактики любой серьезной инфекционной болезни, а именно – вакцины – против скарлатины пока еще не придумали. Это значит, что меры профилактики скарлатины у детей сводятся к адекватному поведению, соблюдению «законов» гигиены и своевременному обращению к врачу при обнаружении тревожных симптомов.
Если в детском коллективе, который посещает ваш ребенок, у кого-то из сверстников обнаружили скарлатину, честно соблюдайте правила карантина (о которых вас проинструктирует медработник учреждения).
А кроме того, не допускайте у ребенка развитие затяжных форм любых ЛОР-заболеваний.
Почему появляется сыпь на животе у ребенка?

Разнообразные локальные изменения на коже в виде пятен (точек), папул или бляшек называют сыпью или экзантемой. Чаще всего появляется сыпь на животе у ребенка. Высыпания появляются внезапно, что всегда настораживает родителей.

Сегодня на женском сайте «Красивая и Успешная» мы поговорим о том, почему важно показать высыпания на коже у ребенка врачу, а не заниматься самолечением и самодиагностикой.
В медицине насчитывают несколько разновидностей сыпи.
- Самый распространенный вид – это сыпь на животе у ребенка в виде пятнышек различного размера и формы, которые не возвышаются над кожей. Если кожу растянуть, то мелкие пятнышки бледнеют.
- Папула – иная разновидность сыпи. Отличается от пятен тем, что высыпания немного возвышаются над кожей. Это главное и единственное отличие данного вида сыпи от предыдущего.
- Если папулы расположены близко одна возле другой и сливаются вместе, то образуется третий вид сыпи у ребенка – бляшки.
Давайте разберемся, что такое сыпь. Высыпания на коже можно считать своего рода сигналом, который предупреждает о том, что в организме что-то пошло не так. Важно выяснить, какая причина сыпи на животе и других частях тела у ребенка, чтобы определиться, опасно ли это.
- Радует то, что в большинстве случаев высыпания на теле у ребенка не опасны и являются лишь одним из обязательных симптомов многих болезней. Пройдет болезнь, и сыпи на теле не будет.
- Но есть несколько болезней (например, менингококковая инфекция), при которых сыпь на ножках и животе у ребенка – это первый заметный признак, который должен насторожить родителей. Если сигнал проигнорировать и не начать своевременное лечение, можно потерять драгоценное время.
Когда появляется сыпь на теле у ребенка?
Рассмотрим основные группы болезней, при которых на теле у ребенка может появиться сыпь.
- Чаще всего высыпания появляются, как результат аллергии – выступает мелкая сыпь на ножках и животе без температуры.
- Еще одна причина – инфекционные заболевания (у ребенка выступает сыпь на животе, спине и ногах с температурой.)
- Реже сыпь возникает на теле при заболеваниях крови.
Как проявление аллергии, точечные высыпания появляются нередко. Такие аллергические высыпания не нарушают общее состояние ребенка, температура тела не повышается, аппетит не пропадает. Сыпь на животе и шее, ногах у ребенка не чешется.
Как правило, такие высыпания проявляются в виде мелких красных пятен после контакта с аллергеном – источником аллергии. Это может быть реакция на продукты, на лекарства. Возможно, аллергическую сыпь могут вызвать домашние животные.
А в последнее время сыпь на теле может появиться как аллергия на средства гигиены (порошок, мыло) или синтетические ткани.
То есть, этот вид сыпи можно условно разделить на 4 группы:
- Пищевая аллергия.
- Сыпь на лекарства.
- Сыпь контактная (при соприкосновении тела с одеждой, вызывающей раздражении или после контакта с животными).
Определить причину аллергической сыпи бывает сложно. Так, чтобы вычислить аллерген, иногда необходимо пройти целое «расследование».
Обратите внимание! Проявляется аллергическая сыпь чаще всего на животе и на лице мелкими пятнами, которые при надавливании или растягивании кожи временно бледнеют – исчезают. Такая сыпь не опасна для окружающих. Изолировать ребенка от общества нет необходимости – он не заразен. Лечат ее антигистаминными препаратами.
- Часто мелкая красная сыпь на попе, животе, шее и спине у ребенка появляется при потничке у маленьких детей. Самым главным признаком потнички являются мелкие красные пузырьки. Такие высыпания не опасны для здоровья, хотя и беспокоят малыша.
- Также у грудничков может появиться сыпь на попе и спине как аллергическая реакция на подгузники. В этом случае родителям достаточно заменить подгузники, чтобы сыпь постепенно исчезла.
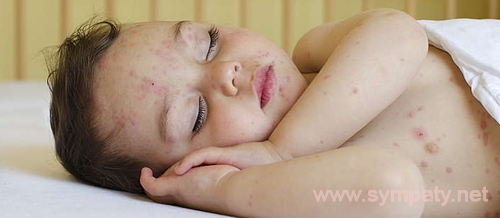
Инфекционная и вирусная сыпь
У ребенка может появиться сыпь, которая сопровождает инфекционные болезни. В этом случае помимо высыпаний на теле будут проявляться признаки болезни, вызванной инфекцией:
- Наблюдается повышение температуры тела.
- Ребенок становится капризным.
- Пропадает аппетит.
- Появляются другие симптомы болезни (болит горло, голова и т.д.).
Таким образом, если у ребенка сыпь на теле, температура повышается, аппетит пропадает, активность снижается – причиной высыпаний могут стать вирусы и бактерии.
Самые частые болезни, которые сопровождаются сыпью и вызываются вирусами – ветрянка, корь и краснуха. Среди этих детских болезней с сыпью наиболее опасной считают корь.
Нет необходимости лечить инфекционную сыпь по той простой причине, что это не болезнь, а симптом того или иного заболевания. Пройдет болезнь – сыпь исчезнет. Инфекционная сыпь, в отличие от аллергенной, опасна для окружающих, поэтому требуется изолировать больного ребенка от коллектива.
Одной из инфекций, которая вызывает появление красных пятен, является розеола. Это интересная болезнь.
За несколько дней до появления мелких красных высыпаний на теле, у ребенка подскакивает температура, появляется вялость и общее недомогание – все первые признаки простуды налицо.
Но кашель и насморк, к которым уже морально готовятся родители, не наступает.
Дней через 5 температура нормализуется и ребенок, кажется, идет на поправку. Но в течение 20 часов после того, как все облегченно вздохнули, на теле ребенка появляется красная сыпь. Температура больше не поднимается, ребенок активный и веселый. Сыпь проходит без лечения в течение недели. Так ведет себя розеола. Это болезнь деток до 3–4 лет.
Бактериальная сыпь
Также сыпь может сопровождать болезни, вызванные не вирусами, а бактериями. Высыпания могут покрыть тело ребенка при скарлатине, брюшном тифе, сифилисе, менингите, стафилококке и прочих болезнях. Продолжать перечень болезней, которые могут провоцировать сыпь, можно бесконечно.
Поэтому важно обратиться к врачу, чтобы он определил характер сыпи и поставил диагноз болезни, вызвавшей высыпания.
В отдельную группу мы отнесем чесотку – болезнь, при которой сыпь на животе у ребенка чешется и зудит. Вызывает это высыпание клещ. Сыпь – это места, куда клещ вползает и откуда выползает – его входы и выходы. Как правило, характерный вид сыпи – это две точки, расположенные рядышком. Они немного выступают над кожей. Появляется сыпь не только на животе, а также на руках между пальцами.
Важно! Не спешите чем-то мазать сыпь до того, как вы ее покажете врачу.
Помните, что сыпь – это внешнее проявление болезни. Врач, оценив характер высыпаний, поставит диагноз, а затем разрешит вам проявить свои способности маляра – разукрасить ребенка, помечая места сыпи. Только не забывайте, что вы сыпь не лечите намазыванием. От нее избавляются, устранив причину болезни.
Сыпь при болезнях крови
Сыпь, которая появляется при болезнях крови, проявляется в виде небольших кровоизлияний на коже. Такой вид сыпи может быть вызван как болезнями сосудов и нарушениями процесса кровообращения, так и в результате повышения температуры, при которой лопаются сосудики.
Внимание! Опасная инфекционная сыпь!
Вышеперечисленные болезни не так опасны, как те, которые вызваны более серьезными вирусами – инфекционным мононуклеозом или эритремой. При этих заболеваниях на теле тоже появляется сыпь.
Самой опасной болезнью на сегодня, при которой появляется сыпь на голове и животе у ребенка — это менингококкемия, вызванная менингококковой инфекцией. При этой болезни бактерия, попадая в организм, вызывает заражение крови.
Сыпь на животе и ногах у ребенка в этом случае имеет вид кровоизлияний (звездочек) на теле. Болезнь сопровождается рвотой, тошнотой и температурой. При надавливании такая сыпь не пропадает с кожи.
Если обратиться к врачу в кратчайшие сроки (буквально в первые часы, когда заметили сыпь на теле), то спасти человека можно в 90%. Несвоевременное обращение может стать причиной смертельного исхода. Вот почему sympaty.net советует своим читателям любую сыпь показать сразу врачу, чтобы не потерять драгоценное время.
Как определить, что вызвало сыпь?
Установить характер сыпи не всегда под силу даже медикам, что уже там говорить о родителях, для которых любое высыпание на коже кажется опасным.
Определиться с тем, сыпь инфекционная или аллергическая, поможет осмотр педиатра (дерматолога) и наблюдения родителей, которые должны быть готовы ответить на вопросы: когда появилась сыпь, вспомнить все, с чем и кем контактировал ребенок последние сутки, как появилась сыпь, что ел и т.д.
Родители также должны быть готовы рассказать врачу, какой была сыпь в самом начале. Хорошо, если вы догадаетесь и сфотографируете, какой была сыпь до момента обращения к врачу.
Как видите, в домашних условиях сложно установить, почему появилась сыпь на животе, шее и спине у ребенка, поэтому важно показать высыпания врачу.
- Сыпь на теле у ребенка – это не болезнь, это реакция организма на какие-либо раздражители.
- Сыпь у ребенка на животе и спине без температуры говорит о том, что она, вероятнее всего, носит аллергический характер. Ее лечат препаратами против аллергии.
- Сыпь на лице и животе, голове, спине у ребенка с температурой – это признак инфекционного заболевания. Она пропадает, кода пройдет болезнь.
- Сыпь на попе и спине у ребенка может быть проявлением аллергической реакции на подгузники.
- Мелкая сыпь на спине, шее у ребенка может быть потничкой.
- Если сыпь на теле чешется, то это может быть чесотка.
В большинстве случаев высыпания на коже не опасны для здоровья, но их обязательно следует показать доктору, так как есть некоторые инфекции, при которых сыпь является первой реакцией организма на смертельно опасную болезнь.
Кожная сыпь у детей
Общие сведения
Вам совершенно не обязательно разбираться в этом множестве состояний. Однако некоторые их них могут быть действительно опасны для ребенка. Поэтому при появлении любой сыпи следует вовремя обращаться к педиатру. Не забудьте, что описывать внешний вид кожи по телефону бессмысленно, доктор должен видеть изменения своими глазами.
Причины появления сыпи у детей можно разделить на четыре основные группы:
— инфекционные и паразитарные заболевания;
— аллергические реакции;
— болезни крови и сосудов;
— отсутствие правильной гигиены.
Если причиной сыпи является инфекция, вы заметите у своего ребенка и другие ее проявления, такие как повышение температуры тела, озноб, кашель, насморк, боль в горле, боль в животе, тошнота, рвота, потеря аппетита и др. При этом сыпь может быть как первым симптомом текущей инфекции, так и появиться на 2-3 день.
Среди инфекционных заболеваний сыпью, как правило, сопровождаются такие распространенные детские болезни как ветряная оспа, корь, краснуха и скарлатина.
Наиболее опасной является менингококковая инфекция. Менингококк это бактерия, которая чаще всего вызывает назофарингит, легко поддающийся лечению, однако в некоторых случаях она приводит к менингиту (воспаление оболочек головного мозга) и заражению крови (менингококкемия). Сыпь при менингококкемии имеет вид кровоизлияний и сопровождается высокой лихорадкой. Заболевание чрезвычайно опасно — от момента появления сыпи до гибели человека может пройти менее суток. Вот почему при малейшем подозрении на менингококковую инфекцию заболевшего доставляют в больницу и незамедлительно начинают терапию. При своевременном лечении шансы на хороший исход — 80-90%.
Аллергическая сыпь возникает после употребления внутрь или контакта с каким-либо аллергеном. Причем аллергеном может служить все что угодно: шоколад, молоко, орехи, разнообразные лекарства, частицы шерсти домашних животных, стиральный порошок или кондиционер для одежды, крем для тела, ткань, из которой изготовлено нижнее белье и др. Аллергические реакции могут возникать даже после легкого прикосновения к чему-либо. Классическим примером такого рода бывают высыпания в результате ожогов крапивы или медузы. Внимательно оценив рацион и окружение вашего ребенка, вы наверняка сможете разобраться в причине аллергии. Не забывайте, что укусы комаров у детей также вызывают местную аллергическую реакцию вследствие этого множественные следы от укусов комаров иногда можно принять за сыпь.
Причиной возникновения сыпи также могут быть кожные паразиты. Чесотка, например, вызывается клещом, который проделывает микроскопические ходы в тонкой коже межпальцевых промежутков, запястья, половых органов и других частей тела. В местах поражения возникает сильный зуд кожи. Чесотка является чрезвычайно заразным заболеванием и требует лечения у дерматолога.
Сыпь при болезнях крови и сосудов имеет обычно геморрагический характер, т.е. возникает в результате кровоизлияний в кожу. В зависимости от патологии, это могут быть как крупные синяки всех цветов радуги, так и мелкоточечная сыпь, покрывающая всю поверхность тела.
Вследствие особенностей кожи детей и частых дефектов гигиены нередкими заболеваниями в младенческом возрасте является потница, пеленочный дерматит, опрелость. Не следует чрезмерно укутывать ребенка. Старайтесь не оставлять ребенка в мокрых пеленках или подгузниках. Чаще купайте и подмывайте ребенка, а также давайте его коже подышать практикуйте регулярные воздушные ванны.
Корь
При этой вирусной инфекции сыпь чаще всего появляется не сразу, а спустя 2-4 дня после того, как начала повышаться температура и появились катаральные явления (покраснение горла, насморк, кашель). Сыпь при кори распространяется сверху вниз: появляется сначала на лице и голове, затем на верхней половине туловища и руках, затем спускается ниже и на ноги, покрывая за 3 дня все тело. Пятна слегка приподняты над поверхностью кожи, они крупные и могут сливаться.
Ветряная оспа (в народе ветрянка)
Высыпания при ветряной оспе появляются чаще на лице, волосистой части головы, туловище. Их характер меняется по ходу болезни: слегка выступающие над кожей красные пятна за несколько часов превращаются в пузырьки с прозрачным, затем мутнеющим содержимым. Размер ветряночных пузырьков не более 4-5мм. В дальнейшем они подсыхают и на их месте образуются буроватые корочки. Сыпь при ветрянке всегда сопровождается зудом. Очень важная особенность этого вида сыпи подсыпания (появление новых элементов), чему нередко сопутствует очередной всплеск температуры.
Сыпь при краснухе появляется вместе с признаками интоксикации, лихорадкой, увеличением затылочных лимфатических узлов. Многочисленные мелкие пятнышки (не более 3-5 мм в диаметре) появляются за несколько часов, распространяются сверху вниз, но значительно быстрее, чем при кори за сутки сыпь доходит до ног, держится сыпь в среднем три дня, потом исчезает бесследно. Характерной локализацией являются разгибательные поверхности рук и ног, ягодицы. Следует помнить, что эта вирусная инфекция опасна для беременных женщин из-за неблагоприятного влияния на плод. Поэтому если вы заподозрили у своего ребенка краснуху не приглашайте в гости беременных.
Скарлатина
Болезнь начинается с признаков классической ангины. Сыпь подключается к ним, как правило, на вторые сутки. Она представляет собой мелкоточечные элементы, покрывающие всю поверхность тела. Особенно много их в паховых складках, локтевых сгибах, в подмышечных впадинах, внизу живота. На месте наиболее обильных высыпаний кожа красная, припухлая, горячая на ощупь. Через 2-3 дня симптомы болезни, в том числе и сыпь, сходят на нет, что сопровождается сильным шелушением кожи.
Аллергическая сыпь
Почти всегда появляется внезапно, нередко сопровождается обильным насморком и слезотечением, сильно зудит. Высыпания рельефные, хорошо заметные. Прием противоаллергических препаратов устраняет и зуд, и саму сыпь.
При чесотке сыпь сопровождается мучительным зудом и выглядит как точечные элементы, часто расположенные попарно, в 2-3 мм друг от друга. Типичная локализация кисти и межпальцевые промежутки, поверхность живота.
Следы от укусов
Следы от укусов комаров и других насекомых часто принимают за инфекционную сыпь. На месте укуса образуется красный зудящий бугорок (папула). Характерная локализация, сезон года, место проживания и отсутствие дополнительных симптомов помогут вам и вашему доктору отличить такую сыпь от инфекционной.
Что можете сделать вы
Если вы обнаружили у своего ребенка сыпь на коже, старайтесь следовать следующим правилам:
1) Необходимовсегда вызывать врача на дом, чтобы в случае наличия инфекционного заболевания не заражать окружающих в поликлинике и в транспорте. Кроме того, любого больного с сыпью необходимо изолировать от беременных женщин, пока врач не скажет, что это не краснуха.
2) Если вы заподозрили у своего ребенка менингококковую инфекцию, незамедлительно вызывайте «скорую помощь».
3) До прихода врача не надо смазывать элементы сыпи, особенно растворами с красящими веществами (например,»зеленкой»). Как вы уже поняли, основные причины сыпи внутренние. Следовательно, выраженного положительного эффекта от смазывания элементов сыпи вы не добьетесь. Однако врачу будет значительно сложнее поставить диагноз.
Если вы подозреваете, что сыпь вызвана контактом с одеждой. Помните, что кроме неподходящего материала, аллергию могут вызывать остатки стирального порошка или кондиционера для белья. Попробуйте сменить фирму производителя или пользуйтесь гипоаллергенными средствами гигиены.
Что может сделать врач
Только после расспроса и тщательного осмотра ребенка врач сможет поставить правильный диагноз и назначить лечение. Вирусные инфекции, как правило, не требуют специфического лечения, при бактериальных заболеваниях необходимо назначение антибиотиков. При лечении аллергических состояний основой является прекращение контакта с аллергеном и подавление чрезмерного иммунного ответа антигистаминными средствами, глюкокортикостероидами и другими лекарственными препаратами. В зависимости от тяжести состояния эти лекарства могут использоваться в виде мазей, таблеток, уколов и др. Если сыпь обусловлена заболеванием крови или сосудов, педиатр направит ребенка на консультацию к гематологу. Лечение чесотки проводится дерматологом и включает, кроме всего прочего, целый ряд противоэпидемических мер.
Профилактика
Профилактика детских инфекций прежде всего включает соблюдение календаря прививок. Следует знать, что от менингококковой инфекции также разработана вакцина. Поговорите с вашим педиатром и узнайте, когда вашего ребенка следует привить от этой опасной инфекции.
Вакцинация это величайшее изобретение людей, которое сделало возможным профилактику множества тяжелейших инфекций. С другой стороны каждая прививка это целое испытание для маленького нежного детского организма. В некоторых случаях дети переносят прививки не очень легко — может наблюдаться аллергическая реакция или повышение температуры. Это отнюдь не означает, что дальнейшие прививки следует отменить. Не забудьте напомнить доктору о предыдущих реакциях, и он посоветует вашему ребенку за день-два до назначенной прививки принимать антигистаминные препараты.
Аллергические заболевания чрезвычайно часто встречаются в детском возрасте. Это связано с незрелостью иммунитета у детей. На любой новый раздражитель такая иммунная система реагирует гиперергически (сверхсильно). Старайтесь вводить новые продукты питания постепенно, по одному. Тогда вы достоверно будете знать, что явилось причиной пищевой аллергии. Ребенок со склонностью к аллергическим реакциям обязательно должен быть под наблюдением врача-аллерголога. При правильном лечении в большинстве случаев дети с возрастом «перерастают свою аллергию» То есть тот аллерген, который раньше не давал спокойно жить, через несколько лет совершенно перестает беспокоить человека.
Прививка от кори у детей: правила и особенности вакцинации

Прививка от кори: дети привиты – значит защищены
Вирус кори, подобно оспе, может существовать только в человеческом организме и передаваться от больного человека к здоровому. Точно также, как в свое время оспа, благодаря тотальной вакцинации, исчезла с лица земли, могла бы в наши дни исчезнуть и корь. Однако для этого необходимо, чтобы прививку от кори делали всем и вся на протяжении примерно десятка лет.
Но, увы, картина на сегодняшней день далека от идеала: из-за того, что в слаборазвитых странах по экономическим причинам порой не хватает финансирования на вакцинацию детей, а в цивилизованных странах некоторые родители сами сознательно отказываются прививать своих ребятишек, случаи заболевания кори встречаются постоянно, повсеместно и ежегодно унося около 200 000 детских жизней.
Для родителей эта статистика особенно полезна тем, что наглядно иллюстрирует уровень риска при отказе от вакцинации против кори: это заболевание — не «банальная» инфекция, которая легко лечится и хорошо переносится, а достаточно серьезная и опасная болезнь, от которой ребенок может погибнуть.
До введения в практику прививок от кори, эта болезнь затрагивала абсолютно всех — фактически не бывало ни единого человека, который в детстве не переболел бы корью. Увы, но корь была детским заболеванием с одним из самых высоких уровней смертности.
В наши дни самой действенной и эффективной мерой борьбы против кори является. прививка!
Корь, краснуха, паротит: прививка «семь бед — один ответ»
Как делают прививку от кори у детей
Как правило, прививка делается ребенку в возрасте 1 года комбинированной вакциной КПК (корь, паротит, краснуха), а спустя 6 лет проводится ревакцинация. Этого достаточно, чтобы надежно защитить ребенка от заболевания корью, или как минимум — от тяжелого протекания болезни и от всех потенциально возможных осложнений. Минимальный интервал между прививками не может быть меньше 4 лет. Прививка представляет собой подкожную инъекцию — обычно в область плеча или под лопатку.
Можно ли заболеть после прививки?
Во-первых, следует упомянуть, что примерно в 10% случаев после коревой вакцинации дети переносят так называемую прививочную корь. Ведь вакцинация проводится с помощью живого (хоть и ослабленного!) вируса — соответственно, допустимо проявление легкой формы болезни. Основные симптомы прививочной кори — небольшая сыпь на коже и высокая температура. Особенность прививочной кори в том, что хоть формально она и считается инфекцией, она не заразна и совершенно безопасна для окружающих.
Во-вторых, в очень редких случаях ребенок действительно может заболеть корью даже если в свое время он был привит. Но процент этих случаев — ничтожен и не превышает количества случаев, когда дети заболевали корью дважды.
Какая вакцина лучше?
Как правило, все вакцины от кори (и отечественные и иностранного производства) имеют в своем составе живые ослабленные вирусы кори, и принципиальной разницы между ними не существует.
Аллергия на прививку от кори
Как и многие вакцины против гриппа, вакцина против кори изготавливается на основе белка куриных (или перепелиных) яиц. В связи с этим в родительской среде распространено мнение, будто вакцины от гриппа и от кори нередко вызывают тяжелые аллергические реакции.
На самом деле, после прививки от кори (учитывая ее яичную основу) у малыша действительно может возникнуть аллергическая реакция. Но только в том случае, если когда-то прежде у него наблюдались при контакте с яичным белком следующие состояния:
- Анафилактический шок (резко падает давление и ребенок теряет сознание);
- Отек Квинке (резко и сильно отекают ткани лица и шеи);
- Генерализованная крапивница (сильный зуд и сыпь, которая покрывает большую часть кожи).
В этих случаях стандартные вакцины от кори ребенку не подходят. Проверить, опасна ли классическая прививка от кори малышу или нет, каждая мама может самостоятельно. Для этого нужно:
- 1 Разбить сырое яйцо и смочить палец в яичном белке.
- 2 Провести этим пальцем по внутренней поверхности нижней губы ребенка.
- 3 Если у ребенка потенциально возможны аллергические состояния, вызванные употреблением яичного белка (в том числе и в составе вакцины от кори), то буквально в течение ближайших пяти минут нижняя губа немного опухнет (не пугайтесь — никаких других негативных последствий не произойдет, и этот отек пройдет самостоятельно в течение ближайшего времени).
Если при проведении «яичного теста» вы заметили на губе ребенка отек — проводить прививку от кори этому малышу стандартными вакцинами (на основе яичного белка) нельзя. И в этом случае врач подберет замену.
Возможные осложнения после прививки от кори
Как известно, не бывает таких прививок и таких вакцин, которые гарантировано бы не давали осложнений. Любая вакцинация может (одна — в большем количестве случаев, другая — в минимальном) давать те или иные осложнения. Но правильный подход к этим потенциальным осложнениям — отнюдь не отказ от прививки, а холодный расчет и честное сравнение: какими осложнениями может грозить вакцинация, и какими — может грозить сама болезнь.
К наиболее распространенным осложнениям кори относятся:
-
Воспаление легких (пневмония) — возникает в соотношении 1:20;
Так называемый коревой энцефалит (необратимые поражения головного мозга, энцефаломиелит) — возникает в соотношении 1:500;
Патологическое снижение уровня тромбоцитов (тромбоцитопения) — возникает в соотношении 1:300;
Справедливости ради, приведем статистику и по осложнениям от коревой вакцинации. Таких осложнений, как правило, может быть только два:
-
Тромбоцитопения — как осложнение при прививке от кори она возникает в среднем в одном случае из 40 000;
Симптомы кори у ребенка и методы ее лечения
Если ребенок не привит против кори, то с вероятностью 100 % он рано или поздно ею заразится. Потому что корь относится к так называемым летучим инфекциям (их таких всего три: корь, краснуха и ветряная оспа). Это значит, что для того, чтобы «подцепить» корь, совершенно не обязательно целоваться с больным родственником или другом — достаточно просто жить в одном подъезде с кем-то, кто в данный момент болен корью. Ходить в одну школу или детский сад, пользоваться одним трамваем или одной булочной и т.п. Иными словами — заразиться корью, не будучи привитым от нее, ребенок может где угодно. Чего же ждать родителям — противникам прививок? По каким симптомам они могут узнать корь у своих детей?
Вирус кори попадает в организм здорового человека непосредственно от больного и крепится либо на слизистой оболочке верхних дыхательных путей, либо на конъюнктиве, и спустя несколько дней начинает активно размножаться в лимфоузлах. Наиболее частые симптомы кори:
- Повышение температуры;
- Увеличенные лимфоузлы;
- Конъюнктивит;
- Насморк и кашель;
- Энантема — крошечные красноватые пятна в виде крупы, которые локализуются на слизистой оболочке щек и деснах (как правило, эти пятнышки появляются не 2-3 дня до появления сыпи на коже);
- Обильные высыпания на коже.

Сама по себе корь (как, например, и ветрянка у детей) не лечится никак — ею нужно переболеть, позволив иммунитету выработать естественную защиту. Поэтому лечение кори возможно только симптоматическое. Например:
- Повысилась температура — следует дать жаропонижающее;
- Появились признаки обезвоживания — необходимо щедро поить ребенка;
- Возникла светобоязнь (она характерна для протекания кори при заражении конъюнктивы) — малыша следует поместить в затемненное помещение;
- И т.д.
Кроме того, при заболевании корью детям обычно прописывают курс витамина А (который, как мы уже упоминали, не позволяет в некоторой степени развиться тяжелым формам болезни и осложнениям). Однако назначать витамин А самостоятельно нельзя — дозировку должен рассчитать врач, исходя из физиологических особенностей ребенка. Да и более того – сам процесс лечения от кори, в силу огромного риска развития тяжелых осложнений, в обязательном порядке должно происходит под надзором медработников.
Как известно, нет лучшего лечения болезни, чем профилактика. В случае с корью у детей наилучшая и по настоящему действенная профилактика только одна — своевременная прививка от кори. Тем более, что аргументов в ее пользу в десятки раз больше, чем против ее использования. И тем не менее, проводить ребенку коревую вакцинацию или осознанно отказаться от нее, пока еще — вопрос выбора самих родителей.
