Причины покраснения кожи у ребенка
1 месяц — 6 месяцев
Красный – это предупредительный цвет, цвет опасности. Красный сигнал светофора, красная окантовка дорожных знаков, красная карточка в спорте – примеры можно приводить очень долго. И покраснение детской кожи (если, конечно, это не румянец от мороза) тоже тревожный сигнал, сообщающий родителям о том, что со здоровьем малыша не всё в порядке.

Проблемы «незрелой» детской кожи
У маленького ребенка кожный покров еще только формируется, как и многие другие органы и системы. Из-за этого некоторые функции, в том числе и защитные, кожа не может выполнять в полном объеме. Более тонкий, по сравнению с кожей взрослого человека, роговой поверхностный слой становится причиной того, что любые механические повреждения – ушибы, ссадины, царапины – приводят к заметным следам: красным пятнам, синякам. Даже слишком тугое пеленание грудного младенца может иной раз вылиться в характерные покраснения.
Не менее ярко кожа малыша иногда реагирует на неправильно подобранные косметические средства. Активные химические вещества негативно воздействуют на эпидермис, как следствие – раздражение и красные пятна. Поэтому к выбору средств для ухода за детской кожей нужно относиться с особой тщательностью. Идеальный вариант – специальная дерматологическая косметика, разработанная при участии педиатров. Именно такой косметикой является Эмолиум. Средства Эмолиум не содержат отдушек и красителей, быстро восстанавливают естественную защитную функцию кожи, обогащают её межклеточными липидами, делают более мягкой и эластичной, стимулируют формирование новых клеток эпидермиса. Крем и эмульсия не только увлажняют кожный покров, но и длительное время удерживают влагу. Гель для мытья, шампунь и эмульсия для купания бережно очищают нежную детскую кожу. Линия косметики Эмолиум получила положительную оценку Научного центра здоровья детей РАМН и Центра здоровья ребенка и рекомендована для ухода за кожей у детей с рождения.
Когда причина – аллергия…
Помимо раздражения и опрелостей, причиной покраснения кожи у малыша может стать аллергия.
При аллергических реакциях, самое главное – это выявить аллерген. Наиболее частый случай это пищевая аллергия, но могут быть и варианты: аллергия на пыль, на шерсть домашних животных, на пыльцу растений. Чтобы это уточнить, нужно потратить время, а его как раз очень мало. Аллергия у маленьких детей имеет свойство активно прогрессировать и переходить в аллергодерматоз. Поэтому, как только у малыша на коже появились подозрительные красные пятна, сыпь, раздражения, нужно не мешкая обращаться к доктору. Нельзя пытаться ставить диагноз самостоятельно, искать ответ у знакомых или в Интернете. Категорически нельзя заниматься самолечением. Только опытный врач сможет отличить крапивницу от атопического дерматита и назначить адекватное лечение. В противном случае аллергодерматоз может достаточно быстро перейти в хроническую форму, и ребенок будет жить с болезнью всю жизнь.
Основные препараты всегда прописывает лечащий врач, но косметику для ежедневного ухода родители могут подобрать ребенку сами. Гипоаллергенные продукты Эмолиум прошли клинические испытания и прекрасно сочетаются с другими лечебными средствами – кремами и мазями. Специальный крем и специальная эмульсия Эмолиум мягко устраняет сухость, шелушение, зуд, могут использовать в комплексной терапии при местном применении топических глюкортикостероидов. Для профилактики инфекционных осложнений можно использовать триактивные средства Эмолиум, которые содержат абсолютно безопасные природные противовоспалительные компоненты.
Широкая линия дерматологической косметики Эмолиум обеспечит полноценный уход и надежную защиту коже вашего малыша.
Покраснение кожи ребенка — краткий обзор причин и их различия
Еще 6 статей на тему: Детская кожа: возможные проблемы и способы их решения
Покраснение кожи ребенка — краткий обзор причин и их различия
Покраснение кожи ребенка — краткий обзор причин и их различия
Многие родители новорожденных малышей сталкиваются с проблемами кожи ребенка, и это неудивительно. Ведь появившись на этот свет, маленький человечек должен приспособиться к новой среде, и у него еще не сформировалась липидная защитная мантия кожи, поэтому тонкая, нежная и ранимая кожа страдает от длительного соприкосновения с испражнениями, подгузниками или пеленками. Кроме любви и нежности малыш нуждается в особенном уходе, ведь любая крошечная ранка на теле малыша может спровоцировать развитие инфекции, а как следствие — покраснение, сухость, шелушение кожи.
Проблемы кожи могут также возникнуть и из-за аллергии на стиральный порошок или косметическое средство, именно поэтому для детей существуют специальные линии гипоаллергенных средств.

Пеленочный дерматит
В какой-то мере пеленочному дерматиту подвержены все младенцы, потому что в первый год жизни кожа у детей беззащитна из-за несовершенной липидной мантии. Из-за анатомических особенностей в большей степени данному заболеванию подвержены девочки. При длительном ношении подгузников, при несвоевременной смене мокрых пеленок, на интимных местах и в складках кожи могут появиться красные пятна с трещинами и эрозиями. Ребенок становится раздражительным и капризным, отказывается от еды, плохо засыпает.
Серьезных препаратов для лечения в этой ситуации не нужно, достаточно просто правильно ухаживать за кожей малыша — между сменой подгузников делать воздушные ванночки по 15 минут, смазывать покраснения кремом с растительными противовоспалительными компонентами, ежедневно купать малыша в ванночке с противовоспалительной эмульсией. И обязательно подбирайте белье и подгузники мягкой структуры, чтобы не наносить нежной коже физических повреждений грубыми швами. Кожа быстро восстановится.
Потница — это не дерматит
Если мама перестаралась в заботе и чрезмерно кутала ребенка в достаточно теплом помещении, возникает потница — красные пятна на коже и мелкие красноватые прыщики в складочках и в местах возле потовых желез. Причина раздражений простая — пот. Потница — это не дерматит, просто маслом или кремом ее не устранить. Потница хорошо лечится антисептическим раствором и кремом с противовоспалительными и подсушивающими компонентами. После каждого смазывания нужно менять одежки. Используйте только хлопковые ткани, откажитесь полностью от синтетических вещей и не кутайте малыша — все пройдет в течение короткого времени.
Почему нужно обращаться к врачу?
Некоторые мамочки считают покраснения кожи неопасными, а потому не спешат на прием к врачу. Действительно, в некоторых случаях, если сменить вид подгузника, правильно подобрать средства для комплексного ухода, покраснение может исчезнуть. Но если в течение двух дней улучшение не наступило — бегом к врачу.
И помните — любые лекарственные средства должен назначать врач, родители могут самостоятельно подбирать только косметические средства для комплексного ухода.

Маленькие чистюли
Все малыши любят мыться, купаться, плескаться в ванне. Делать смешную бороду из пузырьков, выдувать мыльные пузыри, рисовать пальчиковыми красками на кафеле… В общем, главное, чтобы было весело! А как ваши маленькие чистюле принимают ванну? Ждем фотографии на наш конкурс!

Как вы боретесь с атопическим дерматитом?
Мы собираем опыт родителей, которые столкнулись с той же проблемой, и готовы поделиться своими знаниями

Можно ли вылечить атопический дерматит?
Можно ли вылечить экзему?
Можно ли загорать при атопическом дерматите?
Можно ли заразиться экземой?
Можно ли купаться при атопическом дерматите?

Комплексные эмоленты, действующие в 4 направлениях
Эмолиум — это инновационная серия эмолентов — лечебная дерматологическая косметика, комплексно противодействующая причинам и последствиям сухой и склонной к атопии кожи.
» Подробная информация
Причины покраснения кожи у ребенка
 Из наиболее часто отмечающихся состояний в нежном возрасте специалисты (и мамы) выделяют покраснения на коже. Такие проявления случаются в разное время, локализуются на разных участках тела и сопровождаются различными симптомами, что, конечно, тревожит родителей.
Из наиболее часто отмечающихся состояний в нежном возрасте специалисты (и мамы) выделяют покраснения на коже. Такие проявления случаются в разное время, локализуются на разных участках тела и сопровождаются различными симптомами, что, конечно, тревожит родителей.
Что служит причиной появления пятен, и как реагировать на них?
Содержание статьи:
16 причин появления красных пятен и раздражения на коже ребенка
Причин для появления покраснений у карапузов достаточно много. Чаще всего пятна проявляются в результате нарушения пищевого и температурного режима, как аллергия или диатез.
Но махать рукой на такие признаки не следует – они могут быть и симптомами конкретных заболеваний.
Самые распространенные причины появления «таинственных» красных пятен следующие:
- Опрелости у младенцев. Данное воспаление проявляется вследствие избытка влаги либо сильного трения на определенных участках тела. Как правило, в паховых складках, между ягодиц и подмышками, за ушками, в шейных складках, а также в нижней части живота. Степень опрелости может быть разной – от легкого покраснения до мокнущей эрозии с язвами. Сопутствующие симптомы – зуд и жжение кожи.
- Потница. Эта причина покраснения развивается вследствие закупорки потовых желез и, соответственно, интенсивного потоотделения при отсутствии достаточного испарения влаги с поверхности кожи. Обычно данный процесс объясняется нарушением терморегуляции у малышей.
- Аллергическая реакция на продукты, съеденные мамой, при грудном вскармливании. Проявляется обычно покраснением щек, а также расстройством пищеварения (прим. – диареей, запором, коликами или даже рвотой).
- Атопический дерматит . При этом заболевании (прим. – аллергическое наследственное заболевание) проявлениями будут аллергические реакции на лекарства и продукты, отечность и краснота щечек и ягодиц, появление желтых корочек на голове и бровях, симметричное покраснения на руках. Факторы, провоцирующие заболевание – неправильный уход за кожей, нагрузки на психику ребенка или же острые вирусные инфекции.
- Красные пятна на руках могут быть следствием контакта с аллергеном. Например, с бытовой химией, некачественным мылом и пр. Правда, кожа на руках может покраснеть и по причине воспалительного характера – тонзиллита, бронхита, а также из-за грибковой либо бактериальной инфекции или даже болезни печени/почек.
- Аллергия. Она может подстерегать ваше дитя даже там, где вы и подумать не могли. Организм малыша может отреагировать пятнами на сладкие фрукты и курицу, на грибы и молоко, на экзотические блюда и морепродукты. Также нередко встречается такая реакция на белье, постиранное стиральным порошком с высоким процентом ПАВ, на некачественную одежду и игрушки из вредных материалов, и пр.
- Укусы насекомых. Обычно они выражаются красными точками, припухлостью в месте укуса или даже серьезным опуханием участка укуса при условии аллергии. На сыпь, конечно, такие пятна не похожи, и их весьма просто отличить от других покраснений.
- Ветрянка. Здесь симптоматика более ясна: пятна проявляются по всему телу в виде сыпи, а через какое-то время вместо них образуются волдыри, которые всегда сопровождаются серьезным зудом. Также иногда отмечается температура и слабость. Основные места «локации» сыпи – это внутренняя сторона щек, подмышки, участки между пальцев.
- Корь. При этом инфекционном (заразном!) заболевании красная сыпь, распространяющаяся по всему телу, «сливается» в целые красные области, принимающие неправильную форму. Но это происходит только на 3-4-й день после начала заболевания. Предшествуют же ему кашель с насморком, светобоязнь и повышение температуры. Со временем цвет сыпи становится коричневым, кожа же начинает шелушиться и сыпаться. Период болезни – около 2-х недель.
- Краснуха. Тоже заразное заболевание, характеризующееся появлением маленьких красных пятнышек через неделю (в среднем) после непосредственно заражения. При болезни температура обычно не повышается (у детей), цвет пятен – розовый, а участки локализации сыпи – лицо и грудь, а также спина.
- Скарлатина (стрептококк). Попадание возбудителя происходит как воздушно-капельным путем, так и через грязь (игрушки и одежду, невымытые овощи). Проявляется болезнь повышенной температурой, характерной болью в горле и красными пятнышками. Участки локализации пятен – лицо, пах и подмышки. Лечат скарлатину обычно антибиотиками.
- Эритема. В этом случае болезнь начинается с мелких точек на лице, постепенно образующихся в пятна, которые уже «мигрируют» на тело и конечности. Возбудитель (микроорганизмы Чамера) проникают в детский организм с воздухом. Период болезни – 10-14 дней. Проходит она самостоятельно.
- Контагиозный моллюск. К сожалению, данное заболевание сегодня нередко настигает малышей, и родители практически впадают в панику – «что это такое?!». Ответ прост: вирусное заболевание. Проявляется оно большими красными пятнами (при ослабленном иммунитете) – круглыми шариками-горошинками. Зуда при заболевании нет, боль тоже не отмечается. В большинстве случаев оно проходит самостоятельно.
- Крапивница . Заболеванием крапивницу не считают – это, скорее, реакция организма. Причем, как правило, аллергическая и с сопровождением зуда, с большими красными пятнами и, иногда, их отечностью. Такая симптоматика может проявляться как при обычной аллергии (продукты, лекарства и пр.), так и вследствие серьезного пищевого отравления (в случае последней лучше обратиться в больницу, потому как основные симптомы отравления могут нагрянуть чуть позже).
- Розеола детская. Возбудитель – герпес 6-го типа. Сопутствующие симптомы – температура и появляющиеся после спада данной горячки красные пятна. Период болезни – неделя.
- Розовый лишай . Данная грибковая инфекция проявляется после купания в бассейне, после контакта с больным животным и даже как следствие сильной жары (от потницы и перегрева). Иногда сопровождается увеличением лимфоузлов малыша и температурой.
Первая помощь при покраснениях и раздражении на коже ребенка – когда нужно обратиться к врачу?
Что делать, если малыша «обсыпало» красными пятнами?
Все зависит от причины.
В большинстве случаев, если только речь не идет о заболевании, требующем серьезного лечения, помогает следующее:
- Исключаем контакты с аллергенами. Меняем детский гардероб исключительно на натуральные ткани. Приобретаем косметическую продукцию только проверенных брендов – без раздражителей в составе. Убираем все продукты из рациона, что способны вызвать подобную реакцию.
- Регулярно подмываем ребенка – каждый раз после смены подгузника! И регулярно купаем в ванной. Помочь в борьбе с раздражением кожи помогут отвары трав, добавленные в воду при купании. Лучше всего зарекомендовали себя ромашка, череда.
- Не перегреваем ребенка. «Сто одежек» на карапузе в теплой квартире могут привести не только к покраснениям, но и к перегреву. Одевайте чадо соответственно температуре в помещении и на улице.
- Выбирайте свободную одежду ребенку. Одежда не должна мешать движениям и тем более натирать кожу.
- Тщательно прополаскивайте, а потом проглаживайте одежду. Остатки стирального порошка на одежде способны вызвать аллергию, а с помощью утюга вы устраняете микробов и бактерий с детского белья. Кроме того, проглаживание устраняет складки, неровности и шероховатости, которые могут натирать кожу ребенка.
- Не используйте памперсы без резкой необходимости.
- Используйте средства , снижающие риск появления потницы или опрелостей.
- Не забывайте о защитных кремах при пересушивании детской кожи и в морозы.
Конечно же, в серьезных случаях ванна с чередой не поможет. Поэтому при появлении красных пятен не стоит тянуть с визитом к доктору.
Обращайтесь к педиатру и дерматологу, специалистам виднее – чем лечить покраснения, и в чем причина их появления.
Что касается препаратов для наружного применения (для устранения зуда, раздражения, красноты), можно обратить внимание на…
- Ментоловое масло и препарат «бороментол» : устранение зуда, охлаждающий и освежающий эффект.
- Д-пантенол: устранение зуда, регенерация кожных покровов, увлажнение. Идеальное средство для малышей.
- Бепантен: тоже весьма хороший препарат для карапузов. Заживляющий эффект, устранение сухости, зуда, быстрое решение проблемы раздражения.
- БороПлюс : устраняет сухость кожи и красноту, смягчает, заживляет.
- Фенистил-гель : снимает отечность, убирает зуд и раздражение (прим. – при аллергических кожных реакциях).
- Цинковая мазь (дешево и эффективно).
- Незулин-мазь: противомикробный и противовоспалительный эффект, устранение зуда.
При подозрении на вирусную инфекцию обязательно вызывайте врача! Везти малыша в этом случае в поликлинику не рекомендуется – вы можете заразить остальных малышей.
И тем более вызов врача обязателен, если отмечаются…
- Подъем температуры.
- Апатичность и вялость.
- Насморк с кашлем и слезотечение.
- Сильная сонливость и головная боль.
- Сыпь на теле, сопровождаемая зудом.
Особенности лечения красных пятен и раздражения на коже ребенка
В отличие от взрослых, кожные детские болезни проявляются немного иначе. Поэтому важно быть предельно внимательными, чтобы не пропустить на коже отечность, пузырьки и прочие изменения привычных аллергических пятен.
Как убрать красные сухие пятна на коже у ребенка
Красные сухие пятна на коже у ребенка могут быть вызваны как реакцией на холод или солнце, так и серьезными недугами. Важно выявить причины покраснений и шелушения. Это поможет быстро устранить проблему.
У новорожденных кожа чувствительна из-за того, что сальные железы еще не приспособились вырабатывать защитные вещества.

Красные пятна на лице у грудного ребенка и на других частях тела могут проявляться из-за агрессивного воздействия окружающей среды: сухого или холодного воздуха, воздействия солнца или мороза
Так может проявляться реакция на жесткую воду, неподходящие средства для купания или стирки одежды.
При устранении агрессивных факторов и хорошем уходе неприятные симптомы исчезнут сами собой.
Но иногда красные пятна сигнализируют о требующих лечения дерматитах:
- Атопическом или аллергическом. Пятна единичные, появляются на теле или конечностях.
- Себорейном. Покрасневшие участки сверху покрыты желтоватой коркой. Чаще всего грибковое поражение проявляется в первый месяц после рождения. Без лечения такое состояние затягивается на несколько лет.
- Пеленочном. Покраснения локализуются в районе ягодиц и половых органов. Они могут шелушиться и вызывать зуд. Сероватый налет говорит о сопутствующем грибковом поражении.
- Контактном. Красные пятна и полосы возникают в местах трения грубых швов одежды. Лечение здесь нужно, если пораженные участки воспалены.
Красные пятна на руках у ребенка или его ногах вызывает не только аллергический дерматит. Часто они являются реакцией на укусы насекомых.
Кроме дерматитов, округлые покраснения на теле крохи могут появиться из-за розового лишая. Эта грибковая инфекция передается от человека к человеку. От нее чаще страдают дети, посещающие ясли и садики.
Красноватые пятнышки бывают при дисбактериозе. Также разные виды покраснений кожи могут свидетельствовать о различных инфекционных болезнях: краснухе, кори, скарлатине, ветрянке. Обычно их сопровождает плохое самочувствие и повышенная температура.
Прежде всего требуется исключить неблагоприятные факторы:
- Чаще менять памперсы и пользоваться специальными детскими присыпками и кремами.
- Для самых маленьких выбирать одежду со швами, смотрящими наружу.
- Использовать для стирки гипоаллергенные детские порошки. Одежду мамы тоже следует стирать с применением таких средств.
- Регулярно увлажнять воздух в детской комнате, особенно в зимнее время, когда включено отопление.
Перед прогулками в холодную погоду необходимо наносить на открытые участки защитный крем.
Если эти советы не помогают, либо покраснения сопровождаются повышенной температурой, сильным зудом или тошнотой, необходима помощь врача. Помимо посещения педиатра возможно потребуется консультация детского дерматолога.
Покраснение щек у ребенка
Когда у малыша краснеют щечки, это вызывает у мамы беспокойство. Особенно если покраснение щек достаточно обильное и интенсивное. Но зачастую неопытные родители пытаются лечить не причину, а лишь неприятный симптом, забывая о том, как важно тщательно разобраться в ситуации, чтобы не допустить ее повторения в будущем.
Причины покраснения щек у ребенка
Покраснение кожи на лице у ребенка может иметь несколько причин. Самое безобидное, что может случиться, это обветривание и замерзание. Обычно покраснение носа и щек у малыша после долгой прогулки в морозную погоду связано именно с влиянием холода и ветра. В таком случае после возвращения домой щечки и носик карапуза очень быстро приобретают здоровый розовый цвет. Еще одна возможная причина покраснения кожи лица у ребенка – перегрев. Причем из-за чрезмерной заботы родителей перегрев у деток может случиться не только летом, но даже зимой. Ведь зачастую погода на улице не настолько суровая, чтобы одевать на карапуза шубу на меху и несколько кофт, как это делают некоторые мамы и бабушки. И вот когда родители не знают, как правильно одеть ребенка на прогулку , случаются такие неприятные ситуации. Но все это очень просто исправить. Главное, чтобы взрослые вовремя обратили внимание на свою ошибку.
Существуют также и другие причины покраснения щек у ребенка, которые кардинально отличаются от причин, названных выше. Это может быть аллергическая реакция организма на принятые медикаменты или, например, ответ на химические компоненты стирального порошка, который использовали для стирки детского белья, а также диатез — аллергия на продукты питания. Основным симптомом любой аллергии является покраснение щек и подбородка у малыша.
Для того чтобы понять, чем именно страдает Ваш ребенок вспомните, что он в последнее время ел и пил, где игрался и с чем контактировал. Начните по порядку исключать все возможные причины покраснения. Прежде всего, отправляясь в следующий раз на прогулку, проверьте одежду ребенка, чтобы она не была слишком жаркой. Намажьте нос и щечки крохи жирным кремом, чтобы предотвратить их возможное обветривание. Если кожа все равно красная, начинайте контролировать рацион малыша, исключая из него все продукты, которые могут вызывать аллергию.
Если ничего не помогает, обязательно посетите педиатра. Он сможет более четко определить причину покраснения и пропишет Вам средство для обработки красных пятен на коже, чтобы снять раздражение и успокоить кожу. Кроме того, доктор, возможно, назначит ребенку лекарство от диатеза. Для того чтобы покраснение исчезло, весьма полезно в домашних условиях делать ванночки с добавлением лекарственных трав – ромашки, череды, одуванчика, а также пшеничных отрубей и рябины. Очень важно следить за тем, чтобы малыш не расчесывал место покраснения. Если он все равно постоянно трогает лицо, нужно позаботиться хотя бы о том, чтобы его руки были чистыми, ведь грязными пальцами можно занести в ранки инфекцию.
Покраснение щек у грудничка
Когда у грудничка появляется покраснение на коже, мама должна срочно пересмотреть свой рацион. Из него нужно убрать все овощи и фрукты красного цвета, цитрусовые, коровье молоко, рыбу, мед, яйца , мясо птицы, орехи , шоколад, какаю, пряности, а также продукты, содержащие красители и консерванты. Кроме того, нужно более бдительно относиться к молочной смеси, которою Вы даете грудничку. Из-за смесей (зачастую молочных с коровьим молоком) диатезом страдает очень много деток. При появлении аллергической реакции у ребенка смесь нужно заменить (с молочной на безмолочную или просто поменять торговую марку). Если покраснение щек у грудничка не проходит, нужно подумать, с каким аллергеном он может контактировать. Возможно, Вы начали использовать новый порошок для одежды, или купили ребенку новую яркую игрушку. Еще покраснение на щеках у ребенка может быть вызвано неправильным введением прикорма . Слишком большая порция прикорма вполне может спровоцировать аллергическую реакцию. Дети постарше часто страдают аллергией из-за употребления некачественных магазинных соков и пюре, в состав которых входят посторонние добавки.
Когда покраснение на коже возникает у грудничка, нужно постараться как можно быстрее от него избавиться. Так как очень скоро ребенок становится беспокойным, перестает нормально спать и кушать. Чтобы убрать раздражение у младенцев, места покраснения смазывают лечебным детским кремом. Но вместе с тем родители должны постараться точно выявить причину покраснения. Если самостоятельно разобраться в этом вопросе не получается, нужно обращаться к врачу. Несмотря на кажущуюся безобидность, покраснение кожи само не походит. Оно продолжает беспокоить кроху до тех пор, пока родители не примут надлежащие меры.
Опубликовано Анастасия
Меня зовут Анастасия, уже более 10 лет я работаю с детьми. Круг моих интересов достаточно широк, это здоровье, воспитание детей, психология, семейные отношения. Я являюсь кандидатом наук, поэтому оцениваю все не только с практической, но и с научной точки зрения. За время своей работы я накопила много информации, которой с удовольствием поделюсь с вами. Посмотреть больше записей

В первые дни жизни вашего малыша его нежная кожа только-только привыкает к окружающей среде. Не исключено, что реакции на эту самую среду будут не самым приятными для вас и ребенка. Иногда на нежной коже новорожденных появляется эритема — покраснения и воспаления, вызванные целым рядом причин. Поговорим о каждой из них подробно в нашей статье.
Содержание:
Из статьи вы узнаете, что представляет собой эритема новорожденных. Мы поговорим о причинах кожных воспалений младенцев и выясним, как их лечить.
Причины эритемы
Первые дни жизни младенца — фактически борьба за жизнь и приспособление к окружающему миру. Нет ничего удивительного в том, что это самое приспособление может вызвать не самые приятные реакции маленького организма. Одна из них — кожная эритема, которая проявляется в виде красных пятен и воспаленных участков.
У эритемы есть две формы: физиологическая и токсическая. С первой все ясно: отличия условий внутри маминого живота от большого и сурового мира снаружи требуют времени для приспособления — кожа реагирует на это описанным выше образом. Малыш краснеет весь или только в конечностях на 3-4 сутки после рождения, а через 7-10 дней все проходит само собой. В момент, когда кожа краснеет, врачи рекомендую ребенку воздушные ванны и детский крем.

С токсической эритемой все несколько сложнее. Она случается гораздо реже физиологической. И у нее могут быть разнообразные причины:
- наследственность;
- профессиональная вредность у матери;
- токсикозы беременных;
- прием матерью лекарственных препаратов;
- повторные беременности;
- гипоксия плода;
- внутриутробные инфекции;
- позднее начало грудного вскармливания.
К списку упомянутых выше причин специалисты часто добавляют аллергию на грудное молоко как на чужеродный белок. Как и в случае с физиологической эритемой, врачи советуют прогулки на свежем воздухе, иногда советуют давать ребенку немного воды и аккуратно проводить гигиенические процедуры, чтобы не повредить кожу. Обычно через месяц от токсической эритемы не остается и следа. Отметим, что от физиологической токсическая эритема отличается тем, что на коже появляются не только раздражение красно-серого цвета, но и пузырьки на лице, голове, груди, конечностях и ягодицах.
Кроме того, токсическая форма может сопровождаться ухудшением состояния ребенка: беспокойство, температура, незначительное воспаление лимфатических узлов. Но это редкость, а не правило.

Диагностика эритемы
Конечно, не заметить эритему будет трудно — это будет видно и вам, и вашему врачу. Как только врач установит форму эритемы, за протеканием заболевания будут тщательно следить. Если в ближайшее время состояние ребенка улучшится, а симптомы и вовсе исчезнут — все в норме. Но если картина не изменится, то, вероятно, врачам потребуются дополнительные микроскопические анализы и пробы грудного молока. Так специалисты выявят аллерген, который не позволяет малышу стать розовощеким карапузом с чистой кожей.
«У нас эритема началась еще в роддоме, но прошла без каких-то вмешательств со стороны. Никаких анализов у нас не брали, просто посмотрели, что все не критично и сказали «само пройдет». Так и получилось в общем-то, но я думаю, нам просто повезло, так как знаю сама случаи, когда эритема не проходила довольно долго.»
Счастливая мама Анна Михайленко

Профилактика и лечение эритемы
Чтобы не спровоцировать эритему, очень важно соблюдать гигиенические требования: своевременном менять пеленки и подгузники, использовать только натуральные и не грубые ткани, не забывать о прогулках на свежем воздухе (такие ванны очень хорошо помогают в адаптации ребенка к новому миру): начинайте с одной минуты, а затем увеличивайте временной промежуток.
Еще одна ошибка — растирание кожи после купания, не делайте этого, особенно в первые недели жизни. Нежной коже младенцы это будет ничуть не полезно. Используйте крем или масло, которые подходят новорожденным, чтобы избежать появления покраснений.
Если ваш педиатр разрешает купаться с добавлением разнообразных отваров, то после консультации с врачом можете начинать запасаться чередой и ромашкой — обе отлично успокаивают кожу.
Иногда лечить эритему можно лишь с вашей помощью, особенно это касается малышей, которые находятся на грудном вскармливании. Питание матери не должно содержать продуктов, которые могут вызвать аллергию (исключите специи, шоколад, красные ягоды и фрукты, мед, орехи, цитрусовые, морепродукты).

Если сыпь распространяется, малышу и матери могут назначить витаминные комплексы и обработку кожи раствором (1%) бриллиантового зеленого или перманганата калия (5%), припудривание пораженной кожи присыпкой с добавлением окиси цинка.
Помните о том, что вы не можете самостоятельно назначить лечение грудному ребенку, обязательно заручитесь поддержкой врача в решении таких проблем. Все — от травяного чая из рецептов народной медицины до растворов для обработки мест, где локализовалась сыпь — должно быть согласовано с детским педиатром.
Однако в большинстве случаев элементарных манипуляций достаточно для того, чтобы от эритемы не осталось никаких следов через несколько дней. Мы уверены, что у вас получится победить эту неприятную реакцию на новый мир на коже малыша быстро и безболезненно. Здоровья вам и вашим детям, дорогие родители!
Синдром красного глаза у детей, или что делать, если у ребенка покраснели глаза?
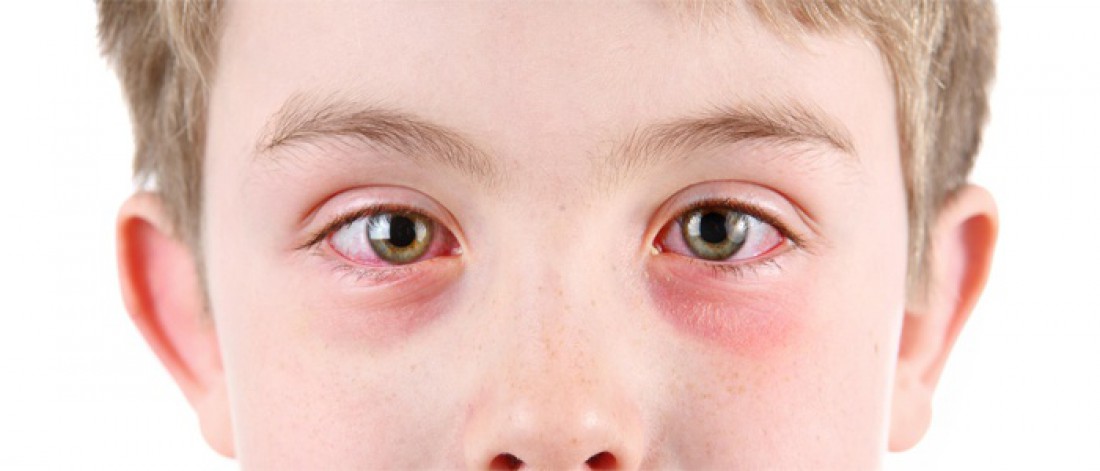
Давайте разберемся подробнее. И что делать, если у вашего ребенка покраснели глаза?
1. Частой причиной может быть банальное раздражение слизистой оболочки глаз, связанное с переутомлением, перенапряжением или усталостью глаз. Длительные зрительные нагрузки в виде компьютерных игр, телевизора, игры с мелкими предметами и даже слишком долгое чтение могут вызвать покраснение глаз. Совет в этих случаях прост и понятен – распределите зрительные нагрузки в пропорции 50 на 50: два часа занятий, два часа прогулки или игр на открытом воздухе. Тот редкий случай, когда само пройдет.
2. Попадание инородного тела (песок, пыль, соринка) может вызвать покраснение глаза, необходимо промыть глаз обычной водой или физиологическим раствором и закапать антисептические глазные капли. Можно промыть глаза отваром ромашки или раствором фурацилина. Если же после проделанных манипуляций краснота в глазах не проходит и ребенок жалуется на глазки, рекомендуем обратиться к офтальмологу.
3. Конъюнктивит. Это заболевание у малышей протекает не так, как у взрослых. Если ребенок заболел конъюнктивитом в очень раннем возрасте, то у него может наблюдаться нарушение сна и аппетита, он станет капризным и даже перестанет играть с любимыми игрушками. Более старшие дети уже сами могут пожаловаться, что глазки чешутся, что-то мешает, будут тереть глаза.
Основные признаки конъюнктивита у ребенка:
- утром веки склеены и на них образуется желтая корочка;
- ребенок слишком сильно реагирует на свет;
- из глаза появляется гнойное, слизистое отделяемое, могут быть отечными веки;
- белки глаз красные, слизистая оболочка глаз (конъюнктива) может быть отечной;
- появляются жалобы на дискомфорт в глазах, “чувство песка“ в глазах.
Причиной развития конъюнктивита может быть вирусная, бактериальная инфекция, простейшие или аллергическая реакция. В зависимости от вида конъюнктивита будут наблюдаться определенные особенности протекания заболевания.
Когда причиной красных глаз становится вирус, покраснение обычно возникает после насморка или кашля, повышения температуры тела, конъюнктивит протекает на фоне ОРВИ. Хотя ребенок может проснуться со слипшимися глазами, но в течение дня отделяемое из глаз незначительные и слизисто-водянистые. Часто дети жалуются на жжение в глазах или описывают ощущения «песка в глазах». Симптомы проходят на фоне лечения общего заболевания, тем не менее, если проблема затянулась – надо отправляться к окулисту. Лечение конъюнктивита может назначать только специалист!
При бактериальных конъюнктивитах глазное яблоко выглядит красным, ребенка беспокоит раздражение и густое отделяемое белого, желтого или зеленого цвета. Причем закисают глаза не только по утрам, но и постоянно в течение дня, эта особенность – явный признак наличия бактериальной инфекции. Тут импровизация родителей опасна. Срочно к офтальмологу!
Аллергический конъюнктивит – это необычная воспалительная реакция слизистой глаза на обычные воздействия, которые не вызывают реакций у большинства людей. Аллергический конъюнктивит нередко сочетается с аллергическим ринитом, бронхиальной астмой, дерматитом. На протяжении всей жизни мы соприкасаемся с различными микроорганизмами, частицами самого разного происхождения, химическими соединениями. Но если для большинства людей эти спутники остаются незаметными, то страдающие аллергией очень быстро ощущают их присутствие.
Аллергический конъюнктивит может начинаться в острой форме нестерпимым зудом век, жжением под веками, светобоязнью, слезотечением с выраженным отеком и покраснением конъюнктивы. Но чаще он протекает хронически, доставляя беспокойство в течение многих лет. В зависимости от аллергенов, его симптомы могут носить сезонный характер или же быть круглогодичными. Сезонный аллергический конъюнктивит обусловлен чувствительностью к пыльце трав, деревьев, сорняков или же к плесневым грибам. Домашняя пыль, перхоть животных, средства бытовой химии, парфюмерия, контактные линзы, лекарственные препараты, продукты питания с консервантами или химическими добавками, подолгу не обслуженный кондиционер дома или в автомобиле являются частыми причинами круглогодичных конъюнктивитов.
Что делать?
Перед тем, как начать лечение аллергии на глазах, стоит обратиться к аллергологу для установления аллергена. Если же причина известна, нужно как можно быстрее убрать контакт с аллергеном. Полное устранение действия аллергенов, если это возможно, является самым эффективным методом предупреждения аллергической реакции, а также является первым этапом в лечении уже развернувшейся картины болезни. Прием антигистаминных препаратов системно и местно, в виде глазных капель, снизит интенсивность проявления аллергии.
Внимание!
В большинстве случаев аллергический конъюнктивит не дает осложнений, но в период лечения этого заболевания необходимо строго придерживаться гигиены глаз, иметь личное полотенце, предметы гигиены, протирать глаза следует очень аккуратно, использовать для каждого глаза новый ватный диск. Промывание и закапывание желательно проводить сразу в оба глаза, даже если проблема в одном глазу. В большинстве случаев заболевание начинается с одного глаза и распространяется на другой.
Ни в коем случае не накладывайте повязки на глаза!
Тепло и влажность – благоприятные условия для распространения инфекции.
4. Если вы заметили у своего ребенка покраснение и утолщение края века, скопление корочек, чешуек у корней ресниц, это может быть следствие блефарита. Сегодня блефарит у детей является частым заболеванием. Это воспаление краев век, связанное со слишком тонким слоем в этом месте кожного покрова и клетчатки, обусловленное рыхлостью тканей и полным отсутствием жира. Имеет место нарушение функции мейбомиевых желез, находящихся в толще век. Причинами блефарита у детей может быть: золотистый стафилококк, демодекозный клещ, который попадает в луковички ресниц при контакте ребенка с птицами, пуховыми и перьевыми подушками, а также при хронических заболеваниях ЖКТ, диабете, разных видах аллергии, фокальных очагах инфекции – хр.тонзиллите и кариесе. Часто блефариты возникают при некорригированной дальнозоркости, глистной инвазии и банальном нарушении гигиены.
Что необходимо предпринимать родителям?
Во-первых, научить ребенка соблюдать элементарные правила гигиены. Во-вторых, приобщать его с ранних лет к здоровому образу жизни. В-третьих, вовремя лечить любые внутренние заболевания. Регулярно посещайте стоматолога. Местное офтальмологическое лечение назначает только доктор!
5. Локальное покраснение века может свидетельствовать о ячмене – воспалении волосяного мешочка ресницы или сальной железы. Образуется небольшая припухлость на краю века, которая увеличивается в размерах и краснеет. Веко сильно опухает, что приводит к сужению глазного просвета. Образоваться ячмень может на одном или сразу на обоих глазах. Обычно на четвертый-пятый день происходит вскрытие гнойной камеры, после чего из нее начинает вытекать гной. Самочувствие ребенка после этого заметно улучшается.
Важно!
Запрещается выдавливать или прокалывать гнойник! Когда гнойник сформирован – противопоказаны тепловые процедуры. В противном случае есть риск появления различных осложнений (абсцесс, менингит и прочее). Также важно следить за тем, чтобы малыш не тер руками глаза, чтобы инфекция не попала на другие участки кожи. Самолечением лучше не заниматься, покажите ребенка доктору.
6. Халязион в переводе с греческого языка означает «градинка» и представляет собой хроническое воспаление хряща века вокруг мейбомиевой железы, у которой произошла закупорка выводного протока и, как следствие, застой секрета. Избавиться от такого заболевания века у ребенка довольно сложно. При вялотекущем процессе малышу помогают терапевтические методики лечения: местная противовоспалительная терапия, физиотерапия, лечение будет длительным и нужно набраться терпения. В более острых периодах невозможно обойтись без хирургической операции. Симптомами халязиона является припухлость края века, со временем прощупывается эластичное безболезненное образование размером с крупную горошину. Основными факторами, влияющими на появление халязиона, считают частые простудные заболевания, слабую иммунную систему, сахарный диабет. Иногда халязион возникает из-за проблем с работой пищеварительного тракта – дисбактериоза.
Специалисты считают, что закупорка мейбомиевых желез века у детей часто вызвана функциональной и анатомической несовершенностью, т.е. узкими выходными протоками, слабой работой клеток гладких мышц, которые выжимают секрет, или недостаточно высоким уровнем защитного белка секреторного иммуноглобулина слезы.
7. Увеит – воспаление сосудистой оболочки глаза воспалительного характера. Основные свойства сосудистой оболочки заключаются в аккомодации – возможности наших глаз видеть четко на разном расстоянии, и питании сетчатки.
Увеит у детей требует безотлагательного лечения! Причины воспаления сосудистой оболочки глаза могут быть самые разные: инфекции, обменные нарушения, сахарный диабет, туберкулез, угнетение иммунитета, аутоиммунные процессы и др. Увеит может быть вторичным заболеванием, при этом очаг воспаления находится в другом месте, а инфекция распространяется по кровяному руслу при ангине, менингите, гайморите, септическом эндокардите. Также увеиты могут возникнуть на фоне обострения аллергии, а в некоторых случаях – после проникающей травмы глаза. Очень редко, несмотря на тщательное обследование, определить причину увеита так и не удается. При увеите у детей симптомы и осложнения, в основном, такие же, как и у взрослых. Однако симптоматика более стерта. Чем младше ребенок, тем сложнее установить диагноз увеита вовремя, на ранних стадиях. При передних увеитах появляется покраснение глаз, на что могут обратить внимание взрослые; снижается острота зрения, повышается светочувствительность, слезоточивость. При задних увеитах основными симптомами являются: снижение остроты зрения и искажение виденья, появление пятен перед глазами. Диагностика сложная, так как если процесс затронул один глаз, а второй хорошо видит, то ребенок и не пожалуется. Главный сигнальный симптом о наличии заболевания – боль – может отсутствовать.
Без должного лечения, со временем, может произойти отслоение сетчатки. Если лечения не происходит, воспалительный процесс может затронуть и другой здоровый глаз. Чем позже начато лечение увеита, тем серьезнее повреждения тончайших структур глаза, которые могут привести к потере зрения.
Строжайший совет: при возникновении покраснения глаза, которое не проходит через один-два дня и не сопровождается болью, немедленно посетите врача-офтальмолога!
8. У грудничков возможной причиной покраснения глаз может быть дакриоцистит, проще говоря, воспалительный процесс слезного мешка. Основными признаками этой болезни является слизисто-гнойное отделяемое из глаза, во внутреннем углу глаза небольшая припухлость, отмечается слезостояние. Отличительными симптомами дакриоцистита являются слизисто-гнойное отделяемое, при нажатии на зону слезных точек. Чаще всего эта проблема связана с непроходимостью слезного канала. При внутриутробном развитии ребенка слезный канал закрыт, специальная желатинообразная пленка преграждает попадание околоплодных вод. В момент, когда ребенок делает свой первый вздох и начинает кричать, эта пленка лопается. Если этого не происходит, слезки постепенно накапливаются в слезном мешочке, происходит застой, возникает питательная среда для патогенных микроорганизмов, которые и вызывают воспаление. Скорее всего, сначала вам рекомендуют делать специальный массаж, направленный на то, чтобы способствовать разрыву этой пленки, параллельно с закапыванием антисептических капель. Если массаж не дал результата, потребуется провести зондирование слезного канала. Зондирование слезного канала – это относительно простая операция, которая заключается в прокалывании пленки и восстановлении проходимости слезно-носового канала. После зондирования, первую неделю, необходимо делать массаж снова в целях профилактики рецидива – появления спаек.
Уважаемые взрослые, глаз – особенный орган, при любых изменениях следует сразу же обратиться к офтальмологу, который сможет определить причину, характер заболевания и назначить необходимое лечение. Не упускайте время и будьте здоровы!
Автор: врач-офтальмолог медицинского центра высшей категории АИЛАЗ Елена Николаевна Бурдыга
Если у вас возникли вопросы – наши специалисты будут рады вам помочь.
