Лечение воспаления кожи уха
Заболевания уха
Инородные тела наружного уха
Инородное тело в наружном слуховом проходе чаще всего встречается у детей, когда во время игры они заталкивают себе в ухо различные мелкие предметы (пуговицы, шарики, катушки, горошины, фасоль и т. д.). Однако и у взрослых нередко встречаются инородные тела в наружном слуховом проходе. Ими могут быть обломки спичек, кусочки ваты, застрявшие в слуховом проходе в момент очистки уха от серы, воды и т. п.
Симптоматика зависит от величины и характера инородных тел наружного уха. Инородные тела с гладкой поверхностью обычно не травмируют кожу наружного слухового прохода и длительное время не вызывают неприятных ощущений. Все другие предметы довольно часто приводят к появлению реактивного воспаления кожи наружного слухового прохода с образованием раневой или язвенной поверхности. Набухшие от влаги, покрытые ушной серой инородные тела (вата, горошина, фасоль и т. д.) могут привести к закупорке слухового прохода. Одним из симптомов инородного тела уха является понижение слуха. Удаление набухших инородных тел следует производить после вливания веществ, способствующих их сморщиванию. Насекомые, попавшие в ухо, в момент движения вызывают неприятные, иногда мучительные ощущения.
После определения величины, формы, характера инородного тела выбирают метод его удаления. Наиболее безопасным методом удаления неосложненных инородных тел является вымывание их теплой водой из шприца емкостью 100–150 мл. При попытке удаления пинцетом или щипцами инородное тело может выскользнуть и проникнуть из хрящевого отдела в костный отдел.
Набухшие инородные тела (горох, бобы, фасоль и т. д.) должны быть предварительно обезвожены вливанием 70 %-ного спирта в слуховой проход в течение 2–3 дней, в результате чего они сморщиваются и удаляются без особого труда промыванием.
Насекомых при попадании в ухо умертвляют вливанием в слуховой проход нескольких капель чистого спирта или подогретого жидкого масла, а затем удаляют промыванием.
Фурункул наружного слухового прохода
Фурункул – острое гнойное воспаление волосяного мешочка и сальной железы с ограниченным воспалением кожи.
Ведущим симптомом фурункула наружного уха является сильная боль. Из уха она иррадиирует в глаз, зубы, шею, иногда диффузно распространяется по всей голове. Боль усиливается при разговоре, жевании вследствие того, что нижняя челюсть, смещаясь, оказывает периодическое давление на стенки наружного слухового прохода. Резкая болезненность возникает при надавливании на козелок или нижнюю стенку слухового прохода при оттягивании ушной раковины.
Температура тела у больного с фурункулом зависит от явлений интоксикации: нередко можно наблюдать резкое повышение температуры и озноб. Фурункул наружного уха чаще самопроизвольно вскрывается после созревания. В этот момент больной отмечает исчезновение боли, самочувствие постепенно улучшается. Средняя продолжительность заболевания – 7 дней.
В первые дни заболевания применяют антибактериальные препараты (стрептоцид, эритромицин, тетрациклин). В наружный слуховой проход вводят турунду, пропитанную раствором пенициллина в новокаине. Такие турунды оказывают местное противовоспалительное действие. В ряде случаев, особенно при стихании процесса, применяют стрептоцидовую, пенициллиновую или 1 %-ную левомицетиновую эмульсию, согревающий компресс. Назначают жаропонижающие и болеутоляющие средства: ацетилсалициловую кислоту, анальгин и др. Хороший результат дает физиотерапия (УВЧ– и УФ-облучение).
Серная пробка является результатом нарушения секреторной функции желез наружного слухового прохода. Серная пробка – это конгломерат засохшего секрета желез кожи слухового прохода и слущенного эпидермиса. Факторы, способствующие накоплению серы: узость и искривленность слухового прохода, повышенная вязкость серы. Цвет серной пробки различен – от желтоватого до темно-коричневого; по консистенции она бывает мягкой, плотной и каменистой.
Ведущим, а нередко единственным симптомом серной пробки бывает снижение слуха. Может быть шум в ухе, головокружение, головная боль, тошнота, нарушается сердечная деятельность.
Встречается довольно часто. Непосредственной причиной острого отита является проникшая в барабанную полость инфекция, стрептококки, стафилококки, пневмококки. Нередко это заболевание развивается вторично, как осложнение непроявления общей инфекции, в частности, инфекционных поражений верхних дыхательных путей, гриппа, а у детей – скарлатины, кори, дифтерии и т. д. Может быть следствием острых и хронических воспалений глотки и носа.
В типичном течении острого отита выделяют три периода.
Первый период характеризуются возникновением и развитием воспалительного процесса в ухе, развитием местных симптомов: боль в ухе, понижение слуха и общих симптомов в виде повышения температуры тела, плохого аппетита и сна, слабости, плохого самочувствия.
Второй период – прободение барабанной перепонки и гноетечение. При этом наблюдается стихание боли и наступает улучшение в течении заболевания.
В третьем периоде наблюдается затихание воспалительного процесса, прекращение гноетечения, закрытие перфорации, восстановление анатомического и функционального состояния среднего уха.
Продолжительность каждого периода – от нескольких дней до 2 недель.
Боль в ухе в первом периоде обычно сильная, постепенно поражающая: иногда она становится мучительной, нетерпимой, что лишает больного покоя. Обычно боль ощущается в глубине уха и по характеру может быть пульсирующей, ноющей, рвущей, колющей, стреляющей. Нередко боль иррадиирует в зубы, висок, затылок или по всей голове. Боль усиливается при чихании, сморкании, кашле, глотании. Температура в начальном периоде острого среднего отита повышается до 38–38,5 °C. Пульс учащается. После гноетечения из уха температура снижается.
Понижение слуха является одним из ведущих симптомов острого среднего отита.
Шум и ощущение заложенности в ухе тягостны для больного. Шум в ухе имеет обычно пульсирующий характер. Боль при пальпации сосцевидного отростка является частым симптомом, такая реакция наблюдается чаще всего на высоте воспаления.
Диагноз при типичном течении не составляет труда. Иногда средний отит необходимо дифференцировать с наружным отитом. Диагноз острого среднего отита ставится на основании следующих признаков:
1) наружный отит не сопровождается понижением слуха, для острого среднего отита оно типично;
2) при наружном отите выделения всегда гнойные, примесь слизи всегда указывает на заболевание среднего уха;
3) при наружном отите характерным является наибольшая болезненность при дотрагивании до стенок слухового прохода, при потягивании за ушную раковину и особенно при надавливании на козелок, при остром среднем отите – на сосцевидный отросток;
4) для наружного отита характерна боль при жевании и надавливании на козелок, при остром отите – пульсирующая спонтанная стреляющая боль в ухе.
При лечении острого воспаления среднего уха больной должен соблюдать домашний режим, а при выраженном повышении температуры, общем недомогании – постельный. Пищу дают легкоусвояемую и богатую витаминами.
Необходимо следить за деятельностью желудочно-кишечного тракта.
С целью восстановления или улучшения вентиляционной и дренажной функции слуховой трубы назначают сосудосуживающие или вяжущие средства в виде капель в нос (адреналин, эфедрин, проторгол и др.), которые вливают 3 раза в день в каждую половинку носа по 5 капель, в положении больного лежа на спине. Больного следует предупредить, чтобы он сморкался не сильно и не одновременно через обе ноздри: ему следует также запретить втягивать слизь из носа в полость рта, так как это ведет к повышению давления в барабанной полости и проникновению в ней инфицированного секрета из носа и носоглотки.
Из общих лечебных средств назначают сульфаниламиды и антибиотики. Дозировка определяется тяжестью заболевания и возрастом больного. Назначаемые внутрь сульфаниламидные препараты (сульфадимезин, стрептоцид и др.) и антибиотики (тетрациклин, пенициллин, оксициллин, олететрин, эритромицин и др.) чаще всего останавливают процесс и способствуют быстрой его ликвидации. Указанное лечение должно продолжаться в течение 4–6 дней даже при наступлении резкого улучшения общего состояния и смягчении местных симптомов. Преждевременная отмена препарата лишь маскирует истинное течение воспалительного процесса в ухе, способствует рецидиву заболевания и образованию спаек и сращений в барабанной полости, а следовательно, стойкой тугоухости. При тяжелом течении острого отита с выраженными общими и местными симптомами назначают внутримышечно антибиотики. Лечение антибиотиками должно сочетаться с назначением нистатина и витаминов.
При сильной головной боли, высокой температуре назначают внутрь болеутоляющие и жаропонижающие (анальгин, ацетилсалициловая кислота и др.). Местно применяют согревающие компрессы, уменьшающие боль и способствующие рассасыванию воспалительных инфильтратов, уменьшающие инфильтрацию и застойные явления, ускоряющие разрешение воспалительного процесса. В целях лучшего действия компресс ставят таким образом, чтобы согревалась область сосцевидного отростка. Компресс готовят так: марлю или широкий бинт (4–5 слоев) смачивают спиртом пополам с водой, отжимают и накладывают на область уха. Поверх этого слоя кладут клеенку или слой целлофана, можно вощеную бумагу. Для хорошей фиксации компресса на сосцевидном отростке во всех слоях прорезают отверстие для ушной раковины. Наружный слой компресса состоит из ваты или фланели. Компресс фиксируют платком или несколькими оборотами бинта. Меняют компресс через 4–5 ч. Рекомендуется согревание уха лампой соллюс, УВЧ– и СВЧ-терапия. В ряде случаев согревающий компресс плохо переносится больными и не оказывает желаемого терапевтического воздействия. Тогда прикладывают пузырь со льдом на 10–15 мин. Для защиты от чрезмерного воздействия холода пузырь кладут на слой ваты или полотенце. Детям пузырь со льдом кладут на 3–5 мин.
Если туалет уха и вливание в него лекарственных капель производит сам больной, он должен быть проинструктирован следующим образом. Маленький кусочек стерильной ваты накручивают на зонд либо на свободный от серы конец спички. При этом на самом конце зонда или спички вату нужно распушить. Взрослый оттягивает ушную раковину кзади и кверху (у детей – кзади и книзу), зонд или спичку с ватой медленно и осторожно вводят в глубь слухового прохода до барабанной перепонки и через 5–7 сек извлекают обратно. Меняя вату, манипуляцию повторяют до тех пор, пока вата не промокнет отделяемым. Затем в слуховой проход вливают прописанный врачом и подогретый до 37 °C лекарственный раствор, наклоняя при этом голову в противоположную сторону Лекарство держат в ухе 10–15 мин, затем, наклонив голову в обратную сторону, его выливают: наружный слуховой проход высушивают и прикрывают колпачком стерильной ваты или вкладывают в него стерильную марлевую турунду. Все эти несложные процедуры повторяют 2 или 3 раза в день (в зависимости от количества гноя). Слуховой проход необходимо смазывать 1 раз в 2–3 дня цинковой мазью или другими лекарственными средствами, чтобы предотвратить раздражение и мацерацию кожи. Следует помнить, что скопление и задержка гноя в наружном слуховом проходе раздражают кожу и вызывают ее воспаление, что еще больше затрудняет отток гноя и способствует задержке его в среднем ухе.
При густом гное вместо вливания капель предпочтительнее промывание уха 1–2 раза в день теплым (37 °C) раствором фурацилина (1: 5000). Промывают ухо из резинового баллончика. Струю жидкости под небольшим давлением направляют по задней стенке наружного слухового прохода; ушную раковину при этом оттягивают у взрослых кверху и кзади, а у детей – кзади и книзу. После промывания следует просушить слуховой проход и прикрыть его комочком стерильной ваты.
Гной из слухового прохода, особенно при его сгущении, может быть удален вливанием 3 %-ного раствора перекиси водорода, которая, соединяясь с гноем, образует пену. Однако следует отметить, что перекись водорода несколько раздражает кожу, особенно у детей.
Аллергический средний отит
Развитие острого аллергического отита связано с аллергическим отеком слизистой оболочки слуховой трубы и барабанной полости и появлением среднего секрета.
В отличие от других форм отита, температура тела при этом не повышена, барабанная перепонка не гипериемированна. Слух понижается по типу поражения звукопроводящего аппарата. Иногда могут появляться ощущения переливания жидкости в ухе. Аллергический отит имеет вялое и длительное течение, трудно поддается лечению. Эта форма отита чаще встречается у больных бронхиальной астмой, вазомоторным ринитом, экземой и другими проявлениями аллергии. У детей аллергический отит может принимать упорный, рецидивирующий характер.
В отличие от обычного обострения, воспаление с аллергическим компонентом характеризуется наличием слизисто-серозных и слизисто-гнойных выделений из уха. Нередко при таком обострении присоединяются ощущения зуда в ухе и экзема наружного слухового прохода.
Наряду с обычными методами, проводится десенсибилизирующая терапия. Если удается выявить специфический аллерген, осуществляется специфическое десенсибилизирующее лечение.
В противном случае проводится неспецифическая десенсибилизация организма: 10 %-ный раствор хлорида кальция (по
0,5 г 3 раза в день) или глюконат кальция (по 0,5 г 3 раза в день перед едой); антигистаминные препараты: димедрол в таблетках (по 0,05 г 2–3 раза в день перед едой) или пипольфен (по 0,025 г 2–3 раза в день) и др. Неспецифическая десенсибилизирующая терапия проводится в сочетании с местными (катетеризация уха, вливание капель в нос и др.) и общими (антибиотико– и поливитаминотерапия) лечебными мероприятиями. Важное значение имеет правильное питание с учетом переносимости пищевых продуктов.
Неврит слухового нерва
Причины поражения звукового анализатора довольно разнообразны, однако наиболее частыми бывают инфекционные заболевания (грипп, корь, скарлатина, тифы, малярия), интоксикация лекарственная и производственная, травмы (механическая, баротравма, акустическая, вибрационная).
Несколько реже неврит слухового нерва возникает в результате сердечно-сосудистой патологии, при некоторых нарушениях обмена и других общих заболеваниях.
Довольно часто неврит слухового нерва возникает при воспалительном процессе в среднем ухе.
Невриту слухового нерва присущи два основных симптома:
1) различной высоты постоянный шум в ушах вследствие воспалительно-дегенеративного процесса и сосудистых нарушений;
2) понижение слуха, которое характеризуется плохим восприятием звуков высокой частоты.
Значительно реже больные жалуются на постоянный или периодический звон в ушах. В ряде случаев при прогрессирование неврита наблюдается переход тугоухости в полную глухоту.
Тугоухостью называют любое ослабление слуховой функции. Глухота – полное отсутствие способности восприятия звуков. Быстро прогрессирующая тугоухость нередко сопровождается рвотой, головокружением, нарушением равновесия. В этот же период у больного может появиться спонтанный нистагм.
Лечение должно быть направлено в первую очередь на устранение или нейтрализацию причин заболевания.
Терапия инфекционного неврита предусматривает воздействие на процесс воспаления, включая источники и пути проникновения инфекции. С этой целью назначают антибиотики: пенициллин, олететрин, нистатин. Стимулирующая терапия: введение экстракта алоэ, стекловидного тела. Витаминотерапия, витамин С и группы В. Целесообразно лечить рядом физических методов: электрофорез 5 %-ным йозидом калия на область сосцевидных отростков и т. д.
Лечение токсических невритов слухового нерва предусматривает прекращение поступления токсинов и срочное их выведение из организма. Для этого назначают мочегонные и потогонные средства.
Хороший терапевтический результат в виде уменьшения или исчезновения шума и звона наблюдается при проведении курса иглоукалывания.
Перихондрит ушной раковины

Даже мелкие травмы и повреждения наружного уха, включая небольшие царапины, укусы насекомых, обморожения и ожоги, опасны, так как могут быть инфицированы бактериями. В таких случаях развивается перихондрит ушной раковины, который представляет собой развитой воспалительный процесс. Иногда заболевание возникает на фоне гриппа, отита, туберкулеза, фурункулов возле слухового прохода, после неудачных косметических манипуляций и пирсинга.
Симптомы перихондрита ушной раковины и воспаления хряща уха
Известно 2 формы рассматриваемой патологии, каждая из которых протекает с некоторыми особенностями.
Признаки серозного воспалительного процесса:
- повышение местной температуры;
- отечность уха;
- покраснение кожи, она лоснится, приобретает глянцевый блеск;
- образование плотной болезненной опухоли в ухе.
Клиническая картина при гнойном перихондрите:
- лихорадка, жар до 39 градусов;
- бугристая отечность хряща, не затрагивающая мочку;
- разлитая дергающая боль, отдающая в шею, виски, затылок, усиливающаяся при пальпации;
- синюшно-бордовый оттенок кожи уха;
- гнойное размягчение тканей;
- в тяжелых случаях – отслоение надхрящницы, расплавление и некроз хряща.
Лечение перихондрита ушной раковины препаратами и народными средствами
Чтобы справиться с описываемым заболеванием, необходимо разработать комплексный подход. Терапия состоит из местного и системного противовоспалительного воздействия.
Лечение серозного и гнойного перихондрита ушной раковины включает прием следующих препаратов:
- Тетрациклин;
- Эритромицин;
- Окситетрациклин;
- Азитромицин;
- Экоклав;
- Амоксициллин;
- Левофлоксацин и другие.
2. Противовоспалительные и обезболивающие:
- Нимесулид;
- Кетанов;
- Ибупрофен;
- Кеторолак;
- Парацетамол;
- Солпадеин;
- Пенталгин.
Дополнительно назначаются инъекции цефалоспоринов, сульфаниламидов, Стрептомицина.
- нанесение антибактериальных мазей и эмульсий (Полимиксин М, Бактробан, Супироцин);
- смазывание слухового прохода ляписом или йодной настойкой;
- компрессы с жидкостью Бурова;
- вдувание в слуховой проход порошка борной кислоты.

На этапе выздоровления рекомендованы физиотерапевтические процедуры – УВЧ, лазерное воздействие, СВЧ, УФ-облучение.
В запущенных случаях перихондрита требуется хирургическое вмешательство.
Стоит заметить, что народные рецепты при рассмотренной патологии неэффективны. Более того, их применение опасно, так как нетрадиционные методы лечения временно облегчают симптомы воспаления, из-за чего больной не обращается к специалисту, а заболевание быстро прогрессирует.
Наружный отит
. или: Воспаление наружного уха
Симптомы наружного отита
- Боль в ухе.
- Боль при прикосновении к ушной раковине, особенно при надавливании на козелок (хрящевой отросток, ограничивающий слуховой проход спереди).
- Заложенность уха.
- Выделения из уха.
- Снижение слуха.
- Часто пациенты жалуются на « отек в ухе», который они замечают, когда не могут установить в ухо наушники-вкладыши, беруши или почистить ухо ватной палочкой.
- Неприятный запах из уха.
- Может отмечаться ухудшение общего самочувствия с повышением температуры тела, вплоть до 39 ° С.
- Простой наружный отит (характеризуется относительно легким течением, общее самочувствие обычно нормальное, беспокоят боль или зуд в ухе, иногда выделения из уха).
- Диффузный наружный отит: характеризуется более тяжелым течением, часто отмечается повышение температуры тела до 39° С и выше, плохое общее самочувствие.
- Некротизирующий (злокачественный) наружный отит – тяжелое заболевание, распространяющееся не только на кожу, но и на хрящ наружного уха, вплоть до его некроза (необратимой гибели тканей).
- Наружный отит, вызываемый грибковыми микроорганизмами, называется отомикозом. Общее самочувствие при этом относительно нормальное, основная жалоба — зуд или незначительная боль в ухе, реже — выделения из уха. При осмотре обнаруживаются типичные признаки — белый налет или черные грибковые массы.
- В норме кожа слухового прохода защищена от различных инфекционных агентов физиологической смазкой – серой. Распространенное мнение о том, что ушная сера – это грязь, и связанная с этим традиция чистить слуховые проходы ватными (« ушными») палочками, спичками и другими приспособлениями приводит к увеличению вероятности заболеть наружным отитом.
- В процессе различных самостоятельных манипуляций в слуховом проходе мы не только счищаем серу (которая защищает кожу), но и наносим микротравмы (а иногда и выраженные царапины) на незащищенную сухую кожу слухового прохода, в результате чего она становится уязвимой для попадающих на нее микроорганизмов.
- Чаще всего заражение происходит при попадании в ухо грязной воды (купание в водоемах). Попадание в ухо жесткой, хлорированной (бассейн), очень соленой (море) воды может приводить к раздражению кожи (экземе), что еще больше снижает ее защитные свойства и способствует развитию инфекции. Заболевание в таком случае могут вызвать бактерии, постоянно обитающие на коже или в слуховом проходе, которые остаются безвредными при хорошем иммунитете (условно-патогенные).
- Развитию наружного отита способствуют:
- повышенная влажность воздуха;
- высокая температура воздуха;
- повышенное потоотделение;
- аллергия;
- стрессы.
- Склонность к часто повторяющимся наружным отитам, особенно тяжелого течения, наблюдается при сахарном диабете, иммунодефицитных состояниях (например, при СПИДе).
- Развитию иммунодефицита могут способствовать:
- плохие социальные условия (проживание в помещениях с резко повышенной или пониженной влажностью, температурой, в условиях скопления людей, антисанитарии);
- нарушение питания (недостаточное или несбалансированное питание);
- хронические очаги инфекции;
- вредные привычки и др.
Врач ЛОР (отоларинголог) поможет при лечении заболевания
Диагностика
- Анализ жалоб и анамнеза заболевания: отмечаются ли жалобы на боль в ухе, заложенность уха, боль при надавливании на козелок (хрящевой вырост, ограничивающий вход в слуховой проход спереди), выделения из уха; как давно появились данные жалобы; с чем пациент связывает их появление (купание, попадание в ухо воды); посещает ли пациент бассейн; имеет ли он привычку чистить уши с помощью ватных палочек или других приспособлений.
- Осмотр наружного уха: есть ли изменения, болезненность ушной раковины, увеличены ли лимфоузлы, отмечается ли болезненность при надавливании на козелок.
- Отоскопия: осмотр слухового прохода и барабанной перепонки с помощью ушной воронки, отоскопа (специального портативного прибора, позволяющего осмотреть слуховой проход и барабанную перепонку с небольшим увеличением), ЛОР микроскопа.
- Отмечаются покраснение и отек кожи слухового прохода, кожа раздраженная, могут быть заметны участки нарушения ее целостности; в слуховом проходе белое или желтовато-зеленое отделяемое, иногда со специфическим запахом.
- При диффузном наружном отите указанные признаки более выражены, отек кожи иногда настолько выражен, что барабанная перепонка не видна.
- При некротизирующем наружном отите в процесс вовлечены окружающие ткани уха: кожа и хрящ ушной раковины, отмечаются разрастания воспаленной кожи (грануляции).
- Мазок из уха для посева на флору и чувствительность к антибиотикам (для определения возбудителя).
- При повторяющихся или тяжелых наружных отитах обязательно назначают анализ крови на сахар и ВИЧ (инфекцию).
Лечение наружного отита
- Чаще всего при неосложненных наружных отитах ограничиваются местным лечением: в ухо назначают капли или мази, содержащие антибиотики, стероидные гормоны (они снимают отек). Некоторые ушные капли содержат ототоксичные антибиотики (отрицательно влияющие на внутреннее ухо и слуховой рецептор, способные вызвать необратимое снижение слуха), перед их назначением необходимо убедиться в целостности барабанной перепонки (при неповрежденной барабанной перепонке применение их безопасно).
- Важным моментом лечения является регулярный туалет наружного слухового прохода врачом (ухо очищается от отделяемого), таким образом обеспечивается доступ лекарственного средства к коже, что улучшает эффективность лечения и сокращает сроки заболевания.
- В некоторых случаях в ухо осторожно вводят турунду (небольшой продолговатый фрагмент марли), на которую регулярно капают лекарство.
- При выраженной ушной боли в первые дни заболевания назначают обезболивающие препараты в таблетках.
- При тяжелом течении заболевания, выраженности симптомов, ухудшении общего самочувствия, высокой температуре тела назначаются системные антибиотики.
- При некротизирующем наружном отите лечебные мероприятия следующие:
- коррекции иммунодефицита, насколько это возможно;
- ежедневное удаление грануляций (разрастаний воспаленной кожи) в наружном слуховом проходе;
- местное применение антибиотика в сочетании с кортикостероидными гормонами;
- системная антибиотикотерапия — обычно назначают два антибиотика внутривенно;
- сеансы гипербарической оксигенации (метод применения кислорода под высоким давлением в лечебных целях);
- при необходимости — ограниченное хирургическое лечение (иссечение некротизированных (отмерших) тканей).
Осложнения и последствия
- Переход заболевания в хроническую форму с частыми рецидивами (повторными эпизодами).
- Инфекция из наружного слухового прохода в редких случаях может распространяться на рядом расположенные лимфоузлы (лимфаденит), ушную раковину, вовлекать хрящ (хондроперихондрит ушной раковины).
- Некротизирующий наружный отит (тяжелая форма отита, при которой воспаление распространяется не только на кожу, но и на хрящ наружного уха, вплоть до его некроза (необратимой гибели тканей)) может приводить к тяжелым осложнениям, таким как:
- мастоидит (воспаление сосцевидного отростка височной кости);
- остеомиелит (воспаление костного мозга) костей основания черепа или лицевого скелета;
- парез черепно-мозговых нервов (нарушение функции нервов, приводящее к ограничению подвижности различных мышц головы и лица, нарушению чувствительности);
- тромбоз (закупорка тромбом) яремной вены или сигмовидного синуса (крупные сосуды, расположенные в полости черепа);
- менингит (воспаление мозговых оболочек) и абсцесс (полость, заполненная гноем) мозга.
Профилактика наружного отита
- Отказаться от использования для чистки ушей ватных палочек, спичек, свечей. Уши – самоочищающийся орган! Сера (защитная смазка) выводится из уха с помощью естественного механизма очищения в сторону выхода наружного слухового прохода. Туалет уха должен ограничиваться мытьем ушной раковины и начального отдела слухового прохода (насколько в него проходит мизинец). Применение ватных палочек увеличивает риск не только наружного отита, но и серной пробки (чрезмерного скопления серы, закупоривающего слуховой проход).
- Надевать плавательную шапочку при посещении бассейна с хлорированной водой.
- Мыть уши чистой пресной водой после купания в бассейне, море и других водоемах.
- Сушить уши после купания (но не ватными палочками, а полотенцем).
- Защищать уши от попадания в них раздражающих веществ (краски, лака для волос).
- Регулярный контроль сахара в крови.
- Укрепление иммунитета (здоровый образ жизни, отказ от вредных привычек, регулярные прогулки на свежем воздухе, занятия спортом, закаливание, регулярное полноценное питание).
- Обращение к врачу при появлении первых признаков заболевания.
Косяков С. Я. Воспалительные заболевания наружного слухового прохода и методы их лечения. Вестник оториноларингологии. 2011 г.
Оториноларингология. Национальное руководство под ред. В.Т. Пальчуна, 2008 г.
Что делать при наружном отите?
- Выбрать подходящего врача ЛОР (отоларинголог)
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Рожистое воспаление наружного уха
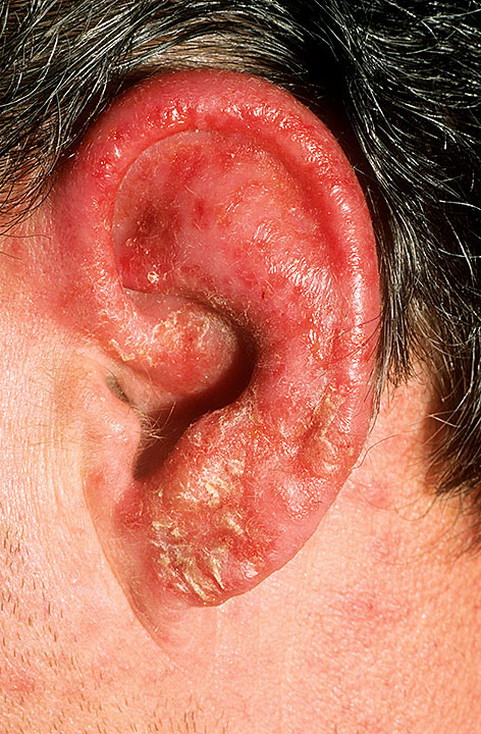
Рожистое воспаление наружного уха возникает при проникновении кокковой флоры в поврежденную кожу ушной раковины и наружного слухового прохода, вследствие чего развивается рожистый воспалительный процесс. Даже небольшие повреждения кожи наружного уха и слухового прохода, такие как ссадины, царапины, расчесы, могут спровоцировать развитие рожистого воспаления наружного уха.
Причины возникновения и течение болезни. Рожистое воспаление наружного уха может быть первичным или вторичным. Нередко оно возникает в случае перехода процесса с кожных покровов лица или головы. Повреждения ушной раковины и слухового прохода, а так же гнойный средний отит становятся причиной инфицирования мягких тканей наружного уха и снижают эффективность иммунной защиты организма. Как следствие развития этих процессов может возникнуть рожа ушной раковины или слухового прохода. Вызывает такое заболевание гемолитический стрептококк. Рожистый средний отит может развиться в том случае, если воспаление из слухового прохода распространится на барабанную перепонку, а впоследствии произойдет её перфорация, т.е. произойдет её разрыв и возникнет отверстие (перфорация).
Клиническая картина. Для данного заболевания характерна четко очерченная гиперемия (покраснение) и припухлость всей ушной раковины, включая и мочку уха. При пальпации наблюдается её болезненность. Если рожистое воспаление имеет буллезную форму, то на кожном покрове ушной раковины появляются пузырьки, которые имеют серозное содержимое. Пораженный участок отграничен от здоровой кожи не только окраской, но и припухшим валиком (деморкационное воспаление). Такие изменения кожи довольно часто распространяются на сосцевидный отросток, что иногда воспринимается как развитие мастоидита (воспаление сосцового отростка). Однако рожистое воспаление сопровождается высокой температурой, ознобом и жжением в области уха. В случае если заболевание протекает в лёгкой форме, то выздоровление наступает как правило через 3-4 дня. В некоторых случаях рожистое воспаление уха может протекать более продолжительное время с периодическими обострениями и затуханиями всех клинических проявлений.
Диагностика. Особых трудностей диагностика этого заболевания не вызывает. Рожистое воспаление наружного уха следует дифференцировать от таких заболевнаий, как хондроперихондрит ушной раковины, при котором мочка не вовлекается в воспалительный процесс. В случае развития мастоидита возникают воспалительные изменения в барабанной перепонке, а при рожистом воспалении они не наблюдаются. На рожистое воспаление указывают такие признаки, как распространение припухлости и красноты за пределы уха и сосцевидного отростка, что не бывает при других заболеваниях уха.
Лечение. Назначаются такие антибактериальные препараты, как этазол, левомицетин, олететрин, эритромицин, пенициллин и некоторые другие антибиотики. Кроме этого, применяется облучение пораженной кожи уха ультрафиолетовыми лучами эритемными дозами, проводятся сеансы лазеротерапии и магнитотерапии. Также используются инфдифирентные или противовоспалительные мази.
Прогноз. В целом прогноз благоприятный.
Боль в области уха
Общие сведения
Орган слуха у человека состоит из наружного, среднего и внутреннего уха. Наружное ухо включает в себя ушную раковину, наружный слуховой проход и барабанную перепонку. Последняя является границей между наружным и средним ухом.
Среднее ухо располагается в височной кости черепа и состоит из барабанной полости, слуховой трубы и сосцевидного отростка.
Внутреннее ухо представляет собой лабиринт и содержит образования, одни из которых (полукружные каналы) отвечают за чувство равновесия, а другие (улитка) – за превращение звукового колебания в импульс, который затем может быть распознан корой больших полушарий головного мозга.

Боль в области уха
Боль в ухе может быть непосредственно связана с воспалительным процессом в области уха либо носить рефлекторный характер при следующих заболеваниях:
воспаление верхнечелюстного сустава.
Боль в области ушей могут вызвать также патологии челюсти, воспаление миндалин, синусит, но чаще всего – боли в шее, позвоночнике, миофасциальные боли, а также невралгии. Только медицинское обследование области ушей, головы и шеи может выявить истинную причину дискомфорта в области ушей.
Воспаления уха
Отит это воспаление уха бывает наружным (ограниченным, разлитым и средним). Ограниченное воспаление наружного уха чаще называют фурункулезом (воспаление мешочков и сальных желез под действием механического фактора, манипуляций в слуховом проходе спичками, шпильками на фоне определенной готовности макроорганизма, сниженный иммунитет при диабете, подагре, гиповитаминозах (А, B, С), в результате активации или присоединения стафилококковой инфекции).
Разлитое воспаление наружного слухового прохода наблюдается преимущественно при хроническом гнойном отите вследствие внедрения в кожу и подкожный слой различных бактерий, а также грибка. Воспалительный процесс нередко распространяется и на барабанную перепонку
Средние отиты бывают:
Степень выраженности воспалительной реакции зависит, главным образом, от вирулентности микроорганизмов и от состояния защитных сил макроорганизма, кроме того, микроорганизмы, активизирующиеся при вирусном или бактериальном воспалении слизистой оболочки носа, способствуют протеканию воспалительной реакции по типу суперинфекции, реинфекции или аутоинфекции.
Механизм проникновения бактериальных возбудителей может быть при:
сморкании (бактерии попадают через слуховую трубу в среднее ухо).
Этот путь, так называемый тубарный путь, является одним из основных. Значительно реже инфекция попадает в среднее ухо гематогенным путем и в исключительных случаях — через поврежденную барабанную перепонку.
Высокая вирулентность микробов, снижение общей реактивности организма, наличие хронического патологического процесса в полости носа и носоглотке способствуют переходу острого гнойного отита в хроническую форму.
Виды боли в области ушей
Вызвать боли в области ушей могут инфекции миндалин, челюстей и носовых пазух.
Виды боли в области ушей в зависимости от участка уха:
Ушная раковина (часть уха, улавливающая звук). Сильный ветер может вызвать болезненный синяк в области уха, который увеличивается и приобретает синий оттенок. Обморожение или ожог ушной раковины может стать причиной боли в области уха или зуда.
Ещё одна болезнь, из-за которой может появиться боль в области ушного хряща – это периохондрит (инфекция кожи, защищающей хрящ).
Инородное тело, попавшее в наружный слуховой канал, – наиболее распространённая причина боли в области ушей у детей.
Острое воспаление наружного уха. Его часто вызывает попадание в ухо загрязнённой (бактериями) воды. Боль сильная и может увеличиться при движении челюстями.
Фурункулёз. Инфекция волосяных фолликулов волос в ушном канале. Боль в области уха обычно очень сильная и может увеличиться при движении челюстями и ушной раковины. Если сжат трагус (хрящевой отросток в передней части наружного уха), возможно чувство слабости.
«Ухо пловца» появляется, когда из-за сырости, тепла и влажности отекает слой кожи в области уха. Частый контакт с водой, например, при плавании, размягчает кожу ушного канала и делает её более восприимчивой к инфекциям, особенно к бактериям. Последняя стадия «уха пловца» – это воспаление среднего уха.
Ушная сера защищает ухо от внешней среды. Тем не менее, образование серы может стать проблемой для многих людей. В таком случае необходимо пользоваться размягчающими серу ушными каплями, а в некоторых случаях обращаться к врачу, чтобы почистить уши, прополоскав их с помощью шприца, и удалить излишки серы. Скопившая сера иногда вызывает боль в области уха или выделения, а также ухудшение слуха.
Зуд в области уха – это достаточно распространённая жалоба. Зуд обусловлен сухостью ушных каналов и нехваткой серы. Часто его вызывает аллергенный грибок. Ушной канал – тёплое, тёмное, влажное место, а это хорошие условия для грибка.
Воспаление среднего уха
Воспаление среднего уха – это бактериальная инфекция в среднем ухе, из-за которой в среднем ухе застаивается жидкость.
Острое воспаление среднего уха – самая распространённая причина посещения врача у детей. У некоторых детей воспаление среднего уха может возникать повторно. Для данного воспаления характерны следующие симптомы:
Боль в области уха;
давление в области ушей;
лёгкая лихорадка и возбуждение.
Секреторное воспаление среднего уха – один из хронических видов воспаления среднего уха. Оно часто встречается у детей и характеризуется как образование густой и липкой жидкости в среднем ухе, которая скапливается за барабанной перепонкой и вызывает кратковременную боль в области уха, чувство, будто заложены уши, и ухудшение слуха.
Давление в области ушей. Оно возникает главным образом из-за блокировки воздушного потока в евстахиевой трубе, которая соединяет среднее ухо с носоглоткой. Давление в области ушей наблюдается также при заболеваниях придаточных пазух носа. У пациентов, страдающих от давления в области ушей, часто бывает аллергический ринит или синусит.
Острый мастоидит – это воспаление мастоидальной полости в височной кости за ушной раковиной. Для него характерны следующие симптомы:
Пульсирующая боль со слабостью и отёчностью в полости мастоидальной кости;
Если у вас наблюдаются вышеуказанные симптомы, немедленно обратитесь к врачу.
Причины болей в области уха без снижения слуха:
Острое и подострое воспаление в наружном слуховом проходе без полной закупорки его просвета.
Артриты и артрозы в области челюстного сустава.
Паротиты и абсцессы околоушной железы.
Воспаление (сопровождающиеся абсцессом) врожденных околоушных кист.
Околоушной лимфаденит – воспаление лимфатического узла.
При некоторых заболеваниях боли могут отдавать в ухо, при этом имитируя болезнь ушей:
Боль при заболеваниях зубов.
Язвенные или абсцедирующие процессы в области угла нижней челюсти, небных миндалин, глотки, грушевидных синусов, гортани, а также входа в пищевод.
Невриты и невралгии некоторых черепно-мозговых нервов (языкоглоточного, блуждающего и промежуточного нервов, ушно-височной ветви тройничного).
Болезненность ушной раковины и козелка может встречаться при воспалении кожи в области уха, при дерматитах. Его вызывает и острый наружный отит, в том числе фурункул слухового прохода. Перихондрит и хондроперихондрит – это воспаление хряща ушной раковины. При острых болях рекомендуем сразу же обратиться к оториноларингологу. Специалист сможет провести профессиональную диагностику; назначит оптимальное лечение.
