Белый псориаз
Все о псориазе

Псориаз (или чешуйчатый лишай) — это хроническое заболевание кожи. Симптомами являются сильно шелушащиеся красные или белые высыпания. На данный момент псориаз считают аутоиммунным заболеванием. Он поражает не только кожу, иммунная и нервная система, суставы и даже позвоночный столб могут пострадать при отсутствии своевременного лечения.

Псориаз — заболевание, природа которого до сих пор остается выясненной не до конца, поэтому и вылечить его…
Считается, что псориаз полностью излечить нельзя, поскольку причины его развития остаются неясными —…

Псориаз — это хроническое заболевание (дерматоз), поражающий кожу и ее придатки (волосы и ногти). Характерными признаками…

Санаторно-курортное лечение — один из способов профилактики и терапии множества заболеваний, основанный на укреплении и стимулировании иммунной…
Наша команда

- дерматолог, венеролог
- врач высшей категории
- 16 лет опыта

- дерматолог, венеролог, гирудотерапевт
- врач первой категории
- 18 лет опыта

- дерматолог
- врач второй категории
- 7 лет опыта

Если вы хотите узнать что-нибудь у наших специалистов, задайте вопрос на сайте.
Уважаемые посетители и гости нашего сайта.
Создавая свой ресурс, мы преследовали одну цель – помочь всем, кто болеет или ищет информацию о такой патологии, как псориаз. Часто даже люди, которые им болеют, имеют весьма смутное представление о причинах и стадиях развития заболевания, методах терапии, возможных осложнениях, мнении других пациентов и врачей о различных способах лечения. Чтобы восполнить такие пробелы и, возможно, помочь кому-то найти свою «чудо-таблетку», и был создан наш сайт.
Мы постарались сделать ваше пребывание на ресурсе PSORDOC максимально комфортным: здесь представлена информация по разделам, предлагаются калькулятор PASI (для определения количественных поражений) и онлайн-тест. Есть специальная страничка, где вы можете узнать мнение дипломированных специалистов и даже задать им вопрос – в целях ознакомления с информацией. Окошко «поиск» может сократить время нахождения нужной странички. Вы можете получить полезные знания на нашем ресурсе по большинству вопросов, связанных с псориазом. И после консультации с лечащим врачом применить их на практике.
День профилактики псориаза
День профилактики псориаза
Псориаз. Виды, причины, симптомы и признаки, диагностика и лечение заболевания.
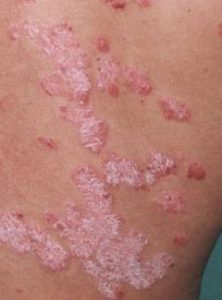 Псориаз или чешуйчатый лишай – это хроническое заболевание, поражающее кожу и ее придатки: ногти и волосы. Характеризуется периодами ухудшения состояния (рецидивами) и временного благополучия, когда проявления болезни становятся меньше. Эта болезнь не является инфекционной и больной не опасен для окружающих. Потому что появление псориаза не связано с микроорганизмами.
Псориаз или чешуйчатый лишай – это хроническое заболевание, поражающее кожу и ее придатки: ногти и волосы. Характеризуется периодами ухудшения состояния (рецидивами) и временного благополучия, когда проявления болезни становятся меньше. Эта болезнь не является инфекционной и больной не опасен для окружающих. Потому что появление псориаза не связано с микроорганизмами.
Псориаз чаще возникает в возрасте 15-45 лет. Ему больше подвержены люди со светлой кожей. В развитых странах количество больных псориазом достигает 2-4% от численности населения. От него страдает каждый 25-й житель земли на всех континентах.
Этой проблемой занимается огромное количество медицинских заведений. Поэтому псориаз был признан самой изучаемой болезнью. Но все равно это заболевание не до конца изучено. Официально оно считается неизлечимым и вызывает множество вопросов.
Псориаз вызывается собственными иммунными клетками организма. Они поднимаются из нижних слоев кожи в верхние, вызывая воспаление, разрастание клеток эпидермиса и образование мелких капилляров.
Проявления псориаза на коже довольно разнообразны. Чаще всего болезнь вызывает появление красных пятен – псориатических бляшек. Они сухие на ощупь, возвышаются над поверхностью кожи и покрыты белым налетом.
Виды псориаза
Заболевание делится на две большие группы: пустулезный и непустулезный псориаз.
Дополнительно выделяют такие типы псориаза
- себорейноподобный псориаз
- псориаз сгибательных поверхностей и кожных складок
- псориаз Напкина
- псориаз, вызванный лекарствами
По степени тяжести выделяют такие формы псориаза
- Легкий – поражено меньше 3 % кожи.
- Средней тяжести – 3-10% кожных покровов покрыто псориатическими бляшками.
- Тяжелый – есть поражения суставов или вовлечено больше 10% кожи.
Причины псориаза
На сегодняшний день нет однозначного ответа на вопрос: «почему появляется псориаз?». Ученые выдвигают несколько теорий.
- Псориаз – аутоиммунное заболевание. В его основе сбой в работе иммунитета. Иммунные клетки Т-киллеры и Т-хелперы, функция которых защищать организм от вирусов, бактерий и опухолевых клеток, по какой-то причине проникают в верхние слои кожи. Тут они вырабатывают медиаторы воспаления – вещества, которые «запускают» воспалительную реакцию. Ее результатом становится усиленное деление клеток кожи и их размножение (пролиферация).
- Псориаз – это заболевание, которое вызвано нарушением роста, деления и созревания клеток эпителия — кератиноцитов. Результатом таких изменений в коже становится нападение иммунных клеток Т-лимфоцитов и макрофагов на больные клетки кожи
Факторы, которые способствуют развитию псориаза
Медики отметили ряд факторов, которые могут вызвать появление болезни. Конечно, чаще всего псориаз возникает, если на организм действует сразу несколько таких условий.
- Наследственная предрасположенность.Есть версия, что гены, которые отвечают за работу иммунной системы и за функции Т-лимфоцитов, являются носителями болезни. Поэтому у родителей, которые страдают от проявлений псориаза, велика вероятность родить детей, у которых разовьются такие же симптомы.
- Тонкая сухая кожа. Было отмечено, что люди с такими особенностями кожных покровов болеют чаще, чем те, у кого кожа жирная и хорошо увлажненная. Вероятно, это связано с защитными функциями кожного сала и особенностями строения кожных покровов.
- Внешние раздражающие факторы. Высокий процент больных среди тех людей, кто постоянно контактирует со спиртовыми растворами, растворителями, бытовой химией, косметикой (лосьоны, крема для рук).
- Излишняя гигиена– чрезмерная любовь к чистоте тоже подрывает защитные свойства кожи. Мыло, гели для душа и мочалки смывают естественный защитный барьер и оставляют после себя микроскопические травмы.
- Вредные привычки– пристрастие к алкоголю, курению и наркотикам плохо сказывается на состоянии кожи. Ухудшается ее питание и кровоснабжение.
- ВИЧ– больные СПИДом больше подвержены возникновению псориаза. Ученые не могут объяснить этот феномен. Дело в том, что псориаз вызывается повышенной активностью лимфоцитов, а при СПИДе их число снижается.
- Лекарства– прием некоторых препаратов может спровоцировать болезнь. Среди них: бета-блокаторы, антидепрессанты, противосудорожные и антималярийные препараты, лития карбонат.
- Инфекции (грибки и стафилококк). Довольно часто наблюдались случаи, когда псориаз появлялся сразу после грибковых поражений или болезней вызванных стрептококком.
- Переезды– смена климата или даже времени года, ухудшение состояния окружающей среды могут стать пусковым механизмом для этой болезни.
- Стрессы– сильные эмоциональные потрясения или физические стрессы (длительные периоды переохлаждения, перегревания, аварии) предшествуют появлению первых симптомов псориаза.
- Травмы– постоянное воздействие на кожу: давление, трение, расчесывание. Такое регулярное травмирование может стать причиной появления на этом месте первых псориатических бляшек.
- Аллергические состояния– аллергические высыпания на коже и процессы, которые возникают при этом, во всех слоях кожи, также повышают риск возникновения болезни.
Каковы симптомы и признаки псориаза?
Псориаз – это системное заболевание, которое поражает не только кожу и ногти. От него страдают суставы, сухожилья и позвоночник, иммунная, нервная и эндокринная системы. Часто поражаются почки, печень, щитовидная железа. Больной ощущает сильную слабость, страдает от хронической усталости и депрессии. В связи с таким комплексным действием на организм, заболевание в последние годы принято называть псориатической болезнью.
Но все же основные проявления болезни возникают на кожных покровах. Название «чешуйчатый лишай» довольно точно передает симптомы псориаза. Первыми проявлениями часто становятся папулы розового или ярко красного цвета правильной округлой формы, покрытые чешуйками – псориатические бляшки. Они располагаются симметрично, в основном на разгибательных поверхностях, пояснице и волосистой части головы. Но могут поражать любые участки кожи и слизистую половых органов. Их размер от нескольких миллиметров, на начальных этапах, до десяти сантиметров и более.
В зависимости от особенностей сыпи, разделяют такие формы псориаза:
- Точечный псориаз – размер элементов меньше булавочной головки.
- Каплевидный псориаз – папулы имеют форму слезы и достигают размеров чечевичного зерна.
- Монетовидный псориаз – бляшки разрастаются до 3-5 мм и имеют округлые края.
Также различают формы сыпи, когда ее элементы имеют вид колец, дуг и гирлянд, географических карт с неровными краями.
Папулы покрыты чешуйчатым налетом, который легко снимается. Он состоит из ороговевших клеток эпидермиса. Псориатические бляшки начинают покрываться чешуйками с центра, потом налет распространяется к краям. Его рыхлый и светлый вид объясняется тем, что ороговевшие клетки пронизаны промежутками наполненными воздухом. Вокруг элементов может образовываться розовое кольцо – это участок воспаления, зона роста бляшки. Кожа вокруг элементов сыпи не изменена.
Под налетом обнаруживается гладкая блестящая ярко-красная поверхность. Это извивистые кровеносные капилляры с истонченными стенками, покрытые тончайшей пленкой. Они становятся хорошо видны из-за истончения верхних слоев кожи. Нормальное строение кожных покровов нарушается из-за того, что клетки кератиноциты не созревают и не успевают нормально дифференцироваться.
Псори аз волосистой части головы представляет собой псориатические бляшки, которые значительно возвышаются над окружающей кожей. Они густо покрыты чешуйками, напоминающими перхоть. При этом волосы остаются не пораженными. Высыпания могут быть не только под волосами, но и на гладкой коже, на шее и за ушами. Такие изменения объясняются активным делением кератиноцитов на пораженных участках
аз волосистой части головы представляет собой псориатические бляшки, которые значительно возвышаются над окружающей кожей. Они густо покрыты чешуйками, напоминающими перхоть. При этом волосы остаются не пораженными. Высыпания могут быть не только под волосами, но и на гладкой коже, на шее и за ушами. Такие изменения объясняются активным делением кератиноцитов на пораженных участках
Псориаз стоп и ладоней вызывает сильное утолщение рогового слоя кожи на этих участках тела. Кожа становится толстой, грубой. Часто ее пронизывают трещины. Это вызвано интенсивным делением клеток, которые размножаются в 8 раз быстрее обычного, но не удаляются вовремя с поверхности кожи.
Псориаз ногтей отличается разнообразием симптомов. Но наибольшее значение имеют два основных типа поражения ногтевых пластинок:
- По типу «наперстка». На ногтевой пластине образуются маленькие ямки, похожие на следы уколов иглой.
- По типу онихомикоза. Поражения напоминают грибок на ногтях. Ногти утолщаются, меняют цвет, отслаиваются. Сквозь ногтевую пластинку видна псориатическая папула, окруженная красным ободком. Она имеет вид масляного пятна, просвечивающего сквозь ноготь.
Симптомы и признаки псориаза зависят от стадии болезни, которые сменяют друг друга циклически на протяжении года. Так у большинства больных отмечается «зимний» тип заболевания, когда обострение приходится на осенне-зимний период. Улучшение состояния летом связано с тем, что ультрафиолет в солнечных лучах оказывает лечебное действие. Но некоторые больные страдают «летним» типом.
Выделяют такие стадии течения псориаза:
- прогрессирующая – появление новых элементов, активный рост существующих бляшек, неявность розовой зоны роста вокруг них, интенсивное шелушение и зуд.
- стационарная – остановка роста папул, отсутствие новых высыпаний, мелкая складчатость верхнего слоя кожи вокруг псориатических бляшек.
- регрессирующая – отсутствие шелушения, исчезновение бляшек и появление на их месте участков пигментации, свидетельствуют о затухании процесса.
Как выглядят кожные высыпания при псориазе?
Каждый организм индивидуален и по-разному реагирует на болезнь. Поэтому характер высыпаний может быть очень разнообразным. Этим и объясняется многообразие форм и видов псориаза.
Однако у большинства людей симптомы псориаза схожи. Эт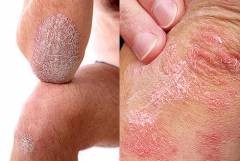 о пятна красного цвета – псориатические бляшки, поднимающиеся на 1-3 мм над уровнем здоровой кожи. Их появление вызвано тем, что клетки поверхностного слоя кожи – кератиноциты, делятся очень активно, не успевая созреть и превратиться в полноценные клетки эпителия. В результате такого усиленного патологического роста отдельные участки кожи утолщаются. Это происходит под действием того, что иммунные клетки выделяют химические вещества, которые вызывают воспаление в кожных покровах.
о пятна красного цвета – псориатические бляшки, поднимающиеся на 1-3 мм над уровнем здоровой кожи. Их появление вызвано тем, что клетки поверхностного слоя кожи – кератиноциты, делятся очень активно, не успевая созреть и превратиться в полноценные клетки эпителия. В результате такого усиленного патологического роста отдельные участки кожи утолщаются. Это происходит под действием того, что иммунные клетки выделяют химические вещества, которые вызывают воспаление в кожных покровах.
Пятна имеют красный цвет. И если снять верхние чешуйки псориатической бляшки, то ее поверхность начинает покрываться кровяной росой. Это связано тем, что под воздействием Т-лимфоцитов и иммунных дендритных клеток происходит усиленное образование новых кровеносных сосудов под бляшкой. Они имеют достаточно тонкие стенки. Это и вызывает кровотечения псориатической бляшки при малейшем повреждении.
Иногда сквозь стенки этих сосудов просачивается лимфа и воспалительный экссудат. При этом корка на бляшке становится толстая, желтоватая. Ее поверхность на ощупь влажная.
Сверху бляшки могут быть покрыты серым, серебристым или желтоватым налетом, который имеет вид парафина. Поэтому они получили название – «парафиновые озера». Это ороговевшие клетки эпителия, отторжение которых нарушено и они скапливаются на поверхности пораженного участка кожи.
Пятна шелушатся, более горячие на ощупь, чем остальная кожа, могут достигать больших размеров. Часто больной ощущает сильный зуд в этом месте. Это связано с тем, что на фоне воспалительного процесса возникает каскад нервно-рефлекторных реакций и аллергическая реакция.
Еще один вид элементов – папулы. Это мелкие элементы сыпи, напоминающие бугорок. Размер около 1 мм. В середине нет полости, наполненной содержимым. Часто они располагаются на коленных и локтевых суставах. Они остаются даже в периоды, когда болезнь отступает.
Первые бляшки возникают в тех местах, где кожа более сухая и контактирует с бытовой химией и моющими средствами – на открытых участках рук, шеи. Они могут находиться на любых участках тела: на волосистой части головы, лице, туловище, половых органах, ягодицах, конечностях. В отличие от грибковых заболеваний, псориатические высыпания не возникают в подмышечных впадинах и естественных складках, где кожа более влажная и жирная. При некоторых формах болезни появляется только несколько бляшек, которые не увеличиваются в размерах. При ладонно-подошвенной форме поражения находятся только на этих участках.
Во время обострений элементы сыпи постепенно разрастаются в ширину и сливаются с соседними бляшками. В периоды улучшения состояния (ремиссии) пятна начинают светлеть с середины. Они постепенно приобретают вид кольца и могут совсем рассосаться. После бляшек на теле остается след – пигментация. Она может быть значительно светлее или темнее окружающих участков кожи. После того, как человек загорит, цвет кожи обычно выравнивается.
Как выглядят поражения ногтей при псориазе?
Псориаз ногтей похож на грибковое поражение ногтевой пластины. Для правильного диагноза необходимо провести лабораторный анализ. Изменения м огут коснуться только одного ногтя или всех сразу и бывают очень разнообразны. Они возникают у 10-15% больных. Поражение ногтей часто сопровождается и болями в суставах, вызванными псориазом. При этом высыпаний на коже может не быть.
огут коснуться только одного ногтя или всех сразу и бывают очень разнообразны. Они возникают у 10-15% больных. Поражение ногтей часто сопровождается и болями в суставах, вызванными псориазом. При этом высыпаний на коже может не быть.
Псориаз ногтя имеет несколько этапов:
- вдавленные точки – наперсточный ноготь
- продольные вдавленные бороздки
- поперечная сдавленность в центре ногтя, эти первые признаки связаны с поражением корня ногтя – ногтевого матрикса
- «масляные пятна» розовые пятна неправильной формы, которые просвечиваются через ноготь – это скопление серозной жидкости под ногтем
- ноготь становится тусклым, мутнеет, желтеет и утолщается из-за нарушения кровообращения
- ногтевая пластинка приобретает вид птичьего когтя, что сопровождается болевыми ощущениями. Это связано с тем, что процесс захватывает нервные окончания.
Поражения ногтя начинаются от края и постепенно продвигаются к корню, охватывая всю поверхность. Нарушение микроциркуляции вызывают помутнение ногтя и смену его цвета от желтого до синеватого.
Изменения ногтя при псориазе имеют название «онихолизис». Это нарушение целостности ногтя и его отслоение от ногтевого ложа. Это явление вызвано чрезмерным ороговением эпителия под ногтем. При этом клетки кожи не удаляются, а накапливаются и утолщаются, выталкивая ноготь из локтевого ложа и вызывая его выпадение. Часто вокруг края ногтевой пластинки образовывается воспаленная красная кайма.
Псориатические поражения делают ноготь восприимчивым к грибковым инфекциям и воспалениям.
Если вы обнаружили у себя похожие симптомы, не стоит самостоятельно ставить диагноз. Подобные изменения могут быть вызваны и другими причинами: грибками, травмами, нарушением кровоснабжения.
Заразен ли псориаз?
Этот вопрос часто задают себе те, у кого только что выявили заболевание и знакомые больного. Ученые дают на него однозначный ответ. Псориаз не заразен, а больной человек абсолютно безопасен для окружающих. Это связано с тем, что псориаз вызывается не вирусом или бактерией, а агрессивными лейкоцитами. Эти собственные иммунные клетки по невыясненным причинам нападают на клетки кожи, вызывая ее воспаление. Результатом такого процесса становятся высыпания и утолщение кожи в некоторых местах (псориатические бляшки).
Эта болезнь не передается окружающим. Нахождение в одной комнате с больным, физический контакт, общее использование посуды и предметов гигиены (расчесок, полотенец) полностью безопасно. Знакомые, люди, ухаживающие за больным, и супруги не подвергаются риску заболеть. Чего нельзя сказать о детях, чьи родители страдают от псориаза. Это связано с тем, что существует наследственная предрасположенность появления болезни. Поэтому у детей повышен риск возникновения псориатических папул.
Как лечить псориаз?
Лечение псориаза зависит от формы и стадии протекания болезни и от чувствительности к препаратам. Традиционная медицина делает упор на применение лекарственных средств. Начинают лечение с местных препаратов, которые воздействуют на пораженные участки кожи. Таким образом стараются избежать побочных эффектов, которые возникают при приеме лекарств внутрь. Более подробно про применение местных средств будет рассказ ано далее. А сейчас остановимся на таблетках и капсулах.
ано далее. А сейчас остановимся на таблетках и капсулах.
Существует методика, когда сначала пациенту предлагают более щадящие препараты с наименьшим числом побочных эффектов. Если они окажутся не эффективны, их заменяют на более сильнодействующие, и так далее. Даже в том случае, когда лечение подошло пациенту, через некоторое время его меняют. Дело в том, что постепенно организм привыкает к лекарственному средству и его эффект снижается.
Системные препараты, применяемые внутрь, очень эффективны. Их назначают при средней и тяжелой стадиях болезни. Они помогают даже тем пациентам, у которых лечение другими средствами не дало положительного результата. Однако они имеют существенные недостатки: могут вызвать серьезные побочные эффекты и после отмены этих средств вновь наступает ухудшение состояния.
Физиотерапевтические процедуры при псориазе очень эффективны. Они приносят больным значительное облегчение, позволяют остановить развитие болезни и, в некоторых случаях, служат безопасной заменой лекарственных препаратов.
Для больных чешуйчатым лишаем очень важно соблюдать диету. Нарушения в питании могут вызвать обострение болезни. Меню должно быть богатым витаминами и одновременно простым. Оно должно дать отдых кишечнику и печени, а также не аллергизировать организм.
Существует несколько методик разработанных разными авторами, но все они сходятся в одном – существуют продукты полезные для больных псориазом, и те, употреблять которые запрещено.
Нервные потрясения вызывают псориаз
Псориаз еще называют чешуйчатым лишаем. Омертвевший слой эпителия здоровой кожи отшелушивается незаметно для глаза. При псориазе клетки начинают размножаться почти в десять раз быстрее нормы. Такая стремительность приводит к тому, что старый слой не успевает отвалиться и накапливается, превращаясь в бляшки серебристо-белого цвета.
Пытаясь освободиться от бляшек, организм включает защитные механизмы: поврежденные участки кожи начинают активно шелушиться, иногда вызывая зуд. Излюбленные места бляшек — локти и колени. Довольно часто псориаз выбирает места кожных складок, прячется на голове под волосами, появляется на лице.
Самые активные проявления болезни приходятся на кожу. В более тяжелых случаях вовлекаются ногти — появляются продольные или поперечные иссеченности, наперсткообразная истыканность, на ногтевом ложе проступают желтовато-бурые пятна. В 5-8% случаев повреждаются суставы.
Если задеваются коленные суставы или мелкие суставы стоп, становится больно ходить. При поражении локтевых суставов и фаланг пальцев движения также затрудняются. Псориатический артрит, внешне напоминающий артрит ревматоидный — это тяжелая форма заболевания, которая не всегда сопровождается кожными высыпаниями.
К тяжелым формам относятся и ладонно-подошвенные высыпания. Из-за того, что эти поверхности постоянно соприкасаются с обувью, предметами, водой, их лечение растягивается надолго.
По активности различают три стадии псориаза — прогрессирующую, стационарную и регрессирующую.
При прогрессирующей стадии появляются свежие элементы, причем спровоцировать обострение может любая мелочь. Бляшки появляются на местах давления и трения на голове — от фуражки, шляпы; на теле — от ремешка часов, от одежды. Доходит до того, что элементы возникают на месте инъекций, где игла проткнула кожу.
Бляшки на локтях могут появиться у врачей, учителей, журналистов — у тех, кому приходится особенно часто «протирать локти», то есть писать. Разумеется, заболевание возникает не у каждого пишущего, а только у того, кто к нему расположен.
Учеными разных стран проведено большое количество исследований, но ни одна гипотеза не стала универсальным объяснением возникновения чешуйчатого лишая. На сегодня известно, что в значительной степени здесь участвует наследственный фактор. Если псориазом страдает один родитель, риск появления болезни у ребенка составляет 4%, если оба родителя — 41%.
Разумеется, предрасположенность к псориазу не в каждом случае переходит в болезнь. Пусковым механизмом являются стрептококковые инфекции (ангины), стрессы и другие факторы. Но именно нервные потрясения повинны в том, что в последнее время количество заболевших псориазом медленно, но верно растет. Провоцирующим моментом может быть диабет, ожирение, снижение иммунитета и нарушение работы печени.
Есть два возрастных пика, на которые приходится активизация псориаза, — 13-25 и 50-60 лет. Мужчины болеют чаще. Несмотря на то что псориаз называют лишаем, он совершенно не опасен для окружающих. Им невозможно заразиться ни воздушно-капельным, ни половым путем, ни через стаканы или рукопожатие.
В острых случаях лечение лучше всего проводить в стационаре. Это довольно длительный (от полутора до двух месяцев) процесс, который включает целый комплекс мероприятий — внутренние и наружные лекарства, физиотерапевтические методы. К сожалению, не во всех случаях удается добиться желаемых результатов.
На сегодняшний день наиболее эффективным способом лечения является ПУВА-терапия — облучение длинноволновыми лучами. Изобретенная в середине семидесятых, она и по сей день остается ведущим методом, который дает очень большой процент выздоровления — до 90%. Этот метод хотя и называется фотохимиотерапией, но не имеет ничего общего с химиотерапией, назначаемой онкологическим больным.
Особенно показан этот метод при распространенных выражениях болезни, а также в тех случаях, когда поражены ладони и подошвы. Его плюс в том, что организм к нему не привыкает — даже после 20-30 необходимых процедур. А, кроме того, он позволяет удлинять время ремиссий и может применяться повторно. Подходит ПУВА-терапия не всем. Она не рекомендуется при сахарном диабете, при злокачественных и доброкачественных опухолях. Не годится при язве желудка и больной печени.
В лечебных центрах применяется и другой способ — селективная фототерапия (СФТ) — ультрафиолетовые лучи средней длины. Ее лечебные свойства несколько ниже, зато более широк спектр применения — у детей, при прогрессирующем псориазе, при локальном псориазе. Выпускаются также СФТ-препараты для домашнего пользования.
Медикаментозное лечение самое разнообразное, но им самостоятельно заниматься не стоит — как нет общего правила для ПУВА-терапии, так и пациент не может сам разобраться в том, какое лекарство ему более полезно. Здесь обязательно нужна консультация врача, который помимо противопоказаний знает, что не во всех случаях требуется немедленное лечение.
Это относится к так называемым «дежурным бляшкам» на локтях и коленях. Нельзя лечиться по совету друзей и знакомых: то, что полезно одному, у другого может вызвать обратный эффект. Дерматологи не запрещают пациентам пользоваться народными рецептами — мазями из дегтя, солидола, цветочного меда, тем более что известны случаи, когда эти методы оказывались полезными.
К сожалению, через некоторое время вне зависимости от способа лечения, псориаз возвращается. Причем когда это произойдет, не скажет вам никто. Замечено, что ряд условий позволяет максимально удлинить межрецидивный период.
Во-первых, очень большую роль играет нервно-психическое состояние. В 40% случаев псориаз возвращается после эмоциональных перегрузок. Нередко при нервном состоянии в мозгу формируется очаг возбуждения, работающий на псориаз, и в силу того, что пациент постоянно «зациклен» на своей болезни, организм никак не может ее отпустить.
Во-вторых, необходимо полностью отказаться от алкоголя. Он не только провоцирует рецидив и обостряет течение болезни, но и мешает ее лечить. Если же говорить о диете в целом, то кроме спиртного следует исключить продукты, содержащие животные жиры.
В-третьих, псориазом чаще всего болеют жители нежарких стран, так что, если есть возможность, больным хотя бы раз в году будет очень полезно погреться на южном солнце, хотя, конечно, не часами.
Встройте «Правду.Ру» в свой информационный поток, если хотите получать оперативные комментарии и новости:
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках, Google+.
В Санкт-Петербурге нашли способ избавиться от псориаза кислотой
Исследователи из Университета ИТМО (Санкт-Петербург, Россия) совместно с зарубежными коллегами описали молекулярные механизмы, по которым итаконовая кислота (итаконат) регулирует активность макрофагов, обеспечивающих воспалительный ответ организма на вторжение чужеродных объектов. Выяснилось, что ряд цепей биохимических реакций, запускаемых итаконатом и его производными, играет роль в проявлениях аутоиммунных заболеваний. Регулируя ход этих реакций, можно, к примеру, существенно облегчить симптомы псориаза. Научная статья с результатами исследования опубликована в журнале Nature.
В 2016 году те же авторы показали, что клетки иммунной системы — макрофаги — при переходе в активированное состояние, способное поддерживать реакции воспаления, выделяют итаконат. Он подавляет активацию макрофагов и таким образом ограничивает количество клеток, приводящих к воспалению. Эта отрицательная обратная связь позволяет ограничивать их численность и не давать макрофагам атаковать собственные ткани организма. Однако детали механизма такого воздействия итаконата на тот момент ясны не были.
В рамках новой работы ученые установили, как именно итаконат сдерживает активацию макрофагов. Для этого они провели две серии экспериментов — сначала на мышах с аналогом человеческого псориаза, затем на культурах клеток кожи, полученных от людей с этим аутоиммунным заболеванием. Выяснилось, что молекулы итаконовой кислоты и ее производного (диметил-итаконата) способны связываться с участками молекул белков, несущими атомы серы и водорода в составе тиоловых групп -SH.
В число белков, на которые воздействуют итаконат и диметил-итаконат, входят регуляторы активности генов интерлейкинов IL-6 и IL-12. Они кодируют соответствующие белки, поддерживающие воспалительные реакции. Итаконат, связываясь с указанными регуляторами, подавляет образование интерлейкинов 6 и 12, а следовательно, и воспалительные процессы. При действии итаконата и диметил-итаконата на экспериментальных животных симптомы псориаза, в том числе воспаление, ослабевали. То же происходило и в культурах клеток кожи пациентов с этим заболеванием.
Кроме того, выяснилось, что итаконовая кислота и ее производные способны подавлять реакции воспаления, воздействуя на несколько различных биохимических путей. Соответственно, на основе итаконата, диметил-итаконата и сходных соединений можно создать лекарства, позволяющие облегчить симптомы аутоиммунных заболеваний, возникающих из-за избыточной активности воспалительных процессов. Одно из таких заболеваний — тот же псориаз.
Реклама не является одобренной Минобрнауки России
Заразивший детей в Элисте подтип ВИЧ завезли из Конго и Западной Европы
Сотрудники Сколковского института науки и технологий, Центрального НИИ эпидемиологии, НИИ вакцин и сывороток им. И.И. Мечникова и Центра по профилактике и борьбе со СПИДом и инфекционными заболеваниями (Ростовская область) сравнили последовательности генов вируса иммунодефицита типа G и обнаружили, что у него не один предок, а несколько. Ранее считалось, что все случаи заражения таким вирусом в России произошли из-за печально известной вспышки ВИЧ-инфекции в Элисте в 1988 году. Работа была представлена на 22-м Международном симпозиуме биоинформатиков по вопросам эволюции вирусов и молекулярной эпидемиологии в Лиссабоне в конце августа 2017 года. Ее описание опубликовано в журнале Virus Evolution.
Первая и до сих пор самая массовая вспышка заражения ВИЧ произошла в 1988 году в больницах Элисты (столица Калмыкии). Большинство инфицированных составили дети. Они заразились при переливании крови через нестерильные катетеры и шприцы. Матери инфицированных грудничков получили ВИЧ в результате вскармливания собственных детей (через ранки в молочных железах). Некоторые из зараженных детей приехали в Элисту на лечение, а после разъехались по родным городам Волгоградской и Ростовской областей, а также Ставропольского края. Там от них инфекция распространилась дальше, и тоже из-за нестерильных медицинских инструментов (на тот момент никто не знал, что дети больны). К началу 1990 года число инфицированных из-за инцидента в Калмыкии составило около 270 человек. На данный момент большая часть зараженных уже мертва, однако виновные так и не наказаны.
Молекулярно-биологические исследования, проведенные несколько лет назад, показали, что источником ВИЧ-инфекции в 1988 году в Элисте стал муж одной из женщин, посещавших больницу. Он передал ей вирус половым путем, а уже от переливания ее крови заразились остальные. Так как в столице Калмыкии до этого не было случаев ВИЧ-инфекции, вероятнее всего, мужчина подхватил вирус во время длительной поездки в Демократическую Республику Конго. Все, кто заразился в больницах Элисты во время той вспышки, несли в себе вирус иммунодефицита подтипа G. Он довольно распространен в России, поэтому авторы исследования, о котором идет речь, решили узнать, все ли инфицированные ВИЧ подтипа G связаны с жертвами трагедии в Элисте.
Для этого нужно было провести анализ состава нуклеиновых кислот ВИЧ подтипа G, полученных от нескольких групп ВИЧ-инфицированных россиян, и сравнить их с иностранными образцами вируса того же подтипа. Авторы работы взяли вирусы иммунодефицита G у трех живых инфицированных в 1988-м в Элисте и 12 человек, источник заражения которых неизвестен. У них «прочли» последовательности генов двух ферментов. Их сопоставили со 122 последовательностями генов ВИЧ иммигрантов из России, хранящихся в Лос-Аламосской национальной лаборатории (Лос-Аламос, США). [ . ]
Реклама не является одобренной Минобрнауки России
Читайте также
Подмосковные биологи сделали из клеток крови кометы
Исследователи из Института теоретической и экспериментальной биофизики (г. Пущино, Московская область) изучили устойчивость к радиации белых кровяных телец (лейкоцитов) и кроветворных клеток селезенки и красного костного мозга. Ученые пришли к выводу, что реакция различных типов клеток организма на радиацию мало зависит от общей его устойчивости к ионизирующему излучению. Научная статья опубликована в журнале Radiation and Environmental Biophysics.
В работе использовали клетки от трех видов живых существ — человека, травяной лягушки (Rana temporaria) и лабораторной мыши (она же домовая, Mus musculus). Среди них были белые кровяные тельца (лейкоциты) и их предшественники, содержащиеся в красном костном мозге и селезенке. Все изученные в рамках этой работы типы клеток имеют одно ядро. Ионизирующее излучение, то есть радиация, в первую очередь действует на находящуюся в ядрах ДНК. Высокие дозы радиации вызывают повреждения ДНК. Часть этих повреждений удается исправить за счет работы систем репарации, однако в ряде случаев их активности не хватает, чтобы «отремонтировать» крупные «поломки» ДНК. Чем сильнее ионизирующее излучение повреждает ДНК клетки, тем она менее устойчива (резистентна) к радиации. Задачей исследователей было проверить, как разные типы клеток у трех названных видов отличаются по уровню радиорезистентности.
Активные формы кислорода (АФК), образующиеся в результате распада различных пероксидов, также вызывают масштабные перестройки в ДНК. Более того, образование АФК в клетках усиливается после их облучения. Поэтому, действуя на клетки пероксидом водорода, можно имитировать влияние на них радиации. По этой причине авторы работы воздействовали на лейкоциты и кроветворные клетки лягушки, человека и мыши двумя путями. Либо их облучали дозами рентгеновского излучения до 8 грей, либо добавляли в питательную среду растворы пероксида водорода с концентрацией до 300 микромолей на литр.
Степень повреждения ДНК после таких воздействий оценивали с помощью метода ДНК-комет. Он назван так потому, что разорванные цепи этих молекул при электрофорезе вытягиваются в одну сторону и при определенных условиях светятся — флуоресцируют. Таким образом, неповрежденная часть ДНК выглядит как голова этой кометы, за которой тянется хвост из разорванной ДНК. Изначально клетки, у которых нужно оценить степень повреждения ДНК, находятся на пластинке. До появления «головы» и «хвоста» кометы их оболочки разрушают действием специального раствора. Затем раствор удаляют, и вместе с ним c поверхности, на которой были зафиксированы целые клетки, смываются остатки их оболочек вместе с белками. При этом на пластинке остаются молекулы ДНК. Версия метода ДНК-комет, использованная в описываемой работе, довольно чувствительная и позволяет выявить не только грубые нарушения структуры ДНК, такие как двунитевые разрывы, но и однонитевые разрывы, и даже отдельные поврежденные строительные блоки этой молекулы — нуклеотиды. [ . ]
Реклама не является одобренной Минобрнауки России
Задать вопрос
Уважаемые посетители сайта!
Перед тем, как задать вопрос, рекомендуем Вам ознакомиться с «облаком вопросов», ведь велика вероятность того, что Ваш вопрос уже был задан.
Обратите внимание на то, что ответы базируются на данных, предоставленных Вами, носят рекомендательный характер и ни в коей мере не заменяют собой визита к специалисту.
Чтобы получить корректный ответ на вопрос — обязательно указывайте возраст и диагноз без сокращений и аббревиатур. Обязательно оставляйте контактный адрес электронной почты (один — для коректной работы почтового сервера) и, по желанию, контактный телефон для обратной связи.
Администрация сайта оставляет за собой право не публиковать ответы на анонимные вопросы. В соответствии со ст. 12 Федерального закона Российской Федерации от 02.05.2006 г. №59-ФЗ «О порядке рассмотрения обращений граждан Российской Федерации» предусмотрен срок размещения ответов на вопросы на сайте в течение 30 дней.
Заразен ли псориаз?

Одним из наиболее распространенных хронических поражений кожного покрова является псориаз. Он вызывает дискомфортные ощущение, как у самого больного, так и у окружающих людей из-за наличия характерных шелушащихся пятен красного цвета. Но, прежде чем сторониться пострадавшего, стоит выяснить, заразен ли псориаз и каковы пути передачи данного заболевания.
Псориаз – можно ли заразиться и как этого избежать?
Рассматриваемое заболевание представляет собой системную патологию, которая поражает не только кожу, хотя заметная симптоматика проявляется именно на ней. Сразу стоит развенчать все мифы о том, как заразиться псориазом – болезнь не передается от одного человека к другому ни одним из известных способов:
- использование общих вещей и даже предметов личной гигиены;
- рукопожатия, поцелуи, объятия;
- половой контакт;
- воздушно-капельный.
Таким образом, не следует сторониться таких больных и опасаться, заразен ли псориаз головы и кожи на руках. Заболевание не поражает здорового человека, любой ощущаемый дискомфорт связан с психологическими и эстетическими факторами вследствие отталкивающего вида симптомов.
Псориаз – можно ли заразиться по наследству?
Рассматривая причины, вызывающие развитие болезни, особое внимание уделяется генетике. В ряде медицинских исследований было установлено, что если один из родителей страдает псориазом, риск проявления данного недуга у ребенка возрастает в 4 раза. С другой стороны, нельзя утверждать, что патология точно передается по наследству, так как существует множество примеров заболеваемости среди семей, где ни один из родственников псориазом не поражен. Поэтому генетический фактор считается всего лишь одним из составляющих предрасположенности к развитию болезни. Он учитывается при наличии других возможных причин:
- нарушение механизмов работы эндокринной системы;
- иммунные патологии;
- изменения в липидном, ферментном обмене;
- дисбаланс аминокислотного метаболизма;
- перенесенные тяжелые инфекционные поражения;
- вирусные болезни;
- аллергическая реакция;
- хронические заболевания с постоянным вялотекущим воспалительным процессом;
- эмоциональные или психологические травмы, стресс.
Как видно, причины возникновения псориаза кроются в особенностях организма, и пострадать может абсолютно любой человек, так как не существует профилактических мер, способных защитить от необратимых изменений эпидермиса.
Заразен ли псориаз кожи во время обострения?
Существуют периоды, когда покраснения и очаги поражения кожи быстро увеличиваются в размерах и распространяются по всему телу. Это вовсе не значит, что псориаз точно так же может и передаваться. Стадия обострения провоцируется ослаблением местного либо системного иммунитета, инфекционным или вирусным заболеванием, физической, психоэмоциональной перегрузкой.
Следует отметить, что быстрое распространение псориазных очагов опасно для жизни, так как может перейти в пиодермию. Клетки  кожи, срок жизни которых при нормальных условиях составляет не меньше месяца, отмирают за 4-5 дней и отшелушиваются, вызывая сильный зуд и покраснение. Когда общий объем пораженных областей достигает 80%, в кожных покровах не задерживается влага, повышается риск заражения инфекциями и сильно ослабляется защитная функция иммунитета.
кожи, срок жизни которых при нормальных условиях составляет не меньше месяца, отмирают за 4-5 дней и отшелушиваются, вызывая сильный зуд и покраснение. Когда общий объем пораженных областей достигает 80%, в кожных покровах не задерживается влага, повышается риск заражения инфекциями и сильно ослабляется защитная функция иммунитета.
Важно помнить, что при адекватном и постоянном лечении можно не только избежать прогрессирования псориаза, но и практически полностью устранить неприятные симптомы. Применение комплексного терапевтического подхода позволит надолго забыть и о косметических проблемах.
