Покраснение кожи лица заболевания
Розацеа – это хроническое рецидивирующее заболевание кожи лица, возникающее, как правило, после 30 лет. Женщины страдают им в 4 раза чаще, чем мужчины. Розацеа не проходит сама, и если ее не лечить, может стать причиной возникновения серьезных косметических и психологических проблем.
Характерный признак заболевания – покраснение и небольшой отек кожи на щеках, носе, лбе, подбородке и, изредка, на шее и в области декольте. Часто на фоне покраснения развиваются небольшие зудящие папулы ярко-розового, красного или малинового цвета. При интенсивной работе сальных желез образуются гнойники с желтым или желто-зеленым гноем. Кожа лица становится очень чувствительной, страдающие жалуются на покалывание или жжение кожи. Постепенно кожа лица в зоне поражения уплотняется и становится бугристой. Сосуды кожи расширяются, на лице появляется сосудистая сетка или сосудистые звездочки – телеангиоэктазии.
Примерно половина страдающих розацеа жалуется на сухость, резь в глазах или на слезотечение.
Эти симптомы могут то исчезать, то появляться. Обостряется заболевание в жаркую погоду, при приеме горячей пищи, употреблении алкоголя.
Точной причины розацеа пока не установлено. Но известно, что в ее развитии важную роль играют несколько факторов. Так, у многих страдающих розацеа обнаружен возбудитель демодекоза – клещ Demodex folliculorum.
Еще один важный фактор, способствующий развитию этого заболевания, — нарушение работы желудочно-кишечного тракта. Почти у 90 % страдающих розацеа диагностирован гастрит, причем у большинства он гипо- или анацидный. Более чем у 30 % пациентов обнаружены патологии слизистой оболочки тонкой кишки. У многих страдающих розацеа также выявляется Helycobacter pylori.
Некоторые врачи считают, что в развитии розацеа играют важную роль эндокринные нарушения. Известно, что розацеа может развиваться у страдающих сахарным диабетом, климактерическим синдромом и овариальной недостаточностью. Однако нет сведений, что это заболевание сопутствует, например, патологиям щитовидной железы.
Раньше считали, что розацеа развивается под влиянием психических факторов, однако эта теория до сих пор не подтверждена.
А неправильная регуляция работы сосудов кожи точно способствует развитию розацеа. Из-за нарушения кровотока развивается венозный стаз как раз в области покраснения лица при розацеа.
В течении заболевания выделяют несколько стадий:
- эритематозную;
- папуло-пустулезную;
- пустулезно-узловатую.
Выделяют три степени тяжести розацеа:
- Для розацеа первой степени характерны персистирующая эритема и телеангиоэктазии. Эритема может сохраняться на коже несколько часов и даже несколько дней. Сосудистые звездочки располагаются на щеках и на носу.
- При розацеа второй степени тяжести на коже появляются папулы и пустулы, заживающие без образования рубцов.
- При розацеа третьей степени тяжести на коже образуются воспалительные узлы и бляшки. Кожа на лице утолщается, поры становятся расширенными, образуются бугры.
На третьей стадии часто развиваются осложнения – ринофима (поражение кожи носа, встречается только у мужчин), гнатофима (поражение кожи подбородка), метафима (поражение кожи лба), отофима (поражение кожи ушей). Эти осложнения появляются из-за гиперплазии соединительной ткани и сальных желез. Кожа становится неровной, бугристой, поры кожи очень широкие, секреция сальных желез повышена. При надавливании из устьев сальных желез выделяется белый пастообразный секрет. Часто на коже появляются опухолевидные образования и червеобразные утолщения. Цвет пораженной кожи варьирует от желтоватого до застойно-красного. Эти изменения возникают, если запустить болезнь.
Диагностика
В большинстве случаев для постановки диагноза достаточно осмотра дерматолога. Однако дальнейшие исследования необходимы для выбора лечения. Так, если на коже есть пустулы и гнойники, делают бактериальный посев на питательную среду. Также делается соскоб для выявления клеща Demodex folliculorum. Проводятся исследования желудочно-кишечного тракта, сдают анализ крови на гормоны, анализ крови на сахар, общий и биохимический анализы крови.
Возможно дополнительно потребуется консультация эндокринолога, гинеколога или гастроэнтеролога.
Розацеа дифференцируют с вульгарным акне, системной красной волчанкой, себорейным дерматитом, микозами.
Лечение розацеа направлено на снижение воспаления, улучшения тонуса сосудов, улучшение оттока крови от лица.
Лечение индивидуальное, оно зависит от стадии и течения заболевания, сопутствующих патологий.
При наличии угрей назначают мази с антибиотиками или противовоспалительными компонентами. Воспаление можно снять и примочками из настоев лекарственных трав.
Для устранения отека рекомендуется массаж лица.
При розацеа нужно правильно питаться, исключить из рациона острую и слишком горячую пищу, алкоголь, кофе и крепкий чай.
Очень важен правильный уход за кожей лица. Косметика не должна содержать спирта, гормональных добавок, раздражающих веществ. В масках не должно быть сосудорасширяющих компонентов. Умываться рекомендуется теплой водой.
Загорать при розацеа нужно с осторожностью, так как ультрафиолет способствует обострению заболевания. Переохлаждаться при этом заболевании также не рекомендуется.
Телеангиоэктазии убирают специальными аппаратными процедурами.
При ринофиме и других фимах пораженные ткани иссекают.
Покраснение лица
Что заставляет Вас краснеть? Похвала, неловкие ситуации, нелепые выходки Вашего ребенка, а может быть болезнь? Как не странно, покраснение лица может быть вызвано не только эмоциональными порывами и это самое неприятное, особенно для женщин.
Общие сведения о симптоме/состоянии
Покраснение лица часто имеет воспалительный характер и сопровождается болезненными ощущениями. Хотя причин может быть много, симптом проявляется одинаково – кровеносные сосуды, находящиеся в верхнем подкожном слое, расширяются настолько, что начинают просвечиваться наружу, окрашивая кожу в характерный цвет. Причем, чем бледнее кожа, тем более яркий окрас она приобретает – от бардового и ярко-красного до светло-розового. Иногда к воспалению присоединяются такие признаки, как сыпь, зуд, раздражение.

Не исключено, что причиной покраснения лица может быть простая аллергическая реакция. Обычно аллергию отличить не сложно – чаще всего она сопровождается нестерпимым свербежом и раздражением, иногда легким отеком. В таком случае, при выведении из организма токсинов, симптом исчезает.
Вторая причина более известна подросткам – это угри. Как следствие закупорки сальных желез, образуются мелкие и крупные прыщики, наполненных гноем, кожа жирная и воспаленная. Бывают обычные и подкожные угри. Оба вида сопровождаются покраснением участков кожи, но при подкожных поверхность остается гладкой, образуется небольшой бугорок, внутри которого прощупывается уплотнение.
А вот старшее поколение чаще краснеет… нет, не за детей и внуков! а при повышении артериального давления – гипертонии. Неизменный спутник симптома – головная боль, тошнота, рвота. На коже можно увидеть мелкие сетки сосудов или кровоподтеков.
Нарушение регуляции тонуса (розацея) также отображается на коже лица. Температурные перепады, употребление острой пищи, кофе и курение сигарет вызывает не только красноту, но также шелушение и зуд.
Длительный прием медицинских препаратов (антибиотиков или противозачаточных средств) тоже может спровоцировать покраснение лица.
Наиболее опасное заболевание — карциноидный синдром. Больной ощущает приливы, спазмы, колики, страдает диареей. Все это говорит об образовании опухоли в брюшной полости, которая требует немедленного оперативного вмешательства.
А вот самое примечательное заболевание, вызывающее покраснение лица – эритрофибия. Человек до ужаса боится красного цвета и покраснения, но в то же время постоянно заливается краской.
Покраснение кожи лица

Такое неприятное явление, как покраснение кожи лица, является не только эстетической проблемой, но и может свидетельствовать о каком-либо заболевании. Попытаемся разобраться, с чем может быть связано покраснение лица и как с этим бороться.
Причины покраснения кожи лица
Причин покраснения лица множество, причем они могут носить как физиологический, так и психологический характер. Приведем наиболее вероятные из них:
- Генетическая предрасположенность – повышенная чувствительность сосудов может передаваться по наследству.
- Некорректный уход за кожей лица – частое применение скрабов, агрессивно воздействующих средств, «интенсивная» гигиена лица и косметологические процедуры.
- Аллергические проявления – как ответная реакция на компоненты косметических средств и другие вещества, попадающие на кожу, а также при употреблении пищевых продуктов и приеме лекарств.
- Проблемная кожа, склонная к воспалениям, — появление на ней угрей, прыщей.
- Нарушение регуляции тонуса сосудов, расширение сосудов.
- Заболевания внутренних органов, нарушения в работе центральной и вегетативной нервной системы, болезни кровеносной системы, гормональные заболевания.
- Воздействие внешних факторов – высоких и низких температур, ультрафиолетового излучения.
- Неправильное питание и вредные привычки – избыток в рационе жирных, копченых и острых блюд и напитков, содержащих кофеин, а также употребление алкоголя, курение.
- Возбуждение нервной системы, вызванное волнительной, стрессовой ситуацией, чувством стыда, застенчивостью.
Для выяснения причин, приводящих к покраснению кожи лица, следует выяснить постоянное и стойкое это явление или периодически возникающее, при каких условиях появляется краснота, на всю ли поверхность лица она распространяется либо на отдельные участки. Внезапное, резкое покраснение лица может свидетельствовать о блашинг-синдроме – стрессовом (нервном) покраснении лица, вызванном приливом крови в ответ на психологические факторы. Если же покраснение лица сопровождается шелушением и зудом, то, возможно, это симптомы дерматологического заболевания.
Как избавиться от покраснения на лице?
Прежде всего, необходимо следить за рационом питания, отказаться от вредных лакомств и привычек. Следует употреблять больше растительной пищи, кисломолочных продуктов. Важно избегать факторов, провоцирующих расширение сосудов кожи и прилив крови к лицу: тепловые процедуры, умывание горячей или ледяной водой, долговременное пребывание на солнце, морозе, механическое воздействие – растирание полотенцем, массаж, активное втирание косметических средств. Предотвратить временное покраснение, вызываемое погодными условиями, помогут защитные кремы.
Лечение блашинг-синдрома, свидетельствующего о нарушениях нервной системы, назначают с консультации психолога или психотерапевта. Возможно, избавиться от проблемы помогут психологические методы. Но иногда требуется прием медикаментов и даже хирургическое вмешательство, направленное на блокирование нервных импульсов, вызывающих прилив крови к лицу.
Лечение покраснения лица, вызванное розацеей (поражение сосудов), достаточно сложное, особенно в запущенных случаях. Здесь требуется комплексный подход: применение мазей от покраснений и воспалений на лице, в некоторых случаях – антибиотиков,  электрокоагуляция, криодеструкция, воздействие лазером.
электрокоагуляция, криодеструкция, воздействие лазером.
Вечно красное лицо
Что такое розацеа? Это покраснение лица, которое может переходить в воспалительные изменения (высыпания, шелушение, зуд, болезненность).
Что такое розацеа?
Это покраснение лица, которое может переходить в воспалительные изменения (высыпания, шелушение, зуд, болезненность).
Клинические проявления розацеа.
Заболевание начинается после 25-30 лет. Сначала наблюдается склонность к частому покраснению лица, реже шеи и декольте. Появляются «лопнувшие сосудики» (телеангиоэктазии). Затем краснота в отдельных участках становится стойкой. Впоследствии на месте стойкого покраснения может развиться воспаление, шелушение, высыпания (внешне напоминающие прыщи). Без лечения количество таких элементов увеличивается. Нередко развивается сухость и покраснения глаз. У небольшой части пациентов с возрастом образуется так называемая ринофима, утолщение и разрастание кожи носа («шишковидный бугристый нос»).
Причиной розацеа являются нарушенный тонус сосудов лица и воспаление в сосудистой стенке. Вызывать их могут разные факторы: гормональные нарушения, особенности психо-эмоционального статуса, заболевания сердечно-сосудистой или пищеварительной системы, микробные факторы. Разбираться в возможных причинах развития розацеа у конкретного человека, анализировать степень влияния той или иной особенности здоровья, должен врач. Главная задача — свести к минимуму внешние и внутренние факторы, усугубляющие розацеа, и заняться непосредственным воздействием на сосуды лица. Схемы терапии выбирает врач,они носят строго индивидуальный характер.
Внешние факторы развития розацеа
Перепады температур (сауна, жара, мороз), длительное пребывание на солнце, сильном ветре. Физические нагрузки, приготовление горячей пищи, использование декоративной косметики.
Внутренние факторы развития розацеа.
Питание: алкоголь, горячие напитки (выше 60 градусов), пряности, цитрусовые. «Острые» эмоциональные реакции (злость, ярость, напряжение, волнение и т.д.).
Влияние микроорганизмов.
При микроскопии и посевах соскобов кожи у пациентов с розацеа может определяться как нормальная микрофлора, так и патогенные микроорганизмы. Болезнетворные микробы обнаруживаются у пациентов с розацеа далеко не всегда. В некоторых случаях розацеа может сочетаться с демодекозом — заболеванием кожи, вызываемым клещом демодексом.
Что происходит в коже?
Покраснения, независимо от того, чем они вызваны, представляют собой усиление кровотока в коже. Сосуды сильно расширяются и с трудом сокращаются. Часть жидкости из переполненных сосудов может просачиваться в окружающие ткани — возникает отёк.
Также могут просачиваться белки и клетки крови. Ухудшается состояние волокон соединительной ткани и мышц, помогающих сосудам сокращаться и отводить кровь и лимфу от кожи. В сосудистой стенке и вокруг нее возникает застой и вялотекущее воспаление. К этому воспалению, ослабляющему защитные силы кожи, могут присоединяться условно-патогенные и патогенные микроорганизмы.
Лечение розацеа.
Терапия этого заболевания зависит от совокупности проявлений и особенностей у конретного человека.Существует классическая схема лечения розацеа, принятая в дерматологии. Это антибиотики, метронидазол, ретиноиды, антигистаминные препараты, местная терапия.
Местно применяются кремы, гели, мази содержащие азелаиновую кислоту, метронидазол, ретиноиды, пимекролимус, антибиотики. Лечение длится несколько месяцев. По назначению врача могут использоваться различные комбинации лекарственных средств, их чередование. Исторически широко использовались мази и пасты с ихтиолом, дегтем, серой, салициловой кислотой. Зачастую они и сейчас применяются из-за невысокой цены , но все эти средства раздражают кожу.
Основное лечение должно быть направлено на устранение провоцирующих факторов и восстановление нормального состояния сосудов. Провоцирующие факторы индивидуальны, но несомненный лидер — это чрезмерные эмоциональные реакции.
Для нормализации состояния сосудов и кожи лица, необходимо:
— уменьшить отек в коже вокруг сосудов; — укрепить сосудистую стенку; — нормализовать работу нервно-мышечного аппарата, отвечающего за сокращение сосудов; — устранить воспаление; — усилить местный иммунитет кожи.
Всеми этими качествами обладает физиотерапия.
Первый этап терапии, самый длительный, — это уменьшение отека и воспаления в сосудистой стенке и вокруг нее. Для этого подходят два метода. Лазеро-магнитная терапия — сочетание красного и инфракрасного лазерного излучения с постоянным магнитным полем. Мощное противоотечное и противовоспалительное действие на сосудистую стенку способствует оттоку избытка крови и лимфы от лица.
Mens-терапия, больше известная под названием «микротоки». Мягкое противовоспалительное действие, восстановление нормального тонуса нервно-мышечного аппарата, регулирующего сокращение сосудов, нормализует реакции сосудов на внешние воздействия.
Обе процедуры назначаются 2 раза в неделю, всего требуется не менее 12-20 процедур. В зависимости от преобладания конкретных симптомов можно начать с микротоков (преобладают краснота и «приливы») или лазеро-магнитной терапии (преобладает отек и воспаление). Для оптимального эффекта желательно применить обе методики. Процедуры недорогие и неболезненные, однако требуют регулярного посещения врача (2 раза в неделю по 30-40 минут). Чем раньше начато лечение, тем более эффективным и менее продолжительным оно будет. После процедур назначается поддерживающая терапия.
Дополнительно к физиотерапии могут назначаться лекарственные средства, которые подбираются индивидуально. Эффективность оценивается по ходу лечения, препараты могут меняться или сочетаться.
Второй этап. После стабилизации ситуации проводится удаление стойко расширенных сосудов, которые не удается устранить терапевтическими методами.
Одним из самых эффективных и щадящих методов удаления «сосудиков» является применение неодимового лазера с коротким мощным импульсом. Подача такого импульса со спектром поглощения в оксигемоглобине (компонент крови) способствует удалению сосудов без повреждения окружающей ткани.
Отличия розацеа от купероза
Купероз — появление на лице и теле «лопнувших» сосудиков (телеангиоэктазий). Это может быть начальным проявлением розацеа или самостоятельным заболеванием. Отличие от розацеа в том, что нет прогрессирования в виде воспаления и появления элементов сыпи. Беспокоит не столько стойкое разлитое покраснение, сколько наличие «сосудиков». Если купероз слабовыражен, проявлен единичными сосудами, то лечение ограничивается их удалением. Если наличие «сосудиков» сопровождается «приливами» к лицу, тяжестью и отеками в ногах и т.д., надо обратиться к врачу, чтобы он провел консультацию и выяснил, нет ли признаков розацеа или, если «сосудики» расположены наногах, варикоза.
Редакция благодарит специалистов клиники БиоМИ Вита за помощь в подготовке материала.
Гиперемия кожи лица: что это такое и как с этим бороться?
Вспыхнуть от гнева или зардеться от удовольствия – каждому из нас не раз приходилось сталкиваться с подобным явлением. Но заливаться краской можно не только из-за охвативших человека эмоций, существуют и другие причины, вызывающие покраснение кожи лица, и сегодня Passion.ru подробно рассказывает об этом.
Русские румяные красавицы
Белая кожа и румянец на щеках считались на Руси признаком не только знатного и благородного происхождения, но и показателем крепкого здоровья. Поэтому европейские гости, ставшие часто посещать Россию в эпоху Петра I, зачастую были шокированы обилием красных румян на нежных женских лицах. Неудивительно, что такая «боевая раскраска» с успехом скрывала природную красоту, но делать было нечего – появление в обществе с бледным лицом могло привести к злословию и осуждению.
К счастью, это было лишь модным веянием, и очень скоро естественная красота кожи стала истинным показателем состояния здоровья.
Почему же мы краснеем?
В большей степени к гиперемии склонны обладатели светлой, тонкой и прозрачной кожи. Внезапное и значительное расширение сильно разветвленных мелких кровеносных сосудов, что и является гиперемией, гораздо более заметно именно под такой кожей. Чуть больше повезло смуглолицым, их кожа способна в некоторой степени скрыть покраснение.
Гиперемия кожи лица: что это такое и как с этим бороться?
Причины гиперемии лица весьма многообразны, среди них можно выделить относительно безобидные для нашего здоровья. В первую очередь, как уже было сказано, это сильное эмоциональное возбуждение. Кроме того, причинами могут быть:
- Жара, высокая температура окружающей среды;
- Злоупотребление алкоголем;
- Слишком пряная и острая пища;
- Интенсивные физические нагрузки;
- Длительное пребывание в позе с опущенной ниже пояса головой;
- Сексуальное возбуждение.
Эти причины покраснения кожи лица считаются естественными и физиологичными, но, к сожалению, гиперемия может сигнализировать и о серьезных проблемах со здоровьем. Итак, лицо и шея могут покраснеть, если:
- Резко повысилось артериальное давление;
- Развилась аллергическая реакция;
- Произошел солнечный или тепловой удар;
- Нарушился гормональный фон (например, в менопаузе или при беременности);
- Возникло кожное заболевание (например, розацеа);
- Имеется эндокринологическое заболевание: сахарный диабет, гипотиреоз;
- Возникло заболевание печени или поджелудочной железы;
- Назначен курс лечения сильнодействующими лекарственными препаратами, по своему составу сходными с наркотическими веществами;
- Диагностирован так называемый карциноидный синдром, который является предшественником онкологического заболевания в тонком или толстом кишечнике.
Как бороться с гиперемией?
Лечение гиперемии напрямую зависит от причин, ее вызвавших. В частности, если стойкое покраснение кожи лица и шеи возникло вследствие физиологических причин, вполне достаточно постараться исключить их из своей жизни.
Лицо краснеет из-за психологических переживаний и стрессов – придется успокоиться и научиться держать свои эмоции под контролем. Разрумянились после обильного застолья и излишних возлияний – исключите алкоголь и избегайте употребления острой пищи.
Сосудистые нарушения

Нездоровая краснота вместо романтического румянца после прогулок по морозному парку, посещения сауны или бокала красного вина? Любое волнение, чуть сильнее, чем обычно, и Вы красне .

Одна из пациенток, преподаватель французского языка, рассказала следующую историю: «В начале своей карьеры ее попросили немного помочь с переводом одному швейцарскому журналисту, который прилетел по делам в Петербург. Во время их первого знакомства швейцарец сразу спросил, владеет ли она техникой синхронного перевода. Девушка ответила отрицательно и решила, что собеседование на этом окончено, но работодатель удивил ее, заявив, что это уже не имеет значения, и через час они с ней должны быть в приемной мэра. В момент этого сильного переживания она случайно увидела свое отражение в зеркале. Картина была пугающей: все лицо и шея были покрыты ярко-красными пятнами, которые чудесным образом оттеняло фиолетовое платье. Все оставшееся время она уже беспокоилась не о том, как справится с синхронным переводом, а успеет ли побледнеть лицо».
К счастью, история закончилась позитивно во всех смыслах, но как много неприятных моментов могут доставить не ко времени расшалившиеся сосуды?
Здоровье кожи во многом это здоровье сосудов. Физиологическое поступление питательных веществ в кожу и нормальное протекание процессов терморегуляции возможно лишь при адекватном функционировании микроциркуляторного русла. В норме микроциркуляция обеспечивается артериолярным сосудистым сплетением (субпапиллярным – располагается на границе сосочкового и сетчатого слоев дермы и субдермальным – располагается на границе дермы и подкожной жировой клетчатки) и венулярным сосудистым сплетением поверхностным и глубоким.
Терморегуляция обеспечивается более глубоко расположенными сосудами: преимущественно подкожными артериальными и более крупными венозными сплетениями.
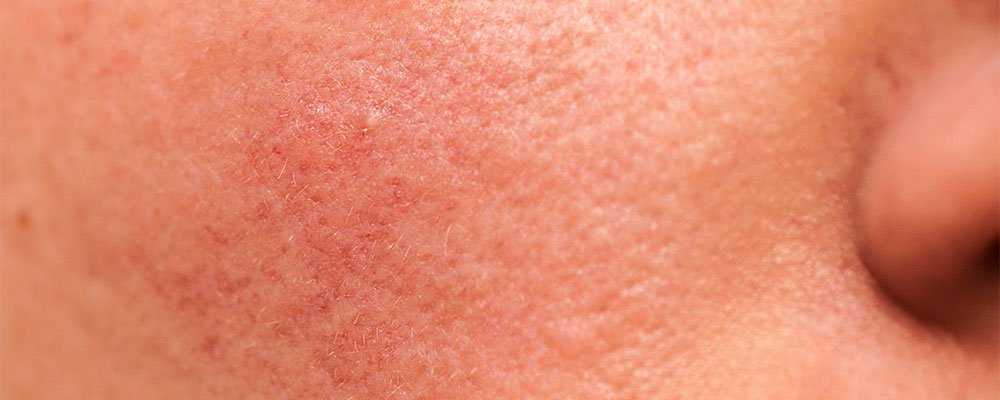
Повреждающее воздействие на сосудистую стенку может оказывать ряд экзогенных и эндогенных факторов:
- Гормональные и нейрогенные факторы
- Резкие колебания высоких и низких температур
- Механические повреждения кожи
- Болезни органов пищеварения
- Ультрафиолетовое облучение
Рассмотрим механизмы действия наиболее значимых факторов чуть подробнее.
Гормональные и нейрогенные факторы
Эстрогены оказывают влияние на симпатическую нервную систему, воздействуя на 2-адренорецепторы, что приводит к вазоспастическим реакциям. Начиная с определенного возраста (около пятидесяти лет), в женском организме происходит снижение выработки эстрогенов и прогестеронов. Это состояние очень часто сопровождается ощущением жара, временной, иногда долго не проходящей гиперемией лица.
В целом, вазоспастические заболевания и реакции (феномен Рейно) более характерны для женщин и чаще встречаются в репродуктивный период. Во время беременности нередко наблюдается снижение вазоспастической готовности сосудов кожи лица. Микроциркуляция в коже лица варьирует на протяжении менструального цикла.
Резкие колебания высоких и низких температур
Нельзя недооценивать воздействие холода на состояние сосудов — первой реакцией на снижение температуры является резкий вазоспазм, с целью сокращения теплоотдачи. Включаются тонкие механизмы вегетативной регуляции, затем компенсаторное расширение сосудов.
По такому механизму развертываются многие клинические симптомы предрозацеа и розацеа.
Вегетативная нервная система оказывает на микроциркуляторное русло как прямое, так и опосредованное влияние. В норме сосудосуживающий эффект оказывает норадреналин, действующий на альфа-1-адренорецепторы; сосудорасширяющий — адреналин, действующий на бета-2-адренорецепторы гладкомышечных клеток артериол.
Выработка ацетилхолина сопровождается расширением сосуда и увеличением в нем скорости кровотока (за счет стимуляции выработки NO через М-рецепторы). Такой сосудистый ответ получил название эндотелий-зависимой дилатации. Также выделяют механизм эндотелий-зависимой вазоконстрикции, связанный с синтезом в эндотелии эндотелина-1 и 20-НЕТЕ.
Вегетативные дисфункции способствуют нарушению гомеостаза и адаптации организма к разнообразным влияниям внешней среды и приводят к нарушению структуры кожи, увеличению проницаемости сосудистой стенки, снижению барьерных функций эпидермиса и создаются условия для развития воспаления в коже.
По такому механизму развертываются многие клинические симптомы предрозацеа и розацеа.
Болезни органов пищеварения
Заболевания желудочно-кишечного тракта опосредованно могут влиять на здоровье сосудов. Раздражение со слизистой оболочки ЖКТ передается по ветвям блуждающего нерва в его ядра, возбуждение переходит на расположенные рядом ядра тройничного нерва и по ветвям последнего поступает в центральную зону лица, вызывая расширение сосудов.
Последние исследования подтверждают, что бактерии Helycobacter pylori, персистирующие в слизистой желудка способствует нарушение нейрохимических регуляторных механизмов, которые в свою очередь приводят к расширению сосудов.
Ультрафиолетовое облучение
Солнце — это жизнь! Мы знаем как важен витамин D для красоты и здоровья, но нельзя забывать и про вредное воздействия ультрафиолетовых лучей.
В частности, выявлено, что 50% UVA лучей проникают в кожу до сосочкового и сетчатого слоев. Они повреждают эндотелиоциты кровеносных сосудов и базальную мембрану лимфатических микрососудов кожи, что приводит к нарушению оттока крови.
В результате неблагоприятных воздействий окружающей среды и нарушений внутренних механизмов регуляции увеличивается количество пациентов, страдающих нарушениями микроциркуляции кожи, – обращающихся за помощью по мере развития косметических дефектов.
Перед нами встают задачи повышения тонуса сосудистых стенок и восстановления их структуры, устранения признаков чувствительной кожи (эритемо-сквамозные пятна, купероз, ангионевроз) и связанными с этим дискомфортные ощущения.
В результате неблагоприятных воздействий окружающей среды и нарушений внутренних механизмов регуляции увеличивается количество пациентов, страдающих нарушениями микроциркуляции кожи.
Специально для решения этих проблем компания Pevonia Botanica разработала линию средств RS2 для очень чувствительной кожи с нарушениями микроциркуляции.
Основное действующее вещество экстракт солодки, содержит 18-бета- глицерризиновую кислоту.
Лечебные свойства солодки были известны задолго до открытия его компонентного состава, современные научные исследования доказали, что глицирризиновая кислота является уникальным природным соединением с противовоспалительным, репаративным и сосудосуживающим действием. Также в состав входят зеленый чай, ладан, витамины группы В и микроэлементы — все вместе это оказывает пролонгированное восстанавливающее действие на структуру сосудистой стенки, укрепляя сосуды, уменьшая проявления купероза и застойных явлений.

Процедура клеточной регенерации направленного действия
Лечебное действие начинается с очищения. Мягкое очищающее средство, содержащее в себе экстракты зеленого чая и ромашки, оказывают противовоспалительное действие, а экстракт французской розы борется с застойными явлениями уже на первом этапе.
Завершает программу очищения кожи мягкий лосьон RS2. Дикалия глицирризат, являющийся производным глицирризиновый кислоты, обладает сосудосуживающим действием и снижает покраснение кожи.
Благодаря использованию концентрата RS2 с высоким содержанием активных ингредиентов корня солодки и затвердевающим маскам создаются условия для постепенного проникновения активных действующих компонентов в глубокие слои кожи. Таким образом, достигается более полная реализация необходимого эффекта от процедуры.
Через пять минут после нанесения маска незначительно нагревается, а затем остывает до ощущения освежающей прохлады. Что очень важно — нет эффекта глубокого разогревания тканей, недопустимого при сосудистых нарушениях.
Постепенное изменение температуры от теплой до холодной последовательно запускает две реакции:
- Вазодилатацию (расширение кровеносных сосудов), которая способствует проникновению активных ингредиентов;
- Вазоконстрикцию (сужение кровеносных сосудов), которая успокаивает кожу и восстанавливает ее тонус.
Завершается процедура нанесением крема RS2. Это итог последних научных и технологических достижений. Трехфазный гомогенизированный крем с экстрактом солодки обладает долговременным действием, так как регулирует высвобождение активных компонентов постепенно.
Средства для домашнего ухода за кожей по своему составу аналогичны тем, которые используются в профессиональной процедуре и могут быть рекомендованы для поддержания эффекта.
Принципы превентивной медицины выходят на первое место в косметологии. Легче предотвратить развитие сосудистые нарушений, чем бороться со стойкими изменениями.
Курс процедур RS2 оказывает заживляющее действие на поврежденные капилляры, способствует укреплению сосудистой стенки и снижению реактивности, ослаблению покраснения кожи.
И пусть нежный румянец сменит тревожную красноту!
Материалы предоставлены компанией ВаллексМ
Розацеа – неинфекционное хроническое воспалительное заболевание, поражающее кожу лица. В большей степени распространено среди женщин. Характерные поражения кожи (покраснения, видимые кровеносные сосуды, папулы и пустулы) возникают в центральной части лица (лоб, нос, щеки) в возрасте от 20 до 50 лет.
Общие сведения о болезни

Розацеа – распространенное кожное заболевание, которое часто начинается с покраснений на щеках, носу, подбородке или на лбу. Многие пациенты полагают, что эти покраснения могут быть вызваны внешними факторами, такими как изменения температуры или определенными продуктами питания. Оно также может быть спровоцировано стрессом и иногда ошибочно принимается за румянец. Мужчины так же, как и женщины могут подвергаться розацеа. У женщин заболевание встречается чаще, однако мужчины, как правило, имеют более тяжелые формы заболевания. К симптомам заболевания можно отнести:
- Временные покраснения кожи лица после приема алкогольных, горячих напитков, острой пряной пищи.
- Постоянные покраснения, проявляющаяся сосудистая сетка. При розацеа также проявляется отек в месте покраснения.
- Ринофима. Встречается чаще у мужчин, проявляется как покраснение и уплотнение кожи на носу.
- Высыпания. Происходит образование папул и пустул, узлов.
- Поражение глаз. Сухость, ощущение «песка» или инородного тела в глазах, покраснения встречаются в 30% случаев.
Эмоциональные последствия
Воздействие розацеа выходит далеко за рамки проблем с кожей – существует также эмоциональная сторона заболевания. В исследовании, проведенном Национальным Обществом по борьбе с розацеа, которое охватило более 500 людей с данным заболеванием, 42% участников сообщили, что подавлены из-за того, как выглядит их кожа. Согласно этому исследованию, розацеа была второй, после набора веса, возрастной проблемой, которая беспокоит людей сильнее, чем другие распространенные проблемы, такие как морщины, редеющие волосы и целлюлит.
Лечение покраснений кожи лица
Даже идеально здоровая кожа может испытывать проблемы или «неправильно» реагировать на ухаживающие средства. Покраснение кожи лица может иметь массу причин – от банальной непереносимости компонента обычного крема до серьезного заболевания внутренних органов. Если отражение в зеркале все чаще огорчает обладателя, следует серьезно заняться диагностикой.

Долгое нахождение на холоде, резкие перепады температуры могут привести к покраснению кожи лица
Причины возникновения покраснений
Многим знакома картина, когда по приходе домой с мороза щеки и нос ассоциируются с таковыми у Деда Мороза. Такое покраснение считается нормальным и проходит за короткое время. Аналогичная ситуация возникает при близком контакте с костром, при работе в слишком теплом помещении и вдобавок с химическими препаратами. В таком случае кожа просто реагирует на смену температур («горит») сужением и расширением мелких капилляров. Каких-либо действий по устранению красноты предпринимать не стоит. Кожа сама адаптируется и справится с изменениями. Мужчины же ежедневно после бритья также наблюдают легкое покраснение. И это норма.
Другой вопрос, когда покраснения на лице не исчезают, становятся интенсивнее, появляются высыпания, шелушение и прочие неприятные симптомы. Такая ситуация требует обращения к дерматологу, аллергологу и другим специалистам. Каковы причины зуда и покраснения кожи лица?
- Аллергические реакции.
- Заболевания сосудов.
- Заболевания внутренних органов.
- Смена климата.
- Работа во вредных условиях труда.
- Неправильное питание.
- Наследственность.
- Начальная стадия купероза и розацеа.
Опасение должно вызывать не только покраснение, но и высыпания на коже, сильный зуд, признаки дерматита (шелушение и сухость). Самый простой способ «облегчить жизнь» такой коже – создать благоприятные бытовые условия и исключить агрессивное влияние окружающих факторов. Если временно оградить себя от посещения улицы в сильный мороз и ветер, исключить применение косметики, механически не раздражать кожу и оградить от контакта с химическими веществами, можно выяснить причины покраснения.
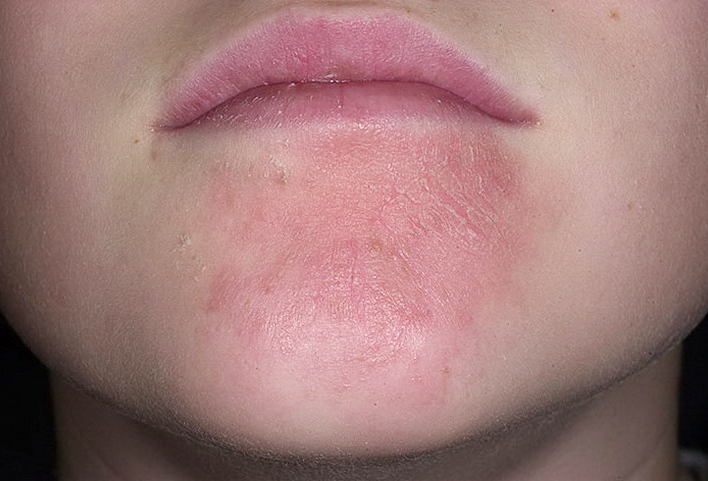
Аллергия на лице зачастую проявляется покраснением кожных покровов, но к этому скоро добавляются и другие неприятные симптомы
Аллергия на лице чаще всего проявляется покраснением участков кожи лица, зудом и шелушением. Такие симптомы могут возникнуть при использовании неподходящей или некачественной косметики, жесткой воды, неправильным уходе и чрезмерном механическом воздействии (массаже, скрабах, пилингах и др.).
Аллергия может возникнуть и после употребления некоторых продуктов питания либо алкоголя у людей с индивидуальной непереносимостью. В таком случае необходим пересмотр рациона и исключение любых аллергенных продуктов из собственного меню. После устранения воздействия аллергена кожа быстро восстанавливается, но остается долгое время чувствительной, поэтому требует особо бережного ухода и тщательного подбора косметических средств.
Холодовая аллергия связана с неправильной реакцией сосудов кожи на температуру окружающей среды и особенно – ее радикальному изменению. Покраснение кожи лица в данном случае явно проявляется при попадании в жаркое помещение с сильного мороза. Гиперемия пропадает только через несколько часов и повторяется при последующей смене температур. Специалисты в острый период назначают медикаментозное лечение, а в теплое время года рекомендуют закалять кожу умыванием холодной и горячей водой, использовать кубики льда после умывания. Также полезна криотерапия.

Демодекоз — очень неприятное и трудно излечимое заболевание, которое проявляется локальным покраснением и раздражением кожи лица
Заболевания кожи, сопровождающиеся покраснением
Если воспаление кожи не проходит в течение 2-7 дней, скорее всего, это не аллергия, а кожное заболевание: самостоятельное либо спровоцированное внутренними неполадками в организме. Самые распространенные кожные болезни и их симптомы:
- атопический дерматит (часто приобретает хроническую форму, проявляется воспалительными волдырями небольших размеров на лице и шее, кожа становится сухой и шелушащейся);
- демодекоз (возбудителем является подкожный клещ, вызывающий появление акне и угрей);
- краснуха или ветряная оспа (небольшие гнойные волдыри, появляющиеся на коже лица и тела).
Данные заболевания требуют лечения у специалиста, которое подразумевает применение наружных кремов и мазей и прием лекарств перорально. При любой вышеописанной ситуации категорически запрещены какие-либо воздействия на кожу, особенно расчесывания. Показано лишь умывание мягкой водой и нанесение специального ухаживающего крема вдобавок к основному лечению.

Аптечные средства для ухода за кожей лица обычно дают неплохие результаты, ведь они гипоаллергенны и обладают способностью восстановления защитных функций эпидермиса
Лечение воспаления на лице
При избавлении от неприятных воспалений на лице важен комплексный подход к проблеме – с выяснением причины, диагностикой организма в целом. Если воспаление вызвано обострением хронического заболевания, все силы должны быть направлены на снятие симптомов основной болезни.
В иных случаях необходимо тщательно продумать рацион с ограничением употребления острой, соленой, сладкой пищи и алкоголя. В меню должно входить большое количество свежих овощей и фруктов, рыбы, круп, кисломолочных продуктов умеренной жирности.
В качестве ухаживающих средств для кожи следует подбирать специальные линии, созданные для глубокого увлажнения и обладающие выраженным противовоспалительным действием. Такие средства обычно продаются в аптеке. Иногда для снятия сильного воспаления и зуда врачи назначают гормональные препараты в виде мазей и кремов, пренебрегать которыми не стоит. Наружное применение таких средств не влияет на общее состояние здоровья человека.
В острый период, когда кожа особенно чувствительна, следует свести к минимуму использование декоративной косметики, сократить время банных процедур, мужчинам – ограничить использование бритвы. Температура воды для умывания не должна превышать 34 градуса. Если кожа хорошо переносит травы, не помешает умываться отваром ромашки, череды, мяты.
Хорошим успокаивающим действием обладают эфирные масла и маски с их добавлением. Для кожи лица подойдет сандал, можжевельник, обычное оливковое или персиковое масло. Их можно добавить в дневной и ночной крем либо в специальную успокаивающую маску. Таковую можно сделать из мякоти отварной тыквы, овсянки, куриного желтка, сметаны.
Лечение воспалений кожи у мужчин и женщин важно проводить и изнутри, и снаружи. Чистая кожа – показатель внутреннего здоровья человека. Начав комплексное оздоровление всего организма изнутри, можно добиться идеального вида снаружи. Убрать же некоторые дефекты кожи способны специальные косметические процедуры.
По секрету
Лицо моложе всего за 11 дней!
Даже в 40 можно выглядеть на 21, если на ночь мазать лицо.
