Лечение грибка ногтей стандарт
Без босоножек. Почему модные средства от грибка стопы не работают?
Утолщённые пожелтевшие ногти и шелушащаяся кожа на стопах ставят крест на открытых сандалиях и доставляют немало неприятностей. Как избавиться от грибка стоп?

 Наш эксперт – врач-подолог, миколог, дерматолог, кандидат медицинских наук, доцент кафедры дерматовенерологии ГБОУ ИПК ФМБА России Татьяна Рубашева.
Наш эксперт – врач-подолог, миколог, дерматолог, кандидат медицинских наук, доцент кафедры дерматовенерологии ГБОУ ИПК ФМБА России Татьяна Рубашева.
Сдаём анализ
Грибок может поразить и ногти на ногах, и кожу стопы. Может быть только на ногтях или только на коже. Во всех случаях речь идёт о грибке стоп. Основные симптомы грибковой инфекции, или микоза, – пожелтение ногтевой пластины, утолщение, отслоение ногтя, шелушение кожи на стопах. Однако поставить диагноз, основываясь только на этих признаках, невозможно. Дело в том, что дистрофические заболевания ногтей или, к примеру, сухость кожи внешне могут выглядеть точно так же, как грибок, поэтому без специального анализа не обойтись.
Для того чтобы определить наличие грибка, врач берёт небольшой кусочек пожелтевшего ногтя или соскоб чешуек шелушащейся кожи и отправляет в лабораторию. Процедура совершенно безболезненна, однако сдавать анализ лучше в кожно-венерологическом диспансере или государственных клиниках, так как их результаты обычно более надёжны. Там анализ можно сделать бесплатно, по полису ОМС.
Как правило, в результатах анализа указывается не только наличие или отсутствие грибка, но и его разновидность. Впрочем, часто, для того чтобы назначить лечение, знать вид грибка необязательно.

Лак не поможет
Для лечения грибковых инфекций ногтей назначается комбинированная терапия, которая включает в себя приём противогрибковых препаратов внутрь и использование наружных средств.
Следует знать, что, несмотря на обещания навязчивой рекламы разнообразных лаков, кремов и растворов, которые якобы способны в короткие сроки избавить от грибка, вылечить поражённые ногти только при помощи наружных средств невозможно. Такие препараты могут быть эффективны только при небольших очагах инфекции на коже, а в случае с микозом ногтей наружные средства выступают лишь в качестве дополнения к системным препаратам, которые принимают внутрь.
Противогрибковые лаки и растворы, хоть и способны проникнуть в ноготь, однако им не под силу добраться до его корня, который скрыт под кожей, и, как правило, тоже поражён грибком. Поэтому без таблеток, увы, не обойтись.
Широко рекламируемое лечение грибка ногтей лазером тоже малоэффективно и может применяться только в качестве дополнения к основной терапии.
Лечение грибка ногтей – длительный процесс. Его продолжительность зависит от глубины поражения ногтя. Если застать заболевание на начальной стадии, есть шанс справиться с ним за пару месяцев. Однако если болезнь зашла далеко и грибок затронул корень ногтя, то лечение продлится 6–9 месяцев.
Если по окончании лечения ногти выросли здоровыми, это не значит, что можно расслабиться. Необходимо сдать контрольный анализ, который покажет, удалось ли избавиться от микоза.

Операция не нужна
От хирургического лечения грибка ногтей, которое заключается в удалении поражённого ногтя, лучше отказаться. Такой способ борьбы с микозом широко применялся раньше, до появления системных противогрибковых средств, и иногда используется и сегодня. Его эффективность очень низкая – удаление ногтя приводит к излечению от грибка лишь в 20% случаев, да и то если ноготь был поражён по самому краю. К тому же такая операция очень травматична – две недели после неё необходимо делать перевязки, в течение всего этого времени практически невозможно наступить на ногу и надеть обувь своего размера. Осложнения после удаления ногтя – тоже очень частое явление, как правило, операция приводит к дистрофическим изменениям ногтя.
Вместо хирургического удаления лучше прибегнуть к аппаратной чистке ногтя. Во время этой процедуры при помощи специальной фрезы врач спиливает поражённую грибком часть ногтевой пластины, не повреждая кожу ногтевого ложа. Обычно чистку проводят ежемесячно, однако в отличие от удаления ногтя это безболезненная процедура.
Аппаратная чистка входит в стандарт лечения, избавляя от большей части грибка в поражённой ногтевой пластине.
Три запрета
1. Не ходите босиком в общественных банях и бассейнах. Грибок предпочитает тёплую и влажную среду, поэтому вероятность подцепить его наиболее высока именно в этих местах. После посещения бани или бассейна тщательно вымойте ноги и обработайте их любым антисептическим раствором.
2. Не стоит пытаться замаскировать грибок ногтей при помощи наращивания ногтей или гель-лака. Такие покрытия создают парниковый эффект и способствуют размножению грибка.
3. Не пытайтесь лечить грибок ногтей при помощи народных средств – йода, уксуса, подорожника. К сожалению, такие методы совершенно неэффективны и приводят лишь к тому, что болезнь становится всё более запущенной.

Правила ухода
В течение всего периода лечения грибка не забывайте соблюдать меры гигиены. Обувь необходимо обработать специальным дезинфицирующим раствором на основе четвертичных аммониевых соединений. Такие препараты в отличие от 40%-ной уксусной кислоты, которую раньше использовали в качестве дезинфектанта, не портят обувь и не имеют запаха. Мыло и прочие народные средства здесь, увы, бессильны.
Стирка также неэффективна против спор грибков, поражающих ногти. Такие грибки погибают лишь при кипячении в течение 15 минут от момента закипания. Так что носки, чулки, колготки, полотенца и коврики в ванной также стоит обрабатывать дезинфицирующими растворами.
Частота обработки зависит от применяемого дезинфектанта. Сведения об этом есть в инструкции к препарату. Но в любом случае, необходимо обработать вещи в начале и в конце лечения.
Современные методы лечения онихомикоза
Онихомикоз является наиболее распространенным заболеванием ногтей. Установлено, что 50 % случаев изменений ногтевых пластинок связано с микотической инфекцией. Эпидемиологические исследования, проведенные в России и зарубежных странах, выявили высокую з
Онихомикоз является наиболее распространенным заболеванием ногтей. Установлено, что 50 % случаев изменений ногтевых пластинок связано с микотической инфекцией. Эпидемиологические исследования, проведенные в России и зарубежных странах, выявили высокую заболеваемость онихомикозом, которая составила в общей популяции населения от 2 до 13 % [1, 2, 3]. Риск развития онихомикоза наиболее высок у больных старшего возраста. Например, у людей старше 70 лет распространенность онихомикоза стоп может составлять 50 % и выше [2, 4, 5]. Считается, что этому способствуют медленный рост ногтевых пластинок, нарушения периферического и магистрального кровообращения у лиц пожилого возраста [6]. Высокую частоту онихомикоза выявляют также у больных с иммунодефицитными состояниями (в том числе у больных СПИДом) и у больных сахарным диабетом [6, 7, 8].
Часто больные и некоторые врачи воспринимают онихомикоз как исключительно эстетическую проблему. Однако это серьезное заболевание, которое протекает хронически и в случаях возникновения иммунодефицитного состояния, декомпенсации эндокринных заболеваний может стать причиной развития распространенного микоза кожи и ее придатков. Нередко онихомикоз сопровождается развитием тяжелых осложнений, например диабетической стопы, хронического рожистого воспаления конечностей, лимфостаза, элефантиаза [9, 10]. У больных, получающих цитостатическую или иммуносупрессивную терапию, болезнь может стать причиной развития инвазивных микозов. Вот почему лечение онихомикоза является необходимым и должно проводиться своевременно [11].
Всего несколько десятилетий назад лечение онихомикоза было трудоемким, длительным и малоперспективным. Лекарственные препараты, применявшиеся для лечения грибковых заболеваний кожи и ее придатков, отличались низкой эффективностью и высокой токсичностью. Для достижения положительного результата требовалось длительное лечение или увеличение дозы препаратов, что нередко сопровождалось тяжелыми осложнениями. Некоторые методы лечения были потенциально опасны для жизни пациентов. Например, рентгенотерапия, применение таллия и ртути приводили к развитию у пациентов онкологических заболеваний кожи, заболеваниям головного мозга и внутренних органов.
Появление высокоэффективных и малотоксичных антимикотических препаратов значительно облегчило лечение грибковых заболеваний кожи и ее придатков. Однако результаты применения новых антимикотиков оказались недостаточно удовлетворительными. Контролируемые клинические испытания показали, что эффективность применения системных антимикотиков после окончания лечения составляет от 40 до 80 %, а через 5 лет — от 14 до 50 % [12]. В то же время эффективность терапии онихомикоза повышается при применении комплексных методов лечения, которые предусматривают использование этиотропных препаратов и средств, влияющих на звенья патогенеза [13]. Также в результате клинических испытаний, проведенных в странах Европы, было установлено, что эффективность лечения онихомикоза можно повысить в среднем на 15 % при сочетанном применении антимикотиков системного действия и антифунгального лака, содержащего аморолфин [14].
Для лечения онихомикоза применяют лекарственные средства разные по химическому составу, механизму действия, фармакокинетике, спектру антифунгальной активности. Общим свойством для них является специфическое действие на патогенные грибы. Эту группу составляют азолы (итраконазол, флуконазол, кетоконазол), аллиламины (тербинафин, нафтифин), гризеофульвин, аморолфин, циклопирокс. Для лечения онихомикоза применяют препараты системного действия, относящиеся к группе азолов — итраконазол, флуконазол, а также к группе аллиламинов — тербинафин. Гризеофульвин и кетоконазол для лечения онихомикозов в настоящее время не назначают из-за низкой эффективности и высокого риска развития нежелательных явлений. В качестве средств для наружного применения при онихомикозах используют лаки и растворы, содержащие аморолфин, циклопирокс.
Аллиламины являются синтетическими антимикотиками. Аллиламины преимущественно действуют на дерматомицеты, при этом они оказывают фунгицидное действие. Механизм их действия заключается в ингибировании фермента скваленэпоксидазы, которая принимает участие в синтезе эргостерола — основного структурного компонента клеточной мембраны дерматомицетов. К аллиламинам относятся тербинафин и нафтифин.
Аллиламины активны в отношении большинства дерматомицетов (Epidermophyton spp., Trichophyton spp., Microsporum spp., Malassezia spp.), возбудителя хромомикоза и некоторых других грибов.
Показаниями для назначения тербинафина внутрь являются онихомикоз, распространенные формы дерматомикозов кожи, микоз волосистой части головы, хромомикоз. Показаниями для наружного применения тербинафина и нафтифина служат ограниченное поражение кожи при микозах, отрубевидный лишай, кандидоз кожи. Тербинафин обладает высокой биодоступностью, хорошо всасывается в ЖКТ независимо от приема пищи. В высоких концентрациях препарат накапливается в роговом слое кожи, ногтевых пластинках, волосах, выделяется с секретами потовых и сальных желез. Абсорбция тербинафина при местном применении составляет менее 5 %, нафтифина — 4–6 %. Концентрация тербинафина и нафтифина в коже и ее придатках значительно превышает МПК для основных возбудителей дерматомикозов. Коррекция режима дозирования тербинафина может потребоваться при сочетанном назначении его с индукторами (рифампицин) или ингибиторами микросомальных ферментов печени (циметидин), так как первые повышают его клиренс, а вторые его понижают.
В результате многочисленных контролируемых многоцентровых сравнительных клинических испытаний было установлено, что тербинафин является наиболее эффективным антимикотиком в терапии онихомикоза [12] (табл. 1).
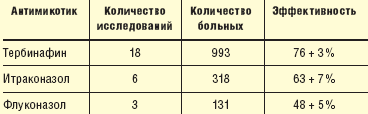
Тербинафин применяют при распространенном поражении кожи, онихомикозе, хромомикозе, в таких случаях тербинафин назначают перорально. Тербинафин является препаратом выбора в терапии онихомикоза, так как наиболее эффективен по отношению к основных возбудителям онихомикоза — дерматомицетам. Противопоказаниями для назначения аллиламинов являются аллергические реакции на препараты группы аллиламинов, беременность, кормление грудью, возраст до 2 лет, заболевания печени, сопровождающиеся нарушением ее функции (повышением трансаминаз).
Азолы — самая многочисленная группа синтетических антимикотиков. В 1984 г. был внедрен в практику первый системный противогрибковый препарат из группы азолов — кетоконазол, в 1990 г. — флуконазол, в 1992 г. — итраконазол.
Азолы, применяемые в качестве системных препаратов, обладают преимущественно фунгистатической активностью. Важным преимуществом азолов перед другими препаратами является их широкий спектр противогрибковой активности. Итраконазол активен in vitro в отношении большинства возбудителей онихомикоза — дерматомицетов (Epidermophyton spp., Trichophyton spp., Microsporum spp.), Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae и др.), Aspergillus spp., Fusarium spp., S. Shenckii и др. Флуконазол активен против дерматомицетов (Epidermophyton spp., Trichophyton spp., Microsporum spp.) и Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae и др.), но не действует на Aspergillus spp., Scopulariopsis spp., Scedosporium spp.
Фармакокинетика у разных азолов различна. Флуконазол (90 %) хорошо всасывается в ЖКТ. Для хорошего всасывания итраконазола необходим нормальный уровень кислотности. Если у пациента, принимающего эти препараты, кислотность понижена, то всасываемость их уменьшается и, следовательно, снижается биодоступность. Всасываемость раствора итраконазола выше, чем у капсул с итраконазолом. Итраконазол в капсулах следует принимать с пищей, а в растворе — натощак.
Итраконазол метаболизируется в печени и выводится из организма через ЖКТ. В небольших количествах он также выделяется сальными и потовыми железами. Флуконазол метаболизируется частично и в основном выводится в неизмененном виде почками (80 %).
Итраконазол взаимодействует со многими лекарственными препаратами. Биодоступность кетоконазола и итраконазола уменьшается при приеме антацидов, холиноблокаторов, Н2-блокаторов, ингибиторов протонной помпы, диданозина. Итраконазол является активным ингибитором изоферментов цитохрома Р450 и может изменять метаболизм многих лекарственных препаратов. Флуконазол влияет на метаболизм лекарственных средств в меньшей степени. Недопустим прием азолов с терфенадином, астемизолом, цизапридом, хинидином, так как могут развиться смертельно опасные желудочковые аритмии. Совместный прием азолов и пероральных антидиабетических препаратов требует постоянного контроля за содержанием глюкозы в крови, так как может развиться гипогликемия. Прием непрямых антикоагулянтов группы кумарина и азолов может сопровождаться гипокоагуляцией и кровотечениями — следовательно, необходим контроль гемостаза. Итраконазол может повышать концентрацию в крови циклоспорина и дигоксина, а флуконазол — теофиллина и вызывать развитие токсического эффекта. Требуется корректировка доз и постоянный мониторинг за концентрацией препаратов в крови. Противопоказано совместное применение итраконазола с ловастатином, симвастатином, рифампицином, изониазидом, карбамазепином, циметидином, кларитромицином, эритромицином. Флуконазол не следует применять с изониазидом и терфенадином.
Итраконазол применяют при дерматомикозах (эпидермофитии, трихофитии, микроспории), отрубевидном лишае, кандидозе кожи, ногтей и слизистых оболочек, пищевода, кандидозном вульвовагините, криптококкозе, аспергиллезе, феогифомикозе, споротрихозе, хромомикозе, эндемичных микозах, для профилактики микозов при СПИДе.
Флуконазол применяется для лечения генерализованного кандидоза, всех форм инвазивного кандидоза, в том числе и у иммуноскомпрометированных больных, генитального кандидоза, кандидоза кожи, ее придатков и слизистых. Последнее время благодаря своей безопасности и хорошей переносимости все чаще флуконазол применяется для терапии больных дерматомикозами с поражением как кожи, так и ее придатков (ногтей и волос).
Аморолфин входит в состав лака, применяемого для лечения онихомикоза. Механизм действия аморолфина заключается в нарушении синтеза эргостерола — основного компонента клеточной мембраны гриба. Он оказывает фунгистатическое и фунгицидное действие. Обладает широким спектром действия. Концентрация аморолфина в ногтевой пластинке значительно превышает МПК для основных возбудителей дерматомикозов в течение 7 дней. Поэтому аппликация препарата может осуществляться не чаще 1–2 раз в неделю, что делает его применение экономически выгодным. Противопоказания: аллергические реакции на аморолфин, грудной и детский младший возраст. Лак в качестве монотерапии назначают при поражении не более 1–3 ногтевых пластинок и не более чем на 1/2 по площади с дистального конца. Также аморолфин можно использоваться в сочетании с системными антимикотиками при более распространенном поражении ногтей (табл. 2).
Циклопирокс обладает фунгистатическим действием. Активен в отношении дерматомицетов, дрожжеподобных и мицелиальных грибов, плесеней, а также некоторых грамотрицательных и грамположительных бактерий. Циклопирокс (лак) применяется в качестве монотерапии при поражении не более 1–3 ногтевых пластинок не более чем на 1/2 по площади с дистального конца. Также циклопирокс можно использовать в сочетании с системными антимикотиками при более распространенном поражении ногтей. Противопоказания: аллергические реакции на циклопирокс, грудной и младший детский возраст, беременность и лактация.
Перечень рекомендуемых лабораторных исследований при назначении системных антифунгальных препаратов.
- Клинический анализ крови.
- Общий анализ мочи.
- Биохимический анализ крови (АЛТ, АСТ, билирубин, креатинин).
- УЗИ органов брюшной полости и почек (желательно).
- Тест на беременность (желательно).
Лечение фоновых заболеваний. Эффективность применения антимикотиков повышается при коррекции патологических состояний, способствовавших развитию онихомикоза. Перед началом антимикотической терапии у больных с соматическими, эндокринными, неврологическими заболеваниями, с нарушениями кровообращения в конечностях необходимо провести обследование для выявления основного симптомокомплекса, способствовавшего развитию дерматомикозов. Так, основными задачами патогенетической терапии являются улучшение микроциркуляции в дистальных отделах конечностей, венозного оттока конечностей, нормализация уровня тиреотропных гормонов у больных с заболеваниями щитовидной железы, углеводного обмена у больных сахарным диабетом и т. д. В результате многолетних исследований, проведенных в Военно-медицинской академии и Санкт-Петербургской медицинской академии последипломного образования, установлено, что одной из основных причин развития дерматомикозов являются нарушения со стороны системы гипофиз–гипоталамус–гонады. Это приводит к расстройству кровообращения в дистальных отделах конечностей, нарушениям микроциркуляции, периферической иннервации. Комплекс мероприятий, направленный на коррекцию этих нарушений, включает иглорефлексотерапию, транскраниальную электростимуляцию подкорковых центров головного мозга, назначение препаратов, корригирующих работу симпатической и парасимпатической вегетативной нервной системы. Все это позволяет добиться более быстрого клинического эффекта при терапии дерматомикозов. Проведение патогенетической терапии у больных дерматомикозами с фоновыми заболеваниями целесообразно назначать до начала этиотропного лечения и продолжать ее во время всего курса приема антифунгальных препаратов.
Симптоматическая терапия дерматомикозов, направленная на уменьшение субъективных жалоб больных и объективных проявлений заболевания, не может заменить этиотропную терапию. Однако ее применение в сочетание с антифунгальными препаратами позволяет быстрее добиться улучшения состояния больных, уменьшить чувство дискомфорта и устранить косметический дефект. При онихомикозах наибольшее беспокойство больным доставляют деформированные, значительно утолщенные (гипертрофированные) ногтевые пластинки — онихогрифоз. Для коррекции этого состояния применяют аппаратный педикюр. С помощью аппарата, напоминающего стоматологическую турбину, за короткий промежуток времени механическим путем удаляются измененные участки ногтей, гиперкератотические, роговые массы с кожи, омозолелости. При этом не происходит травматизации матрикса ногтя, и пациент после процедуры остается работоспособен.
При ограниченном поражение ногтей (не более 3 ногтевых пластинок и не более чем на 1/2 по площади с дистального края) применяются препараты для местного применения. Лечение рекомендуется начинать с подчистки пораженного участка ногтевой пластинки при помощи набора «Микоспор», аппаратного педикюра или кератолитических средств. Далее на пораженную ногтевую пластинку наносятся антифунгальные препараты. Раствор аморолфина, содержащий циклопирокс, наносится на ногтевую пластинку 1–2 раза в неделю. Перед нанесением лака не нужно предварительно очищать ногтевую пластинку от предыдущих слоев препарата. Лак наносится ежедневно до полного отрастания здоровой ногтевой пластинки. На 7-й день ногтевая пластинка очищается с помощью любого косметического средства для снятия лака. В литературе встречаются противоречивые сообщения об эффективности этого метода лечения. Указывается процент излеченности больных от 5–9 до 50 %.
При распространенном поражении ногтевых пластинок на пальцах кистей комплекс лечебных мероприятий должен включать назначение системного антимикотика, подчистку ногтей и наружную терапию антифунгальными препаратами. С целью профилактики повторного заражения необходимо обработать перчатки больного, подвергнуть дезинфекции предметы личной гигиены (мочалки, полотенца, пилочки для ногтей, терки и скребки для обработки кожи и ногтей).
Препаратом выбора при лечении онихомикоза любой локализации является тербинафин. Его назначают взрослым и детям весом более 10 кг по 250 мг в сутки в течение 6 нед. Детям от 2 лет весом менее 20 кг тербинафин назначают из расчета 67,5 мг/кг в сутки, от 20 до 40 кг — 125 мг/кг в сутки в течение 6 нед. Препаратами резерва являются средства, содержащие итраконазол и флуконазол. Итраконазол применяется по двум схемам: по 200 мг ежедневно в течение 3 мес или по 200 мг дважды в день в течение 7 дней на первой и пятой неделях с начала терапии. Для лечения онихомикозов у детей итраконазол не назначается. Флуконазол рекомендуется принимать по 150 мг 1 раз в неделю в течение 3–6 мес.
Проведение комплексной терапии, состоящей из приема системного антимикотика, подчистки ногтей, местного применения антифунгальных препаратов, а также противоэпидемиологические мероприятия, обеспечивают высокую эффективность излечения онихомикоза стоп. Тербинафин назначают взрослым и детям весом более 10 кг по 250 мг в сутки в течение 12 и более недель. Детям от 2 лет весом менее 20 кг препарат назначают из расчета 67,5 мг/кг в сутки, от 20 до 40 кг — 125 мг/кг в сутки в течение 12 нед. Флуконазол рекомендуется применять по 150–300 мг 1 раз в неделю в течение 6–12 мес. Итраконазол применяется по двум схемам: по 200 мг ежедневно в течение 3 мес или по 200 мг дважды в день в течение 7 дней на первой, пятой и девятой неделях. При поражении больших пальцев стоп рекомендуется проводить 4-й курс пульс-терапии на тринадцатой неделе от начала терапии. Для лечения онихомикозов у детей итраконазол не применяется.
Критериями микологической излеченности онихомикоза являются отрицательные результаты микроскопического и культурального исследования ногтевой пластинки. После окончания лечения итраконазолом и тербинафином здоровые ногтевые пластинки отрастают не полностью, поэтому полное клиническое выздоровление можно наблюдать только спустя 2–4 мес после окончания приема антифунгальных препаратов.
Литература
- Корнишева В. Г. Микозы кожи и подкожной клетчатки, патогенез клиника, лечение: автореф. дис… д-ра мед. наук. СПб., 1998. 34 с.
- Levy A. Epidemiology of onychomycosis in special-risk populations // J. Am. Podiatr Med. Assoc. 1997; 87: 546–550.
- Herikkila H., Stubb S. The prevalence of onychomycosis in Finland // B. J. Dermatol. 1995; 133: 699–703.
- Руковишникова В. М. Микозы стоп. М., 1999. 317 с.
- Сергеев Ю. В., Сергеев А. Ю. Онихомикозы. Грибковые инфекции ногтей. М.: ГЭОТАР — Медицина, 1998. 126 с.
- Cribier B. J., Bakshi R. Terbinafin in treatment of onychomycosis: a review of its efficacy in high-risk populations and in patients with nondermatophyte infections //B. J. Dermatol. 2004; 150: 414–420.
- Yosipovitch G., Hodak E., Vardy P. et al. The prevalence of cutaneous manifestations in IDDM patients and their association with diabetes risk factors and microvascular complications // Diabetes Care. 1998; 21: 506–509.
- Rich P. Special patient population: onychomycosis in the diabetic patient // J. Am. Acad. Dermatol. 1996; 35: 10–12.
- Лыкова С. Г., Немчанинова О. Б., Петренко О. С., Боровицкая О. Н. Рациональная антимикотическая терапия микозов стоп у пациентов с метаболическим синдромом // Российский журнал кожных и венерических болезней. 2005. № 6. С. 58–60.
- Sotirion E., Konssidon-Eremondi Th., Kastoridon Ch. et al. Erysipelas and tinea pedis: a 4 years review // JEADV 2004; 18 (2): 385.
- Корнишева В. Г., Шляпников С. А., Насер Н. Р., Пак Е. Ю. Частота встречаемости микозов стоп у больных рожистым воспалением нижних конечностей // Проблемы медицинской микологии. 2005. Т. 7. № 2. С. 51–52.
- Gupta A. K., Ryder C., Johnson S. Cumulative meta-analysis of systemic antifungal agents for the treatment of onychomycosis // Br J Dermatol. 2004; 150: 537–544.
- Разнатовский К. И., Родионов А. Н., Котрехова Л. П. Дерматомикозы. СПб.: Издательский дом СПбМАПО, 2003. 159 с.
- Baran R., Feuilhade M., Datry A. et al. A randomized trial of amorolfine 5 % solution nail lacquer combined with oral compared with terbinafine alone in the treatment of dermatophytic toenail onychomycosis affecting the matrix region //Br J Dermatol. 2000; 142: 1177–1183.
Л. П. Котрехова, кандидат медицинских наук, доцент
К. И. Разнатовский, доктор медицинских наук, профессор
Н. Н. Климко, доктор медицинских наук, профессор
СПбМАПО, Санкт-Петербург
Лечение грибка ногтей: системные препараты и методы местной терапии
 Онихомикоз — широко распространенное (до 18% населения) грибковое заболевание ногтей. Оно поражает людей любого возраста, причем увеличение количества пораженных в последнее десятилетие отмечено также среди подростков и детей. В связи с высокой контактностью и частым рецидивированием, лечение грибка ногтей на руках и ногах — сложный и длительный процесс.
Онихомикоз — широко распространенное (до 18% населения) грибковое заболевание ногтей. Оно поражает людей любого возраста, причем увеличение количества пораженных в последнее десятилетие отмечено также среди подростков и детей. В связи с высокой контактностью и частым рецидивированием, лечение грибка ногтей на руках и ногах — сложный и длительный процесс.
В каких случаях происходит заражение?
- В семьях при общем пользовании обувью, бытовыми предметами (коврики в ванной) и средствами ухода за телом (мочалки, маникюрные наборы);
- При посещении бассейнов, душевых в спортзалах и на предприятиях, саун и бань.
Возбудители заболевания
Эффективное лечение грибка ногтей возможно только при правильной лабораторной диагностике возбудителя. Почти в 90% случаев онихомикоз вызывается различными видами дерматофита. Конкретный вид поражает соответствующие, характерные именно для него, участки тела:
- ногти стоп и кистей, а также любой участок кожных покровов;
- ногтевые пластины на стопах и кожу III-IV межпальцевых промежутков, свод стопы, верхнюю треть подошвы, боковые поверхности пальцев.
В более редких случаях заболевание вызывается другими типами грибков — трихофитонами, эпидермофитонами, значительно реже — дрожжеподобными. Совсем редко онихомикоз может быть вызван плесневыми грибами, поражающими ногти в области первых пальцев стопы в основном у людей старше 50 лет.
Способствующие факторы
Благоприятные условия для внесения и развития инфекции:
- Повреждение ногтевой пластины и кожи вокруг нее. Часто это происходит в результате ношения тесной обуви, проведения косметических процедур.
- Переломы пальцев и костей стопы или кисти.
- Отеки на ногах при сердечных заболеваниях, облитерирующий атеросклероз нижних конечностей, варикозная болезнь, болезнь Рейно (спазмы артерий верхних конечностей).
- Эндокринные заболевания (особенно сахарный диабет).
- Беременность (в связи с гормональными изменениями и снижением иммунитета).
- Снижение общего иммунитета.
- Врожденные аномалии формирования рогового слоя кожи.
- Тяжелые и длительные хронические заболевания, снижающие защитные силы организма.
- Длительное лечение кортикостероидными препаратами и антибиотиками, системные и другие иммунные заболевания.
Уже доказана и возможность переноса инфекции в самом организме кровью и лимфой.
Диагностика онихомикоза
Диагностика грибковой инфекции основывается на местных и общих клинических проявлениях и лабораторном исследовании.
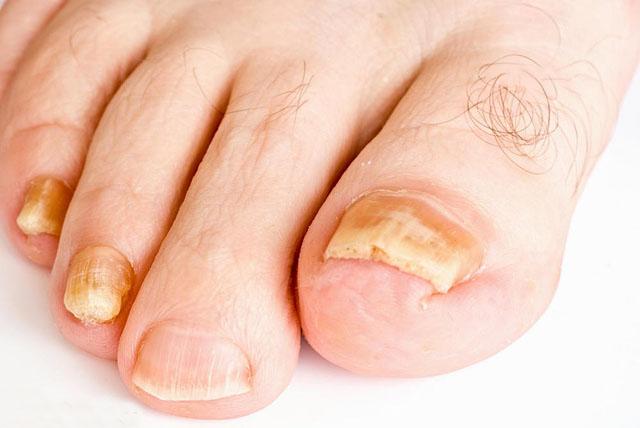
Клинические проявления
Симптоматика очень разнообразна и зависит от вида и типа возбудителя. Поражаться могут в отдельности ногти стоп (80%), рук, реже встречается одновременное поражение ногтей нижних и верхних конечностей.
В зависимости от того, каков характер изменения ногтевой пластинки, различают 4 формы повреждения:
- Нормотрофическая — характеризуется желтоватым окрашиванием концевого края ногтевой пластины. Она становится тусклой и утолщенной за счет эпидермального рогового слоя кожи (подногтевой гиперкератоз). Форма пораженных ногтей длительное время не меняется.
- Гипертрофическая, при которой ноготь приобретает желтоватый цвет и утолщается, края разрыхляются. Постепенно появляется поперечная исчерченность. Ногтевая пластинка становится грязновато-серой и тусклой. В некоторых случаях она (обычно на первых пальцах стоп) утолщается, становится длинной и выгнутой по типу птичьего когтя или клюва (онихогрифоз).
- Атрофическая — ногти тусклые, имеют сероватый или желтый цвет. Они меняют свою форму, разрушаются у концевого края, частично обнажая ложе. Последнее покрывается рыхлыми наслоениями кожного рогового слоя.
- Онихолизис — отслоение ногтевой пластины от ложа. При этой форме поражения грибком нормальная окраска сохраняется только в области корня. Остальная часть ногтя истончается, отделяется от ложа, утрачивает блеск и становится желтоватой или серовато-грязной.
Часто наблюдаются комбинированные формы. Перечисленные клинические проявления не являются специфичными для конкретных видов грибковых повреждений. Они могут быть и при заболеваниях, не связанных с грибками.
Возможны и некоторые общие проявления: сыпь на теле аллергического характера, повышенная утомляемость, ухудшение аппетита. Они объясняются способностью некоторых видов дерматофитов вызывать аллергическую перестройку организма, а плесневых грибков — выделять токсины, приводящие к хронической интоксикации всего организма.
Лабораторная диагностика
Она заключается в заборе материала (частички наслоений эпидермиса, кусочки ногтей). Взятый материал заливают раствором едкой щелочи, оставляют на 24 часа при температуре около 20 градусов, после чего изучают под микроскопом. Такая методика позволяет провести дифференциальную диагностику между грибковыми и негрибковыми поражениями. При наличии грибка под микроскопом видны нити различной толщины и формы, группы спор.
После этого производится посев материала на специальную питательную среду для роста возбудителя, последующей идентификации его вида и определения на чувствительность к антимикотическим препаратам.
Особенности лечения
При выборе методов терапии во внимание принимаются форма, тип и степень распространенности поражения, быстрота роста ногтей, общее состояние организма и побочные эффекты применяемых препаратов, особенно при наличии сопутствующих заболеваний. Исходя из этих принципов, лечение грибка ногтей на ногах, равно как и на руках, заключается в местном или комплексном воздействии.
Принципы местного воздействия
Оно возможно в тех случаях, если:
- инфекция затронула не все ногти;
- поражение каждой из инфицированных ногтевых пластин составляет меньше половины ее площади;
- процесс расположен только на концевом и боковых участках пластины без вовлечения корня;
- имеются противопоказания к использованию препаратов системного воздействия.
Местное медикаментозное лечение
Оно заключается в использовании крема, раствора или лака для ногтей, содержащих вещества, которые размягчают ногтевую пластину. Также в них входят препараты для лечения грибка ногтей на ногах (руках), подавляющие рост и развитие инфекции:
- Самый эффективный — крем Бифоназол с мочевиной (аналоги – Микоспор, Бифосин) и 1% крем Бифоназол. Первый используется для безболезненного послойного удаления пластины. Крем с мочевиной дозатором наносят на ноготь и оставляют под водонепроницаемым пластырем. Через сутки делают ванночку, предварительно растворив в теплой воде мыло и соду, после чего специальной пилкой удаляют (по возможности) размягченные участки и снова наносят крем. Процедуры проводятся до полного удаления ногтя, что занимает от 4 до 28 дней. После удаления необходимо на ночь ежедневно в течение 1 месяца и более втирать в кожу стопы (кисти) и ложе ногтя 1% крем бифоназол. Преимущество этих препаратов состоит в воздействии на сам возбудитель уже на самых начальных этапах лечения.
- В качестве местной терапии широко применяется Экзодерил раствор (длительность лечения до 6 месяцев) и сыворотка Микозан.
- Подобным действием, но менее эффективным, обладают лаки для ногтей: 5% лак Аморолфин (Лоцерил) или 8% Циклопирокс. Они применяются в сочетании с 1% кремами с соответствующими названиями.
Можно предварительно применить любые препараты для размягчения пластины и удалить ее послойно, как в первом случае, а после этого 2 раза в день наносить противогрибковые препараты широкого спектра в виде кремов или растворов — эконазол, нафтифил, кетоконазол и другие. Одновременно необходимо их втирать в окружающие кожные покровы.
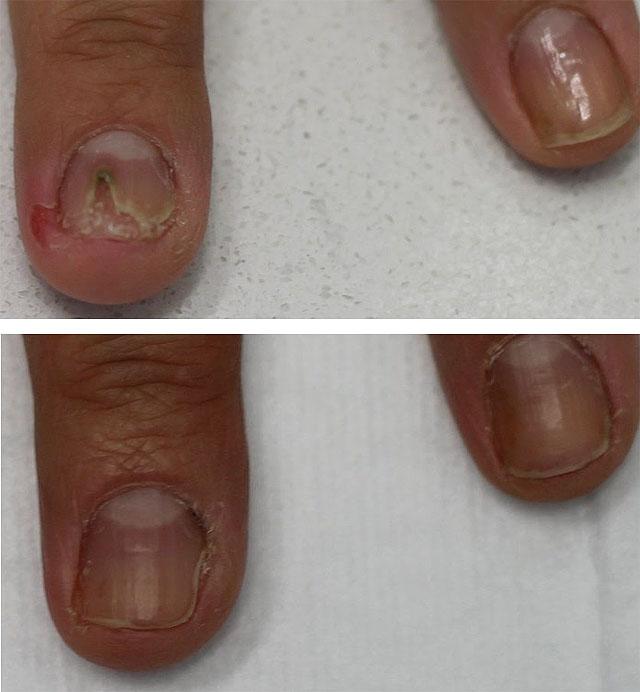
Медицинский аппаратный педикюр
В качестве дополнительной процедуры (но не лечения!), сокращающей сроки лечения, используется медицинский педикюр. Суть его состоит в использовании фрезера с насадкой в виде металлической или алмазной фрезы. Этот прибор значительно облегчает безболезненное удаление предварительно размягченного ногтя до его ложе. Применение аппаратного метода целесообразно при повреждении более 60% площади ногтевой пластины, но не заменяет дальнейшего медикаментозного лечения антимикотическими средствами.
Хирургическое лечение
В случаях тяжелых форм онихомикоза с выраженной деформацией ногтя его иногда удаляют оперативным путем под общим наркозом или проводниковой анестезией с дальнейшим применением противогрибковых препаратов. Основной недостаток метода состоит в повреждении ногтевого ложе, в результате чего новая выросшая пластина отстает от него и имеет неправильную форму.
Лечение лазером
Этот метод заключается в прогревании ногтя лазерным излучением в короткоимпульсном диапазоне до температуры 45-47 градусов, при которой гибнут дерматофиты. Процедура наиболее эффективна на начальных этапах поражения ногтя без его деформации. В зависимости от тяжести необходимо провести от 1 до 8 сеансов с интервалом от 7 до 60 дней. При тяжелых поражениях надо проводить местное и системное лечение.
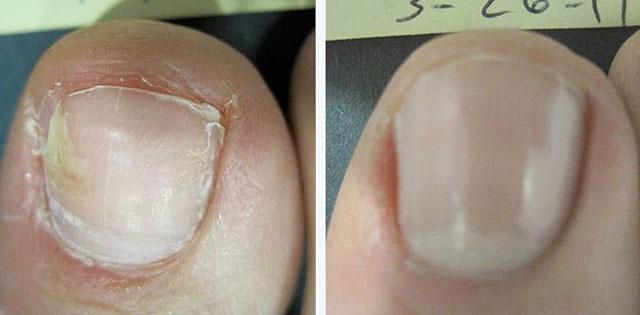
Результат лазерной терапии онихомикоза (длительность лечения и восстановления 6 месяцев)
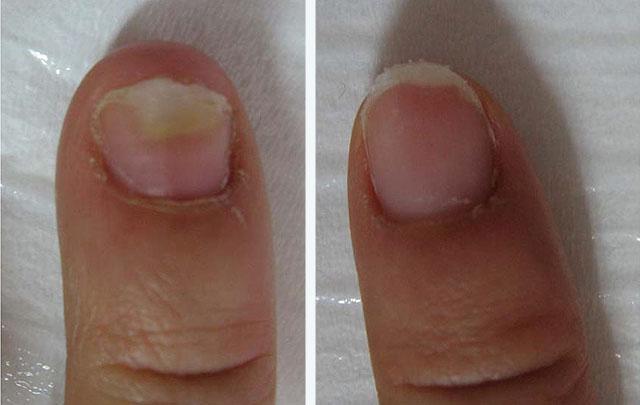
Системная медикаментозная терапия
Она показана при множественном поражении ногтей, вовлечении в процесс корня и при отсутствии эффекта от местного воздействия.
Наиболее эффективные препараты для лечения грибка ногтей — это таблетки тербинафина, итраконазола, флуконазола, кетоконазола и гризеофульвина. Они назначаются курсами в течение 3-4 месяцев, а сохраняются в организме после окончания лечения до 9 месяцев. Последние два препарата из-за токсического влияния на печень применяются значительно реже.
Системное лечение противопоказано при заболеваниях почек и печени. В период беременности и кормления грудью возможно только местное лечение 1-2 ногтей, но лучше воздержаться и от этого.
Полезное видео
Центр дерматовенерологии
Памятка для пациента
Описание услуги
 Дерматология – область клинической медицины, которая изучает функции и структуру кожи в норме и при патологии, а также занимается лечением и профилактикой кожных болезней.
Дерматология – область клинической медицины, которая изучает функции и структуру кожи в норме и при патологии, а также занимается лечением и профилактикой кожных болезней.
Кожных заболеваний очень много и все они доставляют много сложностей человеку, начиная от косметического дефекта и заканчивая зудом, болезненностью и даже опасностью для окружающих. Некоторые кожные заболевания не позволяют вести привычный образ жизни, заниматься спортом, ограничивают круг общения, а иногда лишают трудоспособности.
Центр дерматовенерологии проводит диагностику и лечение острых и хронических кожных заболеваний (экзема, псориаз, атопический дерматит и др.), заболеваний, передающихся половым путем, дерматоскопию и удаление доброкачественных кожных новообразований, лечение грибка стопы и ногтей, лечение выпадения волос и заболеваний волосистой части головы.
Возможности Федерального Сибирского научно-клинического центра позволяют провести комплексное обследование и лечение.
При необходимости вы можете получить:
- консультацию терапевта, уролога, гастроэнтеролога, колопроктолога, хирурга, невролога, гинеколога, офтальмолога, инфекциониста, эндокринолога;
- пройти все необходимые лабораторные исследования: общий анализ крови, биохимический анализ крови, исследование гормонального фона и др.;
- пройти ультразвуковое исследование, ФГС, дуоденальное зондирование;
- для пациентов с хроническими кожными заболеваниями (аллергический дерматит, экзема, псориаз, хронические гнойничковые заболевания) доступна услуга плазмафереза и ультрафиолетового и лазерного облучения крови;
- в качестве дополнительных методов лечения, при отсутствии противопоказаний используются возможности физиотерапевтического отделения.
ОСНОВНЫЕ НАПРАВЛЕНИЯ РАБОТЫ ЦЕНТРА
