Как лечить норвежскую чесотку
Норвежская чесотка
Норвежская чесотка, по большому счету, не отличается от обычной чесотки. У них один и тот же возбудитель — чесоточный клещ — и в принципе одни и те же эффективные методы лечения. Но норвежская чесотка обычно развивается на фоне сниженного иммунитета по поводу каких-либо тяжелых сопутствующих заболеваний. Она тяжелее протекает, для нее характерны более «злые» яркие высыпания, их больше.
Мой сын почти год не может излечиться от норвежской чесотки. Выполняем все указания врачей, но наступает временное улучшение, и все начинается сначала. Что же это за норвежская чесотка, что никак не поддается лечению?
В. Г а н и е в а, Ульяновская область
Комментирует доктор медицинских наук, профессор кафедры кожных и венерических болезней Московской медицинской академии им. И. М. Сеченова Константин Михайлович ЛОМОНОСОВ:
— НОРВЕЖСКАЯ чесотка, по большому счету, не отличается от обычной чесотки. У них один и тот же возбудитель — чесоточный клещ — и в принципе одни и те же эффективные методы лечения. Но норвежская чесотка обычно развивается на фоне сниженного иммунитета по поводу каких-либо тяжелых сопутствующих заболеваний. Она тяжелее протекает, для нее характерны более «злые» яркие высыпания, их больше. Например, если голова при обычной чесотке не поражается, то норвежская чесотка захватывает и эту область.
Для того чтобы определить, почему вы так долго и трудно лечитесь, нужно, во-первых, найти возбудителя — чесоточного клеща. Его можно и нужно увидеть под микроскопом. Если мы говорим, что человек продолжает чесаться и у него что-то «вскакивает», это еще не значит, что он не вылечился от чесотки. Такой вывод можно сделать, если повторно нашли чесоточного клеща. Очень часто бывает, что пациент прошел какой-то курс лечения, болезнь вроде немного успокоилась, но потом все равно начинает что-то вскакивать, беспокоит зуд. Дальнейшие исследования не проводятся, и врач может сказать: «плохо мазались, попробуйте еще или чаще», «попробуйте следующий метод» и т. п. Хотя на самом деле чесотки может уже и не быть. Есть такое понятие, как «постскабиозная лимфоплазия», т. е. ответная реакция организма на погибший возбудитель, на его частицы. Остатки клеща вызывают перерождение ткани, образуются узелки, которые продолжают зудеть. Иногда они проходят, иногда продолжают беспокоить человека. Но тогда нужно назначать не противочесоточные методы, а специальные методы местной обработки, направленные на ликвидацию воспалений. Поэтому очень важно определить, есть клещ или нет. Другое дело, что это порой трудно сделать: врач-лаборант должен иметь определенные навыки, оборудование. Иногда с первого раза не удается обнаружить клеща, тогда требуется повторное обследование. Просто сказать по внешнему виду, что человек не вылечился, нельзя.
Для лечения норвежской чесотки применяются специальные мази, растворы, спреи, которые давно известны врачам и достаточно эффективны. Мази менее удобны в применении, спреи более дорогие, но они легки в применении и не доставляют неудобства. Какое средство больше подходит вам, должен посоветовать врач.
Норвежская чесотка, симптомы, лечение, фото, ВИДЕО
 Норвежская чесотка — что это такое? Есть ли лечение от этой «страшной» болезни?
Норвежская чесотка — что это такое? Есть ли лечение от этой «страшной» болезни?
Чесотка — это хорошо известная болезнь, которая связана с паразитированием клещей Sarcoptes scabies под кожей. Характерным симптомом являются «ходы», «норы», которые прокладывает под кожей беременная самка чесоточного зудня. Клещи имеют микроскопический размер и не видны невооруженным глазом. Зато их можно рассмотреть и сделать фото под микроскопом.
Когда врач говорит «норвежская чесотка», то часто происходит ошибочное понимание, что это какой-то особый «норвежский клещ» вызвал заболевание, или, что болезнь поражает исключительно норвежских жителей. Это заблуждение.
Норвежская чесотка вызывается тем же самым чесоточным зуднем, что и обычная чесотка , с той только разницей, что представляет собой очень тяжелую форму заболевания — с корками. Впервые такая корковая чесотка была описана в приютах для прокаженных в середине 19 века в Норвегии Даниэлсенном и Боеком. И с тех пор термин прижился.
Несмотря на очень высокую контагиозность (заразность) норвежской чесотки, она встречается не так уж и часто. Конечно, среди асоциальных лиц норвежская чесотка бывает и в Украине и в России.
Подвержены такому тяжелому течению болезни умственно-отсталые люди, а также наркоманы, бездомные, старики, живущие в крайней бедности, люди с ослабленным иммунитетом, в том числе с ВИЧ, туберкулезом, лимфомой, ревматоидными заболеваниями. У людей, которые длительно лечатся кортикостероидами, болезнь протекает особенно тяжело.
Отличительный симптом «норвежской чесотки» — зелено-серо-желтые, коричневые гнойные корки, толщиной несколько миллиметров или сантиметров, по всему телу, с головы до пят, даже на половом члене у мужчин. Их часто путают с корками при псориазе, тяжелой форме экземы или кожных расстройствах, сопровождающих рак.
Болезнь может существовать десятилетиями.
«Ходы» чесоточного зудня могут располагаться в гнойных корках в несколько этажей.
В отличии от обычной чесотки зуда может не быть или он не сильно беспокоит больного, хотя число чесоточных зудней может достигать миллионов. Это называется сенсорная анестезия.
Кроме гнойных корок (стрептококковая пиодермия), часто развиваются вторичные осложнения, связанные с хронической кожной инфекцией. Иногда их лечение представляет большую сложность, чем сама чесотка.
- постстрептококковый гломерулонефрит,
- ревматическая лихорадка.
Норвежская чесотка может давать вспышки заболевания в госпитале, когда такой инфицированный больной попадает в общую больницу. Описано очень много случаев заражения медицинского персонала от больных с корковой формой болезни.
Несмотря на многолетнее течение и упорство симптомов при правильном лечении можно добиться быстрого излечения.
Изолированное местное лечение мазями и спреями, как правило, малоэффективно. И, напротив, лечение системными противопаразитарными средствами дает хорошие результаты.
Если больной умственно-сохранный, не применяет кортикостероиды для лечения других заболеваний, упорное течение болезни, несмотря на проводимое лечение, может быть симптомом инфицирования ВИЧ.
Клинический случай и прекрасные фото от доктора АнирбанДаса, (Индия)
 Вашему вниманию представлен пациент, 62 лет, с большим количеством бородавчатых, разной толщины, корок с трещинами, по всему телу: корки на коже головы, шеи, туловища, рук, предплечий, бедер, гениталий, ягодиц, пальцев рук и ног. На фото видно, что поражено более 90% кожи.
Вашему вниманию представлен пациент, 62 лет, с большим количеством бородавчатых, разной толщины, корок с трещинами, по всему телу: корки на коже головы, шеи, туловища, рук, предплечий, бедер, гениталий, ягодиц, пальцев рук и ног. На фото видно, что поражено более 90% кожи.
Во время осмотра пациент не жаловался на зуд. Больной умственно-отсталый, многократно лечился в разных госпиталях по поводу «экземы и псориаза». Лечение проводилось кортикостероидами.
Больной бледен, лимфоузлы увеличены. При дерматологическом микроскопическом исследовании с 10% щелочным раствором в капле кишмя кишат клещи и их яйца (видны на фото).

Лечение
В течение месяца больному проведено успешное лечение ивермектином, и перметрином.
В результате лечения многолетние корки полностью регрессировали.
В данном клиническом наблюдении обращает на себя внимание недооценка субъективных симптомов и зуда умственно-отсталым пациентом, возможно симптом зуда был уменьшен и кортикостероидами.
Деменция и кортикостероиды привели к запущенной форме норвежской чесотки.
Еще один случай
86-летняя женщина поступила из дома престарелых в нашу больницу в августе 2003 года с хроническим заболеванием кожи. У нее были сопутствующие проблемы со здоровьем, в том числе гипертония, застойная сердечная недостаточность, сахарный диабет. Больная перенесла несколько эпизодов острого нарушения мозгового кровообращения и страдала деменцией. Больная была прикована болезнью к кровати. Ее кожное заболевание началось примерно за 1 год до поступления в дом престарелых и первоначально врачом общей практики выставлен диагноз «экзема и псориаз». Много месяцев подряд проводилось местное лечение:
- кортикостероидами,
- противогрибковыми и
- антибактериальными кремами без эффекта
Состояние кожи ухудшилось быстро за 1 месяц до поступления. При поступлении был выявлен обширный гиперкератоз (гнойные корки на коже). Поражено было все тело, включая лицо. Поражения было особенно тяжелым на ладонях и стопах, с трещинами кожи рук и ног. Первоначально в больнице было заподозрено грибковое заболевание кожи. Лечащий врач послал соскобы кожи только для исследования на грибковую инфекцию. После инкубации в термостате в течение ночи в агаре Сабуро, лаборант обнаружил дорожки на поверхности агара. Внимательно осмотрев эти дорожки, лаборант заметил два ряда «следов». При микроскопировании «следов» обнаружены членистоногие.
После этого врачу предложено сделать дополнительный соскоб для исследования кожи. В соскобе кожи было обнаружено большое число чесоточных клещей, и, таким образом, сделан правильный диагноз норвежской чесотки. Пациентка лечилась эмульсией бензилбензоата в течение 4 недель с тщательной очисткой кожи. Это привело к полному разрешению заражения кожи через 4 недели. Смотрте инструкцию по применению эмульсии бензилбензоат .
Диагноз чесотки у этой пациентки заставил обследовать других жителей дома престарелых. Впоследствии оказалось, что и другие старики заражены чесоткой.
Все прошли успешное лечение бензилбензоатом.
В данном клиническом наблюдении так же, как и в предыдущем случае, деменция и кортикостероиды сыграли злую шутку и привели к запущенному заболеванию норвежской чесоткой
Фото норвежской корковой чесотки

Норвежская чесотка
Норвежская чесотка или акариаз, особо тяжелая форма обычной чесотки, которая характеризуется появлением на пораженных кожных покровах толстых плотных темно-серых чешуек. По мнению специалистов, норвежскую чесотку, как и обычную чесотку, вызывает обычный чесоточный клещ Sarcoptes scabiei var hominis. Паразиты, вызывающие заболевания, имеют щетинки и присоски, позволяющие им рыть ходы в коже человека и тем самым инфицировать его. Существует мнение, что инфицировать человека способна только самка клеща.
Впервые заболевание было описано норвежскими исследователями, отсюда и название заболевания.
Причина заболевания
Как было сказано выше, норвежскую чесотку вызывает обычный чесоточный клещ, но, несмотря на это, в патогенезе заболевания ведущую роль играют иммунные механизмы. Заболевание развивается на фоне снижения защитных сил организма. По этой причине эта разновидность чесотки встречается у больных с иммунодефицитными состояниями (туберкулезом, СПИДом, лейкозами, аутоиммунными заболеваниями, синдромом Блума и пр.)
Норвежская чесотка развивается в равной мере как у женщин, так и мужчин всех возрастов и рас. Продолжительность заболевания может варьировать от нескольких месяцев до почти 50-ти лет. Продолжительность инкубационного периода колеблется от 3 месяцев до 16 лет, когда появляются первые корковые наслоения.
Симптомы норвежской чесотки
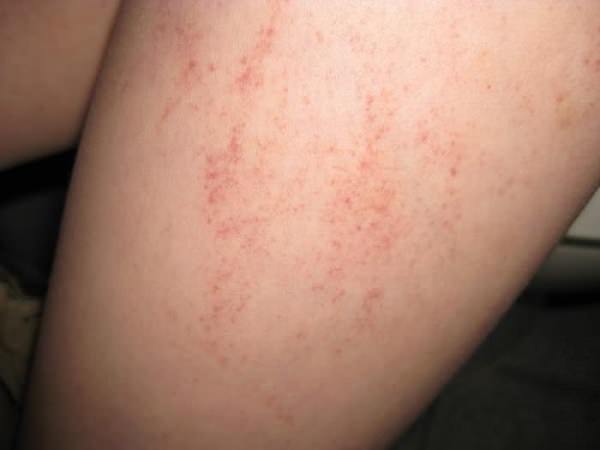
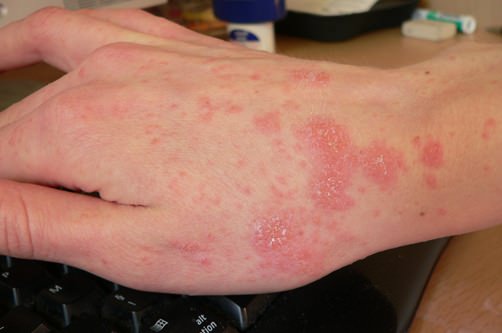
Характерным симптомом норвежской чесотки является отсутствие интенсивного зуда. Отсутствует зуда – не совсем благоприятный симптом, так как расчесывание представляет собой своеобразную защитную реакцию организма. Инфицированные очаги локализируются чаще всего на коже верхних и нижних конечностей, лице, ягодицах, ладонях и подошвах. Пораженные участки покрыты массивными корками от 2 мм до 4 мм, серого или желто-зеленого цвета, издающие неприятный специфический запах. Иногда корки могут иметь вид кожного рога, могут распространяться на большие участки кожи в виде рогового панциря. Поверхность таких участков покрыта трещинами, из которых выделяется кровянистая жидкость, а в области суставов кожа усеяна глубокими бороздами, напоминающие вспаханную землю. Эти борозды заполнены огромным количеством клещей на разных стадиях развития. Кроме корок замечаются множественные высыпания в виде пустул, чешуек, папул и везикул. Иногда кожные поражения сопровождаются общим недомоганием организма: головными болями, лихорадкой, болями в суставах, увеличением лимфатических узлов.
Заболевание отличается высокой контагиозностью вплоть до возникновения локальных эпидемий.
Норвежская чесотка передается от человека к человеку следующими путями:
- Контактно-бытовым путем. Использование общих предметов личной гигиены: полотенец, постельного белья, матрасов, подушек, одеял. Чаще всего заражение происходит при общем жилье в общежитиях, в поездах, в гостиницах, в детских дошкольных заведениях.
- Контактным способом заражения. Этот способ инфицирования является самым распространенным. Чаще всего можно заразиться при пожатии рук, при общем использовании бытовых предметов.
- Половым способом. Половой контакт способен спровоцировать заражение норвежской чесоткой.
Существуют данные о том, что норвежская чесотка передается от домашних животных. В этом случае речь идет о псевдочесотке. Известно, что возбудители, вызывающие заболевание у животных, являются абсолютно безопасными для человека.
Диагностика заболевания
При постановке диагноза норвежской чесотки необходимо проводить дифференциальную диагностику с некоторыми дерматозами. Например, врожденные кератодермии в отличие от норвежской чесотки появляются сразу же после рождения или в первые годы жизни. Или, например, при дифференциальной диагностике норвежской чесотки от болезни Девержи необходимо учитывать тот факт, что это заболевание часто появляется в детском или юношеском возрасте. Также характерным ее симптомом являются высыпания в виде роговых конусов на поверхностной коже пальцев рук.
Норвежскую чесотку можно спутать с экземой, пиодермией, а также с псориазом. У псориаза и норвежской чесотки существуют похожие симптомы, что порой затрудняет процесс диагностирования заболевания.
Для точного диагностирования заболевания проводится гистологический анализ биоптата и биохимический анализ крови. Наблюдается сдвиг в формуле крови в сторону увеличения лейкоцитов, эозинофилов, а также наблюдается ускоренная реакция оседания эритроцитов (РОЭ).
Лечение заболевания
Лечение состоит в назначении противоскабиозных (противопаразитарных) препаратов. По мнению многих специалистов, самым эффективным методом лечения норвежской чесотки является водно-мыльная эмульсия бензил-бензоата, втирание в кожу раствора гипосульфита натрия и раствора соляной кислоты, серная мазь и мазь Вилькинсона. Хороший терапевтический эффект показывает лечение аэрозолем Cпрегаля. При обрабатывании пораженных участков аэрозолем Cпрегаля, наблюдается стойкая положительная динамика. Происходит тотальное отторжение корок, регрессирование многочисленных папулезных элементов и купирование прочих симптомов. Стоит упомянуть, что лечение проводит только профильный специалист после подтверждения диагноза. Ни в коем случае не стоит заниматься самолечением, так как можно усугубить состояние больного.
Прогноз и профилактика заболевания
Прогноз может быть неблагоприятным. Ошибки в диагностировании заболевания, несвоевременное лечение и усугубление симптомов могут привести к терминальному состоянию-смерти. Профилактика заболевания заключается в соблюдении санитарно-гигиенических норм:
- тщательное соблюдение личной гигиены;
- каждодневная смена нательного белья;
- регулярная смена постельного белья;
- раннее диагностирование больных чесоткой;
- регулярное посещение врача и выявление контактных лиц.
Как лечить норвежскую чесотку
Я.А. Халемин, М.М. Кохан, А.Г. Ивашкевич, О.Н. Курилко, Д.П. Бабкин
Уральский НИИ дерматовенерологии и иммунопатологии Минздрава РФ, Екатеринбург
Описан случай норвежской (корковой) чесотки у больной с болезнью Девержи и тяжелой соматической, неврологической патологией, эндокринопатией. Пациентка была переведена в клинику института в состоянии эритродермии для уточнения диагноза и лечения. После клинико-лабораторного обследования поставлен диагноз норвежской чесотки, а при гистологическом исследовании кожи подтвержден диагноз болезни Девержи. Выявлены некоторые особенности клиники, течения и эпидемиологии в очагах чесотки, сформировавшихся среди лиц, контактировавших с больной.
норвежская (корковая) чесотка, болезнь Девержи.
Норвежская чесотка (НЧ) — исключительно редкое заболевание. В литературе описано немногим более 100 случаев данного страдания. Свое название НЧ получила по месту первого описания клинической картины тяжело протекающей чесотки. Позднее были предложены и другие названия данного заболевания — крустозная, или корковая, чесотка (КЧ), что более точно отражает сущность поражения кожи [1, 2].
КЧ вызывает обычный чесоточный клещ — Sarcoptes scabici, однако развивается КЧ у лиц с тяжелыми соматическими заболеваниями, болезнью Дауна , слабоумием, сенильной деменцией, инфантилизмом, нарушениями периферической чувствительности, а также при иммуносупрессивных состояниях, связанных с приемом кортикостероидов и цитостатиков [2, 3].
За 3-летний период мы наблюдали три случая КЧ, приводим одно из наблюдений.
Больная С., 65 лет, пенсионерка, переведена в дерматологическое отделение нашего института 11.06.96 для уточнения диагноза и лечения. Диагнозы при направлении: псориаз, эритродермия? Болезнь Девержи, эритродермическая форма? Токсикодермия распространенная? Сопутствующие заболевания: универсальный прогрессирующий атеросклероз, хроническая ишемическая болезнь сердца, атеросклеротический кардиосклероз, стенокардия II функционального класса, недостаточность кровообращения I степени, церебральный атеросклероз, остаточные явления острого нарушения мозгового кровообращения, гипертоническая болезнь II стадии, сахарный диабет II типа, стадия субкомпенсации.
При госпитализации больная находилась в тяжелом состоянии, малоконтактна, сбор анамнеза затруднен. Со слов дочери, высыпания у матери начались в январе 1996 г., сопровождались незначительным зудом. Через месяц, когда высыпания распространились по всему кожному покрову, обратилась к дерматологу в районный кожно-венерологический диспансер (РКВД), где с диагнозом аллергического дерматита лечилась амбулаторно без особого эффекта. В марте — апреле 1996 г. лечилась в стационаре РКВД с тем же диагнозом, получала дезинтоксикационную, гипосенсибилизирующую, антигистаминную терапию, наружное лечение кортикостероидными мазями, выписана с улучшением. В мае 1996 г. в связи с обострением процесса повторно госпитализирована в стационар, где была назначена терапия кортикостероидными гормонами (инфузионно до 60 мг, внутрь до 40 мг ежедневно), лечение соматической патологии. В связи с неуспехом лечения переведена в клинику института.
При поступлении состояние тяжелое. Заторможена, адинамична, речь невнятная. Температура тела 38њC, в легких ослабленное везикулярное дыхание с бронхиальным оттенком, в нижних отделах — рассеянные, разнокалиберные хрипы, частота дыхания 20 — 26 в минуту. Тоны сердца глухие, ритм неправильный, систолический шум над всеми точками аускультации, ЧСС 120 — 140 в минуту, АД 160 — 190 мм рт.ст. Язык сухой, обложен. Живот увеличен в объеме, вздут, гепатоспленомегалия. Симптом Пастернацкого отрицателен с обеих сторон, диурез снижен.
Кожный процесс носил универсальный характер. Состояние эритродермии. Кожа отечна, умеренно инфильтрирована, багрового цвета. На лице, на волосистой части головы, ушных раковинах, разгибательных поверхностях конечностей, туловище располагались массивные корковые наслоения желтовато-серого цвета, плотно сидящие на воспаленном основании, после насильственного удаления корок обнажались мокнущие ярко-красные эрозии. Кисти и стопы, включая ладонные и подошвенные поверхности, покрыты сплошным корок, до 5 — 7 мм толщиной, желтовато-зеленоватого цвета с глубокими кровоточащими трещинами в местах естественных складок. Ногтевые пластины на пальцах кистей и стоп утолщены, желтовато-коричневого цвета, волосы тонкие, сухие, тусклые, от больной исходил резкий, неприятный запах.
Общий анализ крови от 13.06.96: Hb 112 г/л, эр. 3,3ћ10 12 /л, цв. пок. 1,02, л. 16,2ћ10 9 /л, п.40%, с. 40%, э. 4%, лимф. 10%, мон. 6%; СОЭ 32 мм/ч.
Общий анализ мочи от 13.06.96: относительная плотность 1,024, сахар 1%, белок 0,033 г/л, плоский эпителий 4 — 8, лейкоциты 2 — 4 в поле зрения, оксалаты, ураты, слизь. Сахар крови 5,4 ммоль/л, мочевина 9,4 ммоль/л, дисглобулинемия. Взята эксцизионная биопсия пораженной кожи предплечья для проведения гистологического исследования.
Впервые подозрение на НЧ у больной возникло на 2-е сутки ее пребывания в стационаре, когда лечащим врачом был предположен и лабораторно подтвержден диагноз чесотки у дочери. При микроскопическом исследовании корок, удаленных с кистей и предплечий больной, был легко обнаружен чесоточный клещ в большом количестве (10 особей в поле зрения и более). Учитывая клиническую картину и данные лабораторного исследования, больной был поставлен диагноз: норвежская чесотка.
После установления диагноза было начато специфическое лечение чесотки аэрозолем на отдельных участках кожи. В то же время общее состояние больной ухудшилось, произошел срыв сердечного ритма по типу тахиформы мерцательной аритмии, развились недостаточность кровообращения IIБ степени, коматозное состояние. После консультации невропатолога больная была переведена в реанимационно-анестезиологическое отделение ГКБ СМП. Через 2 сут, несмотря на проводимую терапию, больная умерла.
При гистологическом исследовании образца кожи в роговых массах и в эпидермисе обнаружены многочисленные ходы-галереи, большие скопления чесоточных клещей на разных стадиях развития, яйца, экскременты клещей. Выраженный гиперкератоз. Граница между эпидермисом и дермой четкая. В слое шиповатых клеток имеется ограниченный акантоз . Над очагами акантоза — очаговый гипергранулез и над очагами гипергранулеза — паракератоз на фоне гиперкератоза. В дерме расширение сосудов и околососудистая лимфоцитарно-гистиоцитарная инфильтрация.
Заключение: гистологическая картина соответствует болезни Девержи (препараты консультированы заведующим кафедрой дерматовенерологии Казанской государственной медицинской академии, доктором медицинских наук, проф. В.Т. Куклиным).
В местах пребывания больной С. (семья, стационары) сформировались очаги чесотки. Чесоткой заболели не только медицинские сестры, врачи, обслуживающий персонал стационара РКВД, где диагноз не был установлен и мер предосторожности не соблюдалось, но и сотрудники клиники института, РАО, несмотря на соблюдение необходимых противоэпидемических мероприятий.
Анализ данной эпидемиологической ситуации показал, что из числа контактных лиц заболело 59,6%. Прямой путь заражения (многократный близкий контакт во время осмотра, ухода, обслуживания) зафиксирован у 74,2% лиц, остальные заболевшие не имели прямого контакта или крайне тщательно соблюдали меры предосторожности. Длительность инкубационного периода варьировала от 1 дня (врач-терапевт, многократно осматривавший пациентку) до 4 нед (врачи-консультанты). Типичная локализация отмечена у 79,1% заболевших, у других пострадавших высыпания локализовались на коже шеи, бедер, голеней, даже стоп. Лабораторные исследования проводились у 13 сотрудников, чесоточный клещ обнаружен у 80% обследованных. Всем заболевшим проводилось специфическое лечение противоскабиозными препаратами, причем практически у всех больных приходилось проводить по 2 — 3 тура лечения. Отмечено также длительное существование постскабиозных явлений: зуд, папулезные гиперпигментированные высыпания.
Таким образом, в нашей практике мы встретились со случаем корковой, или норвежской, чесотки, которая развилась у больной с эритродермической формой болезни Девержи и обширной, тяжелой соматической патологией. Эти факторы, взаимно отягощающие друг друга, а также диагностическая ошибка врачей способствовали развитию столь тяжелого заболевания. Значительная контагиозность, частота заражения непрямым путем, вариабельность инкубационного периода, некоторая атипичность клинических проявлений у заболевших контактных лиц свидетельствуют, по нашему мнению, не только о значительной численности активных особей чесоточного зуда у больной НЧ, но и о возможных его биологических особенностях, что требует дальнейшего изучения.
Вестник дерматологии и венерологии, N 6-1998, стр. 29-30.
Литература
1. Соколова Т.В., Федоровская Р.Ф., Ланге А.Б. Чесотка. М:Медицина 1989;176.
2. Соколова Т.В., Сизов Н.Е., Негородова Н.А. Случай норвежской чесотки у больной гипопаратиреозом. Вестн дерматол 1990;10:67 — 70.
3. Фелькер А.Я. Норвежская чесотка. Вестн дерматол 1992;4:67 — 69.
Норвежская чесотка
Норвежская чесотка или акариаз, особо тяжелая форма обычной чесотки, которая характеризуется появлением на пораженных кожных покровах толстых плотных темно-серых чешуек. По мнению специалистов, норвежскую чесотку, как и обычную чесотку, вызывает обычный чесоточный клещ Sarcoptes scabiei var hominis. Паразиты, вызывающие заболевания, имеют щетинки и присоски, позволяющие им рыть ходы в коже человека и тем самым инфицировать его. Существует мнение, что инфицировать человека способна только самка клеща.
Впервые заболевание было описано норвежскими исследователями, отсюда и название заболевания.
Причина заболевания
Как было сказано выше, норвежскую чесотку вызывает обычный чесоточный клещ, но, несмотря на это, в патогенезе заболевания ведущую роль играют иммунные механизмы. Заболевание развивается на фоне снижения защитных сил организма. По этой причине эта разновидность чесотки встречается у больных с иммунодефицитными состояниями (туберкулезом, СПИДом, лейкозами, аутоиммунными заболеваниями, синдромом Блума и пр.)
Норвежская чесотка развивается в равной мере как у женщин, так и мужчин всех возрастов и рас. Продолжительность заболевания может варьировать от нескольких месяцев до почти 50-ти лет. Продолжительность инкубационного периода колеблется от 3 месяцев до 16 лет, когда появляются первые корковые наслоения.
Симптомы норвежской чесотки
Характерным симптомом норвежской чесотки является отсутствие интенсивного зуда. Отсутствует зуда – не совсем благоприятный симптом, так как расчесывание представляет собой своеобразную защитную реакцию организма. Инфицированные очаги локализируются чаще всего на коже верхних и нижних конечностей, лице, ягодицах, ладонях и подошвах. Пораженные участки покрыты массивными корками от 2 мм до 4 мм, серого или желто-зеленого цвета, издающие неприятный специфический запах. Иногда корки могут иметь вид кожного рога, могут распространяться на большие участки кожи в виде рогового панциря. Поверхность таких участков покрыта трещинами, из которых выделяется кровянистая жидкость, а в области суставов кожа усеяна глубокими бороздами, напоминающие вспаханную землю. Эти борозды заполнены огромным количеством клещей на разных стадиях развития. Кроме корок замечаются множественные высыпания в виде пустул, чешуек, папул и везикул. Иногда кожные поражения сопровождаются общим недомоганием организма: головными болями, лихорадкой, болями в суставах, увеличением лимфатических узлов.

Заболевание отличается высокой контагиозностью вплоть до возникновения локальных эпидемий.
Норвежская чесотка передается от человека к человеку следующими путями:
- Контактно-бытовым путем. Использование общих предметов личной гигиены: полотенец, постельного белья, матрасов, подушек, одеял. Чаще всего заражение происходит при общем жилье в общежитиях, в поездах, в гостиницах, в детских дошкольных заведениях.
- Контактным способом заражения. Этот способ инфицирования является самым распространенным. Чаще всего можно заразиться при пожатии рук, при общем использовании бытовых предметов.
- Половым способом. Половой контакт способен спровоцировать заражение норвежской чесоткой.
Существуют данные о том, что норвежская чесотка передается от домашних животных. В этом случае речь идет о псевдочесотке. Известно, что возбудители, вызывающие заболевание у животных, являются абсолютно безопасными для человека.
Диагностика заболевания
При постановке диагноза норвежской чесотки необходимо проводить дифференциальную диагностику с некоторыми дерматозами. Например, врожденные кератодермии в отличие от норвежской чесотки появляются сразу же после рождения или в первые годы жизни. Или, например, при дифференциальной диагностике норвежской чесотки от болезни Девержи необходимо учитывать тот факт, что это заболевание часто появляется в детском или юношеском возрасте. Также характерным ее симптомом являются высыпания в виде роговых конусов на поверхностной коже пальцев рук.
Норвежскую чесотку можно спутать с экземой, пиодермией, а также с псориазом. У псориаза и норвежской чесотки существуют похожие симптомы, что порой затрудняет процесс диагностирования заболевания.
Для точного диагностирования заболевания проводится гистологический анализ биоптата и биохимический анализ крови. Наблюдается сдвиг в формуле крови в сторону увеличения лейкоцитов, эозинофилов, а также наблюдается ускоренная реакция оседания эритроцитов (РОЭ).
Лечение заболевания
Лечение состоит в назначении противоскабиозных (противопаразитарных) препаратов. По мнению многих специалистов, самым эффективным методом лечения норвежской чесотки является водно-мыльная эмульсия бензил-бензоата, втирание в кожу раствора гипосульфита натрия и раствора соляной кислоты, серная мазь и мазь Вилькинсона. Хороший терапевтический эффект показывает лечение аэрозолем Cпрегаля. При обрабатывании пораженных участков аэрозолем Cпрегаля, наблюдается стойкая положительная динамика. Происходит тотальное отторжение корок, регрессирование многочисленных папулезных элементов и купирование прочих симптомов. Стоит упомянуть, что лечение проводит только профильный специалист после подтверждения диагноза. Ни в коем случае не стоит заниматься самолечением, так как можно усугубить состояние больного.

Прогноз и профилактика заболевания
Прогноз может быть неблагоприятным. Ошибки в диагностировании заболевания, несвоевременное лечение и усугубление симптомов могут привести к терминальному состоянию-смерти. Профилактика заболевания заключается в соблюдении санитарно-гигиенических норм:
- тщательное соблюдение личной гигиены;
- каждодневная смена нательного белья;
- регулярная смена постельного белья;
- раннее диагностирование больных чесоткой;
- регулярное посещение врача и выявление контактных лиц.
Норвежская чесотка
Норвежская чесотка или акариаз, особо тяжелая форма обычной чесотки, которая характеризуется появлением на пораженных кожных покровах толстых плотных темно-серых чешуек. По мнению специалистов, норвежскую чесотку, как и обычную чесотку, вызывает обычный чесоточный клещ Sarcoptes scabiei var hominis. Паразиты, вызывающие заболевания, имеют щетинки и присоски, позволяющие им рыть ходы в коже человека и тем самым инфицировать его. Существует мнение, что инфицировать человека способна только самка клеща.
Впервые заболевание было описано норвежскими исследователями, отсюда и название заболевания.
Причина заболевания
Как было сказано выше, норвежскую чесотку вызывает обычный чесоточный клещ, но, несмотря на это, в патогенезе заболевания ведущую роль играют иммунные механизмы. Заболевание развивается на фоне снижения защитных сил организма. По этой причине эта разновидность чесотки встречается у больных с иммунодефицитными состояниями (туберкулезом, СПИДом, лейкозами, аутоиммунными заболеваниями, синдромом Блума и пр.)
Норвежская чесотка развивается в равной мере как у женщин, так и мужчин всех возрастов и рас. Продолжительность заболевания может варьировать от нескольких месяцев до почти 50-ти лет. Продолжительность инкубационного периода колеблется от 3 месяцев до 16 лет, когда появляются первые корковые наслоения.
Симптомы норвежской чесотки
Характерным симптомом норвежской чесотки является отсутствие интенсивного зуда. Отсутствует зуда – не совсем благоприятный симптом, так как расчесывание представляет собой своеобразную защитную реакцию организма. Инфицированные очаги локализируются чаще всего на коже верхних и нижних конечностей, лице, ягодицах, ладонях и подошвах. Пораженные участки покрыты массивными корками от 2 мм до 4 мм, серого или желто-зеленого цвета, издающие неприятный специфический запах. Иногда корки могут иметь вид кожного рога, могут распространяться на большие участки кожи в виде рогового панциря. Поверхность таких участков покрыта трещинами, из которых выделяется кровянистая жидкость, а в области суставов кожа усеяна глубокими бороздами, напоминающие вспаханную землю. Эти борозды заполнены огромным количеством клещей на разных стадиях развития. Кроме корок замечаются множественные высыпания в виде пустул, чешуек, папул и везикул. Иногда кожные поражения сопровождаются общим недомоганием организма: головными болями, лихорадкой, болями в суставах, увеличением лимфатических узлов.

Заболевание отличается высокой контагиозностью вплоть до возникновения локальных эпидемий.
Норвежская чесотка передается от человека к человеку следующими путями:
- Контактно-бытовым путем. Использование общих предметов личной гигиены: полотенец, постельного белья, матрасов, подушек, одеял. Чаще всего заражение происходит при общем жилье в общежитиях, в поездах, в гостиницах, в детских дошкольных заведениях.
- Контактным способом заражения. Этот способ инфицирования является самым распространенным. Чаще всего можно заразиться при пожатии рук, при общем использовании бытовых предметов.
- Половым способом. Половой контакт способен спровоцировать заражение норвежской чесоткой.
Существуют данные о том, что норвежская чесотка передается от домашних животных. В этом случае речь идет о псевдочесотке. Известно, что возбудители, вызывающие заболевание у животных, являются абсолютно безопасными для человека.
Диагностика заболевания
При постановке диагноза норвежской чесотки необходимо проводить дифференциальную диагностику с некоторыми дерматозами. Например, врожденные кератодермии в отличие от норвежской чесотки появляются сразу же после рождения или в первые годы жизни. Или, например, при дифференциальной диагностике норвежской чесотки от болезни Девержи необходимо учитывать тот факт, что это заболевание часто появляется в детском или юношеском возрасте. Также характерным ее симптомом являются высыпания в виде роговых конусов на поверхностной коже пальцев рук.
Норвежскую чесотку можно спутать с экземой, пиодермией, а также с псориазом. У псориаза и норвежской чесотки существуют похожие симптомы, что порой затрудняет процесс диагностирования заболевания.
Для точного диагностирования заболевания проводится гистологический анализ биоптата и биохимический анализ крови. Наблюдается сдвиг в формуле крови в сторону увеличения лейкоцитов, эозинофилов, а также наблюдается ускоренная реакция оседания эритроцитов (РОЭ).
Лечение заболевания
Лечение состоит в назначении противоскабиозных (противопаразитарных) препаратов. По мнению многих специалистов, самым эффективным методом лечения норвежской чесотки является водно-мыльная эмульсия бензил-бензоата, втирание в кожу раствора гипосульфита натрия и раствора соляной кислоты, серная мазь и мазь Вилькинсона. Хороший терапевтический эффект показывает лечение аэрозолем Cпрегаля. При обрабатывании пораженных участков аэрозолем Cпрегаля, наблюдается стойкая положительная динамика. Происходит тотальное отторжение корок, регрессирование многочисленных папулезных элементов и купирование прочих симптомов. Стоит упомянуть, что лечение проводит только профильный специалист после подтверждения диагноза. Ни в коем случае не стоит заниматься самолечением, так как можно усугубить состояние больного.

Прогноз и профилактика заболевания
Прогноз может быть неблагоприятным. Ошибки в диагностировании заболевания, несвоевременное лечение и усугубление симптомов могут привести к терминальному состоянию-смерти. Профилактика заболевания заключается в соблюдении санитарно-гигиенических норм:
- тщательное соблюдение личной гигиены;
- каждодневная смена нательного белья;
- регулярная смена постельного белья;
- раннее диагностирование больных чесоткой;
- регулярное посещение врача и выявление контактных лиц.
Норвежская чесотка
Норвежская чесотка
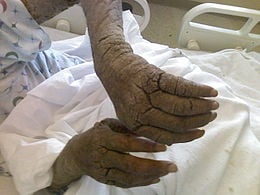





Норвежская чесотка (корковая чесотка, крустозная чесотка, кератотическая чесотка, scabies norvegica) — акариаз, вызванный тяжёлой формой обычной чесотки, и характеризующийся неблагоприятным течением, возникновением на поражённой коже толстых плотных грязно-серых чешуек, отсутствием зуда; иногда наблюдается полиморфная сыпь или эритродермия.
Впервые данная инфекция была описана Беком и Даниэльссеном в 1847 году в Норвегии у больного лепрой. Ф. Гебра назвал эту форму чесотки норвежской. Описано более 150 случаев норвежской чесотки.
Содержание
[править] Этиология и эпидемиология
По мнению большинства паразитологов и инфекционистов, норвежскую чесотку вызывает обычный чесоточный клещ Sarcoptes scabiei var hominis (De Geer, 1778), семейство Sarcoptidae, отряд Sarcoptiformes, класс Arachnida, тип Arthropoda, царство Animalia.
Этот паразит белого или жёлтовато-белого цвета, самец до 0,23 мм длины и 0,19 мм ширины, самка до 0,45 мм длины и 0,35 мм ширины; яйцо 0,14 мм. У самца присоски на 1, 2 и 4, у самки на 1 и 2 паре ног; на остальных щетинки. Роют ходы в коже человека, вызывая чесотку.
У людей с ослабленным иммунитетом (больные СПИДом, лепрой, люди, страдающие психическими и неврологическими расстройствами, например болезнью Дауна, слабоумием, сенильной деменцией, инфантилизмом, нарушениями периферической чувствительности, лейкозом, лейкемией, лимфомой кожи, туберкулёзом, красой волчанкой, синдромом Блума, сирингомиелией, спинной сухоткой, генерализованном кандидозом, а также больные, длительно принимающие кортикостероидные, глюкокортикоидные и цитостатические препараты) начинается бурное размножение чесоточных клещей, приводящих к синдрому норвежской чесотки.
Существует и другое мнение, что норвежскую чесотку вызывает более агрессивный и заразный штамм Sarcoptes scabiei.
[править] Клиническая картина и патогенез
При норвежской чесотке количество чесоточных клещей на больном исчисляется тысячами и миллионами.
Инфекция длится годами (от нескольких месяцев до 40 лет), и постепенно охватывает весь кожный покров человека. Кожа у больных сухая, покрыта мощным наслоением корок зеленовато-серого цвета. Местами ороговевшие массы лежат в виде толстого, почти сплошного «панцыря», плотно прилегающего к коже. При насильственном удалении корок обнаруживается гиперемированная, рыхлая, легко кровоточащая поверхность. Волосы принимают на участках поражения сухой и тусклый вид. Ногтевые пластинки утолщаются. Наблюдается общий лимфаденит. От больного обычно исходит неприятный запах квашеного теста, повышается температура тела. В чешуйках обнаруживаются в громадном количестве чесоточные клещи.
Корки могут быть желтовато-грязного, буро-черного цвета, плотные, с гладкой или бороздчатой поверхностью толщиной от нескольких мм до 2−3 см располагаются в несколько слоев — «этажей» (5−7). Между этими слоями и под всей коркой обнаруживается большое число чесоточных клещей; на нижней поверхности корковых слоев видны извилистые углубления, соответствующие чесоточным ходам. По данным гистологических исследований, в утолщенном роговом слое большое количество чесоточных ходов, расположенных в ряд «этажей»; зернистый слой на этих участках отсутствует. Акантоз, паракератоз. В сосочковом слое дермы небольшие воспалительные явления.
На 1 см² кожи больного обнаруживается до 200 клещей, ходы в несколько этажей, под корками обширные мокнущие эрозии.
В отличие от обычной чесотки процесс может поражать кожу лица, шеи, волосистой части головы, нередко он имеет генерализованный характер. Инфекция обычно осложняется вторичной пиодермией, лимфаденитом, сопровождается эозинофилией, лейкоцитозом и ускоренной СОЭ.
Болезнь внешне напоминает псориаз, проявляясь распространенной эритемой, толстыми роговыми корками, шелушением и ониходистрофией. Зуд таких больных не беспокоит, а чесоточные ходы обнаружить невозможно.
У ВИЧ-инфицированных, страдающих норвежской чесоткой, нередко выявляют бактериемию; входными воротами инфекции, очевидно, служат глубокие трещины кожи. На фоне ВИЧ-инфекции возможны и нетипичные проявления чесотки — генерализованный зуд практически без высыпаний или генерализованный зуд на фоне распространенной папулезной сыпи [1] .
Больные норвежской чесоткой очень заразны и служат причиной больничных вспышек заболевания. Так, Itani и соавт. наблюдали больную с болезнью Дауна, у которой в течение 25 лет было кожное заболевание неясного характера. При гистологическом и микроскопическом исследованиях обнаружены чесоточные клещи. За время пребывания в клинике больная заразила чесоткой 11 стационарных больных и 8 медицинских сестёр. У зараженных инфекция протекала с клинической картиной обычной чесотки.
Другой случай наблюдали Haydon и Kaplan, описавшие вспышку чесотки в дерматологической больнице в США у 54 больных. Инфекцию занёс один больной [2] .
При отсутствии правильного лечения, инфекция может завершиться генерализацией и смертью в следствии нарастания интоксикации [3] .
Летальным исходам способствует ошибочный диагноз, и соответственно, неправильное лечение. Например, описан случай, когда больной норвежской чесоткой были прописаны гипосенсибилизирующая, антигистаминная терапия, терапия кортикостероидными мазями и кортикостероидными гормонами. Это привело к запущению болезни, нарастанию инвазии, и смерти больной.
Также наблюдение этой больной выявило не только заразность норвежской чесотки («заболели не только медицинские сёстры, врачи, обслуживающий персонал стационара РКВД, где диагноз не был установлен и мер предосторожности не соблюдалось, но и сотрудники клиники института, РАО, несмотря на соблюдение необходимых противоэпидемических мероприятий»). но и особенности её течения — более тяжёлые, и менее поддающиеся лечению («Всем заболевшим проводилось специфическое лечение противоскабиозными препаратами, причём практически у всех больных приходилось проводить по 2 — 3 тура лечения. Отмечено также длительное существование постскабиозных явлений: зуд, папулезные гиперпигментированные высыпания.»). Другими словами, было показано что контагиозность и патологическая способность возбудителя норвежской чесотки отличается от возбудителя банальной чесотки [4] .
[править] Лечение
Дифференциальный диагноз проводят с пиодермией, экземой, осложненной пиодермией, а также с гиперкератотической формой псориаза.
Прогноз в запущенных случаях при серьёзных осложнениях в сочетании с отсутствием адекватной медицинской помощи может быть неблагоприятным — лечение малоэффективно, нередки случаи смерти, наступающей вследствие токсикации больного, поражения сердечной деятельности.
Лечение инфекции проводят в два этапа — на первом этапе лечения направлено на удаление корок, затем проводят циклы противопаразитарной терапии до полного излечения [5] .
