История болезни при ожоге
История болезни: Комбинированный ожог обоих глаз I ст., травматический кератит
Диагноз при поступлении:Комбинированный ожог обоих глаз.
Диагнозклинический: Комбинированный ожог обоих глаз I ст., травматический кератит.
При поступлении больной жаловался на боли в области век и в глазах, на чувство инородного тела в глазах, на слезотечение.
Больным себя считает с 1.01.2002 года, когда в 00 15 при попытке использования пиротехники кустарного производства, взорвалась магниево-марганцевая смесь в результате чего и получил травму глаз. Дома промывали глаза водой и закапывали капли (названия не указаны). Была вызвана карета скорой помощи, которая и доставила пострадавшего в офтальмологическое отделение областной клинической больницы им. Мечникова.
Социально-бытовые условия удовлетворительные. Рос и развивался в соответствии с возрастом. Болезнь Боткина, кожвен-заболевания отрицает. Из перенесенных заболеваний отмечает пневмонию, аллергологический анамнез без особенностей, популяция “А”.
Status praesens obgectivus:
Положение больного активное, телосложение правильное, сознание ясное. Кожа и видимые слизистые оболочки обычной окраски. Ногти без деформации, подкожно-жировая клетчатка развита хорошо. Со стороны костно-мышечной системы патологий не выявлено.
Грудная клетка цилиндрической формы. Обе половины участвуют в акте дыхания симметрично.
Сравнительная перкуссия легких: над легкими определяется легочной звук, симметричный с обеих сторон.
Топографическая перкуссия легких:
Линия перкуссии правое легкое левое легкое
1.L.parasternalis 5 м/р —
2.L.clavicularis media 6 ребро —
3.L. axillaris anterior 7 ребро 7 ребро
4.L. axillaris media 8 ребро 8 ребро
5.L. axillaris posterior 9 ребро 9 ребро
6.L.scapularis. 10 ребро 10 ребро
7.L.paravertebralis остистый отросток 11 грудного позвонка
Экскурсия нижних краев легких в пределах нормы.
Шейные вены в горизонтальном положении не набухшие . Верхушечный толчок пальпируется в 5 межреберье.
Относительная граница тупости сердца:
Правая: По правому краю грудины.
Левая: На один сантиметр кнутри от ЛСКЛ по пятому межреберью.
Верхняя: Третье ребро по левой парастернальной линии.
Абсолютная граница тупости сердца:
Правая: По левому краю грудины
Левая: На один сантиметр кнутри от границы относительной тупости.
Верхняя: Четвертое ребро по левой парастернальной линии.
Тоны сердца ясные, ритмичные, шумов нет.
АД 130 /80 мм. рт. ст.
Пульс на периферических артериях симметричный . ЧСС 80 ударов в минуту.
Аппетит хороший, язык влажный обложен белым налетом. Живот при пальпации мягкий, безболезненный. Диспепсических явлений нет . Селезенка не пальпируется.
Размеры печени по Курлову:
1.По правой СКЛ 9 см.
2.По срединной линии 8 см.
3.По левой реберной дуге 6 см.
Дизурических явлений нет. Почки не пальпируются . Симптом поколачивания по 12 ребру отрицательный с обеих сторон.
Кровотечений нет. Цвет кожи и видимых слизистых оболочек обычной окраски.
Сон нормальный. Отмечает боли в левой половине головы. Сознание ясное. Сухожильные рефлексы сохранены. Патологических рефлексов не выявлено.
Щитовидная железа не увеличена, жалоб не предъявляет.
Рефракция эметропическая. Кожа век отечная, гиперемированная. Глазная щель сужена. Рост ресниц правильный, ресницы уменьшены в размере за счет ожога. Слизистая век рыхлая, гиперемированная, отечная. Отмечается умереновыраженная, смешанная иньекция глазного яблока, преимуощественно перикорнеальная. Роговая оболочка отечная в ее толще импрегнированы кусочки марганца. Передняя камера глаза средней глубины, влага ее прозрачная, радужная оболочка серого цвета, рисунок ее четкий. Зрачек 4 мм. в диаметре (под атропином), реакция на свет прямая и содружественная отсутствуют. Область зрачка черного цвета, хрусталик прозрачный. Глазное дно: диск зрительного нерва бледнорозового цвета, границы четкие, калибр сосудов равномерый, желтое пятно и периферическая сетчатка не изменены.
В свете щелевой лампы видны импрегнированные кусочки марганца в толще роговой оболочки, выражены складки десцеметовой оболочки, умеренный отек роговой оболочки. ВГД (внутриглазное давление) пальпаторно в норме.
Поле зрения в норме:
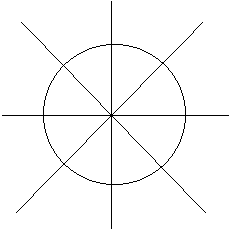
Цветоощущение нарушено по врожденному типу.
Рефракция эметропическая. Кожа век отечная, гиперемированная. Глазная щель сужена. Рост ресниц правильный, ресницы уменьшены в размере за счет ожога. Слизистая век рыхлая, гиперемированная, отечная. Отмечается умереновыраженная, смешанная иньекция глазного яблока, преимуощественно перикорнеальная. Роговая оболочка отечная в парацентральной области, имеет инфильтрат 1*1 мм. с нечеткими границами, серого цвета. Передняя камера глаза средней глубины, влага ее прозрачная, радужная оболочка серого цвета, рисунок ее четкий. Зрачек 4 мм. в диаметре (под атропином), реакция на свет прямая и содружественная отсутствуют. Область зрачка черного цвета, хрусталик прозрачный. Глазное дно: диск зрительного нерва бледнорозового цвета, границы четкие, калибр сосудов равномерый, желтое пятно и периферическая сетчатка не изменены.
В свете щелевой лампы виден инфильтрат на роговой оболочке 1*1 мм. с нечеткими границами, выражены складки десцеметовой оболочки, умеренный отек роговой оболочки. ВГД (внутриглазное давление) пальпаторно в норме.
Поле зрения в норме:

Цветоощущение нарушено по врожденному типу.
Комбинированный ожог обоих глаз I ст., травматический кератит.
Обоснование клинического диагноза:
Клинический диагноз выставлен на основании данных жалоб больного на боли в области век и в глазах, на чувство инородного тела в глазах, на слезотечение.
На основании данных анамнеза болезни: болеет с 1.01.2002 года, травму получил при взрыве магниево-марганцевой смеси.
На основании локального статуса:
Правый глаз:Кожа век отечная, гиперемированная. Глазная щель сужена. Рост ресниц правильный, ресницы уменьшены в размере за счет ожога. Слизистая век рыхлая, гиперемированная, отечная. Роговая оболочка отечная в ее толще импрегнированы кусочки марганца. В свете щелевой лампы видны импрегнированные кусочки марганца в толще роговой оболочки, выражены складки десцеметовой оболочки, умеренный отек роговой оболочки. ВГД (внутриглазное давление) пальпаторно в норме.
Левый глаз:Рост ресниц правильный, ресницы уменьшены в размере за счет ожога. Слизистая век рыхлая, гиперемированная, отечная. Роговая оболочка отечная в парацентральной области, имеет инфильтрат 1*1 мм. с нечеткими границами, серого цвета. В свете щелевой лампы виден инфильтрат на роговой оболочке 1*1 мм. с нечеткими границами, выражены складки десцеметовой оболочки, умеренный отек роговой оболочки. ВГД (внутриглазное давление) пальпаторно в норме.
Данные лабораторных методов исследования:
Клинический анализ крови
1-2 в поле зрения
свежие 0-2 в поле зрения
плоский 1-3 в поле зрения
Биохимический анализ крови:
А) воздействие на вторичную инфекцию:
Rp.: Penicillini 200000 ED
Sol. Natrii chlorati 0.85% 20.0
MDS. Глазные капли, закапывать по 2 капли каждый час.
Rp.: Sol. Furacilini 1:5000 200.0
DS. Для промывания коньюнктивального мешка 4-6 раз в сутки.
Б) лечение осложнений, в частности иридоциклита:
Rp.: Sol. Atropini sulfurici 1% 10.0
DS. Глазные капли, по 1-2 капли 3 раза в день в оба глаза.
Rp.: Em. Cortisoni 1% 10.0
DS. По 1-2 капли закапывать в коньюнктивальный мешок обоих глаз каждые 2 часа.
Эпикриз: Больной 1982 года рождения, проживающий по адресу, поступил 1.01.2002г. в глазное отделение областной клинической больницы им. Мечникова с диагнозом: Комбинированный ожог обоих глаз I ст., травматический кератит.
При поступлении больной жаловался на боли в области век и в глазах, на чувство инородного тела в глазах, на слезотечение. Из анамнеза болезни: болеет с 1.01.2002 года, травму получил при взрыве магниево-марганцевой смеси.
Из анамнеза жизни:патологий не обнаружено.
Из объективного статуса:особых изменений не выявлено.
Локальный статус:Правый глаз: Кожа век отечная, гиперемированная. Глазная щель сужена. Рост ресниц правильный, ресницы уменьшены в размере за счет ожога. Слизистая век рыхлая, гиперемированная, отечная. Роговая оболочка отечная в ее толще импрегнированы кусочки марганца. В свете щелевой лампы видны импрегнированные кусочки марганца в толще роговой оболочки, выражены складки десцеметовой оболочки, умеренный отек роговой оболочки. ВГД (внутриглазное давление) пальпаторно в норме.
Левый глаз:Рост ресниц правильный, ресницы уменьшены в размере за счет ожога. Слизистая век рыхлая, гиперемированная, отечная. Роговая оболочка отечная в парацентральной области, имеет инфильтрат 1*1 мм. с нечеткими границами, серого цвета. В свете щелевой лампы виден инфильтрат на роговой оболочке 1*1 мм. с нечеткими границами, выражены складки десцеметовой оболочки, умеренный отек роговой оболочки. ВГД (внутриглазное давление) пальпаторно в норме.
В отделении больной получает: раствор пенициллина в каплях, раствор фурацилина в каплях, атропин в каплях и эмульсию кортизона в каплях.
В динамике: Без изменений .
4.01.02г. состояние больного удовлетворительное. При осмотре Роговая оболочка левого глаза умеренно отечная в ее толще импрегнированы кусочки марганца, передняя камера средней глубины, влага передней камеры прозрачная. Роговая оболочка правого глаза умеренно отечная в парацентральной области, имеет инфильтрат 1*1 мм. с нечеткими границами, серого цвета. Передняя камера глаза средней глубины, влага ее прозрачная, радужная оболочка серого цвета, рисунок ее четкий. Со стороны других органов и систем больной жалоб не предъявляет.
Список используемой литературы:
- Назад
- Вперёд
Ошибка в тексте? Выдели её мышкой и нажми 
Остались рефераты, курсовые, презентации? Поделись с нами — загрузи их здесь!
История болезни при ожоге
Термические ожоги являются последствием воздействия пламени, светового излучения, горячей жидкости или предметов, пара, горячего воздуха.
Симптомы термического ожога
Симптомы термического ожога определяются площадью и глубиной повреждения тканей. Исходя из патологоанатомических изменений в поврежденных тканях, ожоги принято разделять на ожоги I-IV степени.
Ожог I степени сопровождается покраснением и отеком ткани. При ожоге II степени на пораженных тканях появляются пузырьки, наполненные прозрачной жидкостью желтоватого цвета. При ожогах I-II степени в коже не происходит морфологических изменений, в отличие от ожогов более высоких степеней.
При ожогах IIIА степени (дермальных) происходит поражение кожи не на всю толщу. Волосяные сумки, потовые и сальные железы, выводные протоки этих желез сохраняют жизнеспособность. Для ожогов IIIБ степени характерно омертвение кожи и образование некротического струпа. Ожоги IV степени характеризуются омертвением кожи и тканей, расположенных глубже (мышцы, сухожилия, костные ткани).
Диагностика степени ожога основана на анализе причины и обстоятельств его возникновения, результатах осмотра раневой поверхности и проведении дополнительных обследований:
При оценке тяжести термических ожогов учитывается глубина и площадь поражения. Оценивается абсолютная и относительная величина площади ожога (выражена в процентах ко всей поверхности тела). Самым простым способом определения площади ожога является правило «девяток» или «ладони». Оно подразумевает деление тела человека на сегменты, покров которых имеет площадь равную 9% поверхности тела. Площадь ладони взрослого человека соответствует 1% поверхности тела.
Дифференциальная диагностика ожогов IIIА и IIIБ степени трудна и обычно возможна только при отторжении некротизированных тканей. Для определения глубины ожога учитывается характер и длительность воздействия термического фактора.
По степени тяжести различают термические ожоги I, II, III и IV степени.
Если кожа в месте ожога только покраснела, ее нужно остудить под холодной водой 15-20 минут. Можно нанести противоожоговый препарат из домашней аптечки. При появлении на коже пузырей, эрозий нужно срочно обратиться за специализированной помощью.
Ожоги II степени в области лица, шеи или гениталий, а также ожоги III и IV степени – повод для вызова «скорой помощи». Недопустимо прикладывать к местам ожогов лед или смазывать их жиром.
Лечение термического ожога
Тактика лечения зависит от степени термического ожога. Должна быть проведена квалифицированная обработка раны с наложением антибактериальных мазей или промыв раствором (хлорофиллипт). Медицинский работник вскрывает пузыри, дезинфицирует рану и накладывает асептическую повязку. При сильном загрязнении раны пациенту вводят противостолбнячную сыворотку. При необходимости вводятся обезболивающие препараты. При обширных и глубоких поражениях показано введение инфузионных растворов. При местном лечении используются средства для дезинфекции и обработки раны, антибиотики и антибактериальные препараты.
Пациенту могут рекомендовать ограничить подвижность поврежденной части тела. В питании необходимо учесть потерю жидкости и белка при поражении. После выздоровления кожу необходимо оберегать от чрезмерного воздействия солнечных лучей.
Возможны следующие осложнения термических ожогов:
- Ожоговая болезнь
- Ожоговый шок
- Ожоговая септикотоксемия
- Ожоговая токсемия
Профилактика термического ожога
Профилактика ожогов заключается в соблюдении техники безопасности при обращении с веществами и предметами, которые способны привести к ожогу. Родителям необходимо ограждать детей от воздействия веществ и предметов с высокими температурами, а также обучать их выполнять правила безопасности при использовании огня, горячих жидкостей и предметов.
История болезни — хирургия
Это позволяет читателю вступить в заочную дискуссию с автором, а главное — поразмышлять вместе с ним над тем, что ожидает искусство (и, следовательно, человека) в более или менее отдаленном будущем.
Сенсационные откровения Александра Хинштейна, дополненные предисловием личного врача Ельцина Владлена Вторушина и комментариями бессменного начальника Службы Безопасности президента Александра Коржакова, позволят нам узнать о том, что творилось за кулисами «кремлевского театра абсурда».
При аускультации артерий патологических изменений нет. АД — 100/70 мм.рт.ст. При осмотре, пальпации и аускультации вен изменений нет. СИСТЕМА ДЫХАНИЯ Исследование верхних дыхательных путей Дыхание через нос свободное. Ощущений сухости в носу нет. Выделений из носовых ходов не наблюдается. Носовые кровотечения отсутствуют. Обоняние сохранено. Болей у корня и спинки носа, на местах проекции лобных и гайморовых пазух (самостоятельных, а также при ощупывании и поколачивании нет. Гортань: жалоб нет. Голос громкий, чистый. Дыхание в гортани не затруднено. При осмотре гортань нормальной формы, при ощупывании области гортани болезненность не определяется. Осмотр грудной клетки Грудная клетка цилиндрической формы, без деформаций. Правая и левая половины грудной клетки симметричны. Над- и подключичные ямки обозначены слабо, одинаково выражены справа и слева. Ключицы и лопатки располагаются на одном уровне, лопатки плотно прилегают к грудной клетке. Правая и левая половины грудной клетки при дыхании движутся синхронно. Вспомогательные дыхательные мышцы в акте дыхания не участвуют. Тип дыхания — смешанный. Частота дыхания — 16 в минуту. Ритм дыхания правильный. Пальпация грудной клетки При пальпации болезненности не отмечается. Эластичность грудной клетки снижена. Голосовое дрожание немного ослаблено в симметричных участках грудной клетки. Перкуссия легких При сравнительной перкуссии легких над симметричными участками грудной клетки звук ясный легочный. Очаговых изменений перкуторного звука не отмечается. Топографическая перкуссия легких Справа Слева Верхняя граница Спереди 4 см. над ключицей 4,5 см. над Сзади ключицей на уровне на уровне остистого остистого отростка отростка YII Ширина поля Кренига YII шейного шейного позвонка позвонка 5 см. Нижняя граница 5 см. Окологрудинная линия Среднеключичная линия Пер. подмышечная линия 4 м/р Сред. подмышечная линия 5 м/р 5 м/р Задн. подмышечная линия YI ребро 6 м/р Лопаточная линия YII ребро 7 м/р Околопозвоночная линия 7 м/р YIII ребро 8 м/р остистый отросток остистый отросток IX Подвижность нижнего края X грудного грудного позвонка Среднеключичная линия позвонка Средн. подмышечная линия ( 2 см. = 4 см. ( 1,8 см. — 1,8 см. = 3,6 см Лопаточная линия 2 см. = 3,8 см. ( 1,8 см. — 1,5 см. = 3,6 см. 2,5 см. = 4 см. Аускультация легких При аускультации над легкими определяется везикулярное дыхание с жестким оттенком. Побочные дыхательные шумы (хрипы, крепитация, шум трения плевры) не выслушиваются. Бронхофония не изменена. СИСТЕМА ПИЩЕВАРЕНИЯ Осмотр полости рта Запах обычный. Слизистая оболочка внутренней поверхности губ, щек, мягкого и твердого неба розовой окраски; высыпания, изъязвления отсутствуют. Десны бледно-розовой окраски, не кровоточат. Зубы санированы. Язык нормальной величины и формы, влажный, слегка обложенный беловатым налетом. Нитевидные и грибовидные сосочки языка выражены достаточно хорошо. Зев розовой окраски. Небные дужки хорошо контурируются. Миндалины не выступают за небные дужки. Слизистая оболочка глотки не гиперемирована, влажная, поверхность гладкая. Осмотр живота Живот напряжен, не участвует в акте дыхания. Патологической перистальтики, рубцов и других изменений кожных покровов не отмечается.
Из анамнеза болезни известно, что 5 лет назад впервые появились боли в эпигастральной области, обследовалась – был поставлен диагноз язвенная болезнь желудка, ранее не лечилась. Кровотечение началось остро за 5 дней до поступления. Объективно при поступлении: Общее состояние больной средней степени тяжести. Сознание ясное. Положение больной пассивное. Нарушение осанки и походки не отмечается. Отмечается бледность кожных покровов. При осмотре головы, лица, шеи патологических изменений не наблюдается. Лицо не выражает болезненных проявлений. Температура тела 36,7. Пульс с частотой 100 ударов в минуту, АД 100/70. Тип дыхания — смешанный. Частота дыхания — 16 в минуту. Живот напряжен, не участвует в акте дыхания. Дополнительные методы исследования: Рентгенографическое исследование желудка от 27.09.00г. Пищевод свободно проходим, не изменен, кардия смыкается. Желудок косо расположен, с четкими контурами. В средней трети тела, на задней стенке определяется депо бария диаметром 1,0 см. с конвергенцией отечных складок. Контур малой кривизны в этом отделе несколько выпрямлен, «ригидный», эвакуация своевременная. Луковица и петля двенадцатиперстной кишки без особенностей. Эзофагогастродуоденоскопия от 26.09.00г. В пищеводе без особенностей, кардия смыкается. В средней трети тела желудка по малой кривизне ближе к задней стенке имеется язвенный дефект диаметр дефекта 1,0х1,0 см., края подрыты, на дне фибрин светло-коричневого цвета. Вокруг инфильтрат размером до 0,5 см. Биопсия при контрольном осмотре. РН метрия от 28.09.00г. Кислотообразование выражено Клинический анализ крови от 26.09.00г. гемоглобин 62 г/л эритроциты 2.1х1012 г/ л цветной показатель 0.8. Заключение: все вышеприведенные данные позволяют поставить диагноз Язвенная болезнь, хроническая язва тела желудка осложненная кровотечением. Больной было получено следующее лечение: Консервативное лечение, проводимое с гемостатической целью (холод, лед на живот, гемотрансфузия, атропин 0,1% для снижения секреции желудочного сока, подкожно; строгий постельный режим, соблюдение диеты. Вследствие не эффективности консервативного лечение было решено применить оперативное вмешательство: Лапаратомия. Гастротомия. Прошивание язвы. Состояние больной после операции стабильное, в динамике наблюдается улучшение состояния. Выписана из стационара 12.10.00г. Прогноз для жизни благоприятный. Трудоспособность сохранена, однако не показаны все виды работ, связанные с нерегулярным питанием, большими эмоциональными и физическими перегрузками. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ЯЗВЕННОЙ БОЛЕЗНИ Согласно современным представлениям, механизм язвообразования как в желудке, так и в двенадцатиперстной кишке сводится к нарушению взаимодействия между факторами агрессии желудочного сока и защиты (резистентности) слизистой оболочки гастродуоденальной зоны, что проявляется сдвигом в сторону усиления первого звена названного соотношения и ослабления второго. Выделяют разные звенья цитопротекции, включающие: 1. Антикислотный и антипепсиновый барьер, формируемый желудочной слизью и продукцией бикарбонатных ионов, секретируемых в слизистой оболочке желудка и двенадцатиперстной кишки («слизисто-бикарбонатный барьер»). 1. Нормальную регенеративную активность покровно-ямочного эпителия, обеспечивающую качественное замещение погибших клеток. 1. Достаточный кровоток в слизистой оболочке желудка и двенадцатиперстной кишки. 1. Наличие в слизистой оболочке желудка веществ, обеспечивающих перечисленные протективные свойства (простогландины и др.). Ниже рассмотрен ряд таких факторов. Алиментарные факторы.
В качестве одной из потенциальных причин повышенной кислотной продукции в первую очередь приводится гиперплазия париетальных клеток слизистой оболочки желудка. Было показано, что усиление кислотообразования зависит от увеличения массы обкладочных клеток, а уменьшение продукции соляной кислоты — от их атрофии. В исследованиях было установлено, что у больных с дуоденальной локализацией язв насчитывается в общей сложности 1,9 биллиона обкладочных клеток. Это почти в 2 раза превосходит их количество у здоровых лиц. Чтобы яснее представить механизмы гиперфункции обкладочных клеток, необходимо остановиться на процессах секреции соляной кислоты в желудке, отклонения в регуляции которых рассматриваются в настоящее время как важный фактор патогенеза язвенной болезни. Париетальная клетка слизистой оболочки желудка действует по принципу калиево-натриевого насоса, в котором ионы К обмениваются на ионы Н , а ионы a на ионы Cl(. Процесс секреции Н происходит на апикальной стороне обкладочных клеток и сопровождается адекватным выделением бикарбонатов на их базальной поверхности. При нарушении этого процесса возникает обратная диффузия ионов Н из просвета желудка в его стенку. Это приводит к истощению буферной системы клеток желудка, возникновению местного тканевого ацидоза, что в свою очередь ведет к нарушению микроциркуляции, ишемии слизистой оболочки, снижению регенеративных свойств эпителия. Еще в 1853 году Вирхов выдвинул сосудистую теорию язвенной болезни, согласно которой язвообразование является следствием ишемии. Достаточно хорошо известно, что кровоток непосредственно влияет на репаративные свойства слизистой, поскольку быстро делящийся эпителий требует большого количества кислорода и питательных веществ. Гораздо медленнее заживают язвы, в краях которых обнаруживается уменьшение оксигенации вследствие снижения кровотока. Кроме того, было установлено, что усиленный кровоток полностью снимает все повреждающие эффекты НПВП, солей желчных кислот и соляной кислоты, так ка адекватный кровоток обеспечивает нормальное поступление в слизистую оболочку бикарбонатов, значительная часть которых не синтезируется в клетке, а поступает из кровотока, что подтверждено также внутренним введением бикарбонатов, которое предупреждает повреждения слизистой. В течение ряда лет в литературе прочно отстаивалась точка зрения, что гиперсекреция соляной кислоты при язвенной болезни может быть следствием повышенного тонуса блуждающего нерва. Результаты многочисленных исследований свидетельствуют, в целом, о высокой холинергической активности крови у таких пациентов, особенно при дуоденальной локализации процесса. В настоящее время принято считать, что прямым показателем повышенного тонуса блуждающего нерва может служить концентрация панкреатических полипептидов в сыворотке крови, которые освобождаются поджелудочной железой при вагальной стимуляции. Однако, как показали данные обследования, повышение парасимпатической активности при язвенной болезни выявляется лишь у 57,6% больных с гиперсекрецией соляной кислоты и у 67,6% пациентов с гиперсекрецией пепсина.
Комната-келья с одним крошечным оконцем Луке понравилась. Стол, стул, железная кровать, в углу — икона. Чего еще желать? В холодных сенях — рукомойник. Там же кадка с колодезной водой. Уборная во дворе. Уж не взыщите. Впрочем, дома бывал он редко. Полдня профессор проводил в амбулатории на приеме, потом шел в ближнюю больницу. Оперировать ссыльному запрещалось, но больничные хирурги тайком пользовались его консультациями, а если поблизости не было начальства, то разрешали даже ассистировать. В келью свою Лука добирался только вечером. Засветив десятилинейную керосиновую лампешку, принимался за чтение присланных дочерью медицинских журналов и книг. Делал выписки из историй болезни, не оставляя мысль издать когда-то главную свою книгу, «Очерки гнойной хирургии». Перед сном, отложив дела медицинские, погружался в Библию. День начинался утренней молитвой, завершался вечерней. Ходил бы в воскресенье в церковь, да некуда: все церкви в Архангельске закрыты. Жизнь текла монотонно, скудно, но не впустую. Владыка наполнял ее трудом и мыслью, верой и стремлением по мере сил помогать каждому больному
Место стеноза — рентген, ФГДДС. Стадия — клиника, R, ФГДС.Дифф. диагностика: — спазм; — опухоль; — обострение я/б; — кишечная непроходимость; — эпилепсия.Правила R-исследования: — после лечебно-диагностического приема; — осмотр с утра; — наблюдение до полной эвакуации; — в день исследования не промывать желудок.Лечение: 1 стадия — медикаментозное лечение. Лечебно-диагностический прием: — паранефральная новокаиновая блокада; — атропин 3 дня; — промывание желудка; — провотивовоспалительное лечение, папаверин, противоязвенное лечение, нормализация обмена. 2 — 3 стадии — операция, резекция желудка, ГЭА. Предоперационный период: — тонизирование желудка; — устранение обезвоживания; — нормализация питания; — нормализация электролитного обмена; — подготовка легких, сердца.Результаты хир. лечения: 4-8 % — лет. исход, 93 % — успешная резек- ция, 30 % — с ГЭА. ПЕНЕТРАЦИЯ желудок Клиника: защитная язва — сильная боль; клеточная — симптомы поражения органа; реакция — неэффективность лечения; — изменение крови, увел. температуры; спайки — кровь в кале; — увел. желудочной секреции; — пальпаторная болезненность в зоне пенетрации; — R-скопия желудка, ФГДС.
Тяжелые переживания 1934 года несколько рассеялись к осени, когда вышли из печати «Очерки гнойной хирургии». То была лишь малая часть того, что Войно написал по этому поводу, но и в таком, урезанном, виде он ждал свою книгу более десяти лет. Ждал с нетерпением. В этот скромный томик была вложена почти вся его жизнь. И, действительно, если мы перелистаем монографию, то по датам приведенных в ней историй болезни обнаружим: автор писал ее с того самого времени, как стал врачом. Истории болезни позволяют не только проникнуть в судьбы пациентов, но и проследить за беспокойной скитальческой жизнью самого медика. Вот «старик огромного роста и богатырского сложения вошел, пошатываясь, в амбулаторию Ардатовской земской больницы». На страницы монографии этот старик с карбункулом нижней губы явился из далекого 1907 года. Вестником того времени, когда Войно работал в Романовской больнице, явился молодой крестьянин Григорий И. с фурункулом на щеке. Одиннадцатимесячную крестьянскую дочь Валентину Д. Войно оперировал в Переславле в 1916-м. А «Илья Ж., ученик, 16 лет, был ранен на улице Ташкента 28 октября 1917 года разорвавшейся над ним шрапнелью» — это уже память о жертвах революции
Для этого используют метод ладони — ладонные поверхности больного прикладывют к ожогу, определяя ее площадь . применяют также правило девяток: голова и шея, согласно этому правилу составляет 9% от площади поверхности тела, конечности 9%, передняя и задняя поверхность туловища — 18%. 1. Глубина ожога. При ожоге первой степени воздействие идет на эпидермис, не достигая сосочкового слоя дермы. Характерны гиперемия, отек, боль. Эти симптомы исчезают последоватльно отек — через сутки, боль — через — 2 суток, гиперемия — через 3 суток. При ожогах второй степени наблюдается поражение сосочкового слоя с образованием экссудата. Образуются пузыри, наблюдается сильная боль. Плазмопотеря может достигать 1 л в сутки — это приодит к сгущению крови. При боли в 30% случаев ожого 2 степени возможен шок. Ожоги третьей степени могут быть 3а и 3б. При 3а степени характер воздействия на эпидермис и часть дермы поверхностый. Сохранен камбиалный сосочковый слой. В оставшейся форме сохранены клетки, способные к эпителизации. Проявляется ожог 3а степени: образованием пузырей, окрашенных экссудатом, болезненность отсутствует, что лекго проверить уколов иголкой, образуется струп (некроз участка кожи).
В больнице, где работал Владыка Лука, помещение для амбулаторного приема было маленьким, очень тесным, полутемным. В коридоре всегда теснилась очередь, женщины ругались, плакали дети. Печи дымили, но тепла давали мало. Не хватало ваты, бинтов, антисептиков, даже бумаги. Рецепты писали на клочках, а истории болезни — на газете, фиолетовыми чернилами поперек печатного текста. Больных всегда было много: к хирургу записывалось по сорок человек и более. Эту вторую ссылку Владыка Лука считал легкой. [43] После того, как Владыке Луке второй раз оперировали больной глаз, он узнал, что с его сыном Михаилом случилось несчастье: поезд, на котором он ехал из Ленинграда в Москву, потерпел крушение. Михаил Войно-Ясенецкий получил несколько ран, в том числе тяжелейший перелом ноги. Его доставили в одну из больниц Ленинграда. Епископ Лука, не закончив лечение, поспешил в Ленинград, надеясь помочь сыну, в результате недолеченный глаз погиб окончательно. В Ташкенте в 1935 году Владыка Лука жил неподалеку от больницы Полторацкого
ЭМОЦИОНАЛЬНО-НЕРВНО-ПСИХИЧЕСКИЙ АНАМНЕЗ Тяжелым психоэмоциональным переживаниям не подвергалась. ГИНЕКОЛОГИЧЕСКИЙ АНАМНЕЗ Первые месячные начались с 13 лет; установились сразу. Менопауза с 55 лет. Заболевания половой сферы отрицает. Беременностей 1, родов 0, абортов 1. ПЕРЕНЕСЕННЫЕ ЗАБОЛЕВАНИЯ Перенесла все детские инфекции. ВРЕДНЫЕ ПРИВЫЧКИ Не курит, алкоголь и наркотики не употребляет. ГЕМОТРАНСФУЗИОННЫЙ АНАМНЕЗ Группа крови: О((); Rh( )-положительный. Гемотрансфузии раньше не производились. АЛЛЕРГОЛОГИЧЕСКИЙ АНАМНЕЗ Аллергические реакции на лекарственные препараты и пищевые продукты не отмечает. СТРАХОВОЙ АНАМНЕЗ Последний больничный лист с 14 октября 1996 года. Инвалид 2 группы по общему заболеванию. S A US PRAESE S OBJEC IVUS ОБЩИЙ ОСМОТР Состояние удовлетворительное. Сознание ясное. Положение пассивно-активное. Нормостенического типа телосложения, удовлетворительного питания. Внешний вид соответствует возрасту. Кожные покровы телесного цвета, обычной влажности. Кожа эластичная, тургор тканей снижен. Дермагрофизм белый нестойкий.
Ваши дети во время приёма пищи вечно проливают что-то на ковёр и пол, пачкают руки, а Вы потом тратите уйму времени на выведение пятен с
Юмор – настоящее богатство! Купюры в пачке выглядят совсем как настоящие, к тому же и банковской лентой перехвачены. Но вглядитесь
Болезни сетчатки глаза
Сетчатка глаза играет одну из самых важных ролей в зрительном восприятии окружающей среды. Этот компонент представляет собой внутреннею чувствительную оболочку глаза, которая выполняет функцию приема светового и цветного сигнала, а затем поставки его через зрительный нерв в мозг.
Ретина – одна из самых сложных структур зрительного органа. Именно она ответственна за проецирование изображений и их передачу в виде электрических импульсов через оптический нерв в головной мозг. Поэтому любые болезни сетчатки приводят в первую очередь к ухудшению зрения. Чтобы сохранить зрительную способность и избежать радикальных мер по ее восстановлению важно своевременно выявлять заболевания и лечить их на ранней стадии. Но сегодня насчитывается порядка десяти патологий сетчатой оболочки: как же отличить их друг от друга?
В настоящее время медицине известно уже очень много различных патологий сетчатой оболочки глаза. Наиболее опасным и распространенным из всех этих недугов считается отслоение сетчатки. Уровень развития современной медицины, к счастью, позволяет успешно противостоять этому заболеванию.
Всего существует 3 группы болезней, которые могут поразить сетчатку глаза:
- Дистрофические. Данные патологии могут быть врожденными или приобретенными и связаны со структурными изменениями фоточувствительной оболочки.
- Сосудистые. Чаще всего такие болезни сетчатки развиваются на фоне уже существующих патологий, затронувших кровеносную систему. К примеру иридоциклит.
- Воспалительные. При инфекционном поражении зрительного аппарата в воспалительный процесс порой включается сетчатка.
Вот перечень самых распространенных болезней, которые поражают сетчатку глаз:
Одно из распространенных заболеваний сетчатки глаза – ангиопатия. Это патология, поражающая сосудистую сетку оболочки, развивается при:
Это заболевание распространяется на все возрастные группы людей, но в группе риска находятся люди старше 30-ти лет.
Мелкие кровоизлияния в склеру случаются у многих. Это неопасно для зрения и не требует обращения к врачу. Но когда скопления крови образуются в сетчатой оболочке, появляется повод обратиться за врачебной помощью. Кровоизлияние в сетчатку обычно происходит на фоне травм, отличающихся степенью тяжести:
Лечение кровоизлияния в глаз заключается в остановке кровотечения и устранении причины, вызвавшей его. Радикальная мера – витрэктомия. Эта операция по удалению помутневших частей стекловидного тела и кровяных скоплений с сетчатки.
Разрыв сетчатой оболочки
Разрыв сетчатки связан с нарушением целостности фоточувствительной оболочки. В результате это может привести к ее полному отслоению. Различают следующие виды разрыва:
Разрыв ретины без начавшегося отслоения оболочки лечится путем лазерной коагуляции. Иногда прибегают к витрэктомии.
Отек ретины в центральной области называется отеком макулы – части сетчатки глаза, составляющая в диаметре около 0,5 см. Макулярный отек развивается на фоне:
При макулярном отеке восстановление зрения может занять от 2 месяцев до полутра лет.
Отслоение сетчатки глаза
Эта патология сетчатки глаза обусловлена разрывами ретины. Отслоившаяся часть светочувствительной оболочки перестает получать питание, что приводит к нарушению работы фоторецепторов. В образующихся карманах накапливается жидкость, провоцирующая ухудшение зрения и продолжение отслоения ретины.
По классификации отслоение сетчатки бывает:
- Регматогенны (разрыв и отслоение на фоне истончения ретины).
- Тракционным (на фоне натяжения ретины со стороны стекловидного тела при образовании новых сосудов или фиброзной ткани).
- Экссудатичным (происходит на фоне инфекционных заболеваний зрительного анализатора,новообразований в сосудистой или сетчатой оболочках).
- Травматическим (отслоиться ретина может сразу после повреждения или после нескольких месяцев и даже лет после травмы глаза).
Восстановление зрительной способности эффективнее при обращении за врачебной помощью сразу после появления симптомов отслоения ретины.
Дистрофия сетчатой оболочки
Дистрофия ретины – это происходящие в оболочке дегенеративные необратимые процессы. Болезнь прогрессирует медленно, но приводит к ухудшению зрения, однако потере зрения – редко. Патологии больше подвержены пожилые люди, у которых дистрофия – одна из распространенных причин нарушения зрительной способности.
Различают следующие типы дистрофии:
Прогресс дистрофии сетчатой оболочки можно остановить, но нельзя восстановить зрение после его нарушения вследствие дегенеративных процессов.
Чтобы выявить у пациента заболевания сетчатки глаза, необходимо пройти через следующие процедуры:
- Тонометрия – измерение ВГД (внутриглазного давления).
- Визометрия – исследование уровня остроты зрения, позволяющее определить состояние участка поражения и жизненно важных центральных областей.
- Электрофизиологическое исследование глаза (ЭФИ) – оценка жизнеспособности клеток сетчатки и зрительного нерва.
- Компьютерная периметрия– обследование зрительных полей для определения состояния периферических областей сетчатой оболочки.
- Офтальмоскопия – исследование глазного дна, позволяющее определить очаги поражения сетчатки, локализацию и количество разрывов. Кроме того, при наличии отслоенных участков сетчатки.
- Офтальмоскопия дает возможность оценить их состояние, прочность их соединения со стекловидным телом, а также выявить области, которые требуют повышенного внимания во время лечебных мероприятий.
- Оптическая когерентная томография.
- Тест Амслера для проверки центральной области зрения.
- Компьютерная томография глаза.
- УЗИ.
- МРТ.
Процедуры назначает специалист, поэтому пациенту не обязательно будет проходить весь этот комплекс.
Профилактические меры при болезнях сетчатки глаза слегка отличаются в зависимости от вида болезни, но в общих чертах очень похожи. Самые важные принципы успешной профилактической деятельности — это здоровый образ жизни, правильное и полностью сбалансированное питание и обязательный отказ от вредных привычек.
Тетрациклиновая мазь: инструкция по применению для глаз описана в этой статье.
Очень важно знать и понимать, что своевременное обращение к врачу (при первых симптомах) и как следствие получение квалифицированной медицинской помощи поможет избежать развития серьезных осложнений. Ведь зачастую заболевания сетчатки могут нанести необратимый вред здоровью и человек навсегда может потерять зрение.
Также читайте про то, какие заболевания провоцирует гнилостное выделение из глаз и диплопия.
Гуашевые краски изготавливаются на основе натуральных компонентов и высококачестсвенных пигментов с добавлением консервантов, не
В комплекте: фонарик, горелка. Оформление упаковки — 100% полностью на русском языке. Форма купола «перевёрнутая груша» как у
Ожоги и отмороженияОжогом называется повреждение тканей, вызванное воздействием термической, химической, электрической, лучевой энергии. В соответствии с этим различают термические, химические, лучевые, электрические ожоги. Среди хирургических болезней ожоги составляют 2%, на долю термических ожогов приходится наибольшая их часть.В основе повреждения тканей при ожогах лежит перегревание, обусловленное воздействием пламени, пара, кипятка, раскаленного металла и др. Степень перегревания зависит от температуры травмирующего агента и времени его воздействия. Так, воспламенение бензина, продолжающееся доли секунды, вызывает перегревание тканей в течение долей минуты, действие горячего пара в течение 20 с приводит к перегреванию тканей в течение 3 мин. Если перегревание тканей наступает при температуре ниже 58°С, то наступает влажный некроз тканей, при более высокой температуре (выше 65°С) — коагуляционный некроз.Термические ожоги кожи появляются при воздействии термических факторов в зависимости от длительности действия: термические агенты с более низкой температурой, но при длительном воздействии оказывают такое же повреждающее действие, как кратковременное действие термических агентов высокой температуры. При длительном воздействии на ткани термического агента невысоких температур возможно возникновение ожогов. Так, действие температуры 42°С в течение 6 ч приводит к некрозу кожи. Подобная ситуация возможна при обкладывании грелками больных, находящихся в бессознательном состоянии. Термический агент, температура которого 50°С, через 3 мин может вызвать некроз кожи. Эта температура считается пороговой для эпидермиса, а лейкоциты, остеобласты погибают при температуре 44—46°С. Тяжесть ожога зависит от площади и .глубины поражения.Оценка площади поражения. Правильная оценка способствует выбору рационального метода лечения. Из известных многочисленных схем и расчетов практическое значение имеют следующие: 1) прав ил о «дев я ток» (рис. 92). Согласно этому правилу, площадь отдельных областей тела равна или кратна 9 и составляет: голова и шея—9%, верхняя конечность—9%, передняя поверхность туловища— 18%, задняя поверхность туловища—18%, нижняя конечность — 18% (бедро — 9%, голень и стопа — 9%), йаружные половые органы— 1%,2) правило «л а дОн и». При ограниченных ожогах, особенно расположенных в различных участках тела, для определения площади глубокого поражения на фоне поверхностных ожогов применяется правило «ладони». Размер ладони взрослого человека составляет 1 % от всей поверхности кожи.Определение глубины ожога осуществляется согласно классификации, принятой XXVII съездом хирургов (1961). Разделение ожогов на поверхностные (1, II, 111а степени) и глубокие (1116 и IV степени) прежде всего обусловлено возможностью восстановления при поверхностных ожогах кожного покрова путем самостоятельной эпителизации. Обычно встречается сочетание поверхностных и глубоких ожогов, поэтому важно как можно раньше определить глубину поражения (рис. 93): 1 степень—гиперемия кожи, II степень—отслойка эпидермиса с образованием пузырей; 111а степень—омертвение поверхностных слоев кожи с Со-Рис.
93. Определение глубины поражения тканей при ожоге (схема). Объяснение в тексте.хранением волосяных луковиц, потовых и сальных желез; 1116 степень — гибель всей дермы; IV степень — некроз кожи и расположенных под ней тканей.В первые часы и дни после травмы, трудно диагностировать глубину поражения. Ориентировочно в первые 2 сут для определения степени повреждения можно исследовать болевую чувствительность: при поверхностных ожогах она сохранена или несколько снижена, при глубоких, как правило, отсутствует. При глубоких .ожогах конечностей имеется отек непораженных нижележащих отделов. Уточнить глубину поражения в первые дни после травмы можно методом инфракрасной термографин: область глубокого ожога характеризуется снижением теплоотдачи. Точно диагностировать глубину поражения можно на 7—14-й день после травмы.Прогнозирование тяжести ожога. У взрослых ориентировочно имеет значение правило «сотни» — возраст общая площадь ожога в процентах: до 60—прогноз благоприятный; 61—80— прогноз относительно благоприятный; 81—100—сомнительный; 101 и более—неблагоприятный.Более точным является индекс Франка. При его вычислении следует учитывать площадь и глубину поражения. Индекс Франка основан на предположении, что глубокий ожог втрое утяжеляет состояние больного по сравнению с поверхностным ожогом, поэтому если 1% поверхностйого ожога приравнивается к единице. то глубокий ожог — к трем’ единицам. Сумма показателей поверхностного и глубокого ожогов составляет индекс Франка. Прогноз ожога благоприятный, если индекс Франка составляет менее 30 единиц, относительно благоприятный — 30—60 единиц, сомнительный—61— 90 единиц и неблагоприятный—более 90 единиц.Местное лечение ожогов. Для местного лечения ожоговых ран используют два метода: закрытый и открытый. Вначале производят первичный туалет ожоговой раны. Тампонами, смоченными 0,25% раствором нашатырного спирта, 3—4% раствором борной кислоты, бензином или теплой мыльной водой, отмывают от загрязнения кожу вокруг ожога, после чего ее обрабатывают спиртом. Удаляют обрывки одежды, инородные тела, отслоившийся эпидермис; крупные пузыри надрезают и выпускают их содержимое, мелкие чаще не вскрывают; отложения фибрина не удаляют. так как под ними происходит заживление раны. Очень загрязненные участки ожоговой поверхности очищают с помощью 3% раствора перекиси водорода. Ожоговую поверхность высушивают стерильными салфетками.Как правило, первичный туалет ожоговой раны выполняют после предварительного введения под кожу 1—2 мл 1% раствора промедола или омнопона.Закрытый метод лечения является более распространенным и имеет ряд преимуществ: с его помощью изолируют обожженную поверхность, создают оптимальные условия для местного медикаментозного лечения ожоговых ран, обеспечивают более активное поведение больных при значительные ожогах и их транспортировку. Недостатками его являются трудоемкость, большой расход перевязочного материала и болезненность перевязок.Этих недостатков лишен открытый метод лечения. При нем ускоряется (формирование плотного струпа на обожженной поверхности под влиянием высушивающего действия воздуха, ультрафиолетового облучения или смазывания веществами, вызывающими коагуляцию белков.
Однако при этом методе лечения затрудняется уход за пострадавшими с обширными глубокими ожогами, возникает необходимость в специальном оборудовании (камеры, специальные каркасы с электрическими лампочками), имеется повышенная опасность внутрибольничной инфекции и пр.Каждый из методов имеет определенные показания, и их не следует противопоставлять—необходимо их рациональное сочетание.Поверхностные ожоги II и IIIа степени при открытом методе лечения заживают самостоятельно. Открытый метод следует применять при ожогах лица, половых органов, промежности. Ожоговую рану при открытом способе лечения 3—4 раза в сутки смазывают мазью, содержащей антибиотики (5 и 10% синтомициновая эмульсия) или антисептические средства (0,5% фурацилиновая, 10% сульфамилоновая мази). При развитии нагноения целесообразно наложение повязок. При выявлении глубоких ожогов и образования гранулирующих ран от открытого метода лечения также лучше перейти к закрытому.При глубоких ожогах формирование струпа продолжается 3—7 дней по типу влажного или коагуляционного (сухого) некроза. В первом случае отмечаются распространение некроза, выраженный нагноительный процесс, интоксикация. Отторжение сухого ожогового струпа начинается с 7—10 сут с образованием грануляционного вала и заканчивается к 4—5-й неделе. Поэтарно ожоговый струп отделяют от подлежащих тканей и удаляют. При глубоких ожогах в первые 7—10 дней основной задачей является создание сухого ожогового струпа путем подсушивания ожоговой поверхности .лампой соллюкс, применения ультразвукового облучения, обработки слабыми растворами перманганата калия. Для ускорения отторжения струпа применяют химическую н ек р-эктомию, протеолитические ферменты, 40—50% салициловую или бензойную кислоту.Хирургическое лечение состоит из ряда операций: ранних (некротомия и некрэктомия), аутодермопластики, ампутации конечности и восстановительно- реконструктивных операций. Некротомию производят преимущественно при циркулярных ожогах грудной клетки и конечностей. Операция ведет к умень- иению сдавлепия подлежащих тканей. Ненрэктомню осу-цествляют в возможно ранние сроки (1—3-й сутки), но после выведения больного из состояния шока. .Обширные некрэктомии лучше производить на 4—7-е сутки; в более поздние сроки велика опасность генерализации инфекции. Одномоментно некрэктомия не должна превышать 25—30% поверхности тела.Аутодермопластика—единственный способ лечения глубоких ожогов (1116— IV степени). Забор трансплантата (толщиной 0,2—0,4 мм) производится с поверхности здоровой кожи лучше с симметричных сторон, с помощью дерматома. ОтмороженияОтморожение — местное поражение холодом кожи и глубже-лежащих тканей. Некроз тканей обусловлен не непосредственным воздействием холода, а расстройствами кровообращения: спазмом, а в реактивном периоде—парезом сосудов (капилляров, мелких артерий), замедлением кровотока, стазом форменных элементов крови, тромбообразованием. В последующем присоединяются морфологические изменения в стенке сосудов: набухание эндотелия, плазматическое пропитывание эндотелиальных структур, образование некроза, а затем соединительной ткани и облитерация сосудов.Т
Арданова Юлия Невидимка Юлия Арданова Невидимка Что касается меня, то я считаю, что у каждой обжитой квартиры есть свой запах. К примеру в жилищах одиноких пенсионеров он обычно спёртый и специфический. Запах же отдельных квартир ощущаешь только тогда, когда бываешь в них редко. Однако в квартире моих подруг детства и кузин Марты и Лёськи я каждый раз ощущаю приятный несильный уютный запах. Сегодня я опять с удовольствием вдохнул его и зашёл в квартиру, сопровождаемый приветливым лаем их миттельшнауцера Джонни, который «торговал» чьим-то тапком в зубах, то есть рычал, предлагал его мне и не давал отнять. Марта проводила меня в большую комнату их четырёхкомнатной угловой квартиры в блочной девятиэтажке. На столе в вазе стоял слегка подзавявший, но уже оживающий подсолнух. Марта пояснила, что они сегодня ездили в гости в Дом Творчества в Переделкино к их любимой Тёте Лёле, известному хирургу, жене популярного писателя, члена Союза Писателей. На одной из полок красовался гипсовый жёлто-зелёный крокодильчик. Из своей комнаты показалась Лёська, младшая сестра Марты, бойкая шестнадцатилетняя девчонка
Электротравма 2ой степени, термический ожог пламенем головы, туловища, левой верхней конечности, нижних конечностей 3ей А, Б — 4ой степени. 35% поверхности тела, ожоговая болезнь в стадии острой ожоговой токсемии
ГОУ ВПО «ТИХООКЕАНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ МИНИСТЕРСТВА И ЗДРАВООХРАНЕНИЯ РФ»
КАФЕДРА ОБЩЕЙ ХИРУРГИИ
ЗАВЕДУЩИЙ КАФЕДРОЙ: Д.М.Н. ПРОФЕССОР ПОЛЕЖАЕВ А. А.
Клинический диагноз: Электротравма 2ой степени, термический ожог пламенем головы, туловища, левой верхней конечности, нижних конечностей 3ей А, Б – 4ой степени. 35% поверхности тела, ожоговая болезнь в стадии острой ожоговой токсемии.
