Пузырчатка народное
Вирусная пузырчатка

Вирусная пузырчатка – заболевание, вызываемое вирусом Коксаки. Для болезни характерны высыпания в виде пузырей (нередко довольно крупных свыше 1 см в диаметре) с прозрачным или кровянистым содержимым на подошвах, ладонях, пальцах и слизистой оболочке рта, зева.
В группу риска входят, в первую очередь, дети раннего и младшего дошкольного возраста. У взрослых вирусная пузырчатка чаще всего проявляется в возрасте от 40 до 60 лет, при этом иногда болезнь протекает более тяжело, чем у детей. Согласно медицинский статистике, уровень заболеваемости возрастает летом. Причины вирусной пузырчатки достоверно не установлены, из-за этого терапия не всегда оказывается эффективной.
Симптомы вирусной пузырчатки
Как уже отмечалось, при болезни на коже и слизистых появляются характерные полупрозрачные папулы, кроме того, наблюдаются следующие проявления:
- болезненные ощущения в области высыпания;
- лихорадочное состояние, слабость, гипертермия;
- расстройство стула;
- изъязвления после разрыва пузырей, а позднее – бурая пигментация на их месте.
При вирусной пузырчатке полости рта отмечается стойкая боль в горле, и, как следствие — снижение аппетита.
В случае прогрессирования вирусной пузырчатки конечностей патологический процесс может распространяться по всей поверхности тела, главным образом, в подмышечных впадинах, в паху, на половых органах и ягодицах. Точно установить диагноз может врач-инфекционист. С целью уточнения заключения специалиста назначаются лабораторные исследования:
- анализ крови на наличие специфических антител;
- вирусологическое исследование кала, выделений из язв и зева;
- цитология соскобы из пузырьков.
Лечение вирусной пузырчатки
Самолечение в случае заболевания пузырчаткой недопустимо! Дело в том, что по мере развития болезнь может нарушить функции внутренних органов (сердца, почек, печени) и привести к таким серьезным осложнениям, как миокардит, менингит, миелит с параличами. При беременности возможен самопроизвольный аборт. В самых тяжелых случаях вирусная пузырчатка влечет летальный исход.
Лечение вирусной пузырчатки у взрослых основывается на применении гормонов. Причем назначаются гормональные препараты, как для внутреннего, так и внешнего использования. По мере стабилизации состояния больного доза препаратов снижается, чтобы не допустить серьезных последствий, которые влечет употребление гормонов.
Хорошие результаты дает применение в комбинации с гормонами имунносупрессивных и цитостатических средств (Сандиммун, Метотрексат, Азатиоприн).
При лечении болезни также задействуются такие методы, как гемосорбция и плазмаферез, направленные на очистку крови, и фотохимиотерапия, способствующая избавлению от токсичных веществ.
Чтобы уменьшить болезненные ощущения и ускорить течение регенеративных процессов, приписываются антисептические растворы для полоскания ротовой полости и смазывания кожных покровов (Лидокаин, Диклонин), витаминно-масляные растворы.

При вирусной пузырчатке полости рта и зева следует исключить из рациона продукты, раздражающе воздействующие на слизистую оболочку (острые и кислые).
Замечательно, если после проведенного курса терапии будет назначено санаторно-курортное лечение для восстановления жизненного баланса.
Следует помнить, что контагиозность вирусной пузырчатки чрезвычайно высока, поэтому при уходе за больным следует тщательно соблюдать санитарно-гигиенические правила. В целях профилактики необходимо принимать препараты с кальцием и калием.
Пузырчатка

Так называется одна из форм стафилодермии, проявляющаяся в виде гнойничков на коже, иногда носящих множественный характер.
Название болезни не совсем точно, потому что стафилодермию вызывают не только стафилококки, но и стрепто- или пневмококки. Инфицирование происходит как внутриутробно, так и во время родов. Случается, что при несоблюдении элементарных правил гигиены, ребенок заражается пузырчаткой и после своего рождения.
Симптомы пузырчатки
Пузырчатка распространена у детей в возрасте 10-14 дней. Сначала появляются, обычно на шее, подмышками, на животике и в паху, окруженные покрасневшей кожей мелкие пузырьки. Их размер колеблется в пределах от полутора до нескольких миллиметров. Пузырьки заполнены жидкостью, быстро меняющей прозрачный цвет на мутновато-гнойный. Затем пузырьки лопаются, и на их месте остается рыхлая красноватая поверхность, которая сначала кровоточит, затем подсыхает и покрывается коркой.
При небольшом количестве гнойников других симптомов нет. Но если пузырьков много, ребенок начинает капризничать, плохо спит, у него пропадает аппетит, а температура иногда повышается до 39 °С.
Если стафилодермия прогрессирует, возникает риск опасного для жизни ребенка сепсиса.
Лечение пузырчатки
Лечение в первую очередь заключатся в улучшении ухода за малышом и ужесточении гигиенических требований. Пеленки, в которые заворачивают ребенка, должны быть свежевыстиранными и хорошо проглаженными. Помещение, где спит ребенок, нуждается в регулярном проветривании. Очень важно соблюдение правил грудного вскармливания.
Одновременно с улучшением ухода проводится и медикаментозное лечение, как общее, так и местное. Предварительно с помощью лабораторных исследований выясняется конкретная разновидность возбудителя, чтобы назначить оптимальный антибиотик. Если такой возможности нет, назначаются препараты широкого спектра воздействия.
Кроме лечения антибиотиками проводят и местную терапию, целью которой является блокирование очагов инфекции. Для этого используются применяемые наружно антисептики.
Так, кожа вокруг гнойничков смазывается однопроцентным спиртовым раствором йода или трехпроцентным раствором борной кислоты.
Крупные пузырьки принудительно вскрываются, содержимое их удаляется, а кожа вокруг обрабатывается антисептиками, например, растворами азотнокислого серебра, марганцево-кислого калия или зеленки.
Также применяются и общие лечебные ванны со слабым раствором марганцовки.
Если лечение начато вовремя и в строгом соответствии с рекомендациями врача, благоприятный исход гарантирован.
Народные средства
Если пузырчатка протекает в легкой форме, по согласованию с врачом можно попробовать и достаточно эффективные народные средства.
Для ежедневных ванн добавляйте в воду отвар цветков аптечной ромашки, который обладает сильным бактерицидным действием. Можно такие же ванны делать и с отваром череды, которая также является сильным противовоспалительным средством.
Точно таким же действием обладает и ванна с отваром коры дуба. Однако кору следует собирать лишь с молодых веточек. В этом случае ее эффект максимален.
Все вышеописанные ванны рекомендуется чередовать с антисептиком в виде отвара чистотела.
Старайтесь ежедневно давать малышу свежевыжатый сок моркови. Кроме того, что он полезен сам по себе, содержащийся в нем каротин благотворно влияет на кожу ребенка и способствует быстрому заживлению ранок.
Смазывайте образовавшие пузыри камфарным маслом, причем делайте это несколько раз в день.
И последнее. Если пузырек вскрылся не нужно пытаться оторвать кожицу. Она сама отмокнет во время купания.
Роль врача-стоматолога в ранней диагностике истинной пузырчатки Текст научной статьи по специальности «Стоматология и челюстно-лицевая хирургия»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Луницына Ю. В.
Истинная пузырчатка (pemphigus vulgaris) одно из самых тяжелых заболеваний кожи и слизистой оболочки рта. Частая начальная локализация высыпаний на слизистой оболочке полости рта и отсутствие типичных пузырей приводят к многочисленным диагностическим ошибкам: больного длительное время лечат по поводу стоматита, заболевание прогрессирует, чаще рецидивирует. В статье приведены клинические наблюдения, показывающие важность настороженности стоматолога и ранней диагностики истинной пузырчатки .
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Луницына Ю.В.,
The role of doctor-stomatologist in the early detection of pemphigus vulgaris
Pemphigus vulgaris is one of the most severe skin and oral mucosa diseases. Frequent initial localization of eruptions in the oral mucosa and the absence of typical bladders cause many diagnostic pitfalls: a patient being treated for a long time for stomatitis, but the disease progresses, often recurs. The article presents clinical observations showing the importance of the stomatologists suspicion and early detection of pemphigus vulgaris.
Текст научной работы на тему «Роль врача-стоматолога в ранней диагностике истинной пузырчатки»
Роль врача-стоматолога в ранней диагностике истинной пузырчатки
к.м.н., ассистент кафедры
ГОУ ВПО АГМУ, г. Барнаул,
Истинная пузырчатка (pemphigus vulgaris) — одно из самых тяжелых заболеваний кожи и слизистой оболочки рта. Частая начальная локализация высыпаний на слизистой оболочке полости рта и отсутствие типичных пузырей приводят к многочисленным диагностическим ошибкам: больного длительное время лечат по поводу стоматита, — заболевание прогрессирует, чаще рецидивирует. В статье приведены клинические наблюдения, показывающие важность настороженности стоматолога и ранней диагностики истинной пузырчатки.
Ключевые слова: истинная пузырчатка, слизистая оболочка полости рта.
the role of doctor-stomatologist in the early detection of pemphigus vulgaris
Pemphigus vulgaris is one of the most severe skin and oral mucosa diseases. Frequent initial localization of eruptions in the oral mucosa and the absence of typical bladders cause many diagnostic pitfalls: a patient being treated for a long time for stomatitis, but the disease progresses, often recurs. The article presents clinical observations showing the importance of the stomatologist’s suspicion and early detection of pemphigus vulgaris.
Keywords: pemphigus vulgaris, oral mucosa.
Истинная пузырчатка (pemphigus vulgaris) является одним из самых тяжелых заболеваний кожи и слизистой оболочки рта. Число больных акантолитической пузырчаткой увеличивается с каждым годом во всех странах мира [2].
Истинной пузырчаткой чаще болеют женщины в возрасте 40-60 лет. Этиология заболевания неизвестна. В настоящее время признана ведущей роль аутоиммунных процессов, развивающихся в ответ на изменение антигенной структуры клеток эпидермиса и эпителия под воздействием различных повреждающих агентов [3]. Нарушение клеток возможно в результате химических, физических, биологических факторов. Слизистая оболочка полости рта подвержена травматизации, возможно, этим объясняется вовлечение ее в патологический процесс.
Для вульгарной пузырчатки характерны следующие клинические симптомы, которые врач-стоматолог может использовать для диагностики заболевания: положительный симптом Никольского (при трении здоровой на вид слизистой оболочки или кожи происходит отслойка поверхностных слоев эпителия с образованием пузырей или эрозий), «краевой» симптом Никольского (при потягивании пинцетом за обрывки покрышки пузыря эпителий отслаи-
вается за пределы видимой эрозии), симптом Асбо-Хансена (при надавливании на пузырь площадь его увеличивается) [3, 4].
Частая начальная локализация высыпаний истинной пузырчатки на слизистой оболочке полости рта и, как правило, отсутствие типичных пузырей (вместо них обнаруживаются остатки покрышек пузырей по периферии эрозии) приводят к многочисленным диагностическим ошибкам. Таким образом, больного длительное время лечат по поводу герпетического стоматита, буллезной формы плоского лишая, кандидоза и т.д. Лечение, естественно, оказывается неэффективным, эрозии эпителизируются очень медленно, заболевание прогрессирует, — пузырчатка принимает распространенный характер и в воспалительный процесс вовлекаются кожные покровы. Может поражаться также слизистая других органов [1, 3, 4].
Только за последние четыре месяца на кафедру терапевтической стоматологии за консультативной и лечебной помощью обратилось три пациента с пемфигусом, которые были направлены стоматологами после длительной и безуспешной терапии стоматитов. Приводим клинические наблюдения.
Пациентка Д., 65 лет, обратилась с жалобами на боль во время приема пищи и при разговоре, гиперсаливацию и специфический неприятный запах изо рта, повышенную утомляемость и общую слабость. Больной себя считает 5 лет, когда впервые заметила симптомы заболевания. Обратилась в районную стоматологическую поликлинику, где ей была назначена местная терапия — ротовые ванночки отваром ромашки и аппликации винилина на слизистую оболочку полости рта. Эффекта от лечения не отметила. Эрозии самостоятельно эпителизировались через месяц. В течение первого года заболевание рецидивировало три раза, затем количество рецидивов увеличилось. По-прежнему стоматологами проводилась местная терапия. Сопутствующие заболевания: конъюнктивит и эрозивный вульвовагинит неясной этиологии. При объективном обследовании: общее состояние среднетяжелое; слизистая оболочка полости рта гиперемирована, отечна; на слизистой оболочке щеки слева по линии смыкания зубов определяется эрозия неправильной формы, прикрытая покрышкой пузыря, до двух сантиметров, резко болезненная при пальпации (рис. 1). Сим-
ПР0ЕЛЕМ41 стоматологии. 2011. № 3
птом Никольского положительный. На зубах — небольшое количество мягкого зубного налета.
Пациентка П., 46 лет, обратилась с жалобами на появление в полости рта пузырей и болезненных эрозий. Больной себя считает в течение одного года. На протяжении всего этого времени на десне верхней и нижней челюстей образуются безболезненные пузыри с серозным содержимым, которые пациентка сама вскрывает нажатием на покрышку. После вскрытия на месте пузыря образуются болезненные «язвочки». К врачу за помощью не обращалась. Проводила самостоятельно лечение народными средствами. При объективном обследовании: общее состояние удовлетворительное; слизистая оболочка полости рта гиперемирована, отечна; на слизистой оболочке десны верхней и нижней челюстей определяются эрозии неправильной формы, прикрытые покрышкой пузыря, до полутора сантиметров, резко болезненные при пальпации (рис. 2). Симптом Никольского положительный.
Пациентка П., 79 лет, обратилась с жалобами на боль в десне. Первые симптомы заболевания заметила три года назад. Обратилась в стоматологическую поликлинику по месту жительства, где ей был поставлен диагноз «паро-
Рис. 1. Пациентка Д.,
Эрозия, прикрытая покрышкой пузыря, на слизистой оболочке щеки слева по линии смыкания зубов
Рис. 2. Пациентка П.,
46 лет. Эрозии, прикрытые покрышкой пузыря, на слизистой оболочке десны верхней челюсти
донтит» и назначена соответствующая терапия. Пациентка выполняла все рекомендации врача, каждые три месяца проходила курс терапии, но эффекта от лечения не отметила. При объективном обследовании: общее состояние среднетяжелое; слизистая оболочка десен гиперемирована, отечна; в области отсутствующих зубов 1.3 и 1.4 определяется эрозия неправильной формы, резко болезненная при пальпации (рис. 3). На зубах — небольшое количество мягкого зубного налета. Симптом Никольского положительный. Имеющиеся ортопедические конструкции неудовлетворительного качества.
Имеющиеся у описанных пациентов клинические признаки позволили заподозрить вульгарную пузырчатку. Однако при изолированном поражении слизистой оболочки полости рта пемфигусом одного положительного симптома Никольского мало, так как подобный симптом может отмечаться и при лекарственных стоматитах. Необходимо подтверждение результатами цитологического и иммунологического исследований. Для установления окончательного диагноза и проведения квалифицированного лечения пациенты были направлены к дерматологу. Местная терапия решающего значения при пузырчатке не имеет. После достижения ремиссии основного заболевания проведена санация полости рта. Все пациенты находятся на диспансерном наблюдении.
Ранняя диагностика вульгарной пузырчатки имеет решающее значение в прогнозе данного заболевания. Пемфигус имеет длительное волнообразное течение, и отсутствие адекватного лечения приводит к серьезным осложнениям: нарастает интоксикация, развивается кахексия.
Таким образом, знание врачом-стоматологом клинических симптомов заболевания позволяют диагностировать его на ранних стадиях и вовремя начать терапию с целью достижения длительной ремиссии.
1. Баренбейн Б.А. Дифференциальная диагностика кожных болезней.— Стоматология. — 1989. — С.198.
2. Гребенников В.А. Диспансеризация больных пузырчаткой акантолитической // Вестник дерматологии и венерологии. — 1996. — №1. — С.18.
3. Заболевания слизистой оболочки полости рта и губ/ под ред. проф. Е.В.Боровского, проф. Н.Ф.Машкиллейсона. — М.:МЕДпресс, 2001. — С.177- 194.
4. Рабинович О.Ф., Рабинович И.М., Разживина Н.В. Пузырчатка слизистой оболочки рта. — Пародонто-логия. — 2006 (37). — №1. — С.34.
Рис. 3. Пациентка П.,
79 лет. Эрозия, прикрытая покрышкой пузыря, на слизистой оболочке десны верхней челюсти в области отсутствующих зубов
Вирусная пузырчатка
 Такое инфекционное заболевание как вирусная пузырчатка, характеризуется ярко выраженной клинической картиной.
Такое инфекционное заболевание как вирусная пузырчатка, характеризуется ярко выраженной клинической картиной.
На начальной стадии болезни у больного возникает легкое недомогание. По мере прогрессирования вирусной пузырчатки, на кожном покрове и на слизистой оболочке, а именно в ротовой полости, появляются пузыри. Чаще всего сыпь возникает на кистях рук, ягодицах или на стопе.
Пузыри могут быть большого размера, которые заполнены прозрачной жидкостью. Если вирусная пузырчатка поражает слизистую оболочку в ротовой полости, то больному больно принимать пищу и пить воду.
В более тяжелых случаях, заболевание поражает обширные площади кожного покрова.
Лечения при вирусной пузырчатке направлено на моделирования иммунной системы. Врачи при таком заболевании дополнительно назначают местные антисептики, для того чтобы предотвратить бактериальное осложнение.
 Содержание статьи:
Содержание статьи:
1. Основные причины возникновения
2. Симптомы вирусной пузырчатки
2.1. Какие могут возникнуть осложнения
2.2. Диагностические мероприятия
3. Лечение вирусной пузырчатки
4. Профилактические мероприятия
Основные причины возникновения
Сразу необходимо отметить, что пузыри на кожном покрове или на слизистой оболочке это только внешние признаки инфекции. Для того чтобы установить точную причину инфекционного заболевания, необходимо пройти комплексное обследование.
Рассмотрим основные причины:
- Вирусная пузырчатка может возникать на фоне инфицирования энтеровирусном Коксаки. Данный вирус легко передается от человека к человеку. Основной путь передачи воздушно – капельный. Заразиться можно при кашле или чихании. Часто вирус проникает в организм человека контактно-бытовым путем. Например, через посуду или одежду.
- Причиной для развития заболевания могут послужить и аутоиммунные нарушения в организме. В этом случае организм человека начинает воспринимать клетки (собственные) как чужеродные. Поэтому иммунная система начинает активно вырабатывать антитела. На фоне этого и возникает поражение кожного покрова, а также слизистой оболочки.
К провоцирующим факторам можно отнести нарушение гормонального фона, несоблюдение правилами личной гигиены, а также наследственная предрасположенность к этому заболеванию.
Необходимо отметить, что лица с наследственной предрасположенностью, как правило, страдают от нарушения обменного процесса. Поэтому клиническая картина приобретает ярко выраженный характер. При первых симптомах, необходимо немедленно обратиться к доктору, который назначит необходимое лечение.
Симптомы вирусной пузырчатки
Первые признаки столь неприятного заболевания начинают проявляться на 3 или же на 6 день. У больного отмечается быстрая утомляемость, появляется сонливость, а также ухудшается аппетит.
В редких случаях при вирусной пузырчатке повышается температура тела до высоких цифр.
При легкой степени тяжести, у больного возникает понос, головная боль и кашель. Данные признаки длятся на протяжении от 12 и до 36 часов, а затем проявляются основные симптомы заболевания. На кожном покрове появляются пузыри.
Сами пузыри имеют овальную или вытянутую форму, в которых содержится прозрачная жидкость.
 Важно! Если у больного пузыри приобретают белесый цвет, то это говорит о занесении бактериальной инфекции.
Важно! Если у больного пузыри приобретают белесый цвет, то это говорит о занесении бактериальной инфекции.
В местах высыпания отмечается боль, вокруг пузыря красный ободок. Как только пузырь лопнет, то на его месте начинают образовываться достаточно болезненные эрозии. Диаметр эрозии может составить 3 мм.
У больного на кожном покрове на эрозии начинает появляться корочка. Как правило, такие корочки начинают отпадать на 2 или 3 день, при этом не оставляют следов после себя. Но, в некоторых случаях, в их местах образуются темные пятна.
В том случае если поражается слизистая оболочка, то у больного в ротовой полости появляются пузыри с желтым цветом, которые имеют аналогичный красный ободок. Такое течение болезни сопровождается галитозом.
В момент приема пищи, у больного усиливается боль, особенно если принимать слишком горячие или острые блюда.
В детском возрасте при вирусной пузырчатке помимо сыпи в ротовой полости появляется кашель, рвота. Если своевременно не предпринять меры, то пузыри распространятся по всему кожному покрову.
 Важно! Часто вирусную пузырчатку, при которой поражается слизистая оболочка в ротовой полости, путают с ангиной. Для того чтобы поставить точный диагноз, больному необходимо обратиться к врачу-инфекционисту и пройти необходимое обследование.
Важно! Часто вирусную пузырчатку, при которой поражается слизистая оболочка в ротовой полости, путают с ангиной. Для того чтобы поставить точный диагноз, больному необходимо обратиться к врачу-инфекционисту и пройти необходимое обследование.
Какие могут возникнуть осложнения?
Если заболевание возникло на фоне проникновения вируса Коксаки или на фоне энтеровируса, то при несвоевременном лечении могут возникнуть серьезные осложнения.
Что возникает:
- Пневмония.
- Энцефалит.
- Часто возникает менингит.
Помимо этого, у больного может возникнуть воспалительный процесс на тканях сердечной мышцы. В медицинской практике такое осложнение называют миокардит.
В редких случаях вирусная пузырчатка возникает в период беременности. Чаще всего заболевание развивается в первом триместре. Поэтому есть риск самопроизвольного аборта или возникнут пороки в развитии плода.
Отметим, что осложнения могут привести к летальному исходу. Поэтому важно вовремя выявить первые признаки вирусной пузырчатки и начать необходимое лечение.
Диагностические мероприятия
Диагноз, как правило, врачи выставляют на первичном осмотре, по внешнему виду сыпи. Но, в любом случае, для подтверждения диагноза необходимо обратиться к инфекционисту.

Врач назначает серологический метод обследования, который помогает выявить антитела.
Результат будет известен через 14 дней. Поэтому дополнительно врачи отправляет больного на цитологическое обследование.
При вирусной пузырчатке могут назначить метод ПЦР. Основная цель обследования заключается в обнаружении в материале ДНК вируса.
Лечение вирусной пузырчатки
При таком заболевании назначается комплексная терапия. Прописывают лекарственные препараты с широким спектром действия, которые помогут устранить основные причины возникновения вирусной пузырчатки.
Отметим, что препараты подбираются в индивидуальном порядке, не стоит заниматься самолечением. В противном случае, могут возникнуть серьезные осложнения.
Схема лечения:
- При высокой температуре, врачи прописывают жаропонижающие препараты. Например, Парацетамол. При необходимости можно принимать Нурофен, который дополнительно обладает обезболивающим спектром действия.
- Если волдыри возникают на слизистой оболочке, непосредственно в ротовой полости. То в таком случае врачи назначают больному гелевые препараты, в которые входи лидокаин. Часто при вирусной пузырчатке прописывают гомеопатические средства. Назначают: Холисал, Калгель.
Очаги поражения необходимо смазывать дезинфицирующими средствами. Можно использовать раствор зеленки или перекись водорода.
При вирусной пузырчатке могут прописать комбинированные средства в виде крема или мази (Акридерм или Тридерм).
Для подсушивания ран, используют в качестве лечения антисептический порошок Банеоцин.
Помимо этих средств, врач назначает препараты, которые помогут скорректировать гормональный фон больного. Чаще всего в лечении при вирусной пузырчатке прописывают: Преднизолон, Пулькортолон, Дипроспан или же Метипред.
 Важно! Самостоятельно вышеописанные средства не использовать. Каждый препарат имеет свои противопоказания. При неправильном применении возникают побочные эффекты, которые усугубляют течение основного заболевания.
Важно! Самостоятельно вышеописанные средства не использовать. Каждый препарат имеет свои противопоказания. При неправильном применении возникают побочные эффекты, которые усугубляют течение основного заболевания.
Для лечения вирусной пузырчатки прописывают плазмофорез. В этом случае проводится фильтрация крови, при помощи специальных средств. Препараты помогают очистить организм больного. Очищение осуществляется на клеточном уровне.
Помимо медикаментозной терапии, больному при таком заболевании необходимо правильно питаться. В период болезни врачи рекомендуют кушать протертую или жидкую пищу. В обязательном порядке усилить питьевой режим, это поможет быстрее вывести из организма вредоносные токсины.
Сколько воды надо пить в день. Какая вода самая полезная
Не стоит при поражении ротовой полости кушать горячие блюда или пить кислые напитки. Если пренебрегать этим правилом, то усиливаются болевые признаки.
При вирусной пузырчатке врачи рекомендуют пить травяные чаи, чистую воду или легкий зеленый чай.
Народная медицина при таком заболевании используется крайне редко. Для наружного применения можно использовать сок из свежей крапивы.
Как приготовить сок из крапивы. Два варианта приготовления.
Для полоскания ротовой полости использовать травы с противовоспалительным и ранозаживляющим спектром действия. Например, приготовить в домашних условиях отвар на основе календулы, ромашки и шалфея.
Для внутреннего применения при вирусной пузырчатке можно приготовить рецепт на основе березовых почек. Вам понадобится 2 столовые ложки березовых почек, эвкалипт, и ромашка. Для достижения лучшего результата добавить в рецепт 4 столовые ложки зверобоя. Настаивать в 500 мл кипятка 4 часа. Перед применением процедить через стерильную марлю или салфетку.
Трава зверобой. Лечебные свойства. Применение. Противопоказания
Профилактические мероприятия
Заразиться столь неприятным заболеванием может каждый. Поэтому необходимо соблюдать определенные правила, чтобы снизить риск.
- Следить за иммунитетом. Если вы часто болеете, то необходимо периодически принимать поливитаминные комплексы. Хорошо помогает укрепить иммунную систему настойка на основе женьшеня, элеутерококк.
- Не стоит пренебрегать правилами личной гигиены. Как можно чаще мыть руки. Не пользоваться чужими мочалками, полотенцами и иными личными вещами.
- Стараться придерживаться правильного питания. Периодически делать разгрузочные дни.
- Стоит отказаться от вредных привычек.
- Вести активный образ жизни.
Помимо этого, необходимо проходить плановые осмотры у врачей, это поможет выявить заболевание на ранней стадии его развития.
Вирусная пузырчатка – достаточно серьезное заболевание. Поэтому необходимо своевременно обнаружить первые признаки и пройти комплексное лечение. Если запустить болезнь, то возникают серьезные осложнения, от которых не только тяжело избавиться, а порой и вовсе невозможно.
Пузырчатка народное



- Гимнастика (105)
- Дыхание (14)
- Народная медицина (905)
- заболевания (278)
- полезные растения (126)
- полезные советы (248)
- рецепты красоты (124)
- новое в медицине (183)
- Очищение организма (72)
- Питание, диеты (120)
- Разное (297)
- отдых (49)
- пройдите тест (10)
- психология (100)
- ремонт (19)
- Эфирные масла (15)
Свежие записи

Пузырчатка: народные методы лечения

Пузырчатка является тяжелейшим заболеванием, протекающим хронически с регулярными обострениями. Народные методы лечения в сочетании с лекарственными препаратами, значительно облегчают страдания больного.
Клиническая картина пузырчатки проявляется в виде пузырей, которые возникают на здоровой, не воспаленной коже и на слизистых оболочках. Пузыри очень скоро распространяются по всему телу, образуя эрозии. Заболевание проявляется у пациентов обоего пола в возрасте 35-65 лет.
Пузырчатка: народные методы лечения
Пузырчатка подразделяется на обыкновенную, себорейную, вегетирующую и листовидную. Причины этого заболевания могут быть самые разнообразные. Однако ведущей чаще всего является аутоиммунный процесс в организме, понижение иммунитета и предрасположенность организма к аллергии.
Лечение заболевания включает в себя глюкокортикоиды, иммуностимулирующие, антигистаминные средства, а также гепатопротекторы, препараты, защищающие печень.
Рецепты народной медицины против пузырчатки
Пузырчатка является тяжелым и опасным заболеванием. Однако народные средства и советы нетрадиционной медицины в сочетании с лекарственными препаратами помогают добиться стойкой и длительной ремиссии.

В первые двое суток обострения болезни не рекомендуется принимать пищу. Пить минеральную воду без газа, слабозаваренный зеленый чай, отвар шиповника. Особенно в этот период болезни полезны фруктовые или ягодные соки, свежеотжатые и разведенные водой.
В последующие дни еду следует варить или тушить, запекать или готовить на пару. Необходимо исключить жареную, острую, копченую пищу, насыщенные соусы и маринады.
Если поставлен диагноз пузырчатки, полезно постепенно перейти на голодание. Вначале голодать одни сутки в неделю в течение месяца. Во втором месяце голодными будут уже два дня в неделю. В голодные дни необходимо пить очищенную воду, а также отвары липового цвета, ромашки, мяты. По возможности, подобный режим питания необходимо сохранить в течение всей последующей жизни.
Пораженные пузырчаткой места ежедневно смазывают свежим льняным маслом или свежим соком чистотела.
Свежеотжатый сок чистотела также можно принимать внутрь по схеме. Начинают прием сока чистотела с одной капли, растворенной в четверти стакана воды. Ежедневно нужно прибавлять по одной капле сока чистотела и довести до 30. Затем число капель плавно снижают, убавляя ежедневно по капле до 15 в день. Эту дозировку принимают еще 10 дней.
Поврежденные участки кожи обрабатывают отваром березовых листьев с ветками каждый вечер. Для приготовления отвара килограмм свежего или сушеного сырья запаривают в ведре кипятка. Такие обмывания полезно делать до тех пор, пока совсем высыпания не исчезнут.
Хорошим эффектом обладает натуральный аптечный препарат Протефлазид, который принимают по схеме. Этот препарат изготовлен из злаковых культур, он прекрасно укрепляет иммунитет, уничтожает вирус герпеса, который способен провоцировать высыпания.

Схема приема препарата Протефлазид
В течение первой недели принимать препарат по 10 капель трижды в день на кусочке сахара.
В течение второй недели принимать препарат по 5 капель трижды в день на кусочке сахара.
С третьей по пятую неделю принимать препарат по 8 капель трижды в день на кусочке сахара.
При пузырчатке прогноз всегда остается серьезным. Однако длительное лечение народными средствами зачастую позволяет значительно снизить количество высыпаний, повысить качество жизни больного, а также продлить период ремиссии.
Виды и способы лечения пузырчатки
Формы заболевания
 Пузырчатка (также известная как пемфигус) представляет собой дерматологическое аутоиммунное заболевание. Оно существует в четырёх основных формах: вульгарной, вирусной, вегетирующей и себорейной. Под влиянием агрессивной внешней среды в клинически здоровой коже нарушаются связи между клетками. На поверхности кожного покрова, а также на слизистых оболочках образуются пузыри неприятного вида, размером с горошину или даже больше, которые постепенно вскрываются и превращаются в эрозии. Если лечение не начать вовремя, болезнь может привести к крайне тяжёлым осложнениям или даже летальному исходу.
Пузырчатка (также известная как пемфигус) представляет собой дерматологическое аутоиммунное заболевание. Оно существует в четырёх основных формах: вульгарной, вирусной, вегетирующей и себорейной. Под влиянием агрессивной внешней среды в клинически здоровой коже нарушаются связи между клетками. На поверхности кожного покрова, а также на слизистых оболочках образуются пузыри неприятного вида, размером с горошину или даже больше, которые постепенно вскрываются и превращаются в эрозии. Если лечение не начать вовремя, болезнь может привести к крайне тяжёлым осложнениям или даже летальному исходу.
Вульгарная пузырчатка является наиболее часто встречающейся разновидностью данного заболевания. Этот недуг обусловлен генетической предрасположенностью и развивается довольно внезапно. Чаще всего он проявляется у взрослых в возрасте от 40 до 60 лет, особенно у женщин — зато у детей встречается крайне редко. Для заболевания характерен синдром Никольского: если за пузырь слегка потянуть пинцетом, эпидермис начнёт отслаиваться даже в пределах здоровой на вид кожи. Как правило, пузыри сначала возникают в полости рта, и только потом распространяются по всему телу — минимум через три месяца, максимум через год.
Причины появления листовидной пузырчатки до конца не выяснены — их связывают с нарушениями в работе иммунной системы организма. При этой разновидности заболевания появляющиеся на коже пузыри быстро лопаются, образуя характерные корочки. Это происходит в результате того, что в организме вырабатываются антитела на клетки своего же эпидермиса. Образовавшиеся эрозии заживают исключительно медленно. Под, казалось бы, благополучно засохшими корочками то и дело формируются новые пузыри.
При себорейной, или эритематозной, пузырчатке очаги проявляются на лице, волосистой части головы, шее и груди — причём это могут быть как пузыри, так и корочки.
При вегетирующей форме заболевания пузыри вздуваются возле естественных отверстий тела и в складках кожи. Сверху они покрыты серым налётом, но в силу своего расположения не так бросаются в глаза.
Лечение пузырчатки
 Лечение пузырчатки предполагает приём кортикостероидов в достаточно высоких дозах, к которым добавляют цитостатики. Если обнаружена инфекция, в дело также идут антибиотики.
Лечение пузырчатки предполагает приём кортикостероидов в достаточно высоких дозах, к которым добавляют цитостатики. Если обнаружена инфекция, в дело также идут антибиотики.
Пузырчатку у взрослых часто лечат народными методами. Поражённые участки обрабатывают мякотью гриба-дождевика, свежим крапивным соком, масляной настойкой из листьев грецкого ореха (только свежих, но не сушёных). Пациентам необходимо избегать серьёзных физических нагрузок и не подставлять открытую кожу солнечным лучам. При наличии очагов на слизистой оболочке рта в рацион следует включить жидкие каши и супы-пюре.
Вирусная пузырчатка часто встречается у детей младше 10 лет, поражая полость рта, руки и ноги. Это заболевание неопасно, и если им случайно заразятся взрослые, то оно пройдёт в достаточно лёгкой форме. Многие малыши подхватывают данную разновидность пузырчатки в детском саду, пользуясь общественными предметами и не соблюдая правила личной гигиены. Недуг особенно легко подцепить весной и осенью, и в первые дни он протекает бессимптомно — разве что ребёнок становится чуть менее активным, чем обычно. Затем во рту, на стопах и кистях рук начинают проявляться небольшие ранки, которые могут также распространиться на ягодицы, гениталии и внешние стороны ног. Периодически это сопровождается повышенной температурой. Для диагностирования заболевания медицинскому специалисту будет достаточно провести самый поверхностный осмотр. Чтобы избавить малыша от боли во рту, в ранки следует втереть детский гель для прорезывания зубов (но никак не взрослые препараты для лечения язв). Не стоит кормить ребёнка кислой, солёной или пряной пищей — зато охлаждающие напитки, в том числе газированные, следует пить в большом количестве. По назначению врача можно давать маленькому пациенту ибупрофен или детский парацетамол. Вирусная пузырчатка у детей проходит в течение недели, однако в будущем есть риск заразиться ей повторно. У новорождённых данное заболевание встречается исключительно редко, но при этом чревато тяжёлыми осложнениями.
Лечение пузырчатки
Причины возникновения пузырчатки
Пузырчатка или пемфигус — группа редких, но нередко весьма тяжёлых, инвалидизирующих, а порой и смертельно опасных везикулобуллёзных (т.е. пузырчатых) аутоиммунных заболеваний, распространению которых подвержена кожа и слизистые оболочки.
Причины возникновения пузырчатки на сегодняшний день не установлены, однако существует ряд соображений на этот счет. По данным большинства исследований, главная роль в патогенезе этого заболевания принадлежит аутоиммунным процессам, о чем свидетельствуют:
- образование антител к межклеточному веществу;
- фиксация комплекса антиген-антител в межклеточном веществе, что, как считают, обусловливает разрушение десмосом эпидермоцитов или эпителия слизистых оболочек;
- потеря способности клеток к соединению между собой, развитие акантолиза, хотя механизм его сложный и до конца не изучен.
Пузырчатка чаще развивается у женщин в возрасте 40-60 лет, хотя может возникнуть в любом возрасте (однако редко у детей).
Клинические проявления пузырчатки характеризуются беспричинным развитием вялых или напряженных буллезный элементов на неизмененной коже или слизистых оболочках. Чаще это единичные буллезные элементы на слизистых оболочках рта, в области естественных складок, на волосистой части головы, туловище. Поверхность этих элементов быстро разрушается, а содержание засыхает, образуя корочки, длительное время заболевание может скрываться под маской импетиго.
В других случаях, по словам больных, «кожа как плывет», и эрозии не покрываются корочками. По сводным данным, начало болезни с образованием эрозий на слизистой оболочке рта наблюдается в 85% случаев (здесь они долго не заживают, даже под влиянием противовоспалительной терапии), а диссеминация сыпи на коже происходит через 1-9 месяцев. Реже болезнь начинается с поражения слизистых оболочек половых органов, гортани. Иногда длительное время наблюдают только поражение красной каймы губ. Накануне диссеминации процесса у больных могут наблюдать недомогание, повышение температуры тела, беспокойство.
Сыпь мономорфная в виде буллезных элементов на любых участках кожи, содержание их серозное, затем мутное и гнойное. Размер элементов сыпи — от нескольких миллиметров до нескольких сантиметров, они имеют тенденцию к периферийному росту и образованию фестончатых очагов поражения. Буллезные элементы при малейшей травме разрушаются, образуя красные сочные эрозии, по периферии которых — клочки покрышек. В этот период болезни всегда положительный симптом Никольского (при потягивании пинцетом за клочки корочек в сторону здоровой кожи эпидермис отслаивается за пределами буллезного элемента на несколько миллиметров в виде ленты; второй вариант симптома Никольского заключается в том, что при интенсивном трении пальцем здоровой на вид кожи у очагов поражений, реже на отдаленных участках, эпидермис отслаивается, оставляя влажную поверхность). Острота и тяжесть патологического процесса при пузырчатке определяется не воспалительными явлениями, а развитием свежих буллезный элементов. В последние годы наблюдается некоторый патоморфоз болезни — буллезные элементы появляются на эритематозной, отечной основе, имеется тенденция к группированию («герпетиформный пемфигус»).
Классификация пузырчатки представлена следующими разновидностями:
- герпетиформная,
- вегетирующая,
- листовидная,
- эритематозная,
- обусловленная приемом медикаментов.
Для герпетиформной пузырчатки характерны:
- герпетиформный характер сыпи, сопровождающийся жжением и зудом;
- супрабазальный и субкорнеальный акантолиз с образованием интраэпидермальных буллезных элементов;
- откладывание иммуноглобулинов В в межклеточном пространстве эпидермиса.
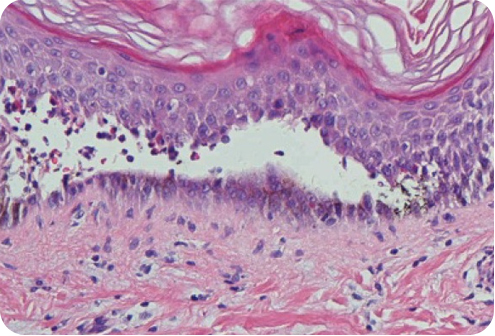 Характерной клинической особенностью пузырчатки является очень медленная эпителизация эрозий. В складках вследствие трения эрозивных поверхностей могут развиваться грануляции или даже вегетации. На местах обратного развития сыпи остается пигментация.
Характерной клинической особенностью пузырчатки является очень медленная эпителизация эрозий. В складках вследствие трения эрозивных поверхностей могут развиваться грануляции или даже вегетации. На местах обратного развития сыпи остается пигментация.
Чаще всего без лечения процесс постоянно прогрессирует. Иногда при «злокачественном» течении наблюдают быструю генерализацию сыпи с поражением слизистых оболочек, тяжелым общим состоянием вследствие интоксикации, отеками, лихорадкой, а через несколько месяцев наступает летальный исход. Ранняя генерализация процесса предвещает плохой прогноз.
В других случаях наблюдается локальное поражение или поражение только слизистой оболочки рта, с длительным течением без нарушения общего состояния и значительной генерализации процесса. При адекватной кортикостероидной терапии в большинстве случаев процесс останавливается, эрозии эпителизируются и создается впечатление, что наступило полное выздоровление. Но больные нуждаются в длительном, чаще пожизненном, применении поддерживающей терапии.
Ранними гистологическими изменениями является внутриклеточный отек и исчезновение межклеточных мостиков в нижней трети остеподобного слоя (акантолиз); вследствие акантолиза сначала образуются щели, а затем буллезные элементы, базальные клетки теряют связь между собой, но остаются прикрепленными к базальной мембране, в буллезных элементах выявляются круглые кератиноциты — акантолитические клетки.
Клиника вегетирующей пузырчатки представлена буллезными элементами, чаще вначале возникающими на слизистой оболочке рта, особенно на местах перехода ее в кожу. Одновременно или несколько позже аналогичная сыпь появляется на коже вокруг естественных отверстий и в складках кожи. Буллезные элементы быстро разрушаются, образуя ярко-красные эрозии, имеют тенденцию к периферийному росту. На поверхности этих эрозий в ближайшие 6-7 дней появляются сочные, сначала мелкие, потом крупные вегетации ярко красного цвета с выделениями и неприятным запахом. Сливаясь, очаги образуют вегетирующие бляшки диаметром 5-10 см различных форм, на периферии которых иногда наблюдаются долго храняющиеся пустулы.
Симптом Никольского положительный непосредственно у очагов поражения. Акантолитические клетки можно обнаружить и на поверхности бляшек. Течение вегетирующей пузырчатки длительное, иногда наблюдают довольно длительные ремиссии, возможна трансформация обычной пузырчатки в вегетирующую, и наоборот.
Клиника листовидной пузырчатки в начальных стадиях может напоминать эритемно-сквамозные изменения при экссудативном псориазе, экземе, импетиго, себорейном дерматите и тому подобное. Иногда сначала на неизмененной или незначительно гиперемированной коже появляются поверхностные, дряблые буллезные элементы с тоненькой крышкой, они быстро разрушаются, образуя сочные красные эрозии, на поверхности которых экссудат засыхает в послойные чешуйки-корочки и под ними снова образуются поверхностные буллезные элементы. В отдельных случаях полостные элементы маленькие и размещаются на отечной, эритемной основе, что напоминает герпетиформный дерматит Дюринга. Впоследствии, в результате периферийного роста, образуются значительные эрозивные поверхности, частично покрытые корочками, напоминающими эксфолиативную эритродермию.
Симптом Никольского хорошо выражен вблизи очагов и в отдаленных участках. В мазках-отпечатках обнаруживают акантолитические клетки. В случаях длительного течения на отдельных участках кожи (лицо, спина) формируются ограниченные очаги с выраженным фолликулярным гиперкератозом, что, по мнению некоторых исследователей, является патогномоничным для листовидной пузырчатки. Слизистые оболочки не вовлекаются в патологический процесс.
При генерализации процесса нарушается общее состояние, повышается температура тела, присоединяется вторичная инфекция, развивается кахексия, и больные умирают.
Патогистологические изменения характеризуются наличием внутриэпидермальных щелей и буллезных элементов, которые локализуются под зернистым или роговым слоем эпидермиса; выраженным акантолизом; в старых очагах — гиперкератозом, дискератозом зернистых клеток. В процессе диагностики обращают внимание на наличие вялых буллезных элементов, пластинчатого шелушения, повторного появления буллезных элементов на предыдущих эрозивно-корочковых участках и другие симптомы, характерные для пузырчатки.
Клиника эритематозной пузырчатки состоит из отдельных симптомов красной волчанки, пузырчатки и себорейного дерматита. Чаще всего локализуется на коже лица (в виде бабочки), волосистой части головы и реже туловища (участок грудины и между лопатками). Появляются эритемные очаги с четкими границами и тонкими, распушенными серыми чешуйками-корочками на поверхности. Очаги часто влажные, мокнущие, тогда на поверхности формируются серо-желтые или коричневые корочки в результате высыхания экссудата вялых буллезных элементов, которые образуются на этих очагах или соседних участках и очень быстро разрушаются. Очаги на лице могут существовать на протяжении месяцев и лет, и только тогда наступает генерализация. На волосистой части головы сыпь имеет характер себорейного дерматита, но могут быть и ограниченные очаги с плотными массивными корочками, выделением экссудата. На этих местах возможно развитие атрофии и алопеции. Иногда вблизи эритемно-сквамозных очагов можно наблюдать единичные небольшие дряблые тонкостенные буллезные элементы.
Симптом Никольского в зонах поражения положительный. У трети больных возможно поражение слизистых оболочек. Течение длительное, с ремиссиями. Возможно ухудшение процесса после ультрафиолетового облучения.
Пузырчатка, обусловленная приемом медикаментов, по клинической картине, цитологическим и иммунологическим параметрам не отличается от обычной. При устранении действия определенных лекарств возможен благоприятный прогноз. Развитие пузырчатки могут вызвать такие лекарства:
- Д-пеницилламин (купренил),
- ампициллин,
- пенициллин,
- каптоприл,
- гризеофульвин,
- изониазид,
- этамбутол,
- сульфаниламиды.
Это случается очень редко и в большинстве случаев сыпь исчезает после отмены этих препаратов.
Всем больным с различными клиническими формами пузырчатки предоставляют группу инвалидности в зависимости от тяжести течения болезни и они на протяжении всей жизни вынуждены принимать поддерживающие дозы кортикостероидов.
Как лечить пузырчатка?
Основным в лечении пузырчатки является применение глюкокортикостероидных гормонов, все остальные лекарства имеют вспомогательное значение.
Общими принципами применения этих гормонов являются:
- начальные ударные дозы для стабилизации и регресса сыпи;
- постепенное снижение дозы;
- индивидуальные поддерживающие дозы, в большинстве случаев на протяжении всей жизни.
По начальным ударным дозам единого мнения нет. Одни специалисты считают, что в случае активной генерализации процесса следует назначать от 150-180 до 360 мг преднизолона в сутки, другие же рекомендуют 60-80-100 мг/сутки и, лишь если эта доза в течение 6-7 дней не дает эффекта, следует увеличить ее вдвое. Есть методики, согласно которым 150-200 мг преднизолона в сутки назначают 4-6 дней, затем дозу снижают до 60 мг или наполовину, и эту дозу снова применяют в течение недели с последующим снижением на 50%, а далее дозу снижают постепенно.
Эффективным оказалось введение 1 г метилпреднизолона натрия сукцината в течение 3 дней (пульс-терапия), когда эту дозу вводили в течение 15 минут, а в последующие дни снижали до 150 мг в сутки.
Важное значение имеет вопрос о длительности применения максимальных (ударных) доз кортикостероидов и тактике их снижения. Большинство авторов придерживаются мнения, что максимальная суточная доза должна сохраняться до наступления выраженного терапевтического эффекта и эпителизации эрозий.
Один из вариантов снижения максимальной дозы такой: в течение первой недели дозу снижают на 40 мг, второй — на 30 мг, третьей — на 25 мг до суточной дозы 40 мг, снижение дозы проводят на фоне применения цитостатиков: метотрексата (по 20 мг в неделю), циклофосфамида (100 мг в сутки) или азатиоприна (150 мг в сутки). На этом фоне суточную дозу преднизолона снижают на 5 мг ежемесячно, а при дозе 15 мг в сутки — на 5 мг каждые 2 месяца. Необходимо принять во внимание, что это лишь общие рекомендации, потому что каждый больной по-своему реагирует на кортикостероиды и темпы снижения их дозы.
Следует заметить, что эрозии на слизистой оболочке рта эпителизируются очень медленно и поэтому не стоит продолжать лечением высокими дозами кортикостероидов.
Практическое значение имеет также форма введения стероидов. Один из вариантов такой: при активном диссеминированном процессе перорально назначают 60 мг преднизолона (12 таблеток), учитывая суточный биоритм выделение стероидов в кровь, и 60 мг преднизолона (2 ампулы по 30 мг) — внутримышечно. В процессе снижения суточной дозы, прежде всего, отменяют инъекционную форму (30 мг — 1 мл в неделю).
Следует отметить, что в отдельных случаях наблюдается резистентность процесса к стероидам и вообще к отдельным препаратам. В таком случае преднизолон можно заменить на триамцинолон, метилпреднизолон, дексаметазон, бетаметазон в эквивалентных дозах.
Необходимо заметить, что при лечении пузырчатки практически нет противопоказаний для назначения кортикостероидов, поскольку без их назначения болезнь заканчивается летально.
С целью снижения дозы кортикостероидов, кроме комбинации их с цитостатиками, применяют одновременно гепарин, плазмаферез, гемосорбцию, ингибиторы протеиназ (контрикал). Показаны инъекции гаммаглобулина, интерферона, рибоксина, витаминов, переливание крови, плазмы, дифенилсульфон.
Иногда для лечения эритематозной пузырчатки, кроме стероидов, рекомендуют рибофлавин или бензафлавин.
Поддерживающую терапию, подобранную для каждого больного индивидуально, необходимо проводить перманентно в течение лет. Кроме клинических, нет других объективных критериев контроля над снижением дозы стероидов.
При рецидивах пузырчатки поддерживающую дозу удваивают, а при необходимости увеличивают еще. При локализации эрозий на слизистой оболочке рта периодически показан доксициклин, метотрексат, низорал, дифени; в случае осложнения кандидозом — низорал и флуконазол, пиодермией — антибиотики, стероидным диабетом — противодиабетические средства после консультации эндокринолога.
Наружная терапия пузырчатки имеет второстепенное значение. Используют аэрозоли с кортикостероидами и антибиотиками (оксициклозоль, оксикорт, полькортолон), кортикостероидные кремы, фукорцин, ксероформ, линимент синтомицина. При локализации процесса во рту показано частое полоскание раствором соды, борной кислоты с добавлением 0,5% раствора новокаина. Больным пузырчаткой категорически противопоказана инсоляция.
Прогноз тяжелый и для жизни, и для выздоровления. Только у единичных больных после длительной терапии удается полностью отменить ГКС. Жизни угрожает сама болезнь и ее осложнения, а также длительное воздействие кортикостероидов. В зависимости от состояния, таких больных переводят на соответствующую группу инвалидности. Больные умирают от осложнений: пневмонии, сепсиса, сердечнососудистой недостаточности, кахексии и др.
Профилактика пузырчатки не разработана.
С какими заболеваниями может быть связано
Развитие пузырчатки часто сопровождается осложнениями, тем более на фоне отсутствующего или неадекватного лечения. Однако и соответствующая диагнозу терапия способна с течение лет отразиться на здоровье, поскольку это обычно пожизненный прием кортикостероидов.
Осложнениями пузырчатки считаются:
Таковые нередко становятся причиной летального исхода.
Лечение пузырчатки в домашних условиях
Лечение пузырчатки преимущественно происходит в домашних условиях, госпитализация оказывается необходимой при острых и критических состояниях, при наличии осложнений или на этапе формирования схемы лечения. В домашних условиях противопоказано заниматься самолечением, важно в точности следовать врачебным назначениям.
Какими препаратами лечить пузырчатка?
Лечение пузырчатки обычно проводится гормональными препаратами, которые принимаются ударными дозами, а затем их концентрацию стремятся свести к минимуму, крайне редко удается вовсе отказаться от приема препаратов. Конкретные схемы приема медикаментов определяет лечащий врач в каждом индивидуальном случае, ориентируясь как минимум на индивидуальную переносимость назначенной схемы пациентом.
Среди применяемых следующие фармацевтические средства:
- Азатиоприн — 150 мг в сутки,
- Гепарин — 10000 ЕД 2 раза в день внутримышечно 15 дней,
- Доксициклин — 0,1 г 2 раза в день,
- Дифенин — 0,1 г 2 раза в день,
- Метотрексат — по 20 мг в неделю,
- Преднизолон — от 40 до 180 мг в сутки,
- Циклофосфамид — 100 мг в сутки.
Лечение пузырчатки народными методами
Пузырчатка — это заболевание, склонное к частым рецидивам, лечение которого преимущественно длится пожизненно. Никогда не поздно при этом заболевании прибегнуть к действию народных средств, однако выбор таковых лучше обсудить со своим лечащим врачом. На заметку можно взять следующие рецепты:
- соединить в равных пропорциях изрубленный репчатый лук и чеснок, соль, черный перец и мед, поставить в разогретый духовой шкаф и томить там 15 минут; получившуюся в результате вязкую кашицу использовать для аппликаций на вскрывшиеся буллезные элементы, что поспособствует вытягиванию гноя из них и скорому заживлению;
- 80 грамм свежих листьев грецкого ореха измельчить и залить 300 мл растительного масла (оливкового, подсолнечного, кукурузного или любого другого), оставить в темноте, но при комнатной температуре на 21 день, периодически встряхивать; полученное масло процедить, использовать для смазывания вскрывшихся очагов;
- 2 ст.л. соцветий лугового клевера поместить в термос, залить стаканом крутого кипятка, настоять в течение 2 часов, процедить; использовать для обмывания эрозий при пузырчатке.
Лечение пузырчатки во время беременности
В силу ослабленного иммунитета и изменений гормонального фона у беременных женщин несколько выше риск столкнуться с пузырчаткой. Кроме того, отдельно рассматривают так называемую пузырчатку беременных — раздражение, разрастающееся с пупка по животу, спине, ягодицам, несколько похожее на герпес, однако таковым не являющееся.
При развитии пузырчатки у беременных женщин несколько увеличивается риск преждевременных родов, в то же время статистика выкидышей и мертворождений оценивается по-прежнему. У каждого двадцатого ребенка от женщины, болеющей пузырчаткой, после рождения наблюдают раздражение.
Лечение пузырчатки у беременных важно проводить исключительно совместно с профильными специалистами, в компетенции которых лежит компетентный подбор наиболее безопасных стероидных, а при необходимости и антибактериальных средств.
К каким докторам обращаться, если у Вас пузырчатка
Диагностика пузырчатки основывается на следующих признаках:
- резистентность к любой местной терапии;
- частое поражение слизистых оболочек рта;
- положительный симптом Никольского;
- выявление акантолитических клеток по методу Тцанка — это исследование проводится с целью подтверждения диагноза путем выявления так называемых акантолитических клеток, которые формируются в результате акантолиза (разрыва связей между клетками).
Метод Тцанка заключается в том, что на свежие эрозии накладывают предметное стекло и к нему прилипают акантолитические клетки (мазок-отпечаток). На слизистых оболочках с эрозиями прикладывают стерильную резинку, а потом эту поверхность резинки — к предметному стеклу, перенося таким образом на него акантолитические клетки. Применяется окраска по методу Романовского-Гимза.
Морфологические особенности акантолитических клеток:
- по величине они меньше, чем нормальные эпидермоциты, но их ядра больше, чем у нормальных клеток;
- ядра акантолитических клеток окрашиваются интенсивнее;
- в ядре всегда есть 2-3 ядрышка;
- цитоплазма клеток резко базофильная, окрашивается неравномерно, вокруг ядра наблюдается голубая зона, а по периферии — интенсивная синяя кайма.
Акантолитические клетки при пемфигусе часто имеют несколько ядер. Однако акантолитические клетки могут быть обнаружены при синдроме Лайелла, болезни Дарье, транзиторном акантолитическом дерматозе. Эти клетки следует дифференцировать от раковых клеток.
В рамках диагностики пузырчатки применяются иммуноморфологические исследования методом прямой иммунофлуоресценции — в 100% случаев обнаруживают в срезах кожи антитела класса IgО, которые локализуются в межклеточных пространствах эпидермиса. Методом непрямой иммунофлуоресценции обнаруживают циркулирующие антитела класса IgО против антигенных комплексов межклеточной субстанции эпидермиса.
Гистологическое исследование выявляет внутриэпидермальные (надбазальные) буллезные элементы и щели.
Дифференциальный диагноз герпетиформной пузырчатки проводят с буллезным пемфигоидом, синдромом Лайелла, герпетиформным дерматитом и другими буллезными дерматозами.
Дифференциальная диагностика вегетирующей пузырчатки проводится с широкими сифилитическими кондиломами, хроническим семейным доброкачественным пемфигусом, вегетирующей пиодермией.
Дифференциальная диагностика листовидной пузырчатки проводится с эритродермией, синдромом Лайелла, субкорнеальным пустулезом Снеддона-Вилькинсона, эритематозной (себорейным) пузырчаткой.
