Покраснение кожи у ребенка и зуд
Атопический дерматит у детей. Шелушится кожа, краснота? Что делать
Атопический дерматит у детей, лечение. Кожа ребенка: зуд, раздражение — как успокоить?
Атопический дерматит — одно из самых распространенных кожных заболеваний у детей, им сегодня страдают более 20% малышей в России. Лечение дерматита — это всегда сложный многоэтапный процесс. Профессор Санкт-Петербургского педиатрического медицинского университета, д.м.н. Заславский Денис Владимирович и медицинский эксперт марки La Roche-Posay Наталия Медведева — о причинах возникновения атопического дерматита у детей, его симптомах и правилах ухода за кожей с атопией.

Заболеваемость атопическим дерматитом за последние 16 лет возросла в 2,1 раза, причем именно у маленьких детей: сейчас болен каждый пятый ребенок. Среди взрослого населения больных атопическим дерматитом намного меньше — 1–3%, признаки аллергического дерматита обычно исчезают перед половым созреванием.
Симптомы атопического дерматита:
- видимые — красные пятна, сухость кожи, шелушение
- проявления — зуд, воспаление, высыпания
Причины возникновения
Основная предпосылка атопии — это генетика: 80% детей с родителями-атопиками также страдают от атопического дерматита. Вторая частая причина — экология: жизнь в больших городах с загазованным воздухом плохо отражается на самых чувствительных организмах — детских. Заболеваемость атопическим дерматитом растет в промышленно развитых странах.
Атопический дерматит у детей до года
Кожа новорожденного занимает около 13% общего веса. Она очень тонка — в 1,5-3 раза меньше, чем кожа взрослого. Недостаточно развития эластичность, слабая связь между клетками рогового слоя, недостаточно развитая гидролипидная мантия, низкий уровень меланина и высокая проницаемость делают ее очень и очень уязвимой для любого вторжения извне.
У новорожденных экзема чаще всего возникает на лице. У детей постарше чаще всего появляется в складках кожи вокруг колен и локтей. Во время приступа кожа становится красной и сухой, а иногда сочится выделениями. Она также очень зудит и на инфицированных участках становится плотнее. Зуд может приводить к нарушениям сна. В целом, кожа становится сухой. Эта исключительная сухость, вызванная генетическими изменениями защитной функции кожи, ведет к зуду.
Правила ухода за кожей младенцев как профилактика дерматита
- Купать не меньше 2-3 раз в неделю (идеальная температура — 37 °C, продолжительность 15 мин);
- Наносить увлажняющий крем после купания;
- Внимательно осматривать зону за ушами и складки кожи (локтевые, коленки, паховые): там могут быть покраснения или шелушения;
- При каждой смене подгузника (каждые 2-3 часа) защищать кожу кремом;
- Использовать косметические средства, разрешенные для применения у детей.
Во время приступа дерматологи советуют использовать кремы или мази с дермокортикоидами, они помогают устранить симптомы болезни. Как только симптомы исчезают — смягчающие кремы, они восстанавливают влажность очень сухой кожи. Это также помогает предотвратить новые приступы. Кремы для склонной к аллергии кожи нужно наносить на все тело раз или два раза в день.
Внимание: местные кортикостероиды нельзя намазывать под подгузник новорожденным и грудничкам, чтобы не допустить первичного пеленочного дерматита — детской ягодичной гранулемы.
Чтобы уменьшить количество приступов, врачи рекомендуют:
- принимать вместо ванной душ
- использовать мягкие очищающие средства без отдушек и мыла
- носить хлопчатобумажную одежду, а не шерстяную и синтетическую.
- поддерживать низкую температуру в помещении.
Лечение атопического дерматита и смягчающая терапия
Основа лечения — это постоянное увлажнение сухой, поврежденной кожи и предотвращение провоцирующих факторов.
Перед купанием кожу ребенка нужно очистить от корочек водными растворами и синдетами (заменители мыла, очищающие средства без добавления щелочи), т.к. антисептики действуют короткое время. В последние 2 минуты купания — добавить в воду смягчающее масло. Врачи рекомендуют добавлять гипохлорит натрия — чтобы уменьшить зуд и затормозить размножение бактерий.
Хорошо поглощаются кожей средства с эмолентами — это жировые компоненты косметики. Эмоленты назначают в дозе не менее 150-200 граммов в неделю у детей раннего возраста и до 500 г у взрослых. Крем с эмолентами наносится сразу после ванны, в течение 2-3 минут. В зимнее время назначаются эмоленты с большим количеством липидов. Глицерин в основе эмолентов лучше переносится, чем мочевина.
Необходимо постоянно, часто и в больших количествах использовать увлажняющие и смягчающие средства (не менее 3-4 раз в день) как самостоятельно, так и после водных процедур по принципу «намочить-намазать».
После водных процедур кожу необходимо вытирать промокательными движениями, избегая трения.
Применять корнеопротекторы (средства, защищающие роговой слой) нужно на непораженную кожу.
Лето — без дерматита
Врачам и мамам, сталкивавшимся с дерматитом, известно, что летом коже всегда легче: 74,4% пациентов с легкой и средней формой дерматита во время летних каникул полностью избавлялись от напасти. 16,3% подтверждали улучшение состояния кожи, и только 9,3% поражений оставались без динамики.
Дело в том, что ультрафиолетовые лучи убивают микробов, уменьшая колонизацию золотистого стафилококка и координируя регуляцию антимикробных пептидов — кожный барьер восстанавливается, корочки разглаживаются, заживают. Две недели, проведенные на солнце, значительно улучшают баланс витамина Д за счет увеличения в сыворотке кальцидиола.
Статья подготовлена по материалам марки La Roche-Posay
Кожный зуд у грудничка
Зуд кожи у младенцев
Небольшая сыпь или волдыри, покраснение и отек кожи, появление чешуек и шелушение на участках сухой кожи – эти иногда не очень заметные изменения должны заставить родителей внимательнее отнестись к своему малышу. Возможно, причина его внезапно нарушившегося сна и постоянного плача заключается именно в них. Чувствительная детская кожа в гораздо большей степени, чем кожа взрослых людей, подвержена раздражению, а любое нарушение кожного покрова очень болезненно и чаще всего сопровождается зудом.
Сам по себе зуд – это не болезнь, это реакция иммунной системы на воздействие раздражителя (аллергена). Зуд проявляется при некоторых заболеваниях кожи (дерматитах), нарушениях работы внутренних органов (в первую очередь пищеварительного тракта) или проблемах с нервной системой. У новорожденных и младенцев (грудничков) мы можем только по внешним признакам на коже понять, что их мучает зуд: ведь сказать или показать они еще не могут. Дети постарше начинают расчесывать зудящие участки кожи, повреждая верхний слой кожи – эпидермис.
Каковы же причины зуда кожи у грудничка?
Факторов появления зуда может быть очень много, и определить истинную причину этого состояния иногда может только врач.
Выделяют 4 основных группы причин кожного зуда у ребенка:
— несоблюдение гигиены, вследствие чего появляются опрелости, потница;
— кожные заболевания: атопический дерматит, герпес, чесотка и т.д.;
— аллергические реакции, вызываемые укусами насекомых, пищей, растениями, лекарственными препаратами.
Даже простая сухость кожи может доставлять дискомфорт младенцу, создавая стресс, о котором он, увы, может сообщить родителям только плачем. Зуд является одним из главных признаков атопического, контактного или аллергического дерматитов. Чаще всего зуд у младенцев является следствием контакта с аллергенами, причем как со стороны кожи, так и со стороны желудочно-кишечного тракта (аллергия на продукты питания). Точно определить фактор, вызвавший аллергию, можно только с помощью специальной пробы. Если малыш находится на грудном вскармливании, мама должна очень ответственно относиться к своему питанию, иногда соблюдать особую диету, особенно если у нее самой или у других ближайших родственников была в детстве аллергическая реакция на некоторые продукты питания.
Кожный зуд при атопическом дерматите
Диагноз «атопический дерматит», как правило, не ставят новорожденным детям. Чаще всего он проявляется в возрасте 1-6 месяцев, и начинается всё именно с зуда. Если малыш — атопик, то родителям следует помнить самое важное: атопический дерматит – хроническое заболевание. Кожа может выглядеть лучше или хуже, но она всегда сухая, даже в период ремиссии. И зуд, особенно ночной, есть у большинства таких детей. Коже атопиков нужно помогать: поддерживать уровень ее увлажненности с помощью эмолентов, а при первых проявлениях зуда (ребенок начал расчесывать кожу или стал беспокойно спать) – наносить специальные косметические средства. Нельзя позволить малышу расчесывать кожу, ведь тем самым он усиливает раздражение, повреждает эпидермис и ускоряет развитие обострения (воспалительного процесса). Если обострение всё-таки наступило, врач может назначить лекарственные препараты наружного действия в виде мази или крема.
Зуд при крапивнице, ветряной оспе, герпесе
Крапивница как проявление контактного дерматита проходит сама, если убрать раздражитель, который ее вызвал. Появления изменений на коже и зуд при повышенной температуре может свидетельствовать о развитии так называемых детских инфекций – кори или ветряной оспе. Паразитарные инфекции, вызываемые вшами (на волосистой части головы), чесоточными клещами, глистами (в области анального отверстия) вызывают очень сильный зуд в местах локализации паразитов. Герпес проявляется возникновением папул (пузырей) на лице, губах, на слизистой полости рта. В этих случаях следует немедленно обратиться к врачу.
Зуд в летний период
Летом добавляется еще несколько причин раздражения кожи и появления зуда: укусы насекомых и перегрев малыша. Грудничков не в меру заботливые мамочки часто укутывают в теплую одежду или пеленки даже в летнюю жару. Малыш начинает потеть, кожа в складках раздражается и зудит. Решение проблемы – одевать ребенка в соответствии с температурой за окном, чаще оставлять без одежды, обеспечивая воздушные ванны. А со всеми такими раздражениями справляется хороший детский крем, например, с пантенолом.
Аллергия на укусы насекомых
Укусы комаров болезненны не только для взрослых. Иммунная система и взрослых, и детей реагирует на них одинаково – покраснение и зуд. К сожалению, защитить младенца от укусов комаров можно только с помощью защиты в виде пологов, занавесок, фумигаторов. Для грудничков, детей до года, нет подходящих репеллентов. (Репелленты — средства, отпугивающие кровососущих насекомых, которые наносятся на кожу в виде крема или спрея). Все детские продукты этой категории разрешены к применению, начиная с 12 месяцев! Только небольшая группа репеллентов предназначена для детской кожи, например, на основе IR 3535®, так что следует внимательно читать информацию на упаковке и покупать средство от укусов насекомых в соответствии с возрастом.
Покраснение кожи у ребенка
Нежная кожа детей легко реагирует на любые внешние и внутренние раздражители, что проявляется в возникновении покраснения, шелушения, сухости, зуда, воспаления кожи малыша. Покраснение кожи (на лице, руках, ногах) у ребенка, как правило, связано либо с аллергической реакцией (пищевой аллергией), либо является следствием атопического дерматита.
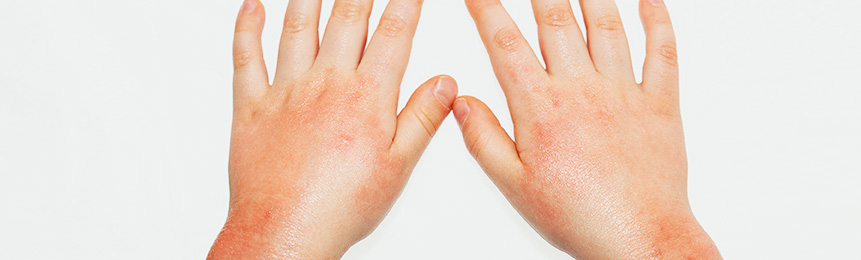
Атопический дерматит является одной из широко распространённых болезней кожи. Его появление зависит от наследственной предрасположенности, здоровья и зрелости иммунной системы ребенка. Если вы сами в детстве были атопиком, то, скорее всего, у вашего ребенка также будут проявления атопического дерматита.
Атопический дерматит имеет ярко выраженные симптомы:
- покраснения в тех местах, где кожа ребенка наиболее тонкая: на сгибах рук и ног, на шее, в складках кожи;
- сильный зуд на этих участках;
- нередко — сыпь и гнойничковые образования на лице.
Типичные области поражения кожи при атопическом дерматите — это лицо, а также ручки и ножки ребенка, в местах сгибов.
Аллергическая реакция на пищевые продукты может проявиться похожими на атопический дерматит симптомами: зудом, покраснением кожи у ребенка и сыпью на коже. Однако симптомы при подобной аллергии должны проявиться, максимум, в первые 24 часа с момента, как был употреблен в пищу тот или иной продукт. Если сыпь и зуд возникли спустя два дня после того, как, к примеру, ребенок поел клубники, то на лицо не аллергия, а именно атопический дерматит.
Как бороться?
Если налицо проявление пищевой аллергии, то, в первую очередь, необходимо исключить аллерген, ее вызвавший, и, во-вторых, позаботиться о системной и сопутствующей наружной терапии для облегчения симптомов раздраженной кожи. Антигистаминных гелей в этом случае, как правило, бывает недостаточно, потому что они только устраняют кожный зуд. В то время, как кожа нуждается также в регенерации поврежденных участков и защите от присоединения инфекции (особенно при расчесывании).
В ситуации с атопическим дерматитом лечение также должно быть комплексным. И начинать нужно с приведения в порядок среды, окружающей ребенка.
Доктор Комаровский (по материалам статьи «Аллергический дерматит»*).
Уменьшить
всасывание «вредностей» в кровь
- Если ребенок склонен к дерматиту, нельзя допускать даже намека на запоры, нужно добиваться своевременного опорожнения кишечника у ребенка.
- Нельзя перегружать кишечник ребенка едой (особенно если малыш хорошо прибавляет в весе, с опережением в норме) — лучше недокормить, чем перекормить. Непереваренные, гниющие в кишечнике остатки пищи — прекрасная среда для бактерий.
- Нужно ограничивать потребление сладкого.
Уменьшить потливость ребенка
- Поддерживать в комнате оптимальный температурный режим — не выше 20 градусов (идеально — 18). Не включать, по возможности, обогреватели, пересушивающие воздух.
- Добиться того, чтобы влажность воздуха в помещении, где находится ребенок, была не ниже 60% (убрать накопители пыли, часто проветривать и делать влажную уборку, использовать бытовой увлажнитель воздуха — особенно в период отопительного сезона).
- Не кутать ребенка, особенно дома.
- Не ограничивать потребление ребенком жидкости, ведь всосавшиеся «вредности» выходят не только с потом, но и с мочой.
Устранить контакт
кожи ребенка
с вредными
внешними факторами
- Поддерживать в комнате оптимальный температурный режим — не выше 20 градусов (идеально — 18). Не включать, по возможности, обогреватели, пересушивающие воздух.
- Добиться того, чтобы влажность воздуха в помещении, где находится ребенок, была не ниже 60% (убрать накопители пыли, часто проветривать и делать влажную уборку, использовать бытовой увлажнитель воздуха — особенно в период отопительного сезона).
- Не кутать ребенка, особенно дома.
- Не ограничивать потребление ребенком жидкости, ведь всосавшиеся «вредности» выходят не только с потом, но и с мочой.
Во-вторых, важно, конечно, правильно подобранное лечение.
- Важно нормализовать работу кишечника и вывести токсины из организма. Как правило, для этого используют сорбенты, пробиотики/пребиотики и, если у ребенка запоры, то препараты лактулозы.
- Важно купировать зуд, чтобы избежать присоединения инфекции. Для этого используют антигистаминные препараты для приема внутрь, а также антигистаминные наружные средства: мази и гели. С последними нужно быть аккуратным, поскольку они могут сильно пересушивать кожу (а пересушенные области особенно подвержены проникновению вторичной инфекции).
- Важно восстановить и защитить сухую, шелушащуюся и поврежденную кожу, используя специальные средства для ухода за атопической кожей с декспантенолом.
- Важно своевременно начать лечение специальными дерматопротекторными средствами. В настоящее время для лечения атопического дерматита часто используют гормональные препараты, так называемые топические глюкокортикостероиды (ТГКС). Часто к терапии ТГКС врач может назначить также антибиотикотерапию — при появлении вторичной инфекции кожи на фоне расчесывания. Однако частое и особенно длительное назначение ТГКС (тем более комбинированных с антибиотиком) обычно сопровождается развитием местных и системных осложнений: таких, как обесцвечивание и нарушение обменных процессов в коже, дерматит отмены (когда после отмены препарата симптомы заболевания возвращаются). Также надо помнить, что многие популярные гормональные препараты противопоказаны для применения на участках с чувствительной кожей (складки, область лица и шеи) и при больших площадях поражения 1.
- Поэтому современная наука сделала большой шаг вперед в поисках эффективных, но при этом негормональных препаратов для лечения атопического дерматита, — таких, как Цинокап ® .
Благодаря Активному цинку в виде Пиритиона Цинка Цинокап ® обладает противовоспалительной, антибактериальной и противогрибковой активностью, а также дополнительными свойствами, которые имеют большое значение в комплексном устранении проявлений атопического дерматита:
- Ингибирует выделение гистамина, тем самым выраженно (в 4–5 раз) уменьшая зуд кожи 3.
- Способствует выработке керамидов (липидов) кожи, что приводит к восстановлению ее барьерной функции и снижению чувствительности к повреждающему воздействию продуктов жизнедеятельности микроорганизмов и других агрессивных факторов 3.
- Обладает хорошим профилем безопасности, практически не всасывается с поверхности кожи, не имеет раздражающего и повреждающего действия.
Цинокап ® , кроме основного действующего вещества Пиритиона Цинка, также содержит в своем составе декспантенол (D-пантенол) и другие ингредиенты, которые увлажняют кожу 4.
Декспантенол оказывает дополнительное противовоспалительное действие, предотвращает потерю воды, обеспечивает смягчение и способствует восстановлению межклеточных структур кожи и быстрому заживлению расчесов и трещин 1.
- * Автор Комаровский Е.О. опубликовано 17/01/2007 на сайте http://articles.komarovskiy.net/allergicheskij-dermatit.html
- 1. Н.В. Кунгуров, М.В. Кохан, Ю.В. Кенигсфест, Е.В. Гришаева, Я.В. Кащеева, И.А.Куклин. Оптимизация наружной терапии стериодчувствительных дерматозов// Вестник дерматологии и венерологии. — 2007. — № 4. — С.45-51.
- 2. А.А. Кубанов, Ф.И. Петровский. Активированный пиритион цинка («Скин-кап»). Механизмы действия. Клиническое применение.// Вестиник дерматологии и венерологии. — № 5-2009. — С. 35–42.
- 3. Н.В. Кунгуров, М.В. Кохан, Ю.В. Кенигсфест. Клиническая эффективность и безопасность наружной терапии атопического дерматита// Медицинский совет. — № 1 — 2013. — С18-22.
- 4. Инструкция по медицинскому применению препарата Цинокап ® .
- 5. Благодаря пиритиону цинка и декспантенолу в составе препарата Цинокап.
- 6. М.А. Мокроносова, А.Е. Максимова, А.П. Батуро, М.Г. Умеренков, О.В. Кашаева. Влияние различных методов наружной терапии на колонизацию кожи Staphylococcus aureus и течение атопического дерматита. Государственное предприятие — Научно-исследовательский институт им. И.И. Мечникова, РАМН, Москва//Российский Аллергологический Журнал.- № 1–2004. — С. 59-60.
Другие причины
Покраснение на лице у ребенка может быть связано и с другими заболеваниями — системными (красная волчанка), некоторыми инфекциями (скарлатина), гипертермией, болезнями желудочно-кишечного тракта, эндокринными расстройствами.
Помимо аллергии, покраснение на руках у ребенка часто бывает обусловлено воздействием внешних раздражающих факторов — ветра, холода, недостаточной гигиены. Покраснение пальцев и ладоней в сочетании с шелушением отмечается при гиповитаминозах, болезнях пищеварительной системы, паразитарных и глистных инвазиях.
О любых изменениях на коже ребенка следует консультироваться со специалистами — педиатрами, аллергологами или дерматологами.
Данный раздел предназначен
только для медицинских
и фармацевтических работников
Нажмите «Войти», если вы медицинский
или фармацевтический работник
Атопический дерматит у детей. Шелушится кожа, краснота? Что делать
Атопический дерматит у детей, лечение. Кожа ребенка: зуд, раздражение — как успокоить?
Атопический дерматит — одно из самых распространенных кожных заболеваний у детей, им сегодня страдают более 20% малышей в России. Лечение дерматита — это всегда сложный многоэтапный процесс. Профессор Санкт-Петербургского педиатрического медицинского университета, д.м.н. Заславский Денис Владимирович и медицинский эксперт марки La Roche-Posay Наталия Медведева — о причинах возникновения атопического дерматита у детей, его симптомах и правилах ухода за кожей с атопией.

Заболеваемость атопическим дерматитом за последние 16 лет возросла в 2,1 раза, причем именно у маленьких детей: сейчас болен каждый пятый ребенок. Среди взрослого населения больных атопическим дерматитом намного меньше — 1–3%, признаки аллергического дерматита обычно исчезают перед половым созреванием.
Симптомы атопического дерматита:
- видимые — красные пятна, сухость кожи, шелушение
- проявления — зуд, воспаление, высыпания
Причины возникновения
Основная предпосылка атопии — это генетика: 80% детей с родителями-атопиками также страдают от атопического дерматита. Вторая частая причина — экология: жизнь в больших городах с загазованным воздухом плохо отражается на самых чувствительных организмах — детских. Заболеваемость атопическим дерматитом растет в промышленно развитых странах.
Атопический дерматит у детей до года
Кожа новорожденного занимает около 13% общего веса. Она очень тонка — в 1,5-3 раза меньше, чем кожа взрослого. Недостаточно развития эластичность, слабая связь между клетками рогового слоя, недостаточно развитая гидролипидная мантия, низкий уровень меланина и высокая проницаемость делают ее очень и очень уязвимой для любого вторжения извне.
У новорожденных экзема чаще всего возникает на лице. У детей постарше чаще всего появляется в складках кожи вокруг колен и локтей. Во время приступа кожа становится красной и сухой, а иногда сочится выделениями. Она также очень зудит и на инфицированных участках становится плотнее. Зуд может приводить к нарушениям сна. В целом, кожа становится сухой. Эта исключительная сухость, вызванная генетическими изменениями защитной функции кожи, ведет к зуду.
Правила ухода за кожей младенцев как профилактика дерматита
- Купать не меньше 2-3 раз в неделю (идеальная температура — 37 °C, продолжительность 15 мин);
- Наносить увлажняющий крем после купания;
- Внимательно осматривать зону за ушами и складки кожи (локтевые, коленки, паховые): там могут быть покраснения или шелушения;
- При каждой смене подгузника (каждые 2-3 часа) защищать кожу кремом;
- Использовать косметические средства, разрешенные для применения у детей.
Во время приступа дерматологи советуют использовать кремы или мази с дермокортикоидами, они помогают устранить симптомы болезни. Как только симптомы исчезают — смягчающие кремы, они восстанавливают влажность очень сухой кожи. Это также помогает предотвратить новые приступы. Кремы для склонной к аллергии кожи нужно наносить на все тело раз или два раза в день.
Внимание: местные кортикостероиды нельзя намазывать под подгузник новорожденным и грудничкам, чтобы не допустить первичного пеленочного дерматита — детской ягодичной гранулемы.
Чтобы уменьшить количество приступов, врачи рекомендуют:
- принимать вместо ванной душ
- использовать мягкие очищающие средства без отдушек и мыла
- носить хлопчатобумажную одежду, а не шерстяную и синтетическую.
- поддерживать низкую температуру в помещении.

Лечение атопического дерматита и смягчающая терапия
Основа лечения — это постоянное увлажнение сухой, поврежденной кожи и предотвращение провоцирующих факторов.
Перед купанием кожу ребенка нужно очистить от корочек водными растворами и синдетами (заменители мыла, очищающие средства без добавления щелочи), т.к. антисептики действуют короткое время. В последние 2 минуты купания — добавить в воду смягчающее масло. Врачи рекомендуют добавлять гипохлорит натрия — чтобы уменьшить зуд и затормозить размножение бактерий.
Хорошо поглощаются кожей средства с эмолентами — это жировые компоненты косметики. Эмоленты назначают в дозе не менее 150-200 граммов в неделю у детей раннего возраста и до 500 г у взрослых. Крем с эмолентами наносится сразу после ванны, в течение 2-3 минут. В зимнее время назначаются эмоленты с большим количеством липидов. Глицерин в основе эмолентов лучше переносится, чем мочевина.
Необходимо постоянно, часто и в больших количествах использовать увлажняющие и смягчающие средства (не менее 3-4 раз в день) как самостоятельно, так и после водных процедур по принципу «намочить-намазать».
После водных процедур кожу необходимо вытирать промокательными движениями, избегая трения.
Применять корнеопротекторы (средства, защищающие роговой слой) нужно на непораженную кожу.
Лето — без дерматита
Врачам и мамам, сталкивавшимся с дерматитом, известно, что летом коже всегда легче: 74,4% пациентов с легкой и средней формой дерматита во время летних каникул полностью избавлялись от напасти. 16,3% подтверждали улучшение состояния кожи, и только 9,3% поражений оставались без динамики.
Дело в том, что ультрафиолетовые лучи убивают микробов, уменьшая колонизацию золотистого стафилококка и координируя регуляцию антимикробных пептидов — кожный барьер восстанавливается, корочки разглаживаются, заживают. Две недели, проведенные на солнце, значительно улучшают баланс витамина Д за счет увеличения в сыворотке кальцидиола.
Статья подготовлена по материалам марки La Roche-Posay
Атопический дерматит у детей: симптомы, методы лечения и спасительная профилактика

Атопический дерматит у детей: что к чему
Сперва — определимся в понятиях и терминах. Так уж сложилось, что в представлении большинства родителей «атопический дерматит», «аллергический дерматит» и «пищевая аллергия» — суть одно и то же. Видимо, причина возникновения этого ошибочного суждения — в схожих симптомах, которые присущи всем трем недугам: зуд, сыпь и ярко выраженные покраснения на коже.
Меж тем, все три болезненных состояния имеют разную природу и требует разного лечения.
Расставим все по местам:
Пищевая аллергия — это индивидуальная сверхчувствительность иммунной системы (другими словами — неадекватная реакция) организма на тот или иной пищевой продукт (точнее — на его составляющее вещество). Среди симптомов пищевой аллергии есть те, что присущи и атопическому дерматиту (зуд, воспаления на коже), но они этим не ограничиваются. Тяжелые аллергические реакции могут быть выражены и куда более страшными и опасными симптомами — затрудненным дыханием, анафилактическим шоком, отеком Квинке. Как и любая другая, пищевая аллергия, однажды дав о себе знать, остается с человеком на всю жизнь.
Аллергический дерматит у детей — это не заболевание, а в большей степени лишь симптом аллергической реакции, который проявляется в воспалении кожи. Иными словами, если у Васи (условно говоря) есть аллергия на клубнику, то при поедании этого продукта Вася может покрыться местами красной сыпью, может начать отчаянно чесаться и даже занести инфекцию в воспаленные участки кожи. По природе своей аллергический дерматит стоит очень близко с атопическим «собратом», и все же — есть различия.
Будучи аллергической реакцией, аллергический дерматит может возникнуть у человека в любом возрасте, неважно — ему 2 года или 102. Если аллерген попал в организм — вполне вероятно, возникнут проблемы с кожей. А вот атопический дерматит, помимо того, что он крайне редко возникает в ответ на какой-либо пищевой продукт, впервые проявляется только у детей до 2-х лет. Наиболее часто атопический дерматит является одной из форм непищевой аллергии у младенцев.
Более того: если аллергический дерматит, как симптом, остается с человеком на всю жизнь, то атопический дерматит у детей, в большинстве случаев, при адекватной терапии и профилактике проходит к 3-5 годам.
Атопический дерматит — это незаразное поражение кожи воспалительного характера. Которое обусловлено генетическими факторами, индивидуальными особенностями строения кожи, а также климатом, в котором живет ребенок.
Первые признаки атопического дерматита проявляются у малыша до 2-х лет (в 90% случаев). Если его правильно лечить — он проходит бесследно примерно к 5 годам. Но если заболевание игнорировать, оно перерастает в более тяжелую и хроническую форму, которая может сопровождать человека на протяжении всей жизни.
Атопический дерматит у детей: симптомы и признаки
Атопический имеет ярко выраженные симптомы:
- сильный зуд;
- покраснения в тех местах, где кожа наиболее тонкая: на сгибах рук и ног, на шее, в складках кожи;
- нередко — сыпь на теле и гнойничковые образования на лице;

Опасность зуда в том, что регулярное расчесывание кожи приводит к появлению на ней микроранок, в которые почти мгновенно попадают бактерии или грибки, вызывая так называемую вторичную инфекцию.
Аллергия или атопический дерматит: как узнать
Типичная ситуация: первые признаки (сыпь, зуд, покраснения на коже) возникли у малыша в период введения первого прикорма — около 6-8 месяцев. Вы, родители, а возможно и педиатры, которые наблюдают вашего ребенка, логично заключили, что налицо проявления пищевой аллергии — некоторые новые продукты воспринимаются организмом малыша крайне негативно. И постепенно вы выводите из рациона ребенка: сначала все яркое , затем все цветное, а после, возможно и ценный белок в виде молока и яиц, и т.д. Порой ситуация «зашкаливает» до крайности, оставляя в рационе несчастного ребенка лишь рисовую кашу и сушеные яблоки.
Однако, время от времени вспышки покраснения и высыпаний на коже случаются все равно. Вы грешите на то, что малыш где-то «урвал» украдкой кусочек запретного продукта, что и вызвало обострение болезни.
Но на самом деле, периодическое ухудшение состояния кожи демонстрирует вам совсем иное — это явный сигнал о том, что главный «возбудитель кожного неспокойствия» вы по-прежнему так и не удалили из окружающей среды ребенка. И что, скорее всего, речь идет не столько о пищевой аллергии, сколько об атопическом дерматите, «возбудителем» которого продукты являются крайне редко. Почему? Объясним чуть ниже.
Действительно, в ответ на некоторые продукты может возникнуть аллергическая реакция организма со схожими, как у атопического дерматита, симптомами: зудом, покраснением и сыпью на коже. Однако, симптомы при подобной аллергии должны проявиться максимум в первые 24 часа с момента, как был съеден продукт. Но если сыпь и зуд возникли спустя два дня после того, как ваш Митя, условно говоря, поел арахис, то дело тут отнюдь не в арахисе! И на лицо не аллергия, а именно атомический дерматит.
Доктор Комаровский: «В 85 % случаев появления зуда и экзем на коже у детей до 2-х лет (а чаще всего — у детей от 6 месяцев до года) — это не аллергия на некие продукты, которые съел ребенок или съела кормящая мама, а ничто иное как атопический дерматит, который никак не связан с едой».
Не хлебом единым.
Чтобы перестать грешить на еду, надо понять, каким образом происходит поражение кожи. И в первую очередь — как устроена кожа. В верхнем (роговом) слое кожи мы имеем особый липидный барьер, который защищает наше кожу от проникновения в ее глубины вредных факторов извне, а также крайне важный слой, состоящий из молекул воды, которые удерживает в коже особое вещество (по сути — комплекс органических молекул). Молекулы воды в коже обеспечивают ее эластичность, упругость и дополнительно защищают ее от воздействия внешних вредных факторов.
Если ребенок большую часть времени проводит в помещении с теплым и сухим микроклиматом, если его наряжают постоянно в капустном стиле, или если его одежка имеет в своем составе не натуральные раздражающие волокна — все это приводит к чрезмерному испарению влаги из кожи, к разрушению липидного барьера и, соответственно, к крайней уязвимости. В итоге — кожа становится сухой и гиперчувствительной. А значит — слишком «открытой» для атаки вредных внешних факторов: аллергенов, токсинов, различных химических веществ, загрязнений, бактерий и грибков и т.п.
При малейшем воспалении в чувствительной коже образуются микроскопические пузырьки, которые со временем лопаются и покрываются корочкой — они и вызывают сильнейший нестерпимый зуд, который многократно усиливается ночью, во время сна.

Последствия и осложнения длительного атопического дерматита у детей
Если малыш-атопик постоянно бесконтрольно расчесывает пораженные участки кожи, на ней неминуемо возникают трещинки и ранки, в которых легко «поселяются» и активно размножаются бактерии. Возникает гнойничковая инфекция (пиодермия), при лечении которой уже прибегают к антибактериальной терапии. Это ухудшает не только непосредственно качество кожи, но и качество жизни малыша — он плохо спит, не высыпается, ему доставляют болезненный дискомфорт движение, купание, ношение одежды.
Кроме бактериальной инфекции на фоне атопического дерматита могут развиться также вирусные и грибковые инфекции. Нередко все три вида инфекций могут «наброситься» на малыша разом — таким образом у маленького страдальца могут одновременно появиться «простуда» герпеса, молочница рта (как у новорожденных) и гнойное воспаление.
Однако, не отчаивайтесь прежде времени! Таких страшных осложнений вполне можно избежать — не великими усилиями и с прекрасными шансами на полное выздоровление. Как? В первую очередь соблюдая все профилактические меры против атопического дерматита.
Профилактика атопического дерматита
В случае с атопическим дерматитом меры профилактики этой болезни являются одним из важнейших условий эффективного лечения. А посему, о них — детально и по пунктам.
- 1 Устраните факторы, приводящие к пересушиванию кожи. А именно — поддерживайте влажный и прохладный климат в детской, проводите больше времени на природе, не кутайте ребенка во время прогулок. Следите, чтобы ребенок достаточно много пил жидкости — особенно жарким летом.
- 2 Следите, чтобы ребенок-атомик не переедал. Как и в случае с диатезом, избыток съеденной пищи, которому просто не хватает ферментов для переваривания, почти всегда приводит к негативным реакциям на коже — пересыханию, растрескиванию, покраснению, высыпаниям и острому зуду. В этом случае кожа испытывает атаку токсинов и других вредных веществ не снаружи, а изнутри.
- 3 Не будьте «маниакальной» чистюлей! Как это ни обидно слышать «образцовым мамам», но дети, которых моют часто и до скрипа, страдают от атопического дерматита в разы чаще, чем «чумазята». Частое мытье, и особенно — с мылом, разрушает защитный липидный слой на коже, что делает ее более уязвимой к внешним факторам и более «пористой» для потери собственной влаги. Оптимальный режим купания грудничка до года — раз в день и только с помощью специальной «неагрессивной» детской косметики. После года можно купать и того реже — раз в два дня.
- 4 Выбирайте для малыша качественную одежду. По большому счету, глобальных претензий к детской одежде существует только три:
- она должна быть из натуральных материалов (прежде всего — хлопок);
- она должна отвечать правилу трех «не»: не трет, не жмет, не давит;
- она должна стираться с помощью специальных средств (маркер на упаковке — «для стирки детских вещей») и хорошо прополаскиваться.

Способы лечения атопического дерматита у детей
Главные принципы в лечении атопического дерматита следующие:
- Устранение провоцирующих факторов;
- Вспомогательная терапия (цель — увлажнение кожи);
- Основное лечение: применение кортикостероидов местного назначения (мази);
- В редких случаях — УФ-облучение и более сильные лекарственные средства.
Провоцирующие факторы
По сути к провоцирующим факторам относятся все вышеперечисленные обстоятельства (сухой и жаркий климат в детской, переедание, чрезмерно частое мытье кожи с помощью «агрессивной» косметики и т.п.), которые ухудшают состояние кожи ребенка, делая ее уязвимой и склонной к воспалению. Профилактика атопического дерматита как раз и направлена на устранение провоцирующих факторов.
Вспомогательная (поддерживающая) терапия
Вспомогательная терапия, как правило, заключается в различных методиках увлажнения кожи. С этой целью используются специальные гигиенические препараты — эмоленты. Другими словами — жиры и жиросоставляющие косметические вещества, которые удерживаются лишь в роговом слое кожи и не проникают вглубь, к живым клеткам.
Главное назначение эмолентов — смягчать поверхность кожи и повышать процент влаги в ее слоях. Сами по себе эти средства, конечно же, не увлажняют кожу (странно было бы ожидать подобного от жирной субстанции), но они успешно пресекают потерю той влаги, что еще в коже осталась.
Существует три группы эмолентов:
- средства для нанесения на кожу;
- средства для мытья;
- и средства для ванны.
Средства внутри этих групп тоже можно классифицировать в зависимости от действующих средств. Какой именно наилучшим образом подойдет вашему ребенку — подскажет врач. Его рекомендация напрямую зависит от интенсивности сухости и воспаления, от наличия (или отсутствия) вторичной инфекции и от прочих факторов.
Обычно эмолент наносят на кожу ребенка-атопика 2 раза в день, один из которых обязательно — после купания (как раз для того, чтобы сохранить максимальное количество влаги в коже).
Как купать малыша-атопика перед использованием эмолента. Увы, но для ребенка с атопическим дерматитом, хоть он и должен ежедневно принимать водные процедуры, ритуал купания несколько отличается от обычного. Вода для купания должна быть чуть теплой — около 32-33° С. При этом малыша не рекомендуется держать в воде дольше 8-10 минут. После того, как младенца вынули из ванны — ни в коем случае нельзя его активно вытирать, даже если вы обладаете самым невесомым и мягким в мире полотенцем. Какими бы деликатными ни были ваши движения — вы все равно нанесете микротравмы сухой воспаленной коже. Не трите! Просто слегка промакните кожу банной или обычной простыней, и не более того. И затем не мешкая нанесите на кожу эмолент, чтобы заблокировать потерю влаги.
Основное лечение атопического дерматита
Лечение воспалений при атопическом дерматите обычно заключается в применении местных кортикостероидов (так называемые противовоспалительные гормоны местного действия). Они строго назначаются врачом-педиатром, и никакая самодеятельность в их выборе и использовании недопустима.
Оставшимся 2% детей, страдающим тяжелой формой атопического дерматита, требуются более серьезные меры атаки на болезнь. В этих случаях врачи вынуждены прибегнуть к применению других фармакологических средств (антигистаминные препараты, различные сорбенты, местные и общие иммуномодуляторы и некоторые другие средства), а также ультра-фиолетового облучения.
Как минимизировать риск при использовании кортикостероидов
Чтобы риск от применения местных гормонов был нулевым или ничтожно малым, следует придерживаться особых правил применения этих препаратов:
- 1 Кортикостероиды наносятся на кожу до использования эмолентов. В противном случае жировая пленка не пропустит лекарственный препарат к коже.
- 2 Кортикостероиды делятся на несколько групп, в зависимости от силы и активности их действия. Очень важно подобрать для ребенка такое лекарственное средство из разряда кортикостероидов, сила воздействия которого точно соответствовала бы степени тяжести атопического дерматита у малыша.
- 3 На лицо и шею наносятся только самые слабоактивные кортикостероиды.
- 4 Обрабатывать кортикостероидами можно только новые высыпания, с момента появления которых прошло не более 2-х суток.
- 5 Воспаленные участки кожи обрабатываются местными гормонами не чаще 2-х раз в день.
- 6 Конкретный препарат (или группу препаратов), а также режим и график их нанесения необходимо согласовать с педиатром.
Как правило, атопический дерматит носит характер возрастного заболевания — и у ребятишек 3-5-летнего возраста проявления этого заболевания уже резко снижаются. Особенно — если вы адекватные, благоразумные, не ленивые, ответственные и любящие родители.
