Отрубевидный лишай возбудитель
Отрубевидный лишай. Симптомы и лечение отрубевидного лишая
- кожный покров
- сыпь и высыпания
- зуд и покраснения
Данное заболевание относится к специализациям: Дерматология
1. Что такое отрубевидный лишай?
Отрубевидный лишай называют ещё «разноцветный лишай» или «солнечный грибок». Этот вид грибкового заболевания в нашем климате не так распространён, как в странах с жарким влажным климатом. Однако, дерматологи России у 5% населения обнаруживают отрубевидный лишай.
Особенно часто грибок заселяется на теле людей, склонных к повышенной потливости и себорейному диатезу, что создаёт благоприятную среду для внедрения и развития этой кожной инфекции. Отрубевидный лишай без лечения длится годы, практически не влияя на общее состояние человека, но создавая психологический дискомфорт из-за косметических дефектов кожи. Проявления болезни редуцируются зимой и обостряются в жаркое время года.

2. Причины заболевания
Причиной отрубевидного лишая являются грибы Мalassezia furfur и Pityrpsporum orbiculare. Их среда обитания — роговой слой эпидермиса. Возбудитель отрубевидного лишая условно патогенен, то есть передаётся от человека к человеку, но вызывает само заболевание далеко не у всех. Вероятность заражения и начала заболевания увеличивается рядом факторов — внешних и внутренних:
- повышенные потливость и жирность кожи;
- вегето-сосудистая дистония;
- высокий уровень сахара в крови;
- лечение кортикостероидами;
- снижение иммунитета;
- гормональные нарушения;
- хронические заболевания;
- солнечная радиация;
- нарушения гигиены;
- стрессы и нарушения обмена веществ.
Замечено, что заболеванию подвержены преимущественно люди средней возрастной группы. Дети до 7 лет практически не болеют отрубевидным лишаём.
3. Признаки и диагностика болезни
В начале заболевания появляются несимметричные пятна на коже размером до 5 см, которые со временем сливаются, образуя довольно большие очаги. Края обычно неровные, цвет жёлтый, розовый, коричневый или белый. Облучение солнцем часто меняет цвет пятен. На поверхности происходит отрубевидное шелушение, хотя воспалительные процессы редки. Если появляются папулы и гнойнички, то, скорее всего, это следствие наложения на поражённые области других кожных инфекций.
Очаги лишая располагаются обычно на спине, шее, животе и плечах, в паховой области. Если поражена голова, то волосы в этих местах никак не меняются. Иногда отрубевидный лишай вызывает кожный зуд.
Для исследования очагов поражённой кожи применяется лампа Вуда, микроскопический анализ, йодная проба Бальзера.
4. Лечение отрубевидного лишая
Лечение отрубевидного лишая должно проводиться курсом. Бессистемные мероприятия только снижают вероятность полного излечения. На грибок эффективное действие оказывают антимикотики, салициловый спирт, средства с сульфидом селена, производные имидазола. Иногда назначаются таблетки румикоз, тербизил. Курс непрерывного лечения должен быть не меньше 14 дней.
Кроме внешнего воздействия на грибок — мазями, лосьонами и спреями, — эффективность лечения может существенно повыситься, если сам пациент предпринимает ряд мер:
- воздействие на кожу ультрафиолетом;
- влажная уборка и дезинфекция жилого пространства;
- стирка одежды при 90-95 градусной температуре;
- проглаживание полотенец и постельного белья;
- замена мочалки на новую, обновление моющих средств;
- ношение нательного белья только из натуральных тканей;
- правильное питание, достаточный сон, иммуностимулирующие процедуры.
В период лечения и для дальнейшей профилактики рецидивов болезни широко применяются народные средства, направленные на снижение потоотделения, очищение кожи от излишков жира, антисептические меры. Грибок кожи плохо себя чувствует в кислой среде, поэтому применимы лосьоны с уксусом, соком лимона и кислых ягод.
Разноцветный лишай
Разноцветный лишай
- Российское общество дерматовенерологов и косметологов
Оглавление
Ключевые слова
Разноцветный лишай, белый отрубевидный лишай.
Список сокращений
МКБ – Международная классификация болезней
Термины и определения
Разноцветный лишай (pityriasis versicolor, tinea versicolor) – поверхностное грибковое заболевание кожи, относящееся к группе кератомикозов.
Кератомикозами называют грибковые поражения рогового слоя эпидермиса и устья волосяных фолликулов или кутикулы волос.
1. Краткая информация
1.1 Определение
Разноцветный лишай (pityriasis versicolor, tinea versicolor) – поверхностное грибковое заболевание кожи, относящееся к группе кератомикозов.
1.2 Этиология и патогенез
Возбудителями разноцветного лишая являются диморфные липофильные дрожжи рода Malassezia – представители типичной кожной микрофлоры. Наиболее часто обнаруживаются Malassezia globosa, M.sympodialis и M.furfur, реже – M.slooffiae, M.restricta и M.obtusa. Установлено, что около 90% здоровых людей являются носителями сапрофитной формы гриба. Под влиянием предрасполагающих факторов эндогенной и/или экзогенной природы, возбудитель трансформируется из непатогенной формы почкующейся бластоспоры в патогенную мицелиальную.
Контагиозность заболевания невысокая. Предрасполагающими факторами могут являться повышенная потливость, изменение химического состава пота, уменьшение физиологического шелушения эпидермиса. Разноцветный лишай чаще развивается у людей с сопутствующими заболеваниями: эндокринной патологией, хроническими болезнями легких и желудочно-кишечного тракта, вегетативнососудистыми нарушениями, иммунодефицитами различной природы и др. Способствуют развитию заболевания алиментарная недостаточность, прием оральных контрацептивов, системных глюкокортикостероидных препаратов и иммунодепрессантов, а также гипергидроз и использование продуктов для ухода за кожей на жировой или масляной основе, топические глюкокортикостероиды. Возможно, имеется генетическая (мультифакториальная) предрасположенность к развитию болезни. В патогенезе могут принимать участие иммунные факторы, однако их сложно интерпретировать. Больные разноцветным лишаем не имеют клеточно-опосредованного иммунодефицита к мицелиальным антигенам Malassezia spp.
1.3 Эпидемиология
Заболевание распространено повсеместно, однако наиболее часто встречается в регионах с жарким и влажным климатом. Болеют в основном лица молодого и среднего возраста, крайне редко – дети и пожилые люди.
1.4 Кодирование по МКБ 10
Другие поверхностные микозы (B36):
В36.0 – Разноцветный лишай.
1.5 Классификация
1.6. Клиническая картина
Высыпания чаще всего локализуются на коже туловища и верхних конечностей, может поражаться кожа волосистой части головы и полового члена. К атипичной локализации разноцветного лишая можно отнести: лицо, ушные раковины, заушные складки, кисти, голени, паховую и подмышечную области, сосок и периареолярную область. У детей заболевание нередко начинается с кожи волосистой части головы, но волосы не поражаются. Разноцветный лишай не наблюдается на ладонях, подошвах и слизистых оболочках. Отмечается тропизм возбудителя к участкам кожного покрова, имеющим большое количество сальных желез.
Пятна часто бывают множественными, могут сливаться, образуя крупные очаги с полициклическими очертаниями, размеры пятен варьируют от нескольких миллиметров до нескольких сантиметров. Иногда при осмотре крупных очагов в их центре можно определить легкую атрофию. В результате центральной инволюции очаги могут принимать кольцевидную форму. После загара в результате усиления шелушения в очагах поражения остаются депигментированные участки кожи.
Выделяют особую форму заболевания – tinea versicolor alba, или белый отрубевидный лишай. При этом может иметь место полная депигментация при отсутствии какого-либо шелушения. Депигментация в данном случае не связана напрямую с экранирующими свойствами колоний гриба и может возникать на участках кожного покрова, не подвергавшихся солнечному излучению.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
2. Диагностика
2.1 Жалобы и анамнез
Субъективных ощущений обычно не бывает, но иногда может появляться легкий зуд.
Заболевание первоначально характеризуется появлением мелких пятен без воспалительных явлений, нерезко очерченных, сначала розового, затем желтоваторозового, позже коричневого или красно-коричневого цвета; на их поверхности наблюдается мелкопластинчатое шелушение, похожее на отруби (отрубевидный лишай), легко определяемое при поскабливании.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
2.2 Физикальное обследование
См. раздел клиническая картина.
2.3 Лабораторная диагностика
- Рекомендуется микроскопическое исследование чешуек, обработанных 10-20% раствором едкого калия (КОН) с 20-минутной экспозицией, на обнаружение элементов гриба (короткие изогнутые нити мицелия (гифы) от 2 до 4 мкм в диаметре и крупные круглые и овальные споры с двухконтурной оболочкой в виде скоплений, напоминающих гроздья винограда). Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
2.4 Инструментальная диагностика
- Рекомендуется осмотр кожи пациента в лучах люминесцентной лампы Вуда. Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: Диагноз устанавливается на основании результатов по характерному желтому или золотисто-бурому свечению. Свечение в лучах лампы Вуда наблюдается в основном в тех случаях, когда этиологическим агентом выступает M. furfur (около 1/3 заболевших).
2.5 Иная диагностика
- Рекомендуется использование пробы Бальцера (йодная проба).
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: При смазывании участков 5% настойкой йода пятна разноцветного лишая окрашиваются йодом более интенсивно за счет пропитывания отрубевидных чешуек.
2.6 Дифференциальная диагностика
Дифференцировать заболевание в острой стадии следует с розовым лишаем Жибера, сифилитическими розеолами, себорейным дерматитом, экзематидами, эритразмой; при длительном течении – с пигментацией, наблюдающейся после разрешения различных дерматозов, невусом Беккера. При наличии депигментированных пятен – с сифилитической лейкодермой, сухой стрептодермией, витилиго, депигментированными экзематидами.
3.1 Консервативное лечение
Рекомендуются для наружной терапии при ограниченных формах заболевания топические препараты:
бифоназол, 1% крем или 1% раствор 1 раз в сутки до разрешения клинических проявлений (в течение 2-3 недель) [1, 2]. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++)
кетоконазол, крем 1 раз в сутки до разрешения клинических проявлений (в течение 2-3 недель) [4]. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++)
клотримазол, крем, раствор 1–2 раза в сутки до разрешения клинических проявлений (в течение 1-3 недель) [5-6]. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++)
миконазол, крем 2 раза в сутки до разрешения клинических проявлений (в течение 3 недель) [7-8]. Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1+)
тербинафин, крем, раствор 1–2 раза в сутки до разрешения клинических проявлений (в течение 3 недель) [3, 9-10]. Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1+)
оксиконазол, крем 1–2 раза в сутки до разрешения клинических проявлений (в течение 2 недель) [11]. Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2+)
циклопироксоламин (циклопирокс) 1% крем (у детей, старше 10 лет) 2–3 раза в неделю до разрешения клинических проявлений (в течение 2–3 недель) [12-13]. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++)
цинк пиритион, крем 2–3 раза в неделю до разрешения клинических проявлений (в течение 2–3 недель) [14-15]. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++)
Рекомендуются шампуни для наружной терапии при поражении кожи волосистой части головы:
кетоконазол, шампунь 1 раз в сутки (нанести на 5 минут, затем смыть) ежедневно в течение 5 дней [16]. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++)
циклопироксоламин (циклопирокс) 1,5% шампунь (у детей, старше 10 лет) 2-3 раза в неделю до разрешения клинических проявлений (в течение 2–3 недель) [12-13]. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++)
цинк пиритион 1% шампунь 2–3 раза в неделю до разрешения клинических проявлений (в течение 2–3 недель) [14-15]. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++)
При распространенных и атипичных формах разноцветного лишая, а также неэффективности местной терапии при ограниченном поражении рекомендуются системные антимикотические препараты:
кетоконазол 200 мг перорально 1 раз в сутки ежедневно в течение 3-5 недель [17-19]. Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1+)
итраконазол 200 мг перорально 1 раз в сутки ежедневно в течение 1 недели или 100 мг перорально 1 раз в сутки ежедневно после еды в течение 15 дней [20-21]. Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1+)
Комментарии: При сохранении единичных высыпаний после 2-х-недельного перерыва рекомендуют проведение повторного курса лечения в той же дозе.
флуконазол** 300 мг перорально 1 раз в неделю в течение 2 недель или 150 мг 1 раз в неделю перорально в течение 4 недель [18-24]. Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1+)
Комментарии: Обязательным условием назначения системной терапии является обнаружение возбудителя при микроскопическом исследовании.
При отсутствии эффекта от лечения применяется корригирующая патогенетическая терапия (иммуномодуляторы, средства, нормализующие эндокринную патологию и др.) и/или замена антимикотического средства.
3.2 Хирургическое лечение
3.3 Иное лечение
4. Реабилитация
5. Профилактика и диспансерное наблюдение
-
Во время лечения необходимо проводить дезинфекцию одежды больного, головных уборов, нательного и постельного белья кипячением в 1% мыльно-содовом растворе и 5-кратным проглаживанием горячим утюгом во влажном виде с двух сторон. Следует также рекомендовать лечение членам семьи, если у них выявлено заболевание. Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
В целях профилактики разноцветного лишая у лиц, предрасположенных к рецидивам заболевания, рекомендуется:
кетоконазол 400 мг в месяц или 200 мг три дня подряд в течение месяца [19]. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++)
итраконазол 400 мг один раз в месяц в течение 6 месяцев [20]. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2++)
Отрубевидный лишай у человека (цветной/разноцветный)
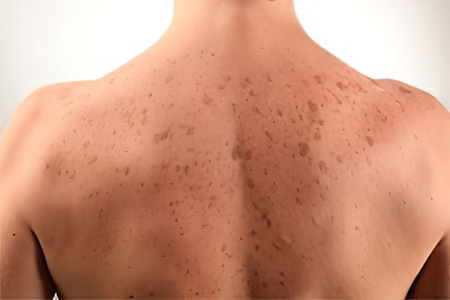
Отрубевидный лишай (цветной/разноцветный лишай) – это заболевание, имеющее грибковую этиологию. Оно характеризуется длительным течением, поражением эпидермальных слоев кожи с появлением на ней пятен различного цвета. Еще это заболевание называют цветным или разноцветным лишаем. В народе болезнь называют солнечным грибком.
Заболевание характерно для людей, которые проживают в странах с влажным и жарким климатом. Согласно статистическим данным, в России отрубевидный лишай поражает от 5 до 10% населения.
Заболевание возникает на коже тех людей, которые подвержены дерматомикозам. Оно имеет тенденцию к волнообразному течению с периодами угасания и рецидива. Пик обострения приходится на жаркое время года, после пребывания человека на солнце. Это заболевание не считается опасным, оно не несет угрозы для жизни или здоровья человека. Тем не менее, эстетические дефекты отрубевидный лишай причинять может достаточно серьезные, что нередко становится причиной психологического дискомфорта.
Возбудителем заболевания выступает условно-патогенный грибок из рода дрожжеподобных микотических организмов. Его носителем являются до 90% всех жителей Земли. Однако болезнь разовьется далеко не у каждого.
Симптомы отрубевидного лишая
Как распознать разноцветный лишай и отличить его от других видов лишая? Часто симптомы отрубевидного лишая можно спутать со схожими признаками иных дерматологических проблем. Его ошибочно можно принять за витилиго, за лишай Жибера, за сифилитическую розеолу. Поэтому, чтобы установить диагноз, необходимо обращаться за консультацией к специалисту.
Прежде всего характерным его симптомом является образование на коже разноцветных пятен (розовых, желтоватых и коричневых). Локализируются они преимущественно в устьях волосяных фолликул, а разрастаясь, сливаются друг с другом, увеличивая площадь пораженной кожи. Спустя некоторое время цвет пятен меняется, темнет и становится бурым или светло-коричневым. Именно эти цветовые изменения и дали заболеванию название.
Лишайные пятна не выступают над кожей и чаще всего не вызывают неприятных ощущений. Лишь иногда среди симптомов отмечают незначительный зуд. При этом поверхность пятен легко отшелушивается при поскабливании.
Расположение пятен разноцветного лишая обычно не имеет какой-либо симметрии. Чаще всего они возникают на спине, груди, на волосистой части головы, на шее, в низу живота, на боках и плечах.
Примечательно, что у детей заболевание характеризируется значительной площадью распространения. Лишай поражает кожу подмышек, ног, живота, спины и очень плохо поддается лечению, не проходя в течение месяцев или даже лет. Возможны также рецидивы болезни, даже после полного излечения всех клинических проявлений.
Симптомы отрубевидного лишая в пятнисто-шелушащейся форме.
Выделяют следующие симптомы отрубевидного лишая в пятнисто-шелушащейся форме:
Пятна розовго цвета. В устье фолликула волоса появляются пятна, окрашенные в желто-розовый цвет. Они начинают увеличиваться в размерах, постепенно сливаясь между собой. По мере прогрессирования заболевания, пятна растут и расширяются. Излюбленным местом появления пятен является кожа живота, груди, шеи, волосистой части головы.
Со временем пятна изменяют свой цвет, становясь сперва красными, затем бурыми, а после коричневыми.
Часто поверхность пятен слегка шелушится, особенно это заметно, если слегка поскоблить ее. Шелушение отрубевидного лишая называют симптомом стружки. Он возникает по причине того, что грибок в процессе своей жизнедеятельности разрыхляет роговой слой кожи.
Зуд при отрубевидном лишае в большинстве случаев отсутствует. Он возникает крайне редко и не будет доставлять человеку выраженного дискомфорта.
Та кожа, на которой ранее располагались пятна лишая, становится невосприимчивой к загару. Она выглядит значительно светлее здоровых тканей. Невозможность загара объясняется тем, что в результате жизнедеятельности гриба происходит нарушение работы меланоцитов. Подобный феномен в медицине называют пвседолейкодерма.
Иногда в зоне появления отрубевидного лишая происходит выпадение волос.
Симптомы фолликулярной формы отрубевидного лишая. Эта форма заболевания встречается реже и характеризуется появлением папул, которые в диаметре не превышают 0,1 см . Чаще всего папулы покрывают кожу спины, ног и рук, а также груди. Для фолликулярной формы отрубевидного лишая характерен зуд.
Симптомы инвертной формы отрубевидного лишая. Поражению подвергаются кожные складки. В этих местах поверхность дермы краснеет, начинает шелушиться, возможно присоединение незначительного зуда.
Независимо от формы цветного лишая, заболевание имеет склонность к периодическим рецидивам и может преследовать человека на протяжении многих лет.
Причины отрубевидного лишая
Возбудителями отрубевидного разноцветного лишая являются грибки Pityrosporum orbiculare и Malassezia furfur. Существуют версии, что развитие заболевания во многом определяется химическим составом пота, индивидуальной предрасположенностью кожи, патологиями рогового слоя эпидермиса, в особенности физиологического шелушения. Способствовать появлению заболевания может и повышенная потливость. Также некоторые медики предполагают, что люди, больные туберкулезом легких, более склонны к развитию разноцветного лишая.
Чаще всего разноцветным лишаем болеют молодые люди, в равной степени как мужчины, так и женщины, но поражает он также детей со слабым иммунитетом, страдающих диабетом, вегетоневрозом. Отдельную группу риска составляют подростки, у которых в пубертатный период повышается потливость.
Увеличивают вероятность развития разноцветного лишая также солнечная радиация, ионизирующие излучения, тяжелые металлы, ношение одежды из синтетических тканей, сахарный диабет и другие заболевания эндокринной системы.
Большинство людей считают, что цветной лишай возникает по причине внутренних неполадок в функционировании организма. Современные дерматологи настаивают на том, что это заболевание способно передаваться от одного человека другому. Поэтому отрубевидный лишай относят к болезням условно-патогенным. После заражения грибком дерматологические нарушения начинают развиваться далеко не у каждого человека.
Установлено, что большая часть человечества является носителем грибка, который способен вызывать отрубевидный лишай, однако прогрессирование заболевания характерно для людей с нарушением в работе иммунитета.
В связи с этим, заражение может происходить в следующих ситуациях:
При частых тесных контактах, которые характерны для семейных отношений;
При использовании предметов личной гигиены или вещей, которыми пользовался больной (мочалка, верхняя одежда, полотенце и пр.);
При посещении общественных раздевалок, примерочных кабинок.
Грибок может продолжительное время находиться на коже в спящем состоянии. Его инкубационный период продолжается от двух недель до нескольких месяцев. На протяжении этого времени человек даже не подозревает о том, что является носителем условно-патогенного микроорганизма. Переход в активную фазу размножения с характерными клиническими проявлениями произойдет тогда, когда для этого будут подходящие условия.
Поэтому причины отрубевидного лишая у человека могут быть следующими:
Наличие предрасположенности кожи конкретного человека к развитию дерматомикозов.
Усиленная работа сальных желез, сбои в естественных физиологических процессах, происходящих в верхнем роговом слое эпидермиса.
Гипергидроз, приводящий к нарушениям в химическом составе выделяемого пота. Это создает благоприятные условия для размножения микотических микроорганизмов.
Болезни хронического течения, например, сахарный диабет, эндокринные патологии. Отрицательным образом на состоянии кожных покровов сказывается ожирение и вегетоневроз.
Инфекции, оказывающие влияние на снижение иммунных сил организма. Особую опасность в этом плане представляет кариес, хронический тонзиллит, пиелонефрит.
Больные с туберкулезом больше остальных людей подвержены дерматомикозам, и, в частности, отрубевидному лишаю. Поэтому врач при обнаружении данной патологии должен убедиться в отсутствии у пациента не только легочной формы туберкулеза, но и исключить туберкулез почек, костей и пр. Известно, что эти инфекции часто имеют латентное течение и способны выражаться в дерматомикозах.
Негативно отражаются на состоянии кожных покровов, на волосах человека болезни органов пищеварения, поджелудочной железы и печени.
Вегето-сосудистая дистония также может стать причиной развития отрубевидного лишая. При этом пациент может отмечать такие проблемы со здоровьем, как головокружения, частые депрессии, панические атаки.
Заболевания легочной системы. Отрицательно на состоянии кожи сказывается пневмония, бронхит, бронхиальная астма.
В возрасте до 7 лет отрубевидный лишая не диагностируется практически никогда. Единичные случаи развития данного дерматомикоза у детей могут быть объяснены либо резким снижением иммунных сил, либо наличием серьезной болезни у ребенка.
Женщины, страдающие отрубевидным лишаем, должны провериться на наличие патологии яичников, надпочечников. Возможно развитие дерматомикоза во время вынашивания ребенка и во время менопаузы.
Негативно на состоянии кожи сказывается частое использование гелей для душа, обладающих антибактериальным эффектом. Это же касается мыла и иных средств, используемых для личной гигиены.
Следует избегать стрессовых воздействий на кожу, например, посещения солярия, чрезмерного загара, воздействия солнечной радиации.
Имеется теория относительно того, что отрубевидный лишай может быть генетическим заболеванием. Однако, большинство ученых придерживаются мнения, что склонность у близких родственников есть к нарушениям в функционировании иммунитета. Это, в свою очередь, приводит к развитию различных грибковых поражений кожи.
Чем опасен отрубевидный лишай? Последствия и осложнения
Отрубевидный лишай не представляет угрозы для здоровья человека. Он способен оставлять следы на коже, но они являются обратимыми. Это означает, что спустя несколько месяцев после выздоровления, осветленные участки приобретут прежний цвет.
Диагностика отрубевидного лишая
Диагностика отрубевидного лишая происходит в кабинете врача-дерматолога. Доктор осуществляет осмотр и выполняют дерматоскопию кожных покровов, имеющих измененную окраску.
Чтобы подтвердить диагноз, врач выполняет пробу Бальцера с использованием йода. Суть метода сводится к тому, что на кожу наносят спиртовой раствор йода в 5% концентрации. По причине повышенной рыхлости поврежденных грибком участков, происходит усиленное впитывание раствора и более интенсивная их окраска. Для этой же цели может быть использован фукарцин и зеленка в форме растворов.
Необходимо также подтверждение симптома Бенье, который заключается в шелушении кожных покровов после их легкого поскабливания. Еще этот симптом называют феноменом стружки.
Вспомогательным методом диагностики является люминесцентное исследование. Для этого пациента заводят в затемненную комнату, где в свете специальных ламп пораженные участки кожи приобретают темно-коричневый или красно-желтый оттенок.
Во время выполнения микроскопического исследования соскоба в чешуйках эпидермиса будут выявлены характерные для отрубевидного лишая элементы гриба.
Чтобы исключить вероятность того, что кожные проблемы вызваны не сифилитическими проявлениями, которые являются схожими с симптомами отрубевидного лишая, доктор может направить пациента на ПЦР-диагностику, либо на RPR-тест.
Ответы на популярные вопросы:
Можно ли мыться в душе/ванной, если я заболел отрубевидным лишаем? Да, при подтверждении диагноза отрубевидный лишай, можно без опасений принимать ванну и мыться в душе.
Можно ли ехать на море и загорать, если у меня отрубевидный лишай? Да, можно отправляться на море и загорать, если имеется отрубевидный лишай. Воздействие ультрафиолетовых лучей на поверхность пораженной кожи, возможно, не приводит к более быстрому выздоровлению, но и не ухудшает ситуацию. Однако, следует принять во внимание тот факт, что пораженные участки не будут загорать, а значит станут более заметными на фоне загоревшей здоровой кожи. Кроме того, чрезмерное пребывание на солнце увеличивает риск развития рака кожи.
Что делать, если я заболела отрубевидным лишаем во время беременности? Современная медицина не располагает какими-либо данными относительно влияния заболевания на ход беременности или на сам плод. Поэтому, если во время вынашивания ребенка манифестировал отрубевидный лишая, следует обратиться с этой проблемой к своему гинекологу и следовать его рекомендациям относительно терапии дерматомикоза.
Пятна отрубевидного лишая чешутся? Возможно возникновение несильного зуда в местах поражения.
Отрубевидный лишай опасен? Какие последствия и осложнения он может спровоцировать? Заболевание не опасно, пятна, которые оно оставляет на коже проходят спустя несколько месяцев после выздоровления.
Можно ли смазывать пятна отрубевидного лишая уксусом или борной кислотой? Не имеется ни одного научного обоснования относительно эффективности лечения отрубевидного лишая борной или уксусной кислотой. Поэтому рекомендовать данный метод терапии нецелесообразно.
Может ли отрубевидный лишай развиться повторно? Это хроническая болезнь? Рецидив заболевания случается с высокой вероятностью у людей после окончания терапии на протяжении следующих 1-1 лет. Если имеется предрасположенность кожи к дерматомикозам, то отрубевидный лишай может стать хроническим и время от времени обостряться. Чтобы уменьшить количество рецидивов заболевания, доктор может рекомендовать прием антимикотиков с профилактической целью.
Лечение отрубевидного лишая
Лечение отрубевидного лишая находится в компетенции врача-дерматолога. Не следует заниматься самостоятельной терапией заболевания, принимая противогрибковые препараты. Самолечение может не только не избавить от проблемы, но и нанести вред здоровью человека. Выбор лекарственного средства и определение продолжительности курса должно осуществляться доктором.
Некоторые специалисты рекомендуют находиться на солнце в летнее время. Они придерживаются того мнения, что ультрафиолетовые лучи являются губительными для грибка.
Даются назначения относительно использования местных антимикотиков в виде мазей, крема, спрея, раствора. Это может быть Бифоназол (Микоспор, Бифосин), Клотримазол, Тербинафин, салициловые растворы и гели, Циклопирокс, Толциклат. Курс местного лечения составляет 1 недели, мази наносятся на проблемные участки до 1 раз в день.
Если зоны поражения имеют большую площадь, либо болезнь преследует человека на протяжении длительного времени, доктор будет рекомендовать пациенту прием антигрибковых препаратов внутрь. Это могут быть таблетированные формы: Кетоконазол (Фунгавис, Ороназол, Микозорал, Низорал), Итраконазол (Ирунин, Орунит, Орунгал, Кандитрал, Итразол, Румикоз), Флуконазол (Флюкостат, Микосист, Дифлюкан).
Чтобы избежать заражения членов семьи, с профилактической целью рекомендуют выполнять ежедневную влажную уборку в той комнате, где проживает больной человек. Делается это с применением дезинфицирующих растворов. Постельное белье, вещи больного необходимо стирать на максимальных температурах, а после стирки проглаживать с двух сторон. После завершения лечения от старой мочалки желательно избавиться.
Если человек испытывает зуд, который доставляет ему беспокойство, то можно воспользоваться следующими рекомендациями:
Отказаться от использования мыла, по возможности мыться только проточной водой;
На время отказаться от приема горячих ванн;
После водных процедур использовать увлажняющие крема для тела;
После консультации врача можно принимать антигистаминные препараты, например, Супрастин.
Важно во время лечения постараться определить причины, которые спровоцировали манифестацию лишая, и попытаться устранить их. Риск рецидива можно уменьшить, придерживаясь здорового образа жизни, выполняя закаливающие мероприятия, повышая иммунитет, правильно питаясь.

Автор статьи: Кузьмина Вера Валерьевна | Врач-диетолог, эндокринолог
Образование: Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
Отрубевидный лишай
. или: Разноцветный лишай
Симптомы отрубевидного лишая
- Чаще поражается кожа груди, плеч, спины, шеи, редко – волосистая часть головы, крайне редко – предплечья, бедра, пах, к атипичным локализациям относят лицо, ушные раковины, заушные складки, кисти и голени.
- В начале заболевания можно заметить небольшие розовые пятна, которые затем увеличиваются в размерах, сливаются, изменяют цвет до желто-розового и коричневого, после гибели грибка и отшелушивания становятся белыми.
- Для пораженных участков кожи характерно мелкопластинчатое/отрубевидное шелушение и зуд.
- Заболевание имеет длительное течение (до нескольких лет).
Врач дерматолог поможет при лечении заболевания
Диагностика
- Анализ анамнеза и жалоб заболевания (когда появились пятна и на каких именно участках тела, какого они были цвета, как изменились со временем, сопровождались ли зудом, шелушением и т.д.).
- Общий осмотр (уточнение характера высыпаний, их локализация, цвет, степень шелушения и т.д.).
- Йодная проба (проба Бальцера): пораженную кожу смазывают йодной настойкой и сразу же протирают спиртом, после чего пятна отрубевидного лишая окрашиваются в темно-коричневый цвет, тогда как здоровые участки кожи имеют слегка желтоватый цвет.
- Осмотр под люминесцентной лампой Вуда – желтое или бурое свечение (для дифференциальной диагностики от других заболеваний кожи).
- При микроскопическом исследовании чешуек обнаруживаются короткие изогнутые нити мицелия (гифы) и крупные круглые и овальные споры (особый тип клеток грибов с плотной оболочкой в виде скоплений).
Лечение отрубевидного лишая
- Противогрибковые препараты — системно и наружно.
- Местно:
- моющие средства и шампуни с антимикотическим эффектом;
- противогрибковые порошки и крема;
- метод Демьяновича (нанесение раствора соляной кислоты на натрия гипосульфит).
Осложнения и последствия
Профилактика отрубевидного лишая
- Дезинфекция одежды, нательного или постельного белья (стирка, глажка).
- Использование шампуней с кетоконазолом или специальных противогрибковых гелей.
- Соблюдение правил личной гигиены (иметь отдельное полотенце, не носить чужую одежду и т.д.), принципов здорового образа жизни и питания.
- Исключить вредные привычки (курение, алкоголь).
Бережнова И.А. Инфекционные болезни: Учеб. пособие. – М.: РИОР, 2007. – 319с.
Соколовский Е.В. Кожные и венерические болезни: учебное пособие для студентов медицинских ВУЗов. – Спб.: Фолиант, 2008. – 520с.
Курбатова И.В., Плахотная Г.А. Грибковые инфекции кожи// Журнал лечащий врач. 2009 г.
Таха Т.В., Нажмутдинова Д.К. Выбор наружной терапии в лечении разноцветного лишая// Русский медицинский журнал. 2011;11;696-698.
Потекаев Н.Н., Потекаев Н.С., Гаджиев М.Н. Поверхностные микозы кожи// Русский медицинский журнал.
Бесталантов А.С., Кирсанова А.В., Кустова К.И. и др. Детские инфекционные заболевания. Полный справочник. – Лит. агенство« Научная книга», 2008. – 703с.
Покровский В.И., Пак С.Г., Брико Н.И., Данилкин Б.К. Инфекционные болезни и эпидемиология. – 2-е изд. – М.: ГЭОТАР – Медиа, 2007. – 816с.
Что делать при отрубевидном лишае?
- Выбрать подходящего врача дерматолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
ОТРУБЕВИДНЫЙ ЛИШАЙ (TINEA VERSICOLOR, СИН. PITYRIASIS VERSICOLAR, РАЗНОЦВЕТНЫЙ ЛИШАЙ)
Поверхностное хронически-рецидивирующее заболевание кожи, вызываемое условно-патогенным грибом Pityrosporum orbiculare (ovare), Malassezia furfur. Заболевание впервые описано выдающимся английским дерматологом Willan.
Возбудителем отрубевидного лишая является диморфный липофильный дрожжеподобный гриб, существующий в трех формах: округлой (Р. orbiculare), овальной (Р. ovale) и мицелиальной (Malassezia furfur). Две первые формы являются сапрофитными, последняя — патогенной. Установлено, что около 90 % здоровых людей являются носителями сапрофитных форм гриба. Излюбленными местами его локализации на теле человека являются волосистая часть головы, верхние отделы туловища и складки. Для перехода возбудителя в патогенную форму и развития заболевания необходимы предрасполагающие факторы: повышенная потливость, изменение химического состава пота, явления себореи, уменьшение физиологического шелушения эпидермиса. Возможно, что развитию болезни способствуют генетическая предрасположенность людей, хронические заболевания (иммуносупрессия, мальабсорбция, болезнь Кушинга, патология сердца, легких, органов желудочно-кишечного тракта). Заболевание намного чаще встречается в условиях тропического и субтропического климата. При микроскопическом исследовании в чешуйках рогового слоя эпидермиса, обработанных едкой щелочью, элементы возбудителя отрубевидного лишая представляют собой короткие, слегка изогнутые нити мицелия и круглые споры с двухконтурной оболочкой до 8 мкм в диаметре, располагающиеся гроздьями и поодиночке. Гриб культивируется под слоем оливкового масла при 34 – 37 0С. Колонии кремовые, гладкие, мягкие, округлые, сливающиеся; состоят из почкующихся клеток, истинный мицелий отсутствует.
Отрубевидный лишай поражает людей любого пола и возраста, чаще всего болеют подростки и взрослые, у маленьких детей и старцев заболевание наблюдается редко. Развитию заболевания у женщин может способствовать беременность и прием оральных противозачаточных средств.
Отрубевидный лишай имеет три основных клинических формы: пятнисто-шелушащуюся, фолликулярную и инвертную. Описаны атипичные формы: папулезная, эритематопа-пулезная, уртикароподобная, цирцинарная, типа эритразмы, витилиго.
Наиболее типичная эритематосквамозная форма начинается с появления на коже невоспалительных пятен, имеющих различные оттенки коричневого цвета: от бледно-желтого до коричневого (отсюда название «разноцветный лишай»). Пятна вначале мелкие, располагаются около волосяных фолликулов. Постепенно они увеличиваются в размерах, сливаются друг с другом, образуя более или менее крупные очаги с мелкофестончатыми очертаниями. На их поверхности отмечается едва заметное отрубевидное шелушение, обусловленное разрыхлением рогового слоя. Шелушение пятен отчетливо выявляется при их интенсивности послойным поскабливании (симптом «стружки», couple d’ongle no Besnier). Шелушение пятен можно выявить путем смазывания их поверхности и окружающей здоровой кожи спиртовым раствором йода или анилиновых красителей, в результате интенсивного впитывания раствора разрыхленным роговым слоем пораженная кожа окрашивается значительно ярче, чем здоровая.
Для диагностики отрубевидного лишая, особенно локализующегося на волосистой части головы, можно использовать люминесцентный метод: в лучах Вуда пятна приобретают красновато-коричневое или бурое свечение.
Излюбленными местами локализации пятен отрубевидного лишая является кожа верхней части груди и спины, реже — шеи, живота, наружной поверхности плеч. Часто проявление микоза обнаруживают на волосистой части головы, особенно у детей. Волосы, однако, при этом заболевании не поражаются.
В условиях тропического климата и субтропиках проявления отрубевидного лишая могут принимать распространенный характер, нередко локализуясь на коже лица, конечностей, ладонях, в подмышечных и паховых складках. В некоторых районах жарких стран отрубевидным лишаем болеют до 40% людей, тогда как в районах с умеренным климатом он наблюдается менее чем у 1% населения.
Заболевание может длиться месяцы и годы, после излечения нередко наблюдаются рецидивы. После солнечного загара наступает быстрое разрешение очагов, причем на местах их локализации кожа не пигментируется и выявляются белые псевдолейкодермические пятна, контуры которых повторяют первичные коричневатые пятна (псевдолейкодерма, псевдоахромия, achromia parasitaria). Причина развития псевдолейкодермы не ясна. При электронно-микроскопическом исследовании кожи в области депигментированных пятен установлено снижение количества и нарушение расположения меланосом. Экстракты из культуры Р. orbiculare содержат некоторые жирные кислоты, которые могут полностью ингибировать тирозиназу. У смуглых людей, особенно негров и детей, возможно развитие тяжелой, быстро распространяющейся паразитарной ахромии.
Субъективные ощущения (зуд, жжение), как правило, отсутствуют. Жалобы больных обычно связаны с наличием косметического дефекта кожи.
Фолликулярный вариант отрубевидного лишая характеризуется появлением перифолликулярных папул или пустул, величиной до 2 – З мм. в диаметре, расположенных на эритематозном фоне. Эти папулы обычно локализуются на коже спины, груди, конечностей; нередко их появление связано с зудом кожи. Развитию этого варианта болезни способствуют сопутствующий сахарный диабет, лечение глюко-кортикостероидными гормонами и антибиотиками. Дифференциальная диагностика фолликулярного отрубевидного лишая от стафилококкового фолликулита возможна только на основании определения гриба в патологическом материале, полученном в соскобе кожи из очагов поражения или при их гистологическом исследовании.
При инвертной форме отрубевидного лишая очаги поражения локализуются в складках тела. Этот вариант болезни требует дифференциальной диагностики с псориазом, кан-дидозным интертриго, дерматомикозами и себорейным дерматитом.
В очень редких случаях Р. orbiculare может быть причиной поражения внутренних органов. Заболевание описано у недоношенных детей, находящихся на полном искусственном вскармливании с использованием жировой эмульсии (интралипида). В этих случаях Р. orbiculare может вызывать бронхопневмонию или васкулит мелких легочных, артерий. Кожа при этом не поражается. Р. orbiculare выделяется из крови и диализатов брюшной полости больных. Возможно, что богатый жирными кислотами интралипид создает благоприятную среду для диссиминации гриба.
Иммунологические нарушения у больных отрубевидным лишаем выражены слабо. Повышение титра специфических антител наблюдается у больных и их супругов. При длительном течении отрубевидного лишая обнаруживают нарушение продукции лимфокинов и активацию системы комплемента.
