Мелкая красная сыпь во рту
Причины красной сыпи во рту у ребенка
Сыпь во рту у ребенка и неприятный запах являются признаками инфекции в ротовой полости. В результате этого затрудняется прием пищи, так как малыш испытывает постоянный дискомфорт. Поэтому при появлении первых же симптомов необходимо пройти обследование у педиатра и детского стоматолога, чтобы получить рекомендации по лечению.
У детей еще слабый иммунитет, поэтому любые вредоносные микробы после попадания в организм ребенка начинают интенсивно размножаться. Обычно сыпь в области ротовой полости появляется из-за воздействия болезнетворных бактерий.

Высыпание может возникнуть в результате деятельности различных возбудителей и являться симптомом ряда заболеваний. Наиболее распространенные из них:
- Стоматит. Вредоносные микроорганизмы попадают в ротовую полость через различные предметы, которые малыш подносит ко рту – игрушки, посуда, плохо вымытые продукты питания. Поначалу небольшие высыпания не беспокоят ребенка, но со временем их количество увеличивается, они становятся болезненными. Малыш капризничает, отказывается от еды, плачет.
- Вирусная пузырчатка. Энтеровирус передается воздушно-капельным путем. В случае такой патологии высыпания появляются не только во рту, но и на нежной коже ягодиц и рук.
- Кандидоз. Может передаться малышу от матери, поэтому если поставлен диагноз «молочница», нужно пройти полный курс лечения. Для устранения грибковой инфекции полость рта обрабатывают слабым содовым раствором.
Поставить точный диагноз может только врач. Самолечение может быть опасным для малыша, так как некоторые лекарственные препараты вызывают аллергию.
Перед началом лечения необходимо определить, почему появилось высыпание. Затем доктор прописывает местные антисептические и противомикробные средства. Могут быть назначены такие препараты:
- экстракт Ротокан для примочек;
- раствор Мирамистин для полоскания рта детям старше 3 лет;
- таблетки Фурацилин, хорошо растворимые в воде.
Любой из этих препаратов должен назначать врач. Также можно использовать отвар дубовой коры, настои лекарственных растений – календула, ромашка, шалфей. Они эффективны и не вызывают аллергии.
Обычно высыпания во рту легко лечатся без стационара. Для профилактики их возникновения в дальнейшем нужно соблюдать гигиену малыша, постоянно мыть его игрушки, кормить из отдельной посуды.
Высыпание во рту: фото, причины
Высыпания во рту — довольно распространенная проблема, с которой сталкиваются многие пациенты вне зависимости от пола и возраста. Сыпь может быть самостоятельным заболеванием или проявляться на фоне других патологий.
Разумеется, появление высыпаний негативно сказывается на качестве жизни человека, ведь патология нередко сопровождается зудом, неприятным жжением и даже болью. Но, для того чтобы избавиться от недуга, стоит разобраться с его причинами. Почему появляются высыпания на небе, во рту, вокруг губ? На какие еще симптомы стоит обратить внимание? Какие методы лечения и профилактики предлагает современная медицина?
Виды и фото высыпаний во рту
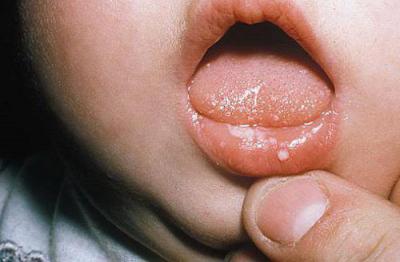
Безусловно, существует множество заболеваний, сопровождающихся подобными симптомами. Высыпания полости рта могут быть разными. Их строение, структура, внешний вид и локация — важные диагностические факторы.
- Пузырьки — небольшие структуры, полость которых заполнена жидким, серозным содержимым. Часто подобное высыпание во рту связано с герпесом.
- Гнойнички — структуры, заполненные мутным содержимым. Внутри, в результате воспалительного процесса, образуются гнойные массы. Такие высыпания могут быть как поверхностными, так и глубокими.
- Волдыри — такая сыпь существует недолго (например, на протяжении нескольких часов, иногда даже минут). Подобные поражения слизистой оболочки могут наблюдаться на фоне аллергии.
- Возможно появление сыпи в форме пятен (как правило, красноватого цвета).
- Узелки — структуры, которые не имеют полости и располагаются под поверхностными слоями эпидермиса. Из-за образования и роста узелков ткани приобретают бугристую структуру.
- Чешуйки — являются результатом процесса ороговения поверхностных тканей.
- Язвенная сыпь, как правило, является результатом повреждения гнойничков, фурункулов.
Высыпания вокруг рта: причины
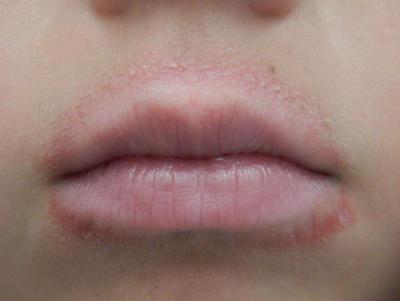
Почему вокруг рта появляется сыпь? На самом деле, причины могут быть разнообразными. Тем не менее, в большинстве случаев высыпания связаны с активизацией герпетической инфекции. Это вирусное заболевание, которое сопровождается появлением пузырчатой сыпи с жидким, прозрачным содержимым. Как правило, высыпания образуются на нежной коже губ, а также тканях вокруг рта.
Красные пятна и сыпь по типу крапивницы могут свидетельствовать о наличии аллергической реакции. Как правило, подобная патология сопровождается также сильным зудом и жжением. Аллергию может спровоцировать практически любой продукт.
Почему высыпания появляются у детей?

Как свидетельствует статистика, сыпь вокруг губ и внутри ротовой полости чаще всего замечается именно у детей.
Причины остаются теми же. Например, высыпания у ребенка нередко представляют собой аллергическую реакцию — чаще всего к подобным симптомам приводит употребление молочных продуктов, несвоевременное введение прикорма, использование неподходящей молочной смеси.
Детский организм более подвержен инфекциям. Например, корь сопровождается появлением небольших белых прыщиков на поверхности языка и щек. Появление обильной красноватой сыпи на небе и внутренней поверхности щек может свидетельствовать о наличии скарлатины. При дифтерии в области миндалин образуются тонкие белесые пленки — если попытаться их снять, на этом месте образуются язвочки, которые медленно заживают.
Инфекционные заболевания
Помимо детских инфекционных заболеваний, существуют и другие патологии, от которых страдают люди вне зависимости от возраста.
Довольно часто высыпания в ротовой полости свидетельствуют о стоматите. Причиной воспаления слизистой оболочки могут быть как вирусы (в том числе и герпес), так и бактерии, грибки.
Нельзя не упомянуть и о кандидозе. Молочница является результатом активации грибков рода Кандида. На слизистой оболочке образуется белый, творожистый налет, под которым образуются небольшие язвочки. Недуг намного чаще диагностируется у детей, хотя и взрослые от него не защищены.
Высыпания вокруг рта у взрослого пациента, прыщики и язвочки на слизистой оболочке могут быть результатом прогрессирования сифилиса.
Другие причины появления сыпи
Появление сыпи далеко не всегда связано с инфицированием организма и аллергическими реакциями. Существует и ряд других причин:
- системная красная волчанка (высыпания у рта у женщины возрастом 15-35 лет могут свидетельствовать о системных, аутоиммунных заболеваний; у мужчин недуг диагностируется реже);
- иммунодефицитные состояния делают организм более восприимчивым к инфекции, включая герпес, стоматит, кандидоз;
- злокачественные новообразования (сыпь имеет вид узелков или язв).
Сопутствующие симптомы
Высыпание во рту редко является самостоятельным заболеванием. В большинстве случаев появление пузырьков или язвочек на тканях ротовой полости связано с развитием какой-то системной патологии и инфекции. Соответственно, у пациентов проявляются и другие симптомы:
- Нередко люди отмечают повышение температуры тела. Лихорадка свидетельствует о наличии воспалительного процесса или инфицирования тканей.
- Появление высыпаний нередко сопровождается выраженным зудом, ощущением жжения.
- Болезненность, покраснение, отек слизистой оболочки также возможны.
- Увеличение лимфатических узлов, наряду с сыпью, нередко свидетельствует об инфекционном заболевании.
- Появление высыпаний в других участках кожи и слизистой оболочки.
- Раковые заболевания часто сопровождаются безболезненными высыпаниями наряду с необъяснимой потерей веса и общей слабостью.
Диагностические мероприятия
Высыпание во рту порой может свидетельствовать об обычном стоматите или кандидозе. Тем не менее, порой появление сыпи является результатом более опасного заболевания. Именно поэтому при подобном симптоме врачи проводят полную диагностику.
- Для начала проводится сбор анамнеза и общий осмотр участков высыпания. Врач также интересуется наличием других симптомов.
- Обязательной частью диагностики являются лабораторные анализы. Массу полезной информации может дать даже общий анализ крови. Например, повышение количества лейкоцитов или увеличение скорости оседания эритроцитов сигнализирует о воспалении, инфекционном заболевании. На фоне аллергии наблюдается увеличение количества эозинофилов.
- На анализ также берут образцы содержимого самих высыпаний. Например, если речь идет о грибковом заболевании, то под микроскопом можно заметить мицеллы патогенных грибов. Наличие в образцах атипичных клеток порой свидетельствует о развитии онкологических заболеваний.
- В зависимости от полученных результатов врач может назначить дополнительные тесты, например, анализ на ВИЧ-инфекцию или сифилис, полный дерматологический осмотр и т.д.
Терапия в зависимости от причины недуга

Схема терапии в данном случае напрямую зависит от причин появления сыпи:
- Если недуг вызван активностью бактерий, то пациентам назначают антибиотики (в виде таблеток, инъекций, мазей или растворов для наружной обработки).
- Грибковые заболевания, в том числе и кандидоз, требуют приема противогрибковых лекарств, например, «Флуконазола».
- При наличии аллергической реакции целесообразным является прием антигистаминных препаратов, включая «Тавегил», «Супрастин», «Димедрол».
- При аутоиммунных заболеваниях используются лекарства-цитостатики, а также стероидные противовоспалительные препараты.
- Стоит понимать, что поражения слизистой оболочки ротовой полости нередко сопряжены и нарушениями со стороны иммунной системы. Именно поэтому пациентам рекомендуют общеукрепляющую терапию, включая закаливание, прием витаминов, рациональное питание, физическую активность.
Профилактические мероприятия
Язвочки на слизистой оболочке, высыпания у рта у женщин и мужчин — это, по меньшей мере, неприятные явления. И порой намного легче предупредить развитие заболеваний. Правила профилактики просты:
- придерживайтесь гигиенических норм;
- ограничьте контакты с инфекционными больными, откажитесь от совместного использования посуды, полотенец и прочих бытовых предметов;
- откажитесь от курения, так как сигаретный дым повреждает слизистую оболочку рта;
- постарайтесь предотвратить механические повреждения тканей ротовой полости (например, стоит помнить, что употребляемая пища не должна быть слишком горячей или твердой);
- пользуйтесь презервативами во время полового акта.
Разумеется, при появлении высыпаний на тканях ротовой полости или около губ стоит обратиться к врачу. Чем раньше будет начато лечение, тем легче можно будет справиться с недугом.
В точку! Корь, ветрянка, краснуха и другие инфекционные заболевания у детей
Сыпь. Инфекционные заболевания у детей.
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, «пузырьками»; или «бляшками» — она всегда одинаково пугает родителей, ведь найти причину «высыпаний» порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!

Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Инкубационный период: 4-6 дней.
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром «рука-нога-рот»
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится 3-5 дней, нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится 3-7 дней, после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса 6-го типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период: 3-7 дней.
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через 3-5 дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
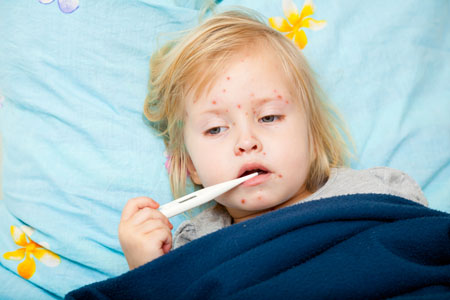
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с 7-го дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше 2-3 суток, а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: 9-21 день.
Заразный период: С двух последних дней инкубационного периода до 5-го дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На 2-й день сыпь появляется на туловище, на 3-й — на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 6-14 дней.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение 7-10 дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему «поправиться», как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют «гирлянды» на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 1-7 дней.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через 3-7 дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
Воспаления слизистой рта и стоматит

Что такое стоматит и другие поражения слизистой оболочки полости рта?
Раздражение и поражения ротовой полости – это опухания, сыпь или язвочки во рту, на губах или языке. Хотя есть разные типы поражений и заболеваний ротовой полости, одними из самых распространенных являются стоматит, герпес, лейкоплакия и кандидоз (молочница).
Что такое воспаление слизистой полости рта и другие её поражения?
Раздражение и поражения ротовой полости – это опухания, сыпь или язвочки во рту, на губах или языке. Хотя есть разные типы поражений и заболеваний ротовой полости, одними из самых распространенных являются стоматит, герпес, лейкоплакия и кандидоз (молочница). О них мы и поговорим ниже. Если у вас поражение полости рта, вы не одиноки – примерно треть всех людей сталкивается с аналогичными проблемами. Тем не менее, поражения полости рта, воспаление слизистой и ранки на ней могут быть болезненными, неприятными на вид и мешать нормально есть и говорить. Любое поражение слизистой полости рта, которое не проходит в течение недели или дольше, следует показать стоматологу. Вам могут посоветовать проведение биопсии (забор ткани для исследований), в ходе которой, как правило, можно определить причину заболевания, и исключить возможность таких серьезных заболеваний, как рак и ВИЧ.
Как узнать, есть ли у меня стоматит или иное поражение слизистой ротовой полости?
О стоматите и других поражениях слизистой оболочки ротовой полости могут свидетельствовать следующие признаки:
- Стоматит – маленькие белые язвочки, окруженные покраснением. Хотя стоматит не заразен, его часто путают с высыпаниями, которые вызваны вирусом герпеса. Следует помнить о том, что стоматит проявляется внутри ротовой полости, а герпетические высыпания обычно проявляются снаружи. Стоматит может время от времени рецидивировать. Он бывает легким (небольшие высыпания), тяжелым (крупные высыпания) или сходным с герпесом (группы или скопления многочисленных высыпаний).
- Стоматит – распространенное заболевание, причем оно часто рецидивирует. Хотя точная причина неизвестна, стоматологи полагают, что это может быть связано с ослаблением иммунной системы, воздействием бактерий или вирусов. Кроме того, могут играть роль такие факторы, как стресс, травмы, аллергии, курение сигарет, нехватка железа или авитаминоз, а также наследственность.
- Высыпания, также называемые лихорадкой на губах или простым герпесом, – это группы болезненных, наполненных жидкостью пузырьков, расположенных вокруг губ и иногда под носом или вокруг подбородка. Простудные высыпания обычно вызваны одним из видов вируса герпеса и очень заразны. Часто заражение герпесом происходит в детском возрасте, иногда оно протекает бессимптомно и его можно спутать с простудой или гриппом. После заражения вирус остается в организме, время от времени проводя повторные атаки. Тем не менее, у некоторых людей этот вирус не проявляет активности.
- Лейкоплакия проявляется в виде утолщенных, белесоватых бляшек на внутренней стороне щек, деснах или языке. Часто ее появление связывают с курением и употреблением некурительного табака, хотя она может быть вызвана и плохо подогнанными зубными протезами, сломанными зубами и жеванием на одной стороне челюсти. Поскольку предположительно в 5% случаев лейкоплакия переходит в рак*, ваш стоматолог может провести биопсию. Часто лейкоплакия излечивается после отказа от табака.
- Кандидоз (молочница ротовой полости) —это грибковая инфекция, вызванная грибом candida albicans. Симптомом заболевания является кремообразные, желтовато-белые или красные бляшки на слизистой оболочке рта. Бляшки могут быть болезненными. Молочница чаще всего встречается у лиц, у которых в силу различных причин развивается сухость во рту или кто проходит или недавно прошел курс лечения антибиотиками. В группу риска входят люди, носящие зубные протезы, новорожденные, пациенты, ослабленные заболеваниями, а также с ослабленной иммунной системой.
Как лечат воспаление слизистой полости рта и другие её поражения?
Лечение зависит от типа заболевания. Большинство типичных расстройств и поражений слизистой полости рта, описанные выше, лечатся следующим образом:
-
Стоматит — Стоматит обычно проходит через 7-10 дней, хотя возможны повторные рецидивы заболевания. Безрецептурные мази и обезболивающие могут дать временное облегчение. Полоскание антибактериальным ополаскивателем может уменьшить воспаление и болевые ощущения. В ряде тяжелых и устойчивых случаев врачи выписывают антибиотики, чтобы подавить активность бактерий, вызвавших заболевание. В любом случае, при возникновении признаков стоматита незамедлительно обратитесь к стоматологу, чтобы своевременно диагностировать заболевание и начать правильное лечение.
Герпетические высыпания — При появлении характерной герпетической сыпи незамедлительно обратитесь к стоматологу. Пузырьки обычно заживают примерно через неделю. Поскольку герпесные инфекции невозможно излечить полностью, высыпания могут появиться вновь во время нервных потрясений, пребывания на солнце, аллергий или гриппа. Не требующие рецепта местноанестезирующие средства могут дать временное облегчение. Антивирусные медикаменты по рецепту могут помочь справиться с вирусными инфекциями такого рода.
- Профилактика грибковой инфекции заключается в том, чтобы избегать ситуаций, ведущих к заболеванию.
- Основной причиной заболевания часто является антибиотикотерапия или прием пероральных контрацептивов. В этих случаях избежать развития заболевания может помочь снижение дозы или смена препарата.
- Чтобы не возникло каких-либо неприятностей с зубными протезами, их нужно чистить. Также следует снимать зубные протезы на ночь.
- При сухости во рту помогут заменители слюны.
- В ряде случаев, после осмотра врачом – стоматологом, возникает необходимость в назначении антигрибковых препаратов, подавляющих жизнедеятельность грибков, вызвавших заболевание.
- Обязательна тщательная гигиена полости рта.
Мелкая красная сыпь во рту

Красные прыщики на нёбе
Красные прыщики на нёбе
Сообщение Сова » Вс авг 16, 2009 20:58
Сообщение Irusha » Вс авг 16, 2009 22:26
Язвочки на слизистой во рту могут указывать на стоматит, но обычно они покрывают внутреннюю часть щек. ИМХО, лучше показаться врачу, педиатру или ЛОРу, а пока попадете на приме, можно пополоскать ротик отваром ромашки или календулы.
Обычно при стоматите эти ранки причиняют беспокойство, ребенок хуже ест, особенно продукты, которые могут раздражать слизистую, кислые, слишком горячие.
Почему появляются красные точки на небе у малыша?

Медицина знает много заболеваний, при которых у детей на небе появляются красные точки. Иногда сыпь может располагаться по всей ротовой полости или локализоваться только на верхнем небе. Все зависит от характера возбудителя и формы болезни.
Самые распространенные причины
Чаще всего красные точки на небе признак аллергии, при этом высокая температура, боли в горле и другие симптомы вирусной или бактериальной инфекции отсутствуют. Именно последние становятся еще одной причиной появления высыпаний на небе. В зависимости от вида возбудителя варьируются и формы течения болезни.
Иногда красная сыпь на небе возникает из-за так называемой молочницы — поражения грибками рода кандида. Размножение грибка происходит из-за нарушения в работе ЖКТ, когда страдает микрофлора.
В качестве лечения назначается антибактериальная терапия. Постепенно точки на небе у детей становятся коричневыми и вовсе пропадают.
Причиной красной сыпи во рту может стать любой вирус. Распознать инфекцию можно по сопутствующим симптомам:
- ощущение сухости во рту;
- в горле чувствуется ком;
- сухой кашель в утреннее время и по ночам;
- боли в голове, мышцах;
- неприятные ощущения при глотании.

Стоматит, герпес
Распознавание этих заболеваний чрезвычайно важно при наличии сыпи на небе. Они имеют похожую симптоматику, но возбудители у них разные.
Герпес – энтеровирусная инфекция, характеризующаяся внезапным и тяжелым началом. Во рту появляются красные пятнышки с прозрачной жидкостью внутри. Лечение при герпесе стандартное для обычного ОРВИ. Больному назначается диета, исключающая чересчур соленые, острые и кислые продукты.
Для стоматита характерна не только сыпь, как на фото, но и высокая температура с ярко выраженными скачками, озноб. Красные точки при стоматите немного крупнее. Для лечения заболевания также используются антибиотики, уничтожающие вирус герпеса, например, «Ацикловир».

Инфекционный мононуклеоз
Характерным признаком этого заболевания становится красное горло и красные точки, словно разбросанные по нему. У детей наряду с этим симптомом могут наблюдаться и другие:
- увеличение миндалин;
- затрудненное дыхание;
- першение в горле.
Возбудителем болезни является вирус. Красные пятнышки исчезают после того, как будет устранен возбудитель.

Симптомы этой болезни очень похожи на грипп или простуду. Сначала появляются насморк, головная боль, дискомфорт в горле. Впоследствии горло краснеет и покрывается красными волдырями, на коже заметна красноватая сыпь.

При аллергической реакции высыпания не доставляют малышу дискомфорта. Красные точки могут появиться после употребления пищи, иногда – гигиенических процедур с зубной пастой или другими средствами. Если соприкосновение с аллергеном продолжается, высыпания становятся похожими на угри или прыщи.
Чтобы распознать аллергию у ребенка, нужно обратить внимание на характер сыпи:
- пятна располагаются симметрично;
- иногда могу сливаться друг с другом;
- вокруг сыпи видны светлые участки слизистой;
- нет зуда или жжения;
- сыпь проявляется не только на небе, но и на кожных покровах.
Однако самостоятельно поставить диагноз аллергии очень сложно. Лучше всего обратиться за консультацией к врачу.

Что делать?
Заметив у ребенка на небе красные точки, как показано на фото, родители паникуют и предполагают самое худшее. Лечить высыпания самостоятельно не нужно: это может только усугубить ситуацию. Причиной красных точек чаще всего становится инфекция, и только врач сможет подобрать подходящий для борьбы с ней препарат. Для определения возбудителя можно будет сдать мазок из зева, а также анализ мочи и крови. Лечение будет зависеть от причины болезни.
- При вирусной болезни не требуется прижигание или обработка сыпи медикаментами. Воздействие должно осуществляться непосредственно на вирус, тогда и высыпания пройдут сами собой.
- При герпесной инфекции симптоматическое лечение тоже не даст нужного результата. С вирусом способны справиться только узко направленные препараты. Если возбудитель будет побежден, сыпь тоже уйдет сама собой.
- Бактериальная инфекция у ребенка проявляется в форме скарлатины, фарингита или ангины. Красные точки чаще всего дает стрептококковая инфекция. При этом кашель почти отсутствует. После антибактериальной терапии небо малыша снова приходит в норму.
- При аллергии следует ограничить или по возможности полностью устранить контакт с аллергеном.
- Определить самостоятельно, какой вид инфекции у ребенка, невозможно. Порой это делается только на основе соответствующих анализов.

Если высыпания другого цвета?
Точки и пятна, появившиеся на небе, могут быть и других оттенков. Чаще всего это белый цвет, свидетельствующий о наличии гноя в фурункулах. Может появляться при серьезных инфекционных заболеваниях, таких как:
Если у вашего ребенка возникла сыпь на небе или по всей слизистой ротовой полости, не стоит затягивать визита к врачу. Даже при отсутствии других симптомов (повышенной температуры, тошноты, рвоты, слабости) фурункулы представляют собой опасность для самочувствия ребенка. Родителям следует порекомендовать: не стоит тратить время в догадках о причине заболевания или поисках похожих ситуаций на форумах. Каждый ребенок индивидуален, а у вас вряд ли хватит профессионализма определить истинное происхождение сыпи. Только опытный педиатр сможет вовремя помочь малышу и назначить лечение.
У ребенка сыпь вокруг рта
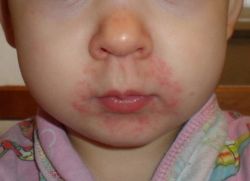
Все родители хотя бы раз, но сталкивались с мелкой сыпью вокруг рта у ребенка. У кого-то эта неприятность проходит быстро, максимум 2-3 дня, а кто-то пытается вывести ее неделями и иногда даже месяцами.
Причины появления сыпи возле рта
- У грудничка сыпь вокруг рта может появиться при прорезывании зубов. В этот период практически все дети истекают слюной. У некоторых слюна течет до того обильно, что мамы за несколько часов успевают поменять малышу по несколько кофточек. Вот из-за этих слюней, стекающих по подбородку, у ребенка и появляется сыпь возле рта. Чтобы снять раздражение старайтесь как можно чаще промокать уголки рта и подбородок мягкой салфеткой, также стоит попробовать намазать кожу вокруг ротика детским кремом или бепантеном. Ну и конечно, запасайтесь терпением. Как только покажется зуб, слюни, а вместе с ними и сыпь дружно пройдут.
- Красная сыпь вокруг рта может быть показателем аллергии. Чаще всего такая сыпь появляется неожиданно. Если вместе с высыпаниями малыш мучается от слезоточивости, чешет места, покрытые этими пятнышками, а также жалуется на то, что изнутри нос словно раздирает и текут сопли, то однозначно, вы имеете дело с аллергией. В борьбе с ней на помощь придут антигистаминные препараты. Если вы родители старой закалки и привыкли к супрастину, то не торопитесь. Сейчас появилось много новых средств, действующих мягче, эффективнее и без меньших побочных эффектов (сонливость, например). Также посетите аллерголога и постарайтесь найти аллерген.
- Сыпь около рта у ребенка, а также и на других участках тела может появиться после прививки. Об этом необходимо сразу же сказать педиатру, а после этого вести наблюдение за характером этой сыпи.
- Грязь, случайно облизанная с ладошек, либо просто размазанная по подбородку, также может стать причиной появления сыпи. Глупо говорить мамам, чтобы лучше следили за детьми – всякое бывает, везде не успеешь. Если кроме сыпи больше ничего не беспокоит, то не волнуйтесь, просто смажьте личико кремом.
- Обветренная кожа, тут на помощь придет все тот же бепантен. Если ветер на улице сильный, отправляясь на прогулку, завязывайте ребенку шарфик или платочек.
- Реакция на комариные укусы. Попробуйте смазать покраснения фенистилом, очень многим он помогает в таких случаях – снимает красноту и раздражение.
- Инфекционные заболевания. Не стоит упускать, что они чаще всего сопровождаются и другими симптомами: температура, озноб, слабость и пр. Если подозреваете, что-то из этого ряда, то, не откладывая, вызывайте на дом врача. При некоторых заболеваниях необходима особая обработка кожи, о которой вам расскажет специалист.
- Если ничего из перечисленного выше не может объяснить причину появления сыпи вокруг рта у вашего ребенка, то сдайте анализы на глисты. Причем не только кал, но и кровь. Дети сильнее подвержены появлению глистов, т.к. их организм слабее взрослого, и все необходимые защитные функции еще не до конца сформированы. Может оказаться, что вам необходимо не личико кремом смазывать, а
 ребенка от глистов избавлять.
ребенка от глистов избавлять.
Профилактика появления сыпи
Если со слюнями уж точно ничего не поделаешь, как текли, так и будут течь, пока не придет пора, то остальные причины возникновения сыпи можно предотвратить.
