Меланома плоскоклеточный рак кожи базалиома
В отличие от многих других видов рака, меланома часто встречается у людей молодого и среднего возраста.
К счастью, меланому можно полностью вылечить, если ее выявить и удалить на ранней стадии.
Как выглядит меланома?
Большинство родинок-меланом появляются на месте, где ранее не было родинок, другие перерастают в злокачественную опухоль из уже существующей родинки или веснушки, которая растет или изменяется по внешнему виду.
Меланомы могут возникать в любом месте тела, в том числе в местах, защищенных от солнца.
Лечение и прогноз
Если ваш врач сомневается в диагнозе, он удалит небольшой кусок из подозрительной области и отправит на исследование. Если у вас впоследствии диагностируют меланому, вам, как правило, назначат операцию.
Если меланома распространилась на другие части тела, то прогноз хуже, в таком случае потребуется комплексная терапия и возможно операция.
Немеланомный рак кожи
Немеланомный рак возникает, когда клетки кожи подвержены повреждениям в течение многих лет, как правило, от солнца. Поврежденные клетки растут бесконтрольно, что приводит к развитию опухоли или шишки на коже. Если лечение не начать вовремя, то существует риск распространения опухоли на другие части тела.
К счастью, немеланомный рак поддается лечению, если выявить и лечить на ранней стадии прогноз на полнейшее выздоровление у 90% пациентов.
Базалиома или базальноклеточный рак
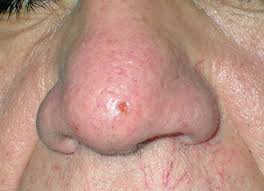
(на фото базалиома)
Базалиома — это один из типов немеланомного рака, существует три основных типа базалиомы, каждый из которых имеет разный внешний вид:
- Узелковый: часто появляются на лице как блестящий комок. Может кровоточить.
- Поверхностный базальноклеточный: как правило, возникают на груди, спине и конечностях. Обычно появляются в виде красного чешуйчатого пятна.
- Базальноклеточная карцинома: выглядит как жесткий комочек на коже.
Базалиома обычно безболезненны и медленно растут от месяца до года. Хотя они почти никогда не распространяются на другие части тела, если их не лечить, они могут нанести ущерб коже и окружающим органам, таким как глаза, нос или уши.
Лечение и профилактика плоскоклеточного рака
Базалиому обычно лечат хирургическим удалением. Некоторые базальноклеточные типы можно лечить с помощью других методов, таких как специализированные кремы, терапия жидким азотом, кюретаж (выскабливание кожи) или лучевая терапия. В целом, чем раньше диагностируется рак кожи, тем менее инвазивны варианты лечения.
Рак кожи: признаки, стадии, диагностика и лечение
Злокачественные новообразования кожи делятся на две большие группы: меланома и все остальные. Эта статья посвящена немеланомному раку кожи – в первую очередь, плоскоклеточному раку и базалиоме.
Что такое рак кожи?
Рак кожи – общее название распространенных злокачественных заболеваний (неоплазий). Их можно разделить на две большие группы: немеланомный рак кожи и меланома. Самые распространенные немеланомные виды рака кожи:
плоскоклеточный рак развивается при перерождении клеток верхнего слоя эпителия (приблизительно 20% злокачественных дерматологических заболеваний);
базальноклеточный рак (базалиома, базальноклеточная карцинома) – развивается из базальных клеток эпидермиса, которые расположены в его нижней части. Около 75-80% злокачественных кожных заболеваний относятся к этому типу.
Причины рака кожи
Основная причина – повреждение ДНК клеток кожи ультрафиолетовым излучением, в том числе солнечным. Огромное значение имеют три момента:
- время, проводимое на солнце;
- цвет кожи (люди со светлой кожей более склонны к таким новообразованиям);
- использование солнцезащитных средств.
Дополнительные факторы риска рака кожи:
- пол (у женщин встречается чаще, чем у мужчин);
- возраст (в пожилом возрасте вероятность рака кожи увеличивается);
- посещение солярия;
- ослабление иммунитета;
- инфицирование вирусом папилломы человека;
- наличие в истории болезни немеланомных типов рака.
В нормальных условиях во всех клетках организма экспрессируется белок p53, блокирующий деление клеток-мутантов. Но дефекты антионкогена TP53, отвечающего за синтез этого белка, приводят к развитию опухоли.
Классификация рака кожи
Чаще всего используют клиническую классификацию, выделяя 5 стадий заболевания. Учитывают размер, вид и локализацию опухоли, глубину поражения слоев кожи, наличие метастазов в лимфатические узлы и другие органы. Неблагоприятными признаками считаются:
- толщину более 5 см;
- прорастание в подкожную клетчатку и ниже;
- вовлечение в опухолевый процесс нервов;
- локализацию новообразования на ухе или губе;
- плохо или низкодифференцированные опухолевые клетки. Чем больше отличие такой клетки от нормальной клетки кожи, тем быстрее она делится.
Стадии рака кожи
- Начальная (нулевая) – опухоль четко очерчена, не прорастает в окружающие ткани (карцинома in situ). В периферических лимфоузлах и других органах опухолевые клетки не обнаруживают.
- 1 стадия – опухоль менее 2 см в диаметре, имеет лишь один неблагоприятный признак, метастазы не обнаружены;
- 2 стадия – опухоль больше 2 см в диаметре, имеет 2 и более неблагоприятных признака, метастазов нет;
- 3 стадия – опухоль проросла в прилегающую костную ткань (челюстную или височную кость), но метастазов нет. Опухоль может быть любого размера с любым количеством неблагоприятных признаков, но если есть метастазы в ближайшем лимфатическом узле, размеры которого менее 3 см, то это 3 стадия рака.
- 4 стадия – диагностируется в четырёх случаях:
- размер лимфоузла, расположенного на той же стороне, что и опухоль, вместе с метастазами составляет более 3 см;
- рак распространился на несколько лимфоузлов или на один, но его размер более 6 см.
- опухоль проросла в кости (кроме челюстной и височной)
- есть метастазы в других органах.
Как выглядит рак кожи? Симптомы и признаки рака кожи
Проявления рака кожи могут быть очень разнообразны. При базалиоме самые распространенные:
- кровоточащие, сочащиеся язвы, не заживающие по несколько недель;
- покрасневший утолщенный участок кожи, который может чесаться, покрываться коркой, но очень редко болит;
- ярко-розовая, красная или жемчужно-белая шишечка;
- бесцветное новообразование, похожее на волдырь;
- розовый бугорок, центральная часть которого изъязвляется и покрывается корочкой;
- шрамовидный, белый, желтоватый или восковидный участок кожи, часто с неровными и невыраженными краями.
Плоскоклеточный рак чаще всего выглядит как покрытый корочкой, кровоточащий участок, который может также иметь вид:
открытой язвы, не заживающей в течение нескольких недель;
бугорка с шершавой поверхностью и впадиной посредине.
Если рак затрагивает близлежащие нервы, заболевание может сопровождаться зудом, болью, чувством онемения, жжения, «мурашками» под кожей.
В редких случаях жалоб может вообще не быть. А иногда один или несколько из этих признаков свидетельствуют о совершенно других заболеваниях.
Диагностика рака кожи
Обследование начинают с общего клинического осмотра. Если врач заподозрит онкологическую природу проблемы, он дает направление на дополнительные обследования:
- биопсия (гистологическое исследование) – один из главных методов диагностики. Во многих случаях это единственный необходимый тест для постановки диагноза и определения стадии рака. Во время биопсии от предполагаемой опухоли отрезают небольшой участок и исследуют его под микроскопом. Если у врача есть основания считать, что измененный участок точно является опухолью, ее могут удалить, и уже из операционного материала отобрать кусочек для анализа;
- цитологическое исследование – назначают в основном пациентам с плоскоклеточным раком для выявления метастазов в лимфатических узлах. Для этого специальной иглой отсасывается содержимое лимфоузла, которое врач изучает под микроскопом.
Скрининговые исследования
Немеланомные виды кожных новообразований растут медленно и дают метастазы редко. Поэтому необходимость профилактических обследований подвергается сомнению даже для тех людей в группах риска. Но если возникают шрамовидные либо шелушащиеся пятна, а также незаживающие раны и язвы, необходимо показаться дерматологу. Полезно регулярно проводить самообследование:
- осмотреть в зеркало корпус спереди и сзади, затем поднять руки и осмотреть бока;
- внимательно осмотреть внешнюю и внутреннюю поверхность рук;
- осмотреть ноги, включая ступни и промежутки между пальцами;
- осмотреть в зеркало шею (сзади) и по кожу головы до линии роста волос;
- маленькое зеркало поможет внимательно осмотреть спину, область гениталий, ягодицы.
Лечение рака кожи
План лечения определяют для каждого пациента индивидуально. В 9 случаях из 10 терапия эффективна. Возможны следующие варианты:
- операция при раке кожи – основной способ лечения. Во время хирургического вмешательства удаляется само новообразование вместе с прилегающей визуально здоровой областью. Так снижают риск оставить в зоне шва отдельные раковые клетки, из которых сформируется новая опухоль. При обширном оперативном вмешательстве может понадобиться пересадка кожи.
Разновидность хирургического лечения – микрографическая хирургия Мооса : опухоль удаляется слоями. Каждый из них исследуют под микроскопом. Слои убирают до тех пор, пока в образцах наблюдаются патологически изменённые ткани;
лучевая терапия (радиотерапия) – применяется, когда область поражения очень обширна или не поддается хирургическому лечению. Иногда радиотерапию проводят после операции. Ее цель – уничтожить оставшиеся раковые клетки (адъювантная радиотерапия);
современные методы: криодеструкция, лазерная коагуляция, и фотодинамическая терапия, при которой наносится специальный крем, повышающий чувствительность клеток опухоли к свету;
лекарства и препараты назначают только при раке, который затрагивает верхние слои кожи. Существует два типа антираковых кремов: химиотерапевтические и иммуностимулирующие.
Так называемые народные способы лечения рака кожи – это надежный путь к осложнениям и запущенным случаям болезни. Поэтому к ним прибегать не надо.
Прогноз и осложнения при раке кожи
Прогноз при немеланомных новообразованиях чаще всего хороший. Имеет значение размер опухоли, степень ее проникновения в глубокие слои кожи, прилегающие кости, места расположения и скорости роста, наличие метастаз.
Базальноклеточная карцинома очень редко метастазирует и практически никогда не приводит к летальному исходу. В редких случаях возможен рецидив, так что курс лечения придется повторить.
Плоскоклеточный рак редко, но все же может давать метастазы в регионарные лимфоузлы. Он хорошо поддается лечению, но существует вероятность рецидива.
Симптомы рака кожи и методы его диагностики
Страшное слово «рак» знакомо даже людям, далеким от медицины. Принято считать, что этот термин — синоним скорой неотвратимой смерти, ведь на слуху у всех трагические истории из жизни знаменитостей или знакомых, которым был поставлен такой диагноз.
Эксперты-онкологи не устают повторять: рак можно победить, если выявить его на ранней стадии и обратиться за квалифицированной медицинской помощью. Другими словами, врага нужно знать в лицо и не бояться узнавать о его сильных и слабых сторонах. Потому поговорим об одном из самых распространенных в России видов злокачественных новообразований — раке кожи.
Рак кожи — каков прогноз?
Этот тип онкологии стоит на третьем месте по частоте случаев выявления у российских мужчин (после рака легких и рака предстательной железы) и на втором (после рака молочной железы) — у женщин. В среднем заболевание встречается у 1 из 4000 человек, но в южных регионах нашей страны, где солнечное излучение интенсивнее, этот показатель значительно выше. Особенно подвержены раку кожи люди «северного типа» (со светлыми кожей и волосами), которые переехали жить в теплые края или родились в семье переселенцев. Кроме того, врачи заметили, что куда чаще опухоли этой группы обнаруживаются у пациентов, которые проводят много времени на открытом воздухе.
Поскольку рак кожи распространен во многих странах мира (в том числе в Австралии, Бразилии, США и Швейцарии), медицинские специалисты уделяют особое внимание разработке и внедрению новых методов диагностики и лечения этой болезни. Помимо традиционных способов борьбы с опухолями — хирургических операций, лучевой терапии и химиотерапии — ученые ищут более эффективные и менее опасные для здоровья пути победить рак. Появляется все больше публикаций, посвященных виротерапии (лечению рака с помощью вирусов) и иммунотерапии (использованию вакцин с фрагментами опухоли, которые стимулируют защитные силы организма).
Ситуация в России остается тревожной: зачастую пациенты попросту игнорируют первые симптомы рака кожи и обращаются в больницу с запущенной стадией опухоли, когда гарантии выздоровления быть не может. Так при 4-ой стадии меланомы, даже при условии правильного лечения, лишь 1 из 10-ти пациентов живет дольше 5-ти лет. А ведь в отличие от новообразований, расположенных внутри тела, рак кожи почти всегда на виду.
Причины рака кожи
Появление любого злокачественного новообразования — следствие сбоя в работе организма: в норме иммунная система уничтожает дефектные клетки до того, как они приступают к бесконтрольному делению. Если же по каким-то причинам защитные механизмы не срабатывают, опухоль увеличивается в размерах и становится неуязвимой для биологически активных веществ и клеток-киллеров.
В случае с раком кожи наиболее опасными факторами внешней среды, повышающим вероятность развития опухоли, являются ультрафиолетовое и ионизирующее облучение, а также воздействие агрессивных химических веществ. Поэтому такие злокачественные опухоли часто выявляются у людей, которые имели контакт с радиацией или работали в химической промышленности. Эксперты отмечают, что рак кожи нередко провоцируется посещением солярия: мода на бронзовый загар привела к значительному увеличению частоты появления злокачественных новообразований у женщин (в США именно по этой причине ежегодно выявляется более 170 тысяч новых случаев рака).
Симптомы и признаки рака кожи
Любая разновидность злокачественных опухолей вначале проявляется локально — в месте поражения, а затем, при отсутствии лечения, сказывается на самочувствии больного в целом. В случае с раком кожи соотношение между местными и общими симптомами — в пользу местных: до поздних стадий заболевания окружающие могут не подозревать, что человек болен.
Местные симптомы рака кожи заметны невооруженным глазом: это может быть ранка, которая не заживает на протяжении нескольких недель, пятно, постепенно увеличивающееся в размерах, или родинка, которая изменила форму или цвет. В зависимости от вида опухоли рост новообразования бывает медленным или быстрым, но в любом случае изменение кожных покровов прогрессирует. В пораженной области часто наблюдается покраснение, зуд, боль, кровотечение или шелушение. Важно знать, что рак кожи способен развиться, в том числе и на слизистых оболочках — во рту или в полости носа, а также под волосами на голове.
Общие симптомы проявляются при любых видах рака одинаково: снижением аппетита, хронической усталостью, потерей веса, периодическими эпизодами беспричинного повышения температуры до субфебрильных значений (около 37,5°С). Подобные жалобы должны насторожить не только больного, но и его родных — откладывать визит к врачу в таких случаях категорически не рекомендуется.
Виды и стадии рака кожи
Под раком кожи подразумевается сразу несколько онкологических заболеваний, имеющих разное происхождение, специфичные симптомы и прогноз. Такие опухоли, как базалиома, плоскоклеточный рак кожи и меланома диагностируются статистически чаще прочих, но нельзя забывать, что существуют и другие новообразования. Достоверно установить диагноз способен только онколог-дерматолог.
- Базалиома — самый распространенный вид рака кожи, который развивается из клеток эпидермиса. Опухоль выглядит как небольшой припухший узелок, под поверхностью которого видна сеть кровеносных сосудов. По мере роста новообразование может изъязвляться и кровоточить. Чаще базалиома возникает на коже лица, иногда — на волосистой части кожи головы. Обычно болезнь развивается медленно и не дает метастазов, поэтому прогноз для больных — благоприятный.
- Плоскоклеточный рак кожи также иногда называют грибовидным, из-за специфического внешнего вида опухоли. Она представляет собой крупное (до нескольких сантиметров в диаметре) образование, похожее на бородавку на тонкой ножке. В 95% случаев располагается на нижней губе, но также нередко обнаруживается во рту, особенно у людей, которые носят зубные протезы. Поверхность опухоли может покрываться роговыми чешуйками, а при прикосновениях — легко повреждается. Этот рак способен проникать в глубокие слои кожи и с током крови переноситься по телу к другим органам и тканям.
- Меланома — опухоль, которая развивается из пигментированных клеток крови, меланоцитов. Как правило, развивается на месте родинок или веснушек, представляющих собой скопление пигмента. Меланома склонна к быстрому агрессивному росту и способна образовывать метастазы (отдаленные опухоли) на ранних стадиях. Поэтому так важно следить за внешним видом родинок: если одна из них изменила форму, цвет или выглядит припухшей, необходимо срочно обратиться к врачу.
Людей, у которых диагностирован рак, всегда интересует прогноз течения заболевания. «Доктор, сколько я проживу?» — популярный вопрос в практике онкологов. Если речь идет о раке кожи, то перспективы выздоровления в большинстве случаев хорошие, потому как самая распространенная опухоль — базалиома — почти никогда не дает метастазов, и для ее устранения достаточно небольшого хирургического вмешательства. В случае с другими видами рака, врачи используют следующую классификацию:
- Нулевая стадия рака (ее также называют «рак in situ» — рак на месте) диагностируется в случаях, когда опухоль расположена в поверхностном слое кожи. Правильное и своевременное лечение гарантирует полное выздоровление.
- 1 стадия: опухоль имеет меньше 2 мм в толщину при меланоме (или не более 2 см в диаметре при плоскоклеточном раке) и не распространяется на ближайшие лимфатические узлы.
- 2 стадия: толщина опухоли не превышает 4 мм при меланоме, а в случае с плоскоклеточным раком такой диагноз означает, что диаметр очага — более 2 см и затрагивает все слои кожи. Метастазов по-прежнему нет.
- 3 стадия характерна для прогрессирующего роста опухоли с вовлечением ближайших лимфатических узлов. При этом метастазов в отдаленных органах не наблюдается.
- При 4 стадии новые опухоли обнаруживаются вдали от первичного очага — в костях, легких, головном мозге. Такое положение дел практически исключает вероятность полного исцеления.
Методы диагностики
Врачи, специализирующиеся на диагностике рака кожи, имеют впечатляющий арсенал диагностических методик, позволяющих подтвердить или опровергнуть диагноз, а также классифицировать опухоль.
Осмотр — самый очевидный и простой способ заподозрить наличие новообразования. Если вы волнуетесь, что у вас развивается рак кожи, — покажите необычный участок тела доктору. Он сравнит подозрительную родинку или язвочку с другими скоплениями пигментных клеток. Если будут основания для беспокойства, врач назначит дополнительные методы диагностики.
Лабораторные методы. Человеческий глаз не всегда способен отличить рак кожи от доброкачественной опухоли или другого неопасного для здоровья образования. Поэтому для более точной диагностики онкологи и дерматологи используют дерматоскоп — прибор, позволяющий разглядеть структуру новообразования детально, в поляризованном свете. Для окончательного подтверждения природы опухоли используется биопсия, при которой врач при помощи иглы, пинцета или скальпеля забирает небольшой участок ткани пациента из пораженной области, чтобы в условиях лаборатории изучить его под микроскопом. Сейчас популярность набирает конфокальная лазерная сканирующая микроскопия, которая не требует травматизации кожи: это особенно важно, когда опухоль расположена на открытых участках тела.
Инструментальные методы. Ультразвук и томография необходимы, чтобы оценить размер опухоли и выявить возможные метастазы. Самым надежным видом уточняющего диагностического обследования при раке кожи является позитронно-эмиссионная томография: при ней в организм человека вводится радиофармпрепарат, который накапливается в опухолевых клетках и во время сканирования позволяет врачу увидеть участки тела, пораженные раком. Они отображаются на томограмме как светящиеся пятна.
Врачи иногда говорят, что при выявлении рака важно не дать диагнозу «парализовать сознание». Информированность о современных диагностических и лечебных возможностях и сотрудничество с врачами помогут вам победить коварную болезнь и оставить рак кожи лишь в качестве потерявшего актуальность упоминания на страницах медицинской карты.
Рак кожи, базалиома
Рак кожи является наиболее распространенной онкопатологией, занимая первое ранговое место по заболеваемости среди всех злокачественных новообразований как в нашей стране, так и во многих других странах. Отмечается неуклонный рост заболеваемости, в связи с чем рак кожи называют «тихой эпидемией». В этиологии заболевания ведущее значение имеет интенсивное и длительное ультрафиолетовое солнечное излучение.
Среди всех морфологических форм рака кожи наиболее часто встречается базальноклеточный рак (60–80%); плоскоклеточный рак наблюдается реже (18–25%), ещё реже (1–3%) встречаются другие опухоли (рак из придатков кожи, из эпителия эккринных или апокринных (потовых) и сальных желез, рак из клеток Меркеля).
Среди всех больных со злокачественными опухолями кожи локализация их на голове и шее, по нашим данным, встречается в 89% случаев. На лице чаще всего злокачественные опухоли возникают на коже носа (около 30%), век (20%) и щек (15%). Злокачественные опухоли кожи головы и шеи имеют особое клиническое значение по сравнению с такими же по морфологическому строению новообразованиями, расположенными на других участках кожных покровов и требуют особых подходов при выборе метода лечения. При лечении и последующем наблюдении пациентов следует учитывать, что более, чем в 13% наблюдается первичная множественность опухолей.
Базальноклеточный рак кожи характеризуется сравнительно медленным местнодеструирующим ростом. Прогрессивно увеличиваясь и разрушая окружающие ткани, опухоль исключительно редко метастазирует, в связи с чем в отечественной литературе ранее был принят термин «базалиома», который отражает отличие данной опухоли от других форм рака. Тем не менее, новообразование имеет все характерные черты злокачественной опухоли, является одной из форм рака кожи и требует онкологических подходов при лечении. Опухоль наиболее часто локализуется на лице и именно в области эмбриональных линий соединения лицевых складок на крыльях носа, по ходу носогубной складки, на верхней губе, около внутреннего угла глаз, век, линии наружных углов глаз и виска. Заболевание чаще развивается у людей старше 50 лет, однако, наблюдается и в молодом возрасте. Известен синдром базальноклеточный невусов или синдром Горлина, описанный впервые Jarsch в 1894 году. Синдром характеризуется возникновением множественных очагов базальноклеточного рака кожи у молодых людей в сочетании с эндокринными и психическими нарушениями, поражениями скелета.
При своевременном и адекватном лечении рак кожи рецидивирует редко. Однако это наблюдается лишь при начальных, ограниченных формах заболевания. Распространенные, упорно рецидивирующие опухоли с глубокой инвазией и деструкцией окружающих тканей способны метастазировать и приводить к летальным исходам. Метастазирует рак кожи головы и шеи в регионарные лимфатические узлы (околоушные, шейные). В отличие от базальноклеточного рака, при плоскоклеточном раке и раке из придатков кожи, метастазы могут возникать даже при относительно небольших размерах опухоли, но значительно чаще наблюдаются при распространенных и рецидивных поражениях. Так, при опухолях с символом Т1, метастазы плоскоклеточного рака кожи головы и шеи наблюдаются в 1–3% случаев. При распространенных, инфильтративных и рецидивных формах этот показатель возрастает до 14 – 20%, а при поражении опухолью мышечной и костной тканей может превышать 40%. Метастазы в отдаленных органах и тканях (легкие, кости, печень) возникают редко, как правило, наблюдаются при запущенных, рецидивных и низкодифференцированных формах новообразований.
Лечение больных раком кожи головы и шеи требует особых клинических подходов с индивидуальным, дифференцированным выбором оптимального метода удаления новообразования. Вместе с радикальным удалением опухоли необходимо решение вопросов восстановления функций и индивидуального анатомического рельефа лица, достижение оптимальных эстетических результатов, эффективной реабилитации пациентов после лечения. В нашем отделении план лечения каждого пациента определяется на консилиуме индивидуально в зависимости от распространенности, локализации, клинической и морфологической формы опухоли, а также общего состояния больного и ряда других факторов.
Как проявляется рак кожи?
Рак кожи отличается многообразием клинических форм, однако, существуют общие признаки, внимательное изучение которых позволяет с большой точностью установить истинную природу опухоли, отличив её от другой патологии или дает основание заподозрить наличие злокачественного новообразования и своевременно назначить необходимое обследование.
Рак кожи характеризуется неуклонным ростом с вовлечением прилежащих тканей и анатомических структур. Возникая в коже, опухоль сравнительно рано истончает и затем разрушает эпидермис, образуя язву, которая может периодически покрываться корочкой. Под коркой не происходит заживления язвы, напротив, она всё более увеличивается в размерах, распространяясь как по поверхности кожи, так и в глубжележащие ткани.
При базальноклеточном раке кожи в начале заболевания на коже обычно возникает один или несколько небольших плотных округлых участков с четкими границами, серого, розоватого или розовато-желтого цвета. Кожа над ними истончается и приобретает матовый или перламутровый оттенок. Узелки, сливаясь, образуют бляшку с западением в центре. Затем в центре бляшки кожа изьязвляется и покрывается корочкой. Язва и уплотнение вокруг нее увеличиваются в стороны и в глубину, приобретая форму «кратера». Дно язвы неровное, покрыто корками, края хрящевой плотности. Данная клиническая форма опухоли получила название «узелково-язвенной» и встречается наиболее часто (более 70%). Процесс длится месяцами, и нередко больные обращаются к врачу спустя год и более после возникновения новообразования. При дальнейшем распространении опухоль может разрушать окружающие ткани, распространяясь на мышцы, костную ткань и близлежащие органы.
Иногда опухоль изначально имеет инфильтративный характер роста и поражает подлежащие ткани, а позже возникает изъязвление. Такие формы названы прободающими или глубокоинвазивными. Они обычно имеют плохо различимые границы и чаще рецидивируют. При экзофитной форме базальноклеточного рака опухоль распространяется над поверхностью кожи, образуя папилломатозные выросты с плотно прилежащими к ним роговыми массами. Поверхностная (экземоподобная) форма опухоли характеризуется появлением на коже плоских, иногда множественных бляшек с эрозированными мокнущими участками. Заболевание, протекающее годами, бывает сходно с экземой или красным плоским лишаем. Выделяют также склеродермоподобную или фиброзную форму опухоли, имеющую вид индуративной желтоватой бляшки. При базальноклеточном раке кожи нередко наряду с изъязвлением наблюдается рубцевание тканей.
Внешний вид базальноклеточного рака кожи может значительно изменяться при обилии в опухоли пигментных клеток, что делает новообразование внешне схожим с меланомой. Сопутствующее воспаление может вызывать увеличение регионарных лимфатических узлов. Частота пигментированных форм базальноклеточного рака кожи составляет около 1%, прогноз благоприятный, рецидивов после удаления опухоли мы не наблюдали.
Клиническое течение плоскоклеточного рака кожи более быстрое, чем при базальноклеточном раке. Клинические проявления заболевания на ранней стадии развития опухоли во многом зависят от тех патологических процессов, которые предшествовали появлению рака. Возникает уплотнение, которое может располагаться поверхностно и изъязвляться, иногда опухоли принимают вид новообразования с глубокой инфильтрацией. Некоторые опухоли имеют экзофитную, папиллярную форму роста. Соответственно выделяют следующие клинические формы плоскоклеточного рака кожи: 1) поверхностная; 2) инфильтрирующая или глубокопроникающая; 3) папиллярная (экзофитная). Понятно, что это подразделение в определенном смысле условно и между основными формами рака кожи могут быть переходные. Установление клинической формы опухоли имеет практическое значение для суждения о биологической активности опухоли, выбора метода лечения и определения прогноза.
Диагностика рака кожи. Какие обследования необходимо выполнить при подозрении на рак кожи?
Диагностика злокачественных новообразований кожи в большинстве случаев несложная. Обследование больного должно начинается со сбора анамнеза и врачебного осмотра, при этом особое внимание уделяется полному обследованию кожных покровов и регионарных лимфатических узлов. При дифференциальной диагностике следует помнить о часто встречающемся признаке рака кожи – несколько выступающем над кожей плотном валике или венчике вокруг эрозии или язвы кожи. Разрешить сомнения помогает мироскопическое (цитологическое и/или гистологическое) исследование опухоли.
Цитологическое исследование соскоба, пунктата или отпечатков является ценным информативным методом, который в 88 – 90% случаев позволяет установить правильный диагноз. Взятие материала для цитологического исследования является легко осуществимой и безболезненной процедурой, не вызывает осложнений. Чаще делают соскоб с поверхности опухоли. При отсутствии язвы можно выполнить пункцию новообразования с аспирацией опухолевой ткани. В каждом случае при подозрении на рак кожи выполняется биопсия, осложнений при этой процедуре мы не наблюдали. Своевременное морфологическое исследование опухоли позволяет установить правильный диагноз и провести адекватное лечение на ранней стадии развития рака кожи.
Обязательно проводится общеклиническое обследование, включая клинический и биохимический анализы крови, исследование свёртывающей системы, анализ мочи, ЭКГ. Всем больным до лечения выполняется рентгенография органов грудной клетки. Наличие у пациента пальпируемого регионарного лимфоузла или выявление с помощью методов визуализации измененных лимфоузлов служит показанием к выполнению тонкоигольной аспирационной биопсии узла с цитологическим исследованием. При положительном результате прибегают к дополнительным методам визуализации (УЗИ, КТ, МРТ) для оценки локализации и распространенности поражения. Также дополнительные методы визуализации используют при распространенном раке кожи, поражении опухолью глубоких структур (ткани глазницы, основания черепа, кости).
Как устанавливается стадия рака кожи? Что такое TNM?
Распространенность рака кожи устанавливается, согласно принятой Международной TNM классификации злокачественных опухолей. Критерии T, N и M обозначают, соответственно, распространенность первичной опухоли, наличие и размеры регионарных метастазов, наличие или отсутствие отделённых метастазов опухоли в других органах. Символ Т при раке кожи имеет следующие градации (приводимая классификация применима к раку кожи головы и шеи, за исключением рака век, имеющих свою классификацию, и рака кожи из клеток Меркеля).
Тх – Недостаточно данных для оценки первичной опухоли.
Т – Отсутствие данных о первичной опухоли.
Тis – Карцинома in situ.
Т1 – Опухоль не более 2 см в наибольшем измерении.
Т2 – Опухоль более 2 см в наибольшем измерении.
Т3 – Опухоль с инвазией в глубокие структуры, например, мышцу, кость, хрящ, глазницу.
Т4 – Опухоль с непосредственным или периневральным прорастанием в основание черепа или осевой скелет.
Примечание: в случае синхронного развития множественных опухолей классификация производится по наибольшей, а число опухолей указывается в скобках, например – Т2 (5).
При определении символа N (регионарные лимфатические узлы) используют следующие критерии:
Nх – Недостаточно данных для оценки состояния регионарных лимфатических узлов.
N – Нет признаков метастатического поражения регионарных лимфатических узлов.
N1 – Метастаз не более 3 см в наибольшем измерении в одном лимфатическом узле.
N2 – Метастаз более 3 см, но не более 6 см в наибольшем измерении в одном лимфатическом узле или метастазы не более 6 см в наибольшем измерении в нескольких лимфатических узлах на стороне поражения.
N3 – Метастаз более 6 см в наибольшем измерении в лимфатическом узле.
Символ М обозначает отсутствие (М0) или наличие (М1) отдалённых метастазов рака кожи в других органах.
Группировка по стадиям заболевания производится следующим образом:
Стадия I – опухоль Т1 без регионарных и отдалённых метастазов.
Стадия II – опухоль Т2 без регионарных и отдалённых метастазов.
Стадия III – опухоль Т3 без регионарных и отдалённых метастазов или опухоли с символами Т1, Т2 или Т3 при наличии регионарного метастаза N1 и отсутствии отдалённых метастазов. Все остальные клинические ситуации, в том числе наличие отдалённого метастазирования при любых символах T и N относятся к IV стадии рака кожи.
Лечение рака кожи. Что нужно знать перед тем, как соглашаться на лечение?
Лечение больных злокачественными эпителиальными опухолями кожи головы и шеи осуществляется с учетом индивидуальных характеристик и особенностей каждого клинического случая. Выбор оптимального метода лечения зависит от распространенности, локализации, гистологического строения опухоли, общего состояния больного и его согласия на проведение того или иного вида лечения.
Для лечения больных раком кожи I стадии (Т1) в настоящее время используются различные способы: хирургический, криогенный, лучевой, лазерное воздействие, лекарственное лечение, включая местную химио- и иммунотерапию. Наличие в арсенале онколога различных методов, опыт и специальная подготовка хирурга-онколога, коллегиальное решение вопросов выбора оптимального вида лечения позволяют достигать лучших эстетических, функциональных и отдалённых результатов. При раке кожи I стадии хирургический метод предпочтителен в случаях, когда форма и локализация новообразования позволяют выполнить достаточно широкое, радикальное удаление опухоли с эффективным пластическим замещением и эстетичным восстановлением индивидуального анатомического рельефа лица и функций пораженных органов. После хирургического удаления рака кожи исследуют края удаленного препарата на предмет отсутствия элементов опухоли. При «чистых» краях препарата операция является радикальной и больной может быть оставлен под наблюдение. В случае обнаружения элементов опухоли в краях препарата необходимо выполнение повторного иссечения или проведение послеоперационной лучевой терапии в том случае, если ранее облучение данной опухоли не проводилось.
Вопросы кожной пластики после хирургического удаления рака кожи решаются индивидуально в зависимости от формы, локализации и размеров опухоли. Так, при удалении новообразований кожи лица и шеи преимущество имеет пластика местными тканями (мобилизация окружающей кожи, лоскуты на питающей ножке с соседнего анатомического участка, перемещением встречных лоскутов и др.). При более распространенных новообразованиях и локализации опухоли в области волосистой части головы применяется свободная кожная пластика или комбинации различных пластических приемов в зависимости от локализации, размеров и характера дефекта. Планирование подобных операций требует творческого подхода, консультаций, специальной подготовки и опыта хирурга. Реконструкция больших дефектов нередко требует применения комбинации методов кожной пластики (например, местной и свободной пластики). При сложных и обширных дефектах, реконструкция которых с помощью местных тканей невозможна, выполняется пластика свободными трансплантатами на микрососудистых анастамозах.
В настоящее время для лечения больных раком кожи как в нашей стране, так и за рубежом используется криогенный метод. Необходимо подчеркнуть, что речь идет не о «криотерапии», а о радикальном криохирургическом вмешательстве, о полной и гарантированной деструкции опухолевой ткани. Криохирургическое вмешательство должно выполняться по разработанным научно-обоснованным лечебным методикам с использованием отвечающих онкологическим требованиям медицинских криоаппаратов. В качестве хладоагента используется жидкий азот с температурой минус 196 град. С. Криогенный метод лечения и научно-обоснованные методики криодеструкции опухолей впервые в нашей стране были разработаны в нашем отделении и внедрены в практическое здравоохранение. На основании многолетнего опыта криогенного лечения было установлено, что криодеструкция опухоли является методом выбора и оптимальным видом лечения для большинства больных базальноклеточным и плоскоклеточным раком кожи I стадии.
После криодеструкции образуются мягкие, малозаметные рубцы, хорошо сохраняется сложный индивидуальный анатомический рельеф лица, функции таких органов, как веки, губы, были отмечены хорошие эстетические и функциональные результаты. Криогенное лечение также целесообразно проводить у больных пожилого возраста и пациентов с тяжелыми сопутствующими заболеваниями, при первично-множественным раке кожи, ограниченных рецидивах заболевания после различных видов лечения, у пациентов с опухолями, устойчивыми к лучевому воздействию, а также с новообразованиями, расположенными на хрящах (нос, ушная раковина). Криохирургическое лечение не требует общего обезболивания и в большинстве случаев проводится в амбулаторных условиях.
Эффективным методом лечения больных раком кожи I стадии является лучевая терапия. Показано, что при должном использовании лучевая терапия позволяет достигать хороших показателей эффективности лечения и отличных косметических результатов. Лучевой метод может быть использован у ряда пациентов, которым противопоказано хирургическое лечение. Лучевую терапию обычно рекомендуют пациентам в возрасте старше 60 лет. При начальных стадиях плоскоклеточного и базальноклеточного рака кожи головы и лица широко применяют короткофокусную рентгенотерапию ежедневно при очаговой дозе 3 Гр до суммарной дозы 60 Гр. Лучевой метод лечения противопоказан пациентам с наследственными заболеваниями, предрасполагающими к развитию рака кожи (синдром базальноклеточного невуса, пигментная ксеродерма) и заболеваниями соединительной ткани (системная красная волчанка, склеродермия).
Повышение эффективности лучевого лечения при местно-распространенных формах рака кожи возможно с помощью радиомодификаторов, повышающих чувствительность опухоли к лучевому воздействию. Показано, что криогенное воздействие способно сенсибилизировать злокачественную опухоль к облучению. На основании данных криобиологических исследований в нашей клинике совместно со специалистами радиологического отделения разработаны методики сочетанного крио-лучевого воздействия, которые позволили достигать полной и стойкой регрессии рака кожи при местно-распространенных, в ряде случаев неоперабильных, формах рака кожи с хорошими эстетическими, функциональными и отдалёнными результатами при длительных сроках последующего наблюдения пациентов более 10 лет.
В ситуациях, когда проведение лучевого, хирургического или криогенного лечения по тем или иным причинам невозможны или нецелесообразны, пациентам с поверхностными злокачественными новообразованиями низкого риска без распространения опухоли за пределы кожи может быть назначено местное лекарственное лечение (мазь с 5-фторурацилом, imiquimod), фотодинамическая терапия, лазерная коагуляция опухоли. Наиболее эффективны данные виды лечения при поверхностных типах роста новообразований без инфильтрации подкожных тканей.
Возникновение регионарных метастазов рака кожи требует выполнения операции – иссечения клетчатки шеи в объеме, соответствующем характеру поражения (фасциально-футлярное иссечение клетчатки шеи или операция Крайля) с послеоперационной лучевой терапией в сочетании с химиотерапией или без нее. В случае, если изначально по тем или иным причинам выполнение оперативного вмешательства невозможно, альтернативным методом лечения служит лучевая терапия, после окончания которой следует повторить обследование пациента с целью установления возможности выполнения шейной лимфодиссекции.
При возникновении отдаленных метастазов рака кожи назначается системная химиотерапия. Противоопухолевое средство, ингибитор сигнального пути Hedgehog Висмодегиб применяется у больных с метастазами базальноклеточного рака кожи, при распространенных, неоперабельных формах опухолей, распространенных рецидивах при невозможности хирургического или лучевого лечения.. Активация сигнального пути Hedgehog через трансмембранный белок Smoothened (Smoothened transmembrane protein, SMO) приводит к активации и внутриядерной локализации факторов транскрипции онкогена, ассоциированного с глиомой (glioma-associated oncogene, GLI) и индукции генов-мишеней сигнального пути Hedgehog. Многие из этих генов вовлечены в пролиферацию, выживание и дифференцировку клеток. Висмодегиб связывается с SMO и препятствует передаче сигнала по пути Hedgehog. Рекомендуемая доза висмодегиба составляет 150 мг внутрь один раз в день до прогрессирования заболевания или до наступления неприемлемой токсичности.
Наблюдение после лечения
После лечения проводится длительное наблюдение пациентов. Назначаются регулярные визиты и обследования через каждые 3 месяца в течение первого года после лечения, затем один раз в 6 месяцев, а после 3-х лет наблюдения пациенты осматриваются не реже одного раза в год. Во время визитов проводится осмотр области, где ранее локализовалась опухоль, а также других участков кожных покровов, доброкачественных образований, подозрительных на наличие предопухолевой патологии. Выполняется общеклиническое обследование, включая ежегодную рентгенографию органов грудной клетки, также проводится санитарно-просветительная работа и консультирование относительно методов защиты от воздействия солнечных лучей, обучение признакам, которые должны настораживать в отношении новообразований кожи, самостоятельному осмотру кожных покровов.
Профилактика
Первый фенотип кожи (очень светлая кожа, белые или рыжие волосы, голубые глаза) и второй фенотип кожи (кожа, плохо восприимчивая к загару, светлые волосы) имеют склонность к солнечным ожогам. При данных фенотипах кожи рекомендуется избегать интенсивного и длительного воздействия прямых солнечных лучей, шире применять солнцезащитные кремы, нанося их на открытые участки кожи лица, шеи, рук в течение всего времени пребывания под интенсивными солнечными лучами. Большое значение имеют также своевременное и адекватное лечение предопухолевых заболеваний кожи, индивидуальная профилактика у лиц, работающих на вредных производствах, мероприятия по улучшению экологической среды обитания человека; санитарно-просветительная работа; диспансерное наблюдение больных после лечения по поводу злокачественного новообразования.
